La cefalea es uno de los motivos más frecuentes en nuestra consulta de atención primaria (AP). En la mayoría de los casos tanto una breve anamnesis como la exploración descartan causas graves, siendo asiduamente tratadas con éxito en AP. En cambio, cuando se presenta alguna focalidad neurológica, o el paciente describe síntomas atípicos, la anamnesis, exploración y el diagnóstico diferencial se convierten en esenciales para el abordaje de estos pacientes. Exponemos la actuación diagnóstica y exploratoria realizadas en las consultas de un centro de salud a tres adultos que presentaron, como dato de alarma, una ptosis palpebral en diferentes modalidades sintomáticas, y cuyo diagnóstico definitivo fue totalmente diferente.
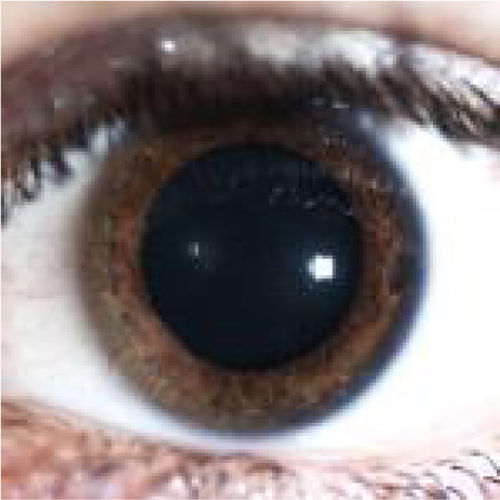
Primer caso: Mujer de 21 años. Antecedentes personales: Alergia a sulpiride, en tratamiento con anticonceptivos orales. Acude al servicio de urgencias en dos ocasiones en un mismo día por cefalea frontal y zona periorbitaria derecha de cuatro días de evolución acompañada de fotofobia sin sonofobia. No se acompaña de náuseas, vómitos o pulsatilidad. No disminución de agudeza visual. Exploración: Buen estado general, consciente, orientada, colaboradora. Normohidratada, normoperfundida. Afebril. Tensión arterial: 125/65. Auscultación cardiopulmonar: Rítmica sin soplos. Murmullo vesicular conservado sin ruidos sobreañadidos. Exploración neurológica: Pupilas isocóricas normorreactivas a luz y acomodación. Pares craneales conservados. Sin dismetría ni disdiadococinesia. Romberg negativo. Marcha sin alteraciones. Fuerza y sensibilidad en miembros superiores e inferiores conservados y simétricos. No signos meníngeos. Juicio clínico al alta: Cefalea inespecífica. Tratamiento analgésico domiciliario con ibuprofeno y metamizol alternando cada cuatro horas. Acude una tercera vez 48 horas más tarde, con cefalea muy intensa y limitante hemicraneal derecha y periorbitaria, refractaria a tratamiento previamente instaurado (escala EVA: 8), acompañándose en esta ocasión de febrícula (37,5°C). En la exploración sólo destacaba una hiperemia conjuntival derecha. Analítica obtenida en el servicio de urgencias: Hemograma: Hb 11.9, VCM 75.5, HCM 22.8, neutrófilos 90% sin leucocitosis. Bioquímica: PCR 112; Coagulación: normal. TAC craneal sin alteraciones significativas. Dada la intensidad de la cefalea fue tratada por vía parenteral con dexketoprofeno, metilprednisolona, diazepam, tramadol y metoclopramida intravenosa. Al alta, juicio clínico: Cefalea en racimos, pautándose tratamiento con deflazacort 30 mg/24 h por cinco días, dexketoprofeno cada ocho horas y metamizol dos cápsulas cada ocho horas; con indicación de ser derivada a un servicio de neurología para completar estudio. Dos días más tarde la paciente acude de nuevo al servicio de urgencias (4° visita) por cefalea hemicraneal y periorbitaria y cuatro episodios de vómitos. En esta ocasión refería diplopía binocular, objetivándose a la exploración imposibilidad para movilizar globo ocular derecho hacia la derecha (parálisis sexto par craneal), con pupilas isocóricas y reactivas. Exploración ocular: Fondo de ojo sin hallazgos patológicos, presión intraocular: 12/12. La paciente fue derivada a su hospital de referencia para ingreso y estudio por cefalea hemicraneal, diplopía binocular y parálisis del sexto par craneal, con oclusión de ojo derecho. En su quinta visita a urgencias, y tras este traslado, ya en nuestro hospital, persistía el dolor, hallándose en la exploración una pérdida de sensibilidad a nivel de ala derecha nasal, frontal, y labial superior derecha, así como imposibilidad de apertura párpado en ojo derecho, con midriasis arreactiva (fig. 1). Se procedió a completar estudio con electrocardiograma: Ritmo sinusal a 80 latidos por minuto sin hallazgos patológicos; analítica sanguínea: Leucocitosis con 87,5% de neutrófilos, Hb 11.1, VCM 73,9, TTPa 22,4. TPAct 77%; punción lumbar: Líquido turbio, eritrocitos 100, leucocitos 1.790, polimorfonucleares 79%, glucorraquia 38, glucemia 91, proteinorraquia 72, ADA negativa; TAC craneal: Ocupación seno esfenoidal derecho; fosa nasal derecha: congestión e hiperemia de mucosa ostiomeatal, más en cornete medio y superior, rinorrea mucopurulenta; fosa nasal izquierda: normal; panarteriografía cerebral urgente: oclusión arteria carótida interna derecha intracraneal. Finalmente, el inicio de una cefalea inespecífica acabó dando lugar a síndrome del seno cavernoso derecho (III, IV, V1 y V2, VI) por trombosis/tromboflebitis del seno cavernoso derecho, trombosis de arteria carótida interna derecha (porción intracavernosa) como complicación de una sinusitis esfenoidal y etmoidal derecha asociada a meningitis de perfil bacteriano1–4.
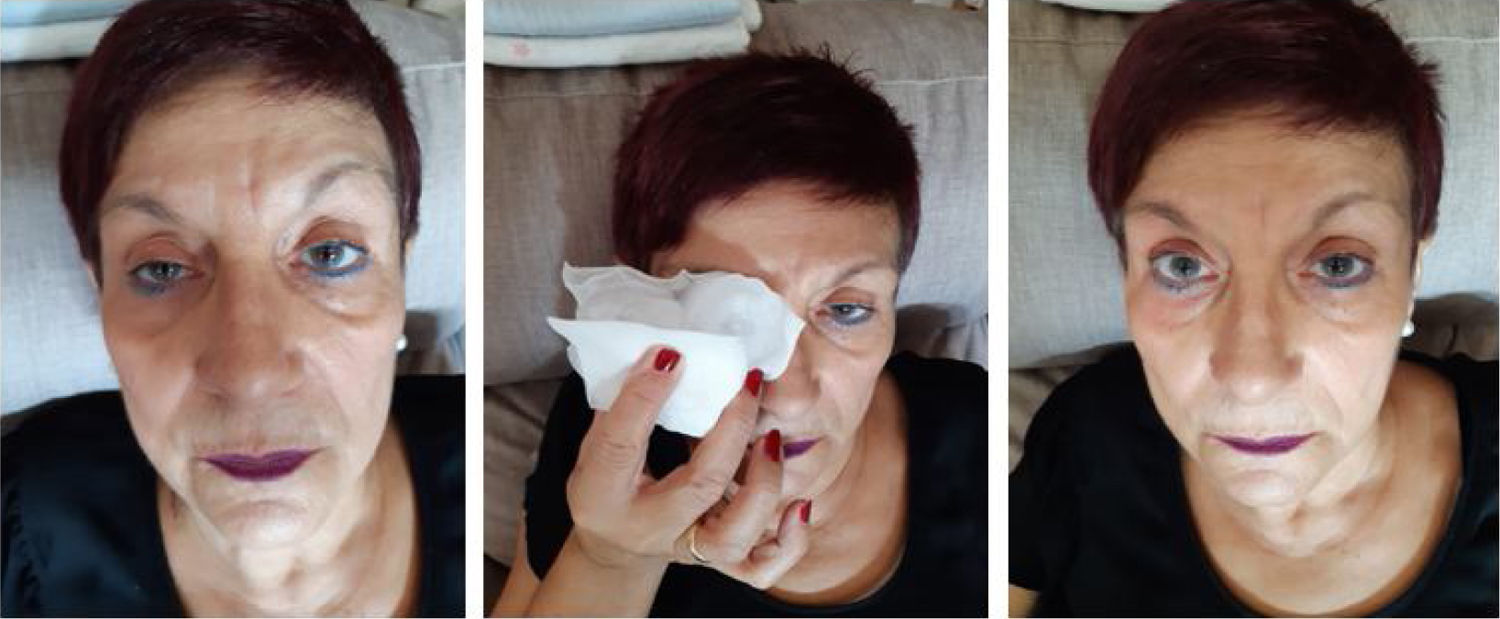
Segundo caso: Mujer de 66 años. Antecedentes personales de: Rinoconjuntivitis alérgica, urticaria recividante e hiperreactividad bronquial. La paciente acude a consulta de su médico de atención primaria por cefalea intermitente opresiva que disminuye parcialmente con analgésicos y, ocasionalmente, sensación de visión doble; no debilidad muscular; no síntomas respiratorios. En la exploración se detectó una diplopía vertical bilateral asociado a una ligera ptosis palpebral izquierda. En anamnesis y ante pregunta dirigida, la paciente confirma que, ciertamente, el párpado presenta una caída de mayor intensidad a lo largo del día desde hace dos semanas, aunque no le había dado importancia a este hecho. Niega traumatismo ocular u otra causa desencadenante. Pendiente de valoración por parte de oftalmología por existencia de cataratas. Exploración: Fuerza y sensibilidad conservada en las cuatro extremidades. No focalidad neurológica. Reflejos osteotendinosos conservados, pupilas normorreactivas a la luz y a la acomodación. Diplopía vertical. No agotamiento de músculo palpebral en la mirada vertical en un minuto. Signo de Cogan positivo (espasmo ligero del párpado al pasar bruscamente la mirada desde abajo hacia posición neutral). Ante la sospecha de miastenia gravis solicitamos analítica preferente con: Hemograma, bioquímica, coagulación, hormonas; cuyos resultados estaban en rango de valores normales. Receptores acetilcolina: > 3 (positivo: > 0,20, indicios de miastenia gravis > 0,505. Tras este resultado citamos a la paciente una semana después, por la tarde (para comprobar la posible mayor intensidad de la ptosis). Realizamos test del hielo (-ice pack- basado en el principio de que el frío mejora la transmisión neuromuscular)6; se coloca una bolsa un hielo 1-2 minutos en el párpado produciéndose en el caso de miastenia gravis una mejoría de la ptosis (una disminución de la ptosis > 5 mm indica test positivo) (fig. 2)6,7. Es muy útil en pacientes de riesgo para test farmacológicos (edrofonio) siendo fácil de hacer en consulta con una sensibilidad para miastenia gravis ocular de 83% y especificidad de 100% constituyéndose como una prueba sencilla, segura, económica, rápida y fiable7. Como se puede apreciar en la imagen (fig. 2) el test fue positivo en nuestra paciente procediéndose, con todos estos datos (tras consultar con servicio de neurología, y antes de ser valorada por ellos) a pautar tratamiento con: Piridostigmina 60 mg en dosis ascendentes progresivamente hasta alcanzar un comprimido cada ocho horas8, con desaparición de la ptosis. En neurología, confirmaron diagnóstico y completaron estudio, incluido TAC torácico para descartar la existencia de timoma (que pudo ser descartado). La paciente ha tenido que disminuir dosis por aparición de fasciculaciones, y ha iniciado tratamiento con prednisona, con desaparición de la ptosis.
Tercer caso: Mujer de 85 años, con antecedentes personales de enfermedad diverticular del colon, prótesis biológica por estenosis aórtica y fibrilación auricular no anticoagulada por hemorragia digestiva grave recidivante. Acude a consulta refiriendo cefalea diaria con dolor retroorbitario con sensación de temblor y caída de párpado incontrolable. No náuseas ni vómitos. No fotofobia ni sonofobia. Exploración neurológica en consulta: Ligera ptosis palpebral con leve movimiento espasmódico involuntario del mismo. Resto de exploración anodina sin evidenciar focalidad neurológica. Derivamos al servicio de neurología con sospecha de blefarospasmo9 y con sugerencia de completar estudio. Se realiza resonancia magnética nuclear en la que no se observaron hallazgos patológicos, siendo dada de alta con juicio de clínico de blefarospasmo/cefalea tensional muscular y tratamiento con clonazepan 0,5 mg/noche.
La ptosis palpebral puede tener múltiples etiologías entre las que destacan causas locales, musculares, de la actividad simpática, de la unión neuromuscular o causas neurogénicas, ya sean congénitas o adquiridas. En la anamnesis se debe destacar si la afectación es uni o bilateral; los síntomas asociados (dolor, malestar general, alteraciones visuales, diplopía, disfagia o compromiso de otros grupos musculares); el modo y edad de inicio así como su duración, progresión, fluctuación o factores desencadenantes; la presencia de comorbilidad (factores de riesgo vascular, inmunosupresión, traumatismo de cráneo, cuello o tórax; los antecedentes de trauma o cirugía ocular, uso de lentes de contacto, blefaroplastia; las medicaciones concomitantes, así como la historia familiar de ptosis o enfermedades neuromusculares. Una correcta anamnesis y exploración puede ser determinantes para llegar a un diagnóstico certero en AP10.
Requerimientos éticosSe ha contado con el consentimiento de los pacientes y se han seguido los protocolos de los centros de trabajo sobre tratamiento de la información de los pacientes.