Poner de relieve la utilidad de la tomografía computarizada multidetector (TCMD) en el estudio de la craneosinostosis.
Material y métodosSe ha estudiado a 19 pacientes de septiembre de 2007 a enero de 2011 con un equipo de TCMD VCT de General Electric Healthcare, Milwaukee (WI, Estados Unidos). Las imágenes han sido reconstruidas con una estación de trabajo Advantage Workstation 4.3 de General Electric Healthcare.
ResultadosDe los 19 pacientes estudiados las sinostosis obtenidas han sido 9 escafocefalias, 4 plagiocefalias anteriores, 4 trigonocefalias y 2 plagiocefalias posteriores. En ninguno de ellos fue necesaria la sedación.
ConclusionesLa TCMD permite la evaluación de las suturas de forma rápida y eficiente, obteniendo unos índices de dosis acordes a los resultados diagnósticos y óptimos a la hora de planificar el tratamiento más adecuado.
To highlight the usefulness of Multi-Detector Computed Tomography (MD-CT) in the study of craniosynostosis.
Material and methodsA total of 19 patients were studied from September 2007 to January 2011, using multi-detector computed tomography (VCT, General Electric Healthcare, Milwaukee, WI, USA). The images were reconstructed with a General Electric Healthcare Advantage Workstation 4.3.
ResultsOf the 19 patients studied there were 9 scaphocephalies, 4 anterior plagiocephalies, 4 trigonocephalies, and 2 posterior plagiocephalies. Sedation was not required in any of them.
ConclusionsMulti-detector computed tomography enables sutures to be assessed rapidly and efficiently, obtaining dose indices in accordance with the optimal diagnostic results when planning the most appropriate treatment.
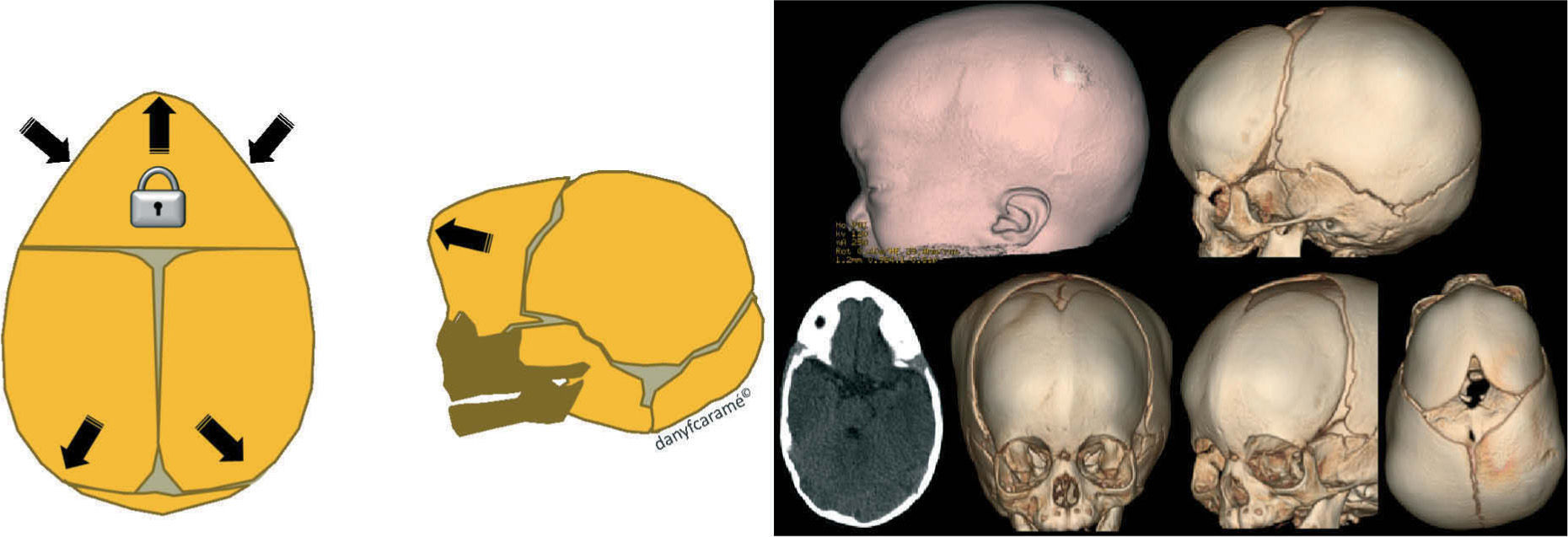
Los huesos craneales del recién nacido están separados entre sí por medio de unas suturas y unas fontanelas compuestas por tejido fibrocartilaginoso. Estos espacios permiten la expansión de la bóveda y de la base craneal. El crecimiento de la cabeza está en relación directa con el aumento progresivo de la masa encefálica y la permeabilidad de estas suturas y fontanelas.
La craneosinostosis es la fusión prematura de una o más suturas craneales de forma total o parcial, lo cual provoca un crecimiento y desarrollo anormal del cráneo. Hay dos tipos de craneosinostosis: sindrómicas y no sindrómicas.
Las sindrómicas son aquellas que están asociadas a otros síndromes con malformaciones faciales, del esqueleto, del sistema nervioso y otras anomalías. Entre las más importantes cabe mencionar los síndromes de Crouzon, Apert, Carpenter, Chotzen y Pfeiffer. Existen más de 180 síndromes que presentan la craneosinostosis entre sus alteraciones1.
Las no sindrómicas, sobre las cuales trataremos en este trabajo, no están relacionadas con ningún síndrome y su etiología se cree que puede estar relacionada con anomalías genéticas en los factores de crecimiento de los fibroblastos o de sus receptores2.
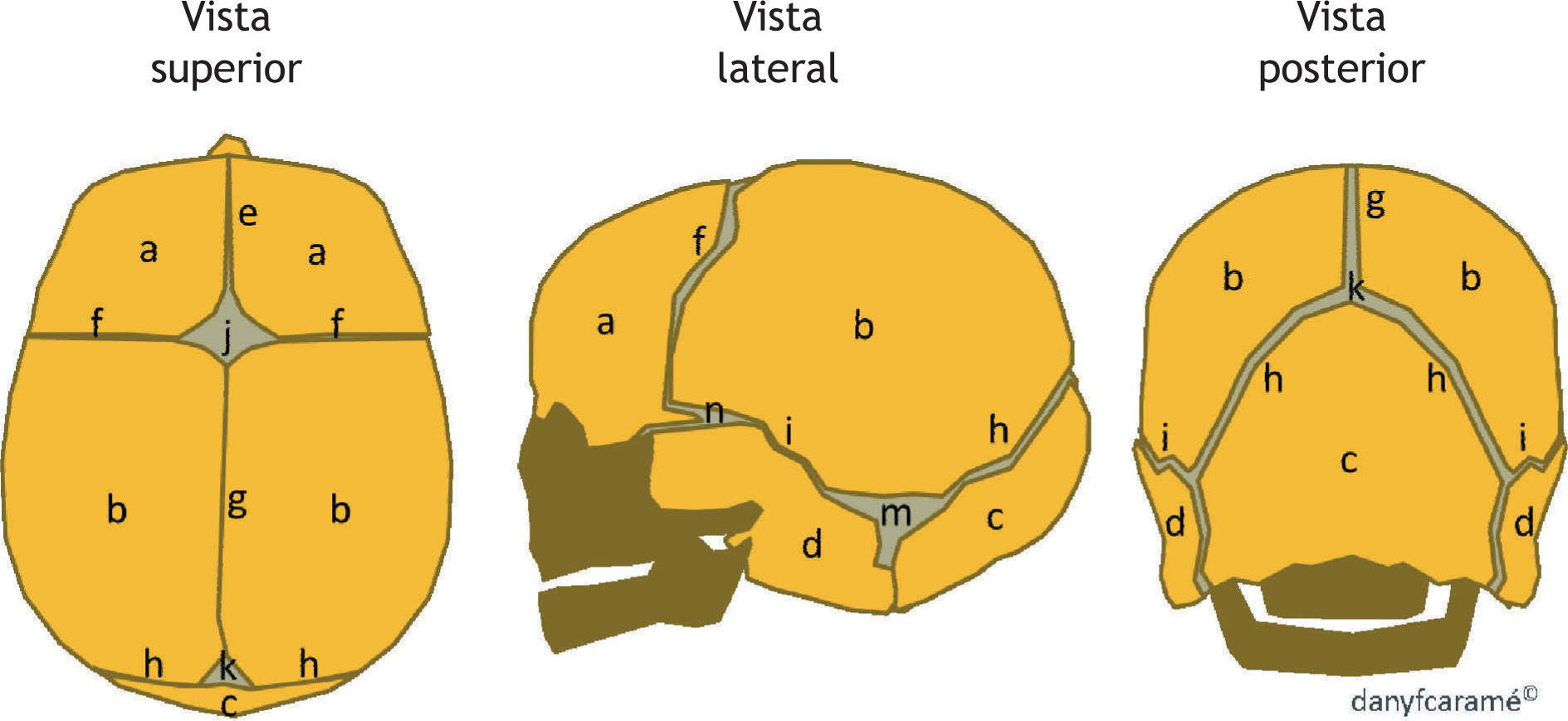
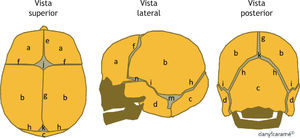
El espacio creado entre la confluencia de más de una sutura se denomina fontanela: a) la fontanela anterior o magna, situada entre las suturas metópica, las dos coronales y la sagital; b) la fontanela posterior o lambdoidea, situada entre las suturas lambdoideas y la sagital; c) la fontanela esfenoidal, situada entre las suturas coronal y la temporoparietal, y finalmente d) la fontanela mastoidea situada entre las suturas temporo-parietal y lambdoidea (fig. 1). Las fontanelas anterior o magna y posterior o lambdoidea suelen palparse durante los primeros meses de vida hasta que quedan cerradas totalmente.
Esquema de un cráneo normal. a: hueso frontal; b: hueso parietal; c: hueso occipital; d: hueso temporal; e: sutura metópica; f: sutura coronal; g: sutura sagital; h: sutura lambdoidea; i: sutura temporo-parietal; j: fontanela anterior; k: fontanela posterior; m: fontanela mastoidea; n: fontanela esfenoidal.
En el transcurso del tiempo, las suturas y las fontanelas se cierran. Normalmente la sutura metópica cierra entre los 9 meses y los 2 años, las suturas coronal, sagital y lambdoidea cierran a los 40 años.
La fontanela anterior cierra entre los 9 y los 18 meses; la posterior, entre los 3 y los 6 meses; la esfenoidal o anterolateral, a los 3 meses, y la fontanela mastoidea o posterolateral, a los 2 años3.
El cierre prematuro de alguna de las suturas da lugar a una craneosinostosis que da como resultado una deformación craneal característica, dependiendo de las suturas implicadas:
- –
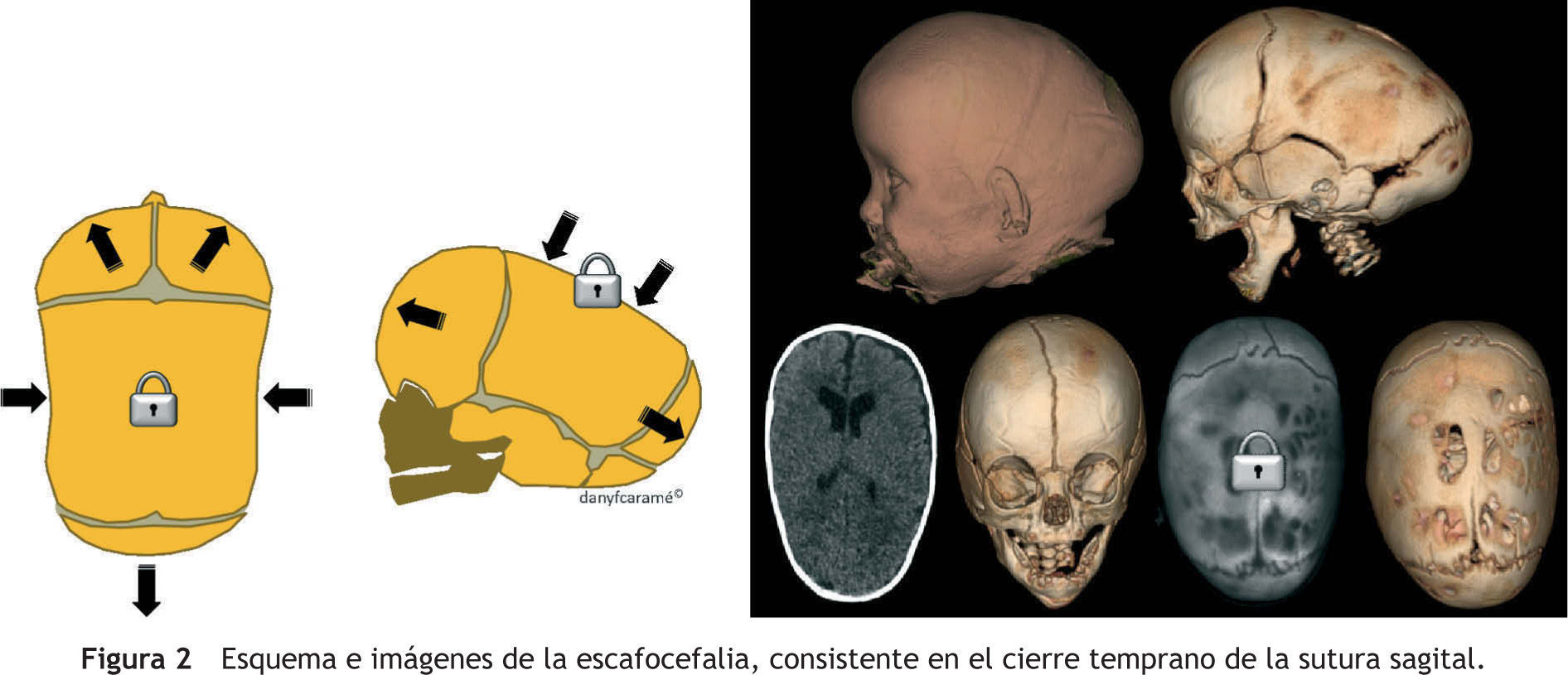
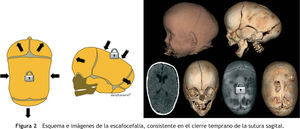
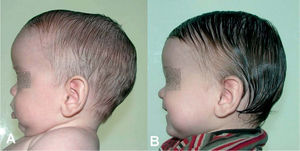
Escafocefalia: cierre temprano de la sutura sagital (fig. 2).
- –
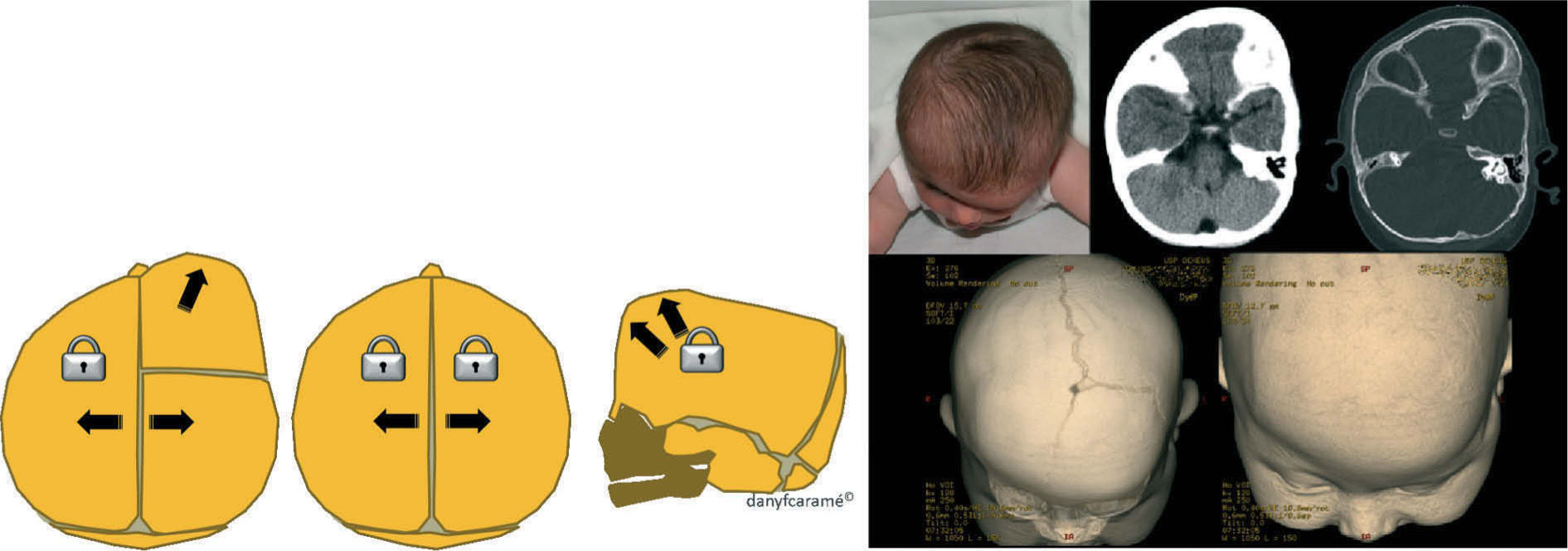
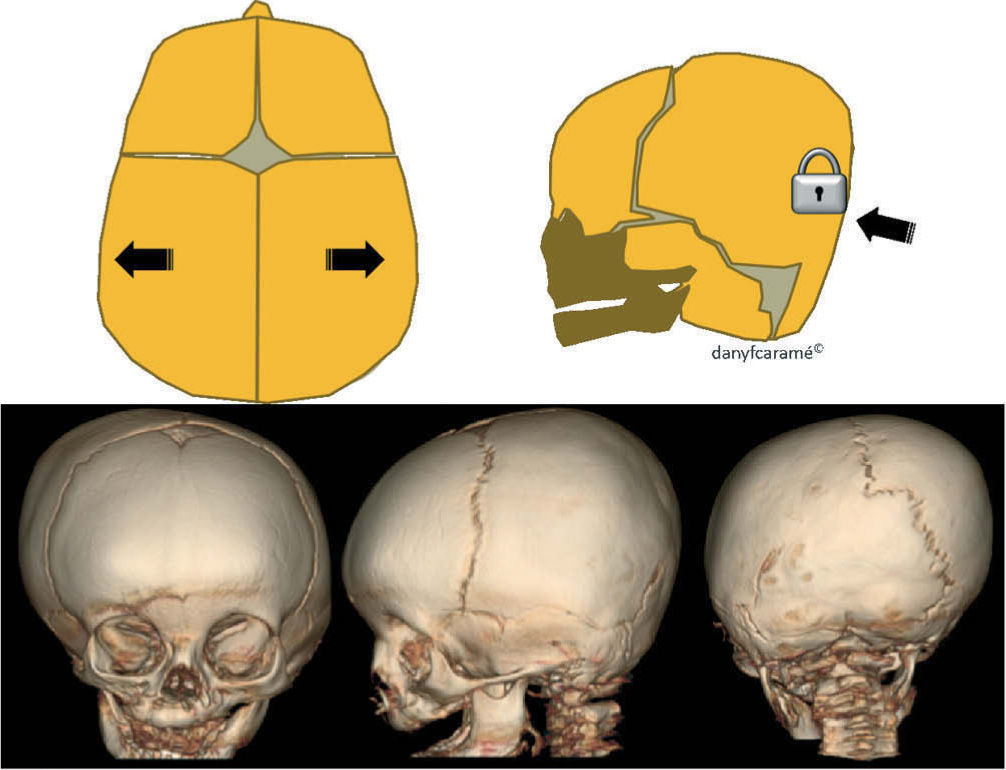
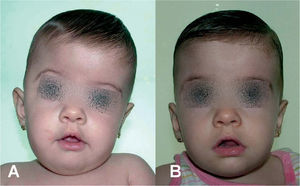
Plagiocefalia anterior: cierre temprano de una sutura coronal (fig. 3).
- –
Braquicefalia: cierre temprano de ambas suturas coronales (fig. 3).
- –
Trigonocefalia: cierre temprano de la sutura metópica (fig. 4).
- –
Plagiocefalia posterior: cierre temprano de la sutura lambdoidea (fig. 5).
- –
Oxicefalia: cierre temprano de las suturas coronales y sagital (fig. 6).
- –
Turricefalia: cierre temprano de varias suturas.
La manifestación clínica más común es la deformidad craneal, en ocasiones acompañada de deformidades faciales.
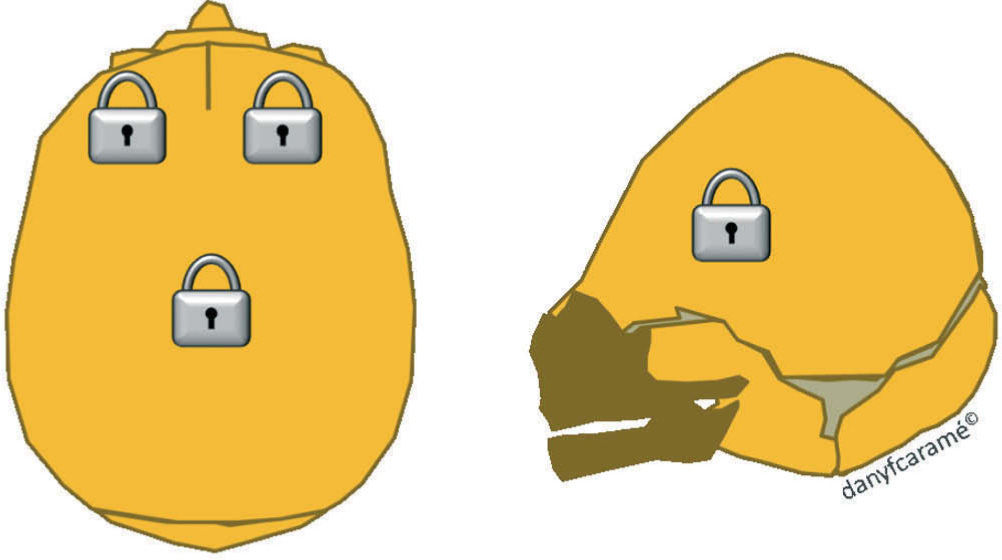
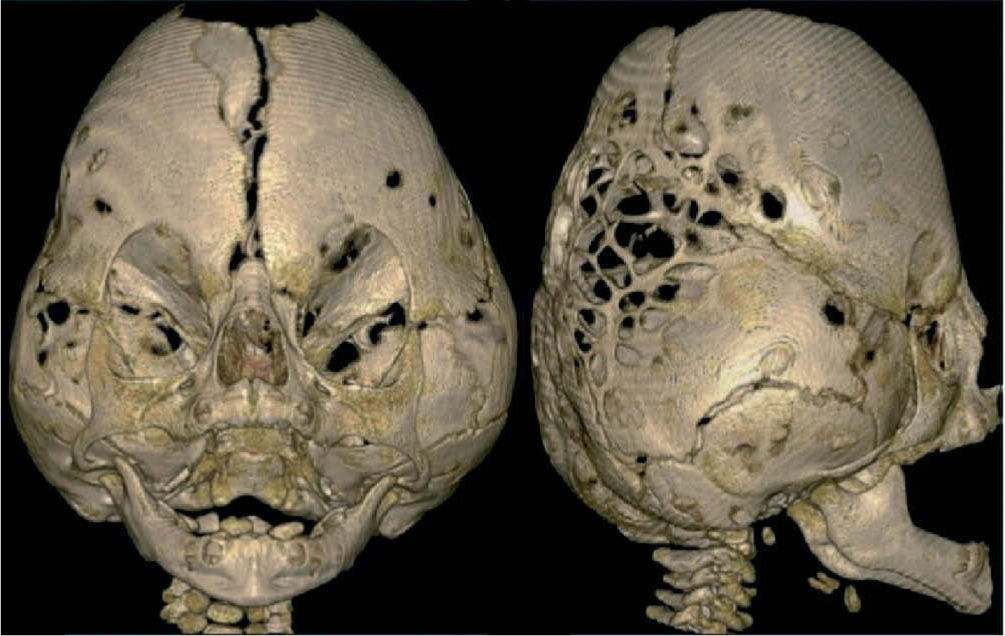
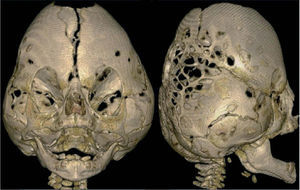
Las dos formas más graves de craneosinostosis son: a) la oxicefalia, caracterizada por el cierre temprano de las suturas coronales y sagital, b) y la Kleeblattschädel o cloverleaf skull (cráneo en hoja de trébol)4 donde el cierre de las suturas es múltiple (figs. 7 y 8).
El tratamiento de la craneosinostosis es quirúrgico, seguido de tratamiento ortopédico craneal.
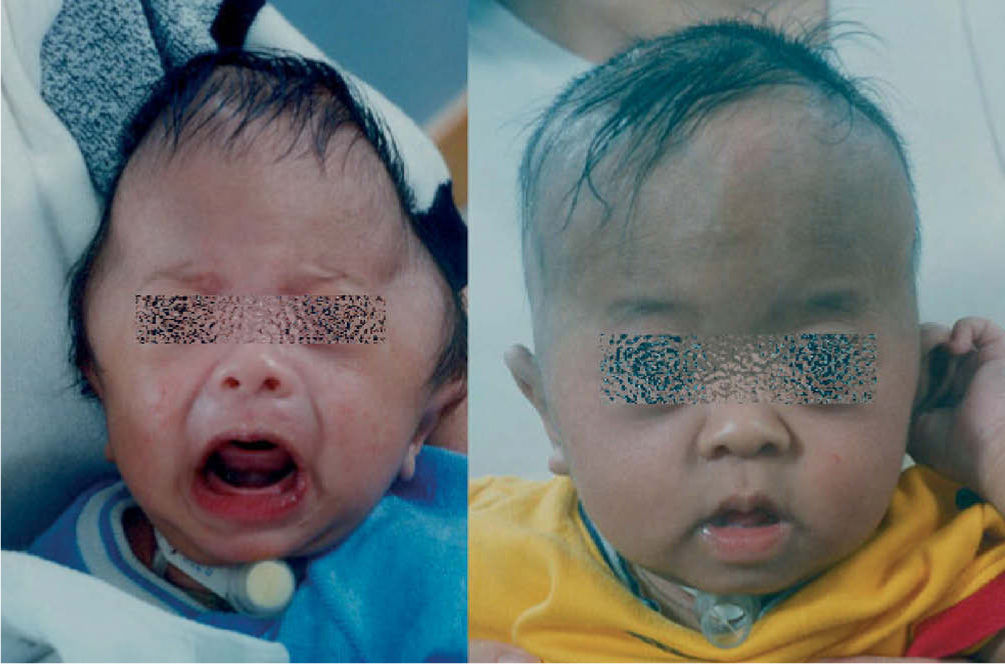
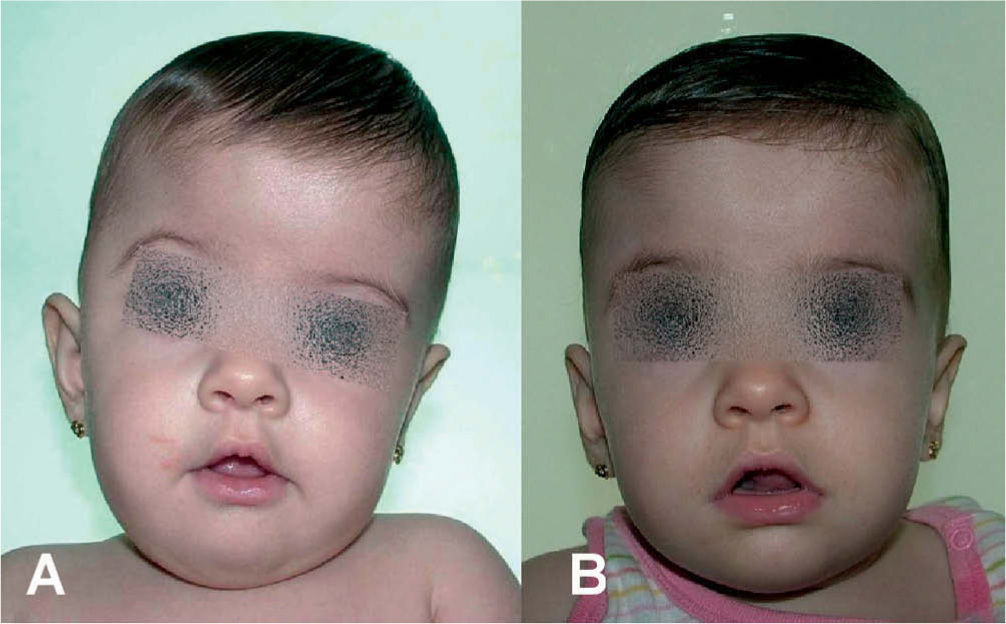
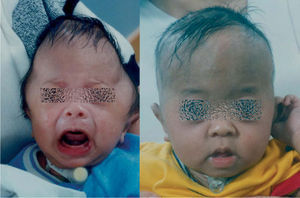
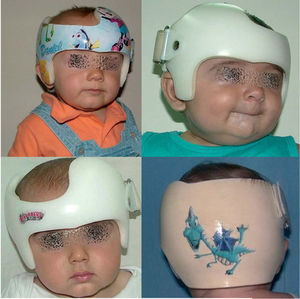
En el diagnóstico diferencial debe plantearse la plagiocefalia deformativa craneal posicional sin sinostosis (fig. 9), la cual también debe tratarse dado que no es sólo una cuestión estética, sino que también en diversos estudios se han observado alteraciones del desarrollo neurológico en dichos pacientes no tratados. Si bien el tratamiento inicial es una educación posicional del bebé en la cuna, si esta no mejora en los primeros 3–4 meses, el tratamiento se realizará mediante ortopedia craneal5.
Objetivo del trabajoPoner de relieve la utilidad de la tomografía computarizada multidetector (TCMD) en el estudio de la craneosinostosis.
Material y métodosDesde septiembre de 2007 a enero de 2011, se ha estudiado a 19 pacientes (14 niños y 5 niñas), con edades comprendidas entre los 2 y los 9 meses, con un equipo de TCMD VCT de General Electric Healthcare, Milwaukee (WI, Estados Unidos).
Se exploró a los pacientes con la misma técnica 120kVp y 300mA, con una velocidad de rotación de 0,4 s, una colimación de 64×5mm (con reconstrucción retrospectiva de 0,625mm), un pitch de 0,984:1. Tras seguir el criterio ALARA (tan bajo como sea razonablemente posible) y cumplir con las guías de recomendación, se ha obtenido unas de dosis de DLP entre 350,20 y 559,45mGy según el paciente.
Con esta configuración, la adquisición se encuentra entre los 1,6 y los 2 s, prescindiendo de la sedación del paciente.
El técnico en la estación de trabajo Advantage Workstation 4.3 de General Electric Healthcare reconstruyó los exámenes y obtuvo imágenes de reconstrucción 3D, Volume Rendering (VR) y High Definition Maximum Intensity Pixel (HD MIP).
ResultadosDe los 19 pacientes estudiados, los tipos de sinostosis diagnosticados fueron los siguientes: 9 escafocefalias, 4 plagiocefalias anteriores, 4 trigonocefalias y 2 plagiocefalias posteriores.
En ningún caso fue necesario la sedación del paciente, dada la rapidez del equipo y la buena preparación del niño y de los padres. La DLP de media ha estado entorno a los 469,34mGy.
DiscusiónLa TCMD es una herramienta de gran utilidad para confirmar el diagnóstico, así como el grado de fusión, y al mismo tiempo puede excluir anomalías parenquimatosas asociadas. Gracias a la cobertura y la rapidez de los actuales equipos de TCMD, y en especial a las reconstrucciones 3D que se pueden realizar, se obtiene un diagnóstico entre el 90 y el 100% de los casos6,7.
La resonancia magnética (RM) es superior a la TCMD en la evaluación del parénquima nervioso, pero no es óptima en la valoración de la fusión de las suturas. Por otra parte, en la RM sería necesaria la sedación del paciente, por cuestiones de tiempos de adquisición. Esto hace que la TCMD se convierta en el método de referencia a la hora de llegar al diagnóstico de sospecha de craneosinostosis8. Nuestra experiencia en el campo de las reconstrucciones 3D nos ha llevado a utilizar las de Volume Rendering, y para nosotros las más importantes son las HD MIP9, que son notablemente más sensibles a la hora de mostrar las suturas y/o fracturas.
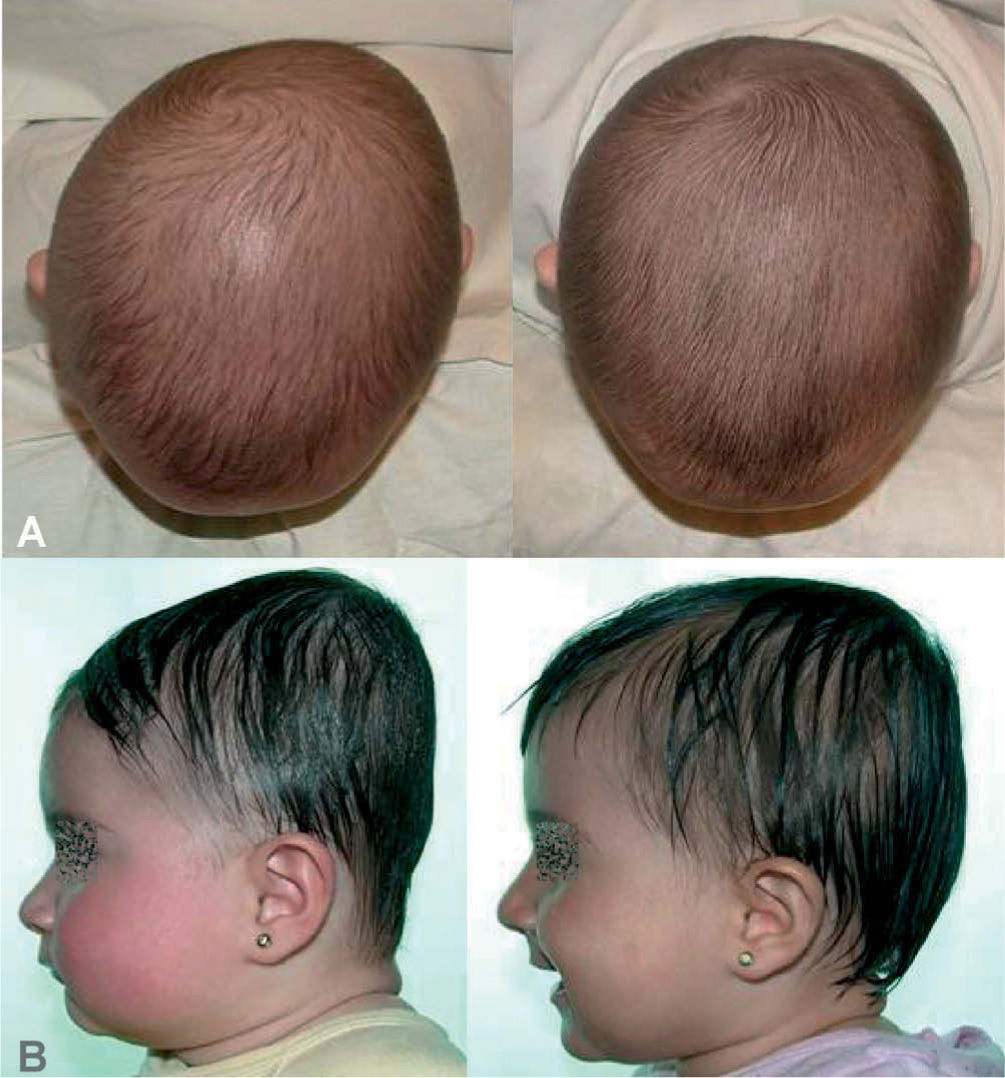
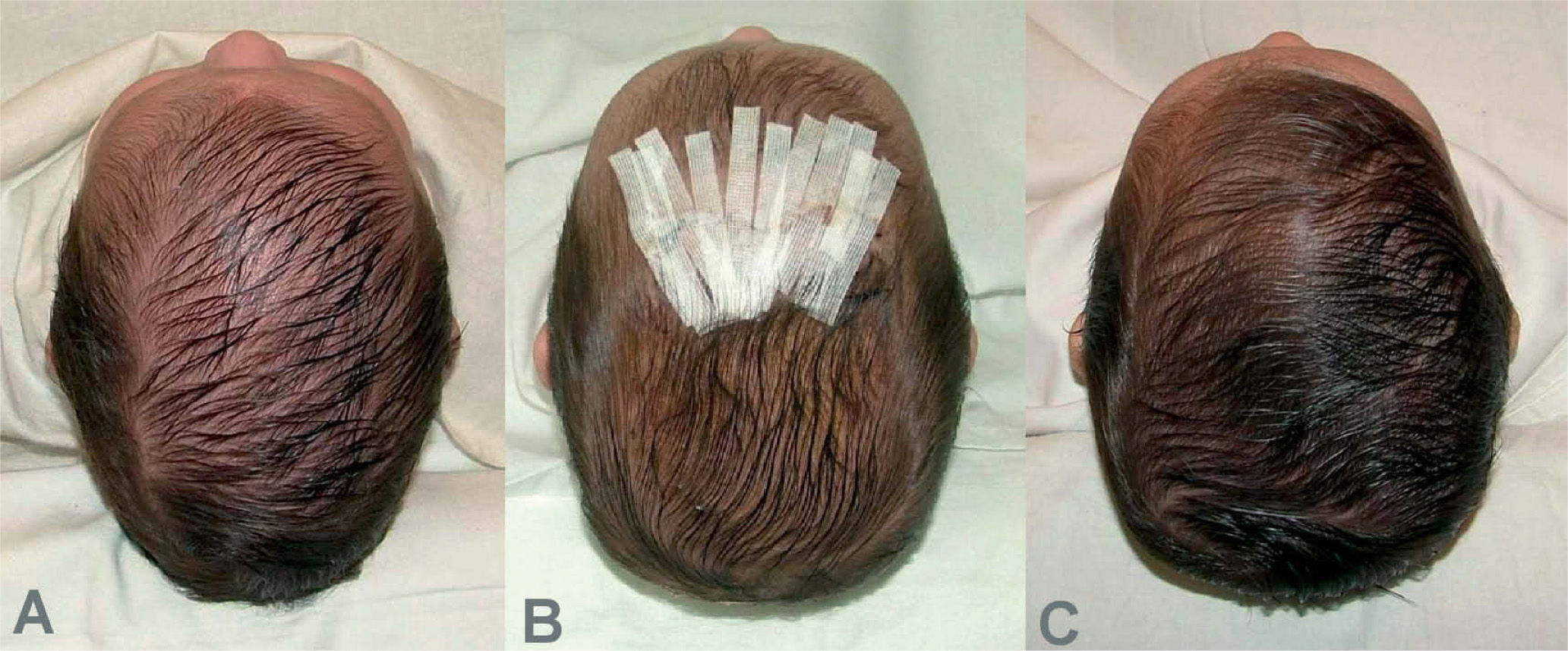
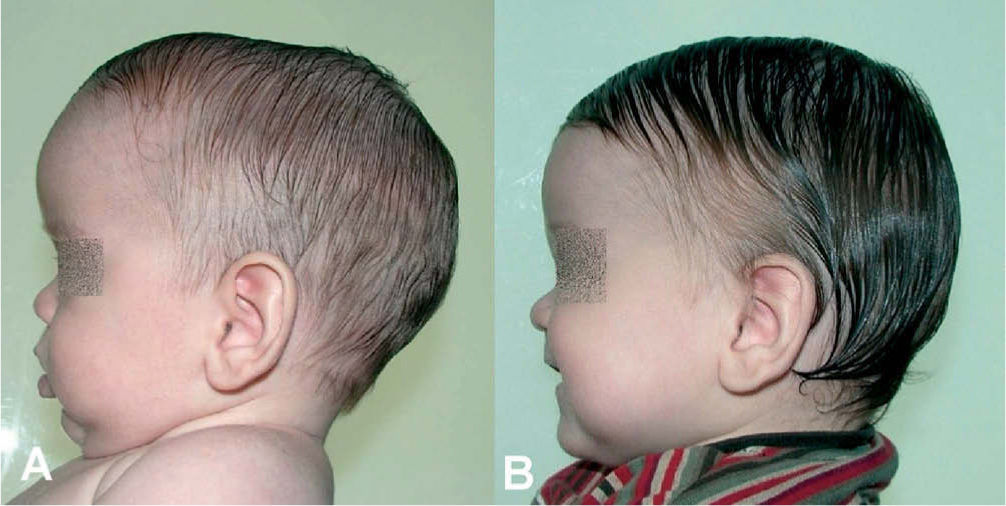
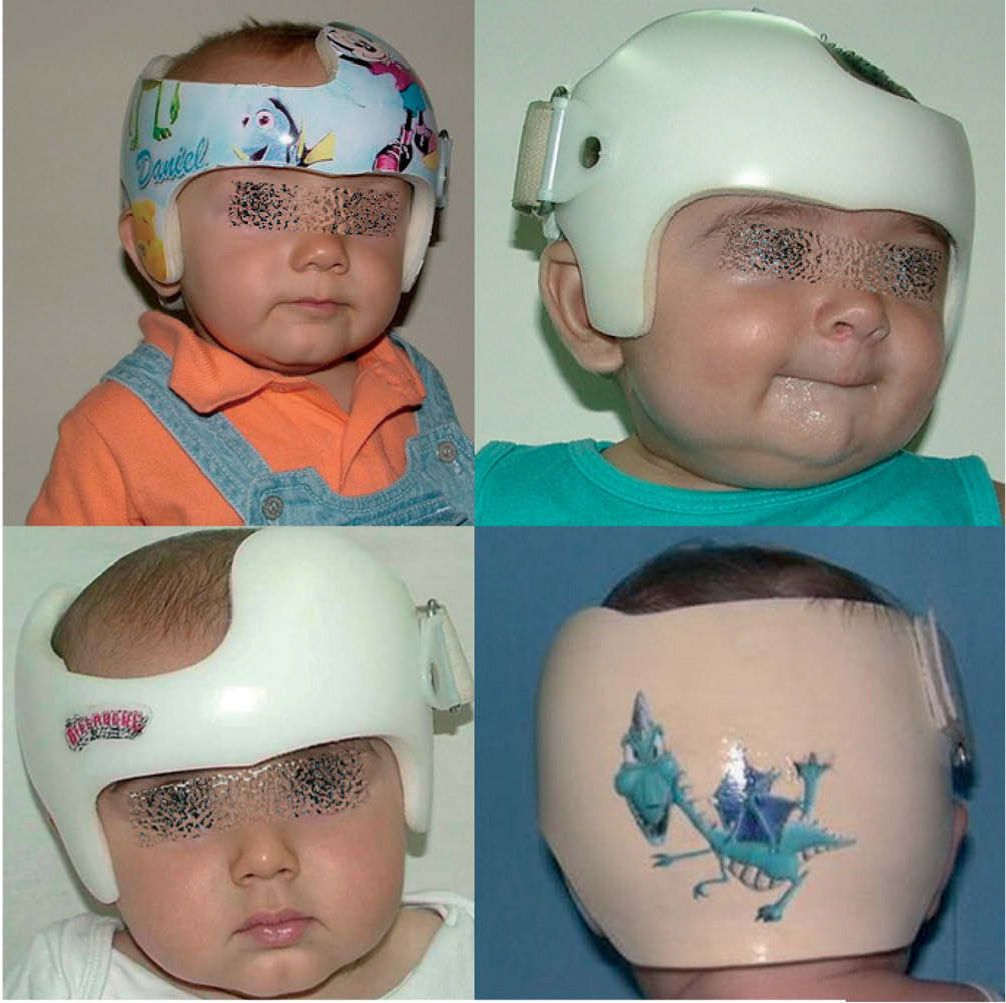
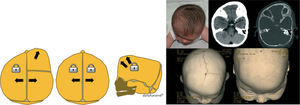
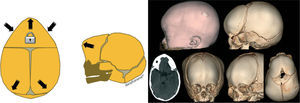
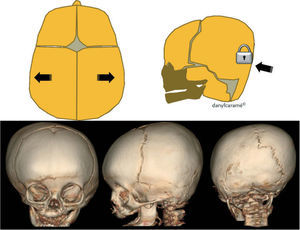
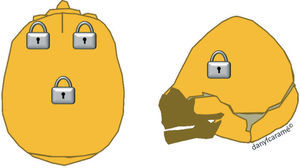
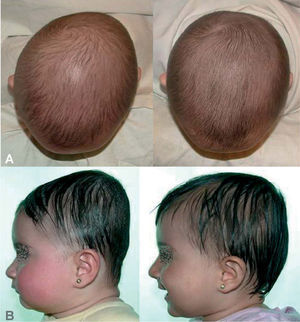
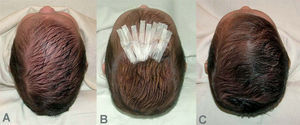
Cabe mencionar que, en la actualidad, hay dos opciones de tratamiento, dependiendo de la edad del paciente. En lactantes mayores de 8 meses, es preferible la cirugía abierta, practicando la suturectomía de la sutura cerrada más plastia craneal a demanda, seguida de ortopedia craneal posquirúrgica. En lactantes entre los 3 y los 8 meses y con un peso mínimo de 5kg, es preferible el abordaje endoscópico seguido del tratamiento con ortesis craneal dinámica. Cuanto más joven es el paciente, mejores son los resultados (figs. 10–13).
Los autores declaran que no presentan ningún conflicto de intereses.