La defecografía mediante resonancia magnética se ha convertido en los últimos años en una técnica muy útil para la valoración de las anomalías del suelo pélvico. La posibilidad que ofrece de observar tanto la anatomía como la función de las estructuras pélvicas supone una ventaja respecto a la defecografía convencional. El presente artículo pretende describir los aspectos anatómicos y patológicos más relevantes del suelo pélvico, así como ofrecer un protocolo de estudio adecuado para su valoración, basado en el empleo de secuencias fast spin-echo ponderadas en T2 y secuencias dinámicas FIESTA.
Defecography by magnetic resonance imaging has become a useful technique for assessing pelvic floor disorders in the last few year. The possibility to observe the anatomy and functioning of the pelvic structures has advantages with respect to conventional defecography. This article attempts to describe the most relevant anatomical and pathological aspects of the pelvic floor, as well as to present a study protocol for its assessment, based on fast spin-echo T2-weighted sequences and dynamic FIESTA sequences.
Las anomalías del suelo pélvico son una serie de alteraciones estructurales y funcionales de los órganos pélvicos que afectan a un porcentaje significativo de la población femenina, disminuyendo notablemente su calidad de vida. Estas anomalías forman un grupo muy heterogéneo que comprende desde el descenso excesivo del hiato pélvico hasta invaginaciones, prolapsos, incontinencia o dificultad en la evacuación. Las alteraciones vienen dadas por diversos factores que con frecuencia se combinan, pudiendo afectar a uno o más órganos conjuntamente. Un porcentaje alto de mujeres con antecedente de histerectomía o múltiples partos sufre alguna anomalía del suelo pélvico durante su vida1,2. La defecografía mediante resonancia magnética (defeco-RM) se ha convertido en una técnica altamente eficaz para la valoración de estas alteraciones1,3-6. Aporta una visión de conjunto del contenido de la pelvis que permite valorar de manera simultánea sus diferentes compartimentos, a la vez que posibilita la visualización de los músculos del hiato pélvico, algo imposible con la defecografía convencional. Es posible asimismo obtener registros de imágenes en reposo y en movimiento, estas últimas durante maniobras de Valsalva y evacuación, todo ello sin el empleo de radiación ionizante. Aparte de la exploración clínica, la defecografía convencional se ha considerado históricamente la prueba de elección para la valoración de la función pélvica durante el esfuerzo, aunque en la actualidad y en algunos lugares la defeco-RM comienza a sustituirla. Tal es el caso del hospital donde nuestra unidad de RM se encuentra ubicada.
Consideraciones anatómicasPuesto que las mujeres son con gran diferencia el grupo de población más afectado, es conveniente fijar la atención en la anatomía de la pelvis femenina.
CompartimentosLa pelvis femenina queda dividida en 3 compartimentos funcionales: compartimento anterior (vejiga y uretra), compartimento medio (vagina, cérvix, útero y ovarios) y compartimento posterior (recto y canal anal). Las alteraciones del suelo pélvico son por lo general procesos complejos que afectan a uno o más compartimentos7.
Suelo pélvicoEl suelo pélvico es una unidad anatómica y funcional formada por varios músculos y tejido conectivo dispuestos en 3 niveles diferentes. Considerados en sentido craneocaudal, estos son la fascia endopélvica, el diafragma muscular pélvico y el diafragma urogenital.
La fascia endopélvica está formada por reflexiones peritoneales que proporcionan soporte pasivo lateral y anterior a la vagina, la vejiga y la uretra. La fascia en torno al útero y la vagina forma el ligamento sacrouterino, el cual mantiene la vagina en su posición anatómica al tirar superior y posteriormente del cérvix hacia el sacro. Otras reflexiones peritoneales prestan soporte lateral a los órganos pélvicos, mientras otros tejidos conjuntivos y ligamentos lo prestan a la vejiga y la uretra1.
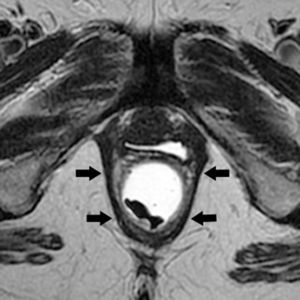
El diafragma muscular pélvico se compone principalmente del músculo isquiococcígeo y del complejo elevador del ano, formado por 3 músculos: puborrectal, ileococcígeo y pubococcígeo1,4.
El diafragma urogenital es el nivel caudal del suelo pélvico. Está compuesto principalmente por tejido conectivo y el músculo perineal transverso profundo.
De los músculos citados, el puborrectal es el de mayor importancia para el técnico operador de RM a la hora de planificar correctamente el estudio defecográfico.
PatologíaLas anomalías del suelo pélvico afectan principalmente a mujeres (más del 90% de los casos)8 y se manifiestan especialmente durante la defecación y la realización de esfuerzos, aunque en determinados estadios son observables en reposo. Son varias las anomalías más habituales: descenso del suelo pélvico, contracción paradójica del elevador del ano, cistocele, hipermovilidad uretral, prolapsos uterino y vaginal, enterocele, peritoneocele, sigmoidocele, rectocele e invaginación rectal1,4. Con frecuencia se dan 2 o más de ellas en un mismo paciente4. Suelen provocar trastornos como incontinencia urinaria o defecatoria y defecación obstructiva. Entre otros, se consideran factores de riesgo la edad, la menopausia, la obesidad, el embarazo, antecedente de múltiples partos, antecedente de cirugía pélvica y la enfermedad pulmonar obstructiva crónica (EPOC)1,2,5. Un interesante estudio realizado en 19972 muestra que los antecedentes de histerectomía resultan significativos, ya que la extirpación uterina conlleva la disección de segmentos de fascia intraperitoneal, ligamentos y tejido conjuntivo, cuya ausencia, daño o debilitamiento provocan en un porcentaje alto de casos enteroceles y descenso del suelo pélvico. Las mujeres con antecedente de múltiples partos presentan en mayor medida cistoceles y descenso del suelo2. Los hombres que padecen anomalías representan un porcentaje inferior al 10%8. En ellos se han observado menos casos de enterocele, rectocele y descenso del suelo pélvico, mientras que se ha apreciado un porcentaje de invaginaciones rectales similar en ambos sexos9. Aunque todas las alteraciones son relevantes, consideramos de importancia detallar las que siguen:
- -
Descenso del suelo pélvico. Se da cuando el complejo muscular elevador del ano se distiende, pierde su tono y desciende hasta un nivel considerado patológico1,5.
- -
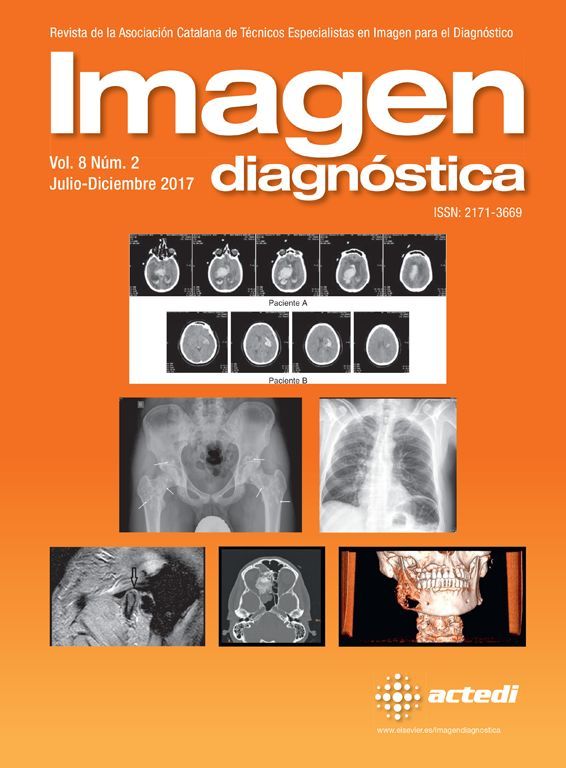
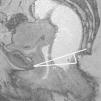
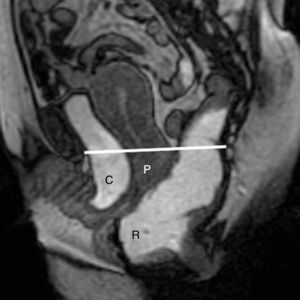
Cistocele. Es un prolapso de la vejiga por debajo del nivel de la sínfisis púbica, favorecido por un desgarro en la fascia pubocervical1,5 u otras estructuras de soporte4 (fig. 1). Un aumento de la presión abdominal y el descenso de la pared posterior de la vejiga pueden provocar que la uretra describa un movimiento rotatorio y quede en disposición horizontal por el mecanismo conocido como hipermovilidad uretral1,5.
- -
Enterocele, peritoneocele y sigmoidocele. Un defecto en la fascia rectovaginal favorece la herniación de contenido pélvico hacia el fondo de saco de Douglas4. Este contenido puede ser de diferente condición: asas del intestino delgado (enterocele), grasa peritoneal (peritoneocele) o la pared anterior del sigma (sigmoidocele)1,4.
- -
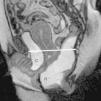
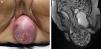
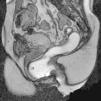
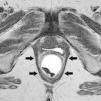
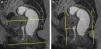
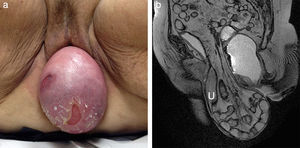
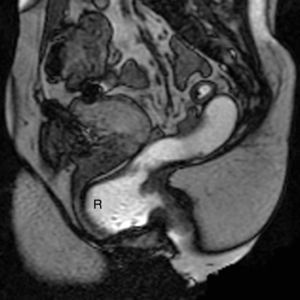
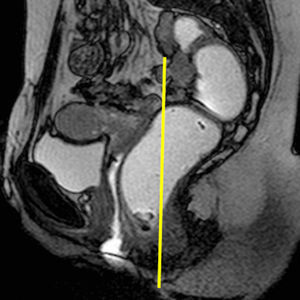
Prolapsos uterino y vaginal. La cúpula vaginal y el útero, debilitados o diseccionados sus soportes ligamentosos y conectivos, ante la presión del contenido pélvico y abdominal descienden de su posición anatómica (fig. 1). En ocasiones lo hacen por el propio canal vaginal, evertiéndolo de dentro afuera. Los enteroceles y peritoneoceles también pueden empujar en su descenso al útero y la cúpula vaginal; en los casos más severos las paredes internas de la vagina se convierten en las paredes externas de un saco que emerge por el introito como una protuberancia blanda. Este saco contiene generalmente grasa peritoneal, asas del intestino delgado e incluso el propio útero descendido (fig. 2). Puesto que el prolapso vaginal y uterino se asocia frecuentemente al prolapso de otros órganos, la evaluación de la pelvis al completo mediante RM resulta particularmente importante1,5 (fig. 3).
- -
Rectocele. Supone una proyección protuberante de la pared rectal, generalmente anterior, aunque también puede ser posterior o lateral. Suele producirse por encima del canal anal1,5, principalmente por defectos en el septo rectovaginal1. Cierta cantidad de heces puede quedar retenida en estos espacios, dificultando la defecación (figs. 1 y 3).
- -
Invaginación rectal (intususcepción). La pared mucosa del recto se pliega o proyecta hacia el interior del propio canal rectal, reduciendo su luz y en ocasiones descendiendo hacia el canal anal. Según su alcance, la invaginación se considera intrarrectal, intraanal o extraanal (prolapso rectal)1,5. Frente al estudio convencional, la RM presenta la ventaja de poder diferenciar entre una invaginación de la mucosa y una invaginación completa de la pared rectal, casos que merecen un tratamiento quirúrgico distinto5.
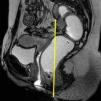
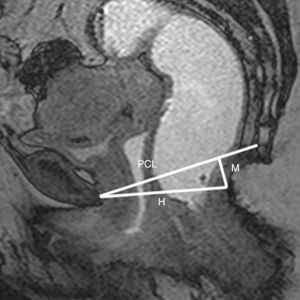
La valoración mediante RM de la relajación del suelo pélvico y los prolapsos se realiza mediante la clasificación HMO (línea H, línea M y prolapso de los órganos). Esta clasificación toma en consideración una serie de líneas de referencia sobre las que uniformizar los criterios de evaluación (fig. 4):
- -
Línea pubococcígea (LPC). Desde el borde inferior de la sínfisis del pubis hasta la última articulación intercoccigea1,5-7,10. Representa el nivel por encima del cual se localizan las bases de los compartimentos anterior y medio en condiciones normales7.
- -
Línea H. Desde la porción inferior de la sínfisis hasta la reflexión del músculo puborrectal en la pared posterior del recto. Indica el nivel y la extensión del suelo o hiato pélvico.
- -
Línea M. Trazada perpendicularmente desde la LPC hasta el extremo posterior de la línea H.
Los prolapsos se dan en mayor o menor grado cuando los órganos pélvicos se muestran por debajo de la LPC5,9-11 (algunos autores proponen la línea H1), ya sea en reposo o durante el esfuerzo. El grado de relajación del hiato pélvico se obtiene por la valoración de 2 componentes diferenciados: su elongación y su descenso. La longitud de la línea H muestra la elongación anormal del hiato a partir de 6cm; la longitud de la línea M indica un descenso anormal a partir de 2cm (tablas 1 y 2).
Grados de los prolapsos de los órganos pélvicos (compartimentos anterior y medio)
| Grado | Localización de los órganos respecto a la LPC |
|---|---|
| 0: sin prolapso | Por encima |
| 1: leve o pequeño | 0-3 cm por debajo |
| 2: moderado | 3-6 cm por debajo |
| 3: severo o grande | ≥ 6cm por debajo |
LPC: línea pubococcígea.
La medición se realiza sobre un plano sagital obtenido en máximo esfuerzo.
El paciente debe acudir a la unidad de RM tras la aplicación de un enema de limpieza rectal. En el caso de los pacientes hospitalizados, el personal de planta debe estar informado del protocolo a seguir y encargarse de la aplicación del enema.
Recepción del pacienteEs importante establecer un clima de confianza con el paciente desde el momento de su recepción. Habitualmente se da cierto grado de ansiedad que debemos valorar y minimizar, debido fundamentalmente a 2 aspectos:
- -
El desconocimiento de la prueba: en ocasiones los pacientes se enfrentan a la RM con temor a causa de experiencias claustrofóbicas propias o ajenas.
- -
El impacto que el pudor pueda causar sobre el desarrollo de la exploración: al tratarse de una exploración que afecta a procesos fisiológicos íntimos, hay que tener en cuenta y valorar los aspectos psicológicos derivados.
Para resolver esta situación es importante elegir un lugar cómodo donde realizar la anamnesis previa a la prueba y favorecer una comunicación distendida con el paciente, explicándole cuáles serán las fases de preparación, las maniobras que se le solicitarán y la finalidad última de la exploración. Es importante que comprenda que ha de ser riguroso a la hora de cumplir las órdenes del operador, ya que de no ser así la prueba podría no ser resolutiva.
Materiales y preparación del pacienteLos materiales necesarios para la preparación de la prueba son los siguientes:
- -
250 mililitros (ml) de gel ecográfico.
- -
Sonda rectal.
- -
Jeringa de 10ml.
- -
Empapadores.
- -
Cuña para la evacuación.
Para realizar el llenado del recto, en nuestra unidad recurrimos a la introducción de 240ml de gel ecográfico mediante técnica de sondaje con cánula rectal. Para ello colocamos al paciente sobre la mesa del equipo de RM en decúbito lateral. Durante el proceso de sondaje y llenado se han de tener en cuenta los aspectos psicológicos y el pudor que pueda presentar el paciente en esta situación. A continuación, ante pacientes del sexo femenino, introducimos en la vagina 10ml de gel con una jeringa, con el fin de delimitar las paredes vaginales y, junto con el gel ya introducido en el recto, destacar el septo rectovaginal. Para ello la paciente se sitúa en decúbito supino.
Una vez se ha realizado el llenado, colocamos bajo el paciente una cuña protegida con un empapador para recibir la evacuación, y ajustamos correctamente la antena de superficie, asegurando una correcta recepción de señal desde el promontorio del sacro hasta un nivel inferior al ano. Es importante en este momento recordar de nuevo al paciente cuáles son los movimientos y maniobras que deberá realizar a requerimiento del operador. Debemos cerciorarnos de que asimila perfectamente las órdenes y las comprende. Las fases del estudio y sus maniobras correspondientes son las siguientes:
- -
Fase de reposo.
- -
Fase de Valsalva sin evacuación.
- -
Fase de contención.
- -
Fase de tos.
- -
Fase de Valsalva con evacuación.
El paciente debe entender que el registro se realizará en modo cine (multifase), por lo que cada maniobra debe repetirse constantemente mientras se prolonga la adquisición de imagen en cada una de las series.
Realización del estudio: protocolo de imagenEstudiar el suelo pélvico mediante RM implica evaluar su anatomía y su función. Por un lado, deben obtenerse secuencias de imagen anatómicas que proporcionen una visión adecuada de la musculatura del hiato pélvico; por otro, deben obtenerse series dinámicas que muestren las variaciones funcionales del contenido pélvico durante la realización de esfuerzos. En nuestra unidad realizamos este estudio con un equipo General Electric Signa Excite 2a de 1,5Teslas y antena de superficie Torso Phased Array. El protocolo que utilizamos incluye la adquisición en primer lugar de secuencias half-Fourier acquisition single-shot turbo spin-echo (HASTE) y fast imaging employing steady-state acquisition (FIESTA) en diferentes planos que se emplean posteriormente como localizadores. La parte anatómica del estudio consta de secuencias fast spin-echo (FSE) ponderadas en T2 de alta resolución del hiato pélvico en los planos coronal y axial. La parte dinámica consta de varias series FIESTA: una serie coronal del canal rectal y varias del plano sagital medio de la pelvis (tabla 3).
Parámetros de las secuencias anatómicas y dinámicas en un equipo General Electric Signa Excite 2a
| Secuencia | TR/TE (ms) | EcoT | Bwth (kHz) | Flip angle | FoV (cm) | Grosor/espacio (mm) | Mx (px) | NEX |
|---|---|---|---|---|---|---|---|---|
| Axial FSE T2 | 5.350/102 | 23 | 31,25 | 26 | 4/1 | 256×256 | 2 | |
| Coronal FSE T2 | 5.225/102 | 21 | 31,25 | 26 | 4/0,5 | 224×224 | 2 | |
| Coronal 2D FIESTA (multifase)a | −/Min full | 62,5 | 45° | 38 | 5/− | 256×192 | 1 | |
| Sagital 2D FIESTA (multifase)b | −/Min full | 62,5 | 45° | 38 | 5/− | 256×192 | 1 |
Bwth: ancho de banda (bandwidth); 2D FIESTA: two-dimensional fast imaging employing steady-state acquisition; EcoT: tren de ecos (Echo train); Flip angle: ángulo de inclinación; FoV: campo de visión (field of view); FSE: espín eco rápida (fast spin-echo); HASTE: half-Fourier acquisition single-shot turbo spin-echo; kHz: kilohercios; ms: milisegundos; Mx: matriz (matrix); NEX: número de exposiciones; px: píxeles; TE: tiempo de eco; TR: tiempo de repetición.
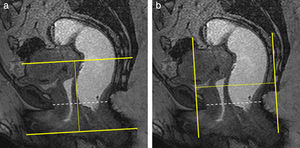
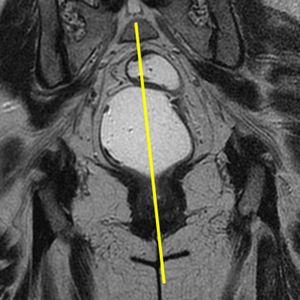
Las secuencias FSE T2 son útiles para evaluar posibles alteraciones musculares, como adelgazamiento o desgarros, en especial del músculo puborrectal (fig. 5). La serie axial debe planificarse en paralelo al propio puborrectal (línea H), desde el ano hasta un nivel superior al sigma. La serie coronal debe planificarse en perpendicular al puborrectal, desde la sínfisis púbica hasta el coxis (fig. 6).
Las secuencias dinámicas FIESTA se componen de múltiples imágenes de un mismo plano (multifase), obtenidas principalmente durante la realización de esfuerzos y cuya posterior visualización en sucesión rápida muestra el movimiento del contenido pélvico. Este tipo de secuencia permite obtener imágenes nítidas de las estructuras en movimiento, ya que cada imagen se obtiene en décimas de segundo (emplear la opción array spacial sensivity encoding technique [ASSET] contribuye a acelerar la adquisición). En nuestro protocolo obtenemos una serie coronal de 50 imágenes durante maniobra de Valsalva planificada sobre el canal rectal, útil para observar posibles rectoceles laterales (fig. 7). Obtenemos asimismo varias series de 120 imágenes de un plano sagital medio de la pelvis, centrado sobre el eje largo del canal rectal y cortando el cérvix (fig. 8). Es importante mantener esta orientación —salvo que el cérvix se encuentre desplazado lateralmente en exceso— para que este no quede fuera de plano y pueda visualizarse correctamente un posible descenso. Esta serie se realiza 4 veces: en reposo, con maniobra de contención, en maniobra de Valsalva y mientras el paciente tose. Finalmente, durante la evacuación, obtenemos una serie similar con 250 imágenes. Al tratarse de maniobras que conllevan presión abdominal, pretende observarse la respuesta del contenido pélvico ante tal presión. La serie adquirida durante la evacuación muestra además la función del músculo puborrectal, el recto y el canal anal. Si se produce una evacuación incompleta, es conveniente realizar una segunda serie. En el caso de las mujeres, puede valorarse si es necesario que la paciente realice una digitación intravaginal para favorecer la evacuación definitiva.
La defeco-RM es una técnica adecuada para el diagnóstico de las anomalías del suelo pélvico. Frente a la defecografía convencional aporta mejoras como la visualización de los 3 compartimentos pélvicos simultáneamente y la obtención de imágenes anatómicas del hiato pélvico, todo ello sin el empleo de radiación ionizante. Esta técnica se está convirtiendo en una solución cada vez más empleada y que en la actualidad comienza a sustituir al método convencional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
La orientación que para la elaboración de este artículo nos ha prestado el Dr. Roberto Aliaga Méndez merece un reconocimiento a la altura del entusiasmo con que nos ha explicado y aclarado cuestiones clave. Quede aquí nuestro debido agradecimiento por su desinteresada y valiosa colaboración.