La tuberculosis es una entidad de origen infeccioso producida por el Mycobacterium tuberculosis complex1, cuyo órgano diana son los pulmones. Afecta principalmente a poblaciones en vías de desarrollo, causando 2.000.000 de muertes al año1,2. La tuberculosis extrapulmonar se produce a partir de un foco de origen pulmonar y afecta principalmente a individuos en estado de inmunosupresión, sobre todo en pacientes VIH1,3. Los tejidos extrapulmonares más frecuentemente afectados son la pleura, los ganglios linfáticos y el sistema urinario1. La rareza de la afectación hepática y lo inespecífico de la sintomatología dificulta el diagnóstico, que a menudo precisa de confirmación histológica1,2,4. Como en nuestro caso, puede confundirse con tumores hepáticos primarios o metastásicos.
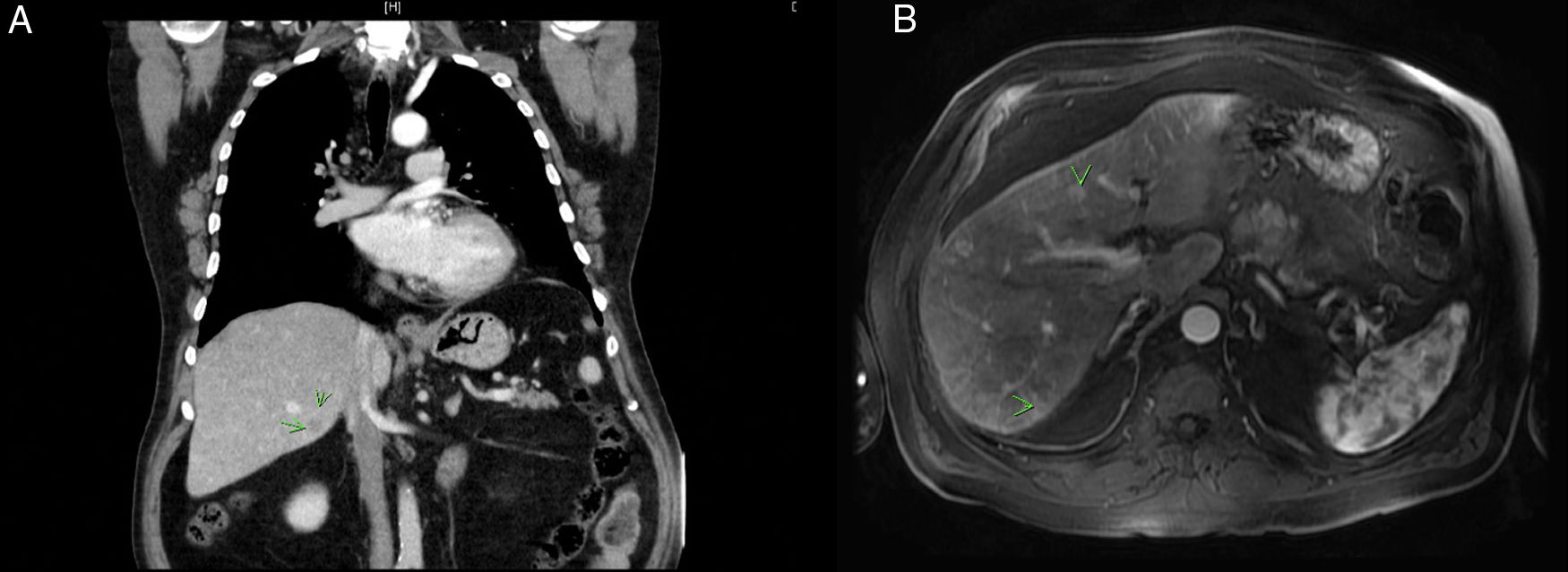
Presentamos el caso de un varón de 69 años de edad con antecedentes de hábito tabáquico y alcohólico, diabetes mellitus, hipertensión arterial, dislipemia y un adenocarcinoma de recto en 2013 que recibió neoadyuvancia con quimiorradioterapia, y posteriormente se intervino quirúrgicamente con un resultado anatomopatológico de T3N0M0, realizándose una adyuvancia con 6 ciclos de Xeloda®. Posteriormente, el paciente permanece con ausencia de enfermedad clínica y radiológica, y al cuarto año del seguimiento se objetiva una lesión hipodensa de baja atenuación en la TAC (fig. 1A) en el segmento VI hepático que dados los antecedentes oncológicos indica como primera posibilidad, metástasis hepática de origen colorrectal. Se amplía el estudio con una ecografía abdominal, dónde se evidencian múltiples lesiones nodulares de hasta 2cm de diámetro, y una RMN (fig. 1B) que pone de manifiesto lesiones bilobares hiperintensas en T1 Fat-Sat con contraste en fase arterial no calcificadas en los segmentos II, ivA, ivB, VIII, VI, todas ellas sugestivas de metástasis hepáticas, así como un CEA en el límite alto de la normalidad. Se expone el caso en el comité de tumores digestivos, y se decide iniciar tratamiento quimioterápico sistémico con 6 ciclos de FOLFIRI más cetuximab. Se repite una nueva TAC y RMN a los 4 meses que evidencia una respuesta parcial al tratamiento quimioterápico con disminución del tamaño de las LOE hepáticas a excepción de una en el segmento II y otra en el VI. Se decide cirugía hepática de rescate, objetivando 5 lesiones sugestivas de metástasis subcentrimétricas y de localización subcapsular en los segmentos ivA, ivB, V, VI y VIII, así como 2 lesiones intraparenquimatosas en los segmentos II y ivB, realizándose metastasectomías de las lesiones subcapsulares y aplicación de microondas en las lesiones intraparenquimatosas. El resultado histológico de todas las muestras puso de evidencia lesiones nodulares granulomatosas centradas por necrosis de aspecto caseoso rodeadas de histiocitos epitelioides, algunas células gigantes multinucleadas y periféricamente fibrosis con tinción de Ziehl-Neelsen sin detectar bacilos ácido-alcohol resistentes. No se objetivaron células neoplásicas en ninguna de las muestras. El paciente es valorado por el servicio de infecciosos e inicia tratamiento con isoniacida, rifampicina y pirazinamida durante 9 meses con buena tolerancia a los fármacos. Se le realiza una TAC y una RMN al finalizar el tratamiento con el resultado de la total resolución de las lesiones descritas.
La tuberculosis hepática es una manifestación infrecuente de la tuberculosis, representando un 1% de todos los casos de tuberculosis abdominal1,2. Se puede poner de manifiesto como una tuberculosis diseminada con afectación sincrónica pulmonar, afectación hepática difusa sin afectación pulmonar o en forma de absceso o tuberculoma hepático solitario1,2. La poca incidencia de tuberculosis primaria hepática está con relación a los niveles bajos de oxígeno en los hepatocitos, lo que no convierte este tejido en un ambiente favorable para el Mycobacterium tuberculosis4. La primera referencia en la literatura de la afectación hepática de la tuberculosis fue por Bristowe en 18582. Puede manifestarse clínicamente con síntomas inespecíficos como fiebre, dolor abdominal, pérdida de peso, hepatomegalia o incluso alteraciones del perfil hepático analítico1,2, o como en nuestro paciente como hallazgo incidental en un estudio histológico en el que se esperaba encontrar metástasis de origen colorrectal. El diagnóstico es complejo siendo muy específico, pero poco frecuente evidenciar el bacilo de Koch en el material histológico2. Radiológicamente puede confundirse con tumores hepáticos primarios o secundarios2,5, dada la inespecificidad de las características de las pruebas de imagen como en nuestro caso. Una vez realizado el diagnóstico, el objetivo es iniciar el tratamiento antituberculoso de forma precoz, consiguiendo resolución de las lesiones en 6-12 meses2,3.
En conclusión, a pesar de que la tuberculosis sea hoy en día una enfermedad infrecuente en nuestro medio, y mucho más la afectación extrapulmonar, hay que tenerla presente en el diagnóstico diferencial de las tumoraciones hepáticas primarias o secundarias en pacientes con antecedentes oncológicos.
FinanciaciónNo hemos obtenido beca para la realización del estudio.