La enfermedad de Crohn (EC) puede afectar a cualquier segmento del tracto gastrointestinal siendo la localización ileocólica la más frecuente (40%), seguida de la ileal (30%) y de colon (15-30%). La afectación exclusiva de intestino delgado proximal, no accesible por ileocolonoscopia, ocurre en tan solo un 10% de los pacientes1,2. Por otra parte, alrededor del 9% de los pacientes presentan enfermedad perianal (EPA) en el momento diagnóstico de la EC, variando su incidencia según la localización intestinal de la enfermedad; así, siendo del 15% cuando afecta al íleon, del 12% en afectación ileocólica, del 40% en afectación cólica y del 92% en afectación rectal 3. Sin embargo, la asociación de EPA en pacientes con EC exclusiva del tracto gastrointestinal alto ha sido poco descrita.
Presentamos 2 casos de pacientes con EPA y colonoscopia normal, en los que el estudio mediante cápsula endoscópica (CE) detectó lesiones sugestivas de EC. Se revisan los hallazgos endoscópicos y los escasos estudios publicados.
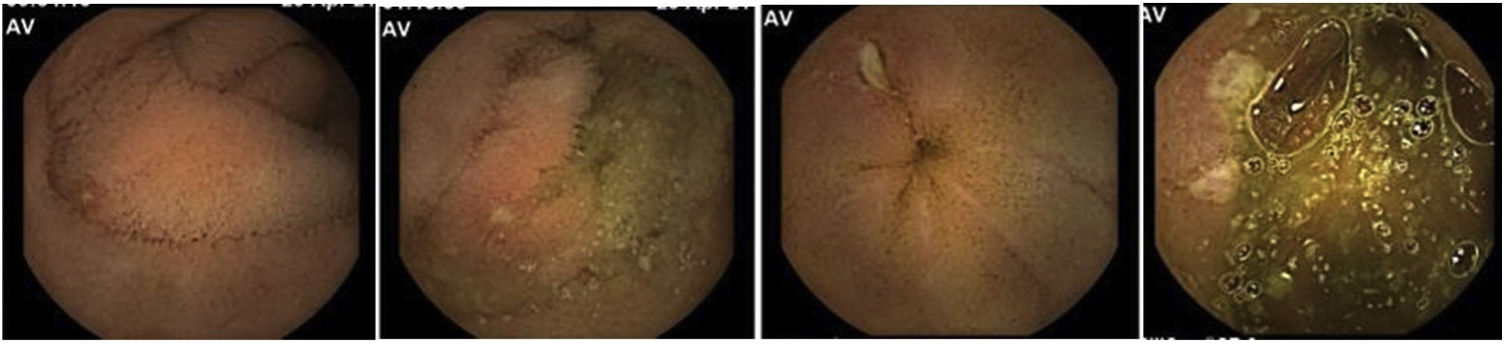
Caso 1Mujer de 35 años que presenta fisura y fístula anal de 2 años de evolución a la que se practicó una esfinterotomía con persistencia de una fístula interesfinteriana visualizada por resonancia pélvica. A pesar de ello presentó un curso tórpido por lo que se derivó para descartar EC. Clínicamente no refería sintomatología digestiva, negaba ingesta de AINE y la analítica era estrictamente normal (incluyendo proteína C reactiva y calprotectina fecal). En la ileocolonoscopia, se objetivaron 4 aftas en íleon terminal con mucosa de colon y recto sin alteraciones. En la histología ileal y de los distintos segmentos del colon se constató leve incremento del infiltrado inflamatorio mixto en lámina propia, y focos de linfoplasmocitosis basal. El estudio con CE identificó diversas aftas y erosiones en todo el intestino delgado y 3 úlceras superficiales, una en yeyuno medio y 2 en íleon distal (fig. 1). Tanto la endoscopia como la histología excluyeron otras causas de EPA (infecciones, TBC, neoplasia…).
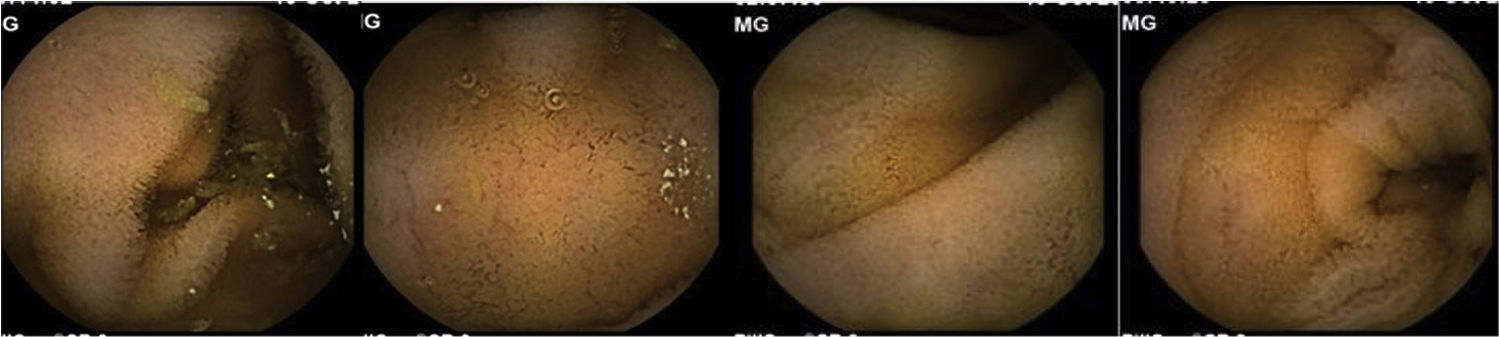
Caso 2Mujer de 38 años con antecedente de apendicectomía por plastrón apendicular con persistencia del dolor abdominal. A los 7 años de la cirugía presentó un absceso perianal que se drenó y posteriormente requirió fistulotomía y colocación de sedales y legrado de cavidad, derivándose para descartar EC. Clínicamente destacaba dolor abdominal leve difuso, sin otra sintomatología. Presentaba una analítica estrictamente normal, y se descartó tratamiento con AINE. En la ileocolonoscopia no se identificaron lesiones y la enterografía por resonancia magnética también resultó normal. Por este motivo se completó el estudio con CE, que evidenció múltiples ulceraciones superficiales y de pequeño tamaño en todo el intestino delgado; estos hallazgos, aunque inespecíficos, fueron sugestivos de EC (fig. 2).
Ante los hallazgos de la CE se planteó tratamiento antiTNF con infliximab dado que es el fármaco biológico aprobado para la EPA junto a inmunosupresor concomitante en ambas pacientes. La evolución con este tratamiento fue óptima.
Se dispone de escasos datos sobre la afectación de intestino delgado proximal en los pacientes con EC y EPA sin lesiones detectadas por ileocolonoscopia. Adler et al.4 en un estudio prospectivo en el que incluyeron a 26 pacientes con EPA y estudio normal con colonoscopia y prueba de imagen (enterografía TC/resonancia magnética) que fueron explorados mediante CE, observaron lesiones en intestino delgado sugestivas de EC en el 24% de ellos. Posteriormente, Xavier et al.5, en un estudio retrospectivo que incluyó a 71 pacientes con EC a los que se exploró con CE y de los cuales 17 presentaban EPA, constataron que los pacientes con EPA presentaban más lesiones, particularmente erosiones, en intestino proximal (94,1 vs. 66,6%; p=0,03).
La CE permite la visualización de todo el intestino delgado y es la exploración de elección en pacientes con sospecha de EC, ileocolonoscopia normal y en ausencia de clínica obstructiva, habiendo demostrado mayor sensibilidad que las exploraciones radiológicas para detectar lesiones incipientes y proximales en intestino delgado 6. Clásicamente se ha descrito la asociación de EPA con EC de colon, desconociéndose al alcance real de esta grave complicación en aquellos pacientes con EC de tracto gastrointestinal alto3, y menos aún cuando la afectación intestinal es exclusivamente del intestino proximal. Por ello, ante la presencia de EPA con ileocolonoscopia y enterografía normales o no concluyentes, la CE presenta un alto valor predictivo negativo para EC de intestino delgado, permitiendo el estudio de la mucosa de forma continua y no invasiva. En este sentido, un metaanálisis ya demostró el rendimiento diagnóstico significativamente mayor de la CE frente a la enterografía e incluso a la ileocolonoscopia7. Algunos estudios han observado lesiones proximales de intestino delgado hasta en el 50% de los pacientes con EC cuando se utiliza la CE. La detección de lesiones por CE en pacientes con ileocolonoscopia y resonancia magnética normales podría implicar un cambio en la toma de decisiones en estos pacientes, si bien queda por determinar cuáles son las implicaciones evolutivas, pronósticas y de manejo cuando estas lesiones son tan superficiales que no se detectan en la enterografía8. A pesar de ello y como se demuestra en los casos comentados, la CE debe considerarse en determinadas situaciones clínicas en las que se sospeche EC sin poderse demostrar en los estudios convencionales.