INTRODUCCIÓN
La cirrosis biliar primaria (CBP) es una enfermedad hepática colestásica crónica, que se caracteriza por lesión inflamatoria progresiva y destrucción de los conductos biliares, asociadas a inflamación portal y periportal, con el consiguiente desarrollo de cirrosis hepática, que parece deberse a una interacción entre factores genéticos y ambientales1-4. Su etiología continúa siendo desconocida, pero existen varios estudios que señalan la presencia de un proceso fisiopatológico autoinmunitario5-9. Tanto la infección directa10-16 como el «mimetismo molecular»17 hacia los antígenos microbianos parecen factores importantes en la patogenia de la CBP.
Los anticuerpos antimitocondriales (AMA), que son muy específicos, son unas proteínas dirigidas contra el complejo E2 de las enzimas piruvato deshidrogenasa (PDC-E2) y están presentes en el 95% de los pacientes con CBP18-19. Se desconoce el mecanismo por el cual se producen los AMA contra las proteínas localizadas en la superficie interna de las membranas de las mitocondrias. El denominado «mimetismo molecular» entre el autoantígeno y el antígeno bacteriano parece una posible explicación de la presencia de los AMA15,20. Algunos estudios han buscando infecciones por micobacterias21 o agentes víricos12 como potenciales responsables de este fenómeno, con resultados no concluyentes.
Chlamydia pneumoniae, que es la tercera especie del género Chlamydia, es una causa frecuente de infecciones de las vías respiratorias, tales como faringitis, bronquitis y neumonía22. La seroprevalencia de este organismo varía entre el 40 y el 70% en la población adulta y se cree que la mayoría de las personas presentan varias infecciones en el transcurso de su vida23. C. pneumoniae es un organismo que se encuentra frecuentemente y se ha comunicado que puede persistir durante muchos años en los tejidos humanos, entre ellos el del hígado. Esta bacteria también se ha asociado con el proceso inflamatorio crónico de la enfermedad arterial coronaria24. Estudios recientes25-27 señalan que C. pneumoniae pudiera ser un agente desencadenante e incluso causal de la CBP.
El objetivo de este trabajo ha sido establecer la seroprevalencia de anticuerpos contra C. pneumoniae en una cohorte de pacientes con CBP y compararla con la de un grupo control sin cirrosis hepática para tratar de establecer una asociación entre este agente infeccioso y la enfermedad colestásica crónica.
PACIENTES Y MÉTODOS
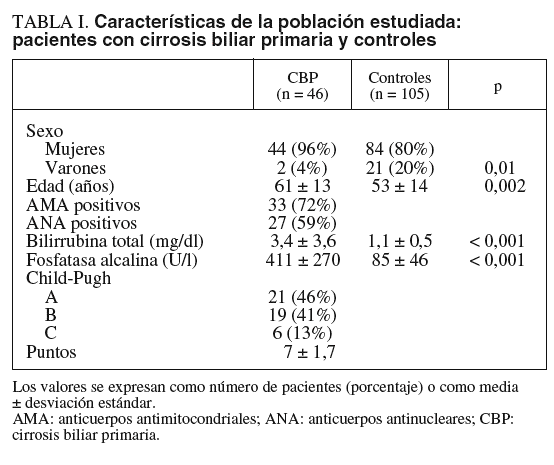
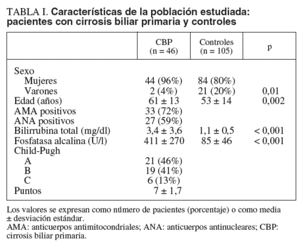
Se incluyó en el estudio a 46 pacientes con diagnóstico de CBP (grupo en estudio) y se compararon con 105 pacientes sin cirrosis hepática (grupo control). El diagnóstico de CBP se realizó por la presencia de cuadro clínico característico2 y AMA positivos en 22 pacientes (48%) y por biopsia hepática con diagnóstico histológico definitivo en 24 (52%). De los 24 pacientes con biopsia hepática, 4 se encontraban en estadio I (inflamación de tractos portales alrededor de los conductos biliares), 3 en estadio II (destrucción y proliferación de conductos biliares con áreas de necrosis), 5 en estadio III (fibrosis extensa de tractos portales) y 12 en estadio IV (estadio septal, nódulos de regeneración rodeados de fibrosis)28. El tiempo promedio (± desviación estándar) transcurrido desde el diagnóstico de la enfermedad hasta la realización de la prueba de anticuerpos contra C. pneumoniae fue de 2,7 ± 2,2 años.
El grupo control lo formaron pacientes consecutivos que acudieron a la consulta de medicina interna de nuestro instituto (51 con hipertensión arterial sistémica, 44 con diabetes mellitus, 6 con enfermedad tiroidea y 4 con obesidad).
Previo consentimiento informado, y con la aprobación del Comité de Ética del Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán, a todos los pacientes y controles se les extrajeron 10 ml de sangre para la búsqueda de anticuerpos antiinmunoglobulina (Ig) G contra C. pneumoniae por técnica de inmunofluorescencia (enzimoinmunoanálisis). Los anticuerpos IgG se detectaron de forma cualitativa y semicuantitativa, con una sensibilidad del 93% y una especificidad del 86,2% (enzimoinmunoanálisis IgG, Labsystems, Helsinki, Finlandia). Las muestras se conservaron a –20 °C hasta el momento en que se procesaron y evaluaron según los protocolos del laboratorio fabricante, sin que los operadores conocieran previamente el grupo del que procedía la muestra. Se consideraron resultados positivos con diluciones de IgG de 1:64 o mayores. Además, se revisaron las historias clínicas para determinar las características clínicas de los pacientes con CBP y el grupo control.
Análisis estadístico
Para el análisis de las variables categóricas se utilizó la prueba de la c2 de Pearson con corrección de Yates o prueba exacta de Fisher en caso de esperar frecuencias (n) menores de 5 en alguna de las celdas de las tablas. Para las variables dimensionales se utilizó la prueba de la U de Mann-Whitney. Los resultados se expresan como frecuencias absolutas y relativas en caso de las variables nominales, y como medias ± desviación estándar para las variables dimensionales. Para conocer la magnitud de las asociaciones se determinó la odds ratio (OR) con la ecuación (a ¥ d)/(b ¥ c), con intervalos de confianza (IC) del 95%. Los valores de p ≤ 0,05 se consideraron estadísticamente significativos. Para el análisis estadístico se utilizó el paquete SPSS versión 10 para Windows.
RESULTADOS
Las características clínicas de los 2 grupos estudiados se muestran en la tabla I. Hubo una mayor frecuencia de mujeres en el grupo con CBP que en el control (un 96 frente a un 80%; p = 0,01). La edad fue significativamente menor en los pacientes con CBP con respecto al grupo control (p = 0,002). A diferencia de otras series de pacientes con CBP, encontramos una frecuencia menor de AMA positivos (72%)16,17. Como era de esperar, los pacientes con CBP tuvieron concentraciones mayores de bilirrubina total, fosfatasa alcalina y gammaglobulinas en comparación con el grupo control. La mayoría de los pacientes con CBP se encontraron en estadios A o B de la clasificación de Child-Pugh. Además, se muestra el promedio de la escala de pronóstica de la Clínica Mayo: 1.209 ¥ loge (bilirrubina total en mg/dl) + –3.304 ¥ loge (albúmina en g/dl) + 0,051 ¥ edad en años + 2.754 ¥ loge (tiempo de protrombina en segundos) + 0,675 ¥ edema29.
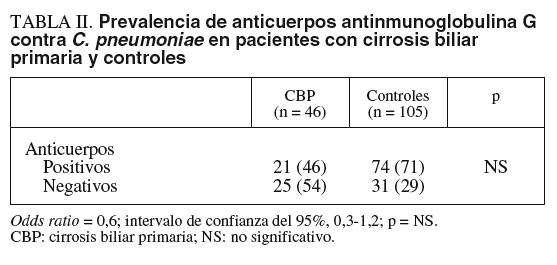
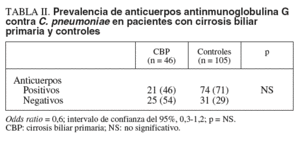
Entre los pacientes con CBP, 21 (46%) tuvieron anticuerpos IgG contra C. pneumoniae, en comparación con 74 sujetos (71%) del grupo control (OR = 0,6; IC del 95%, 0,3-1,2; p = NS) (tabla II).
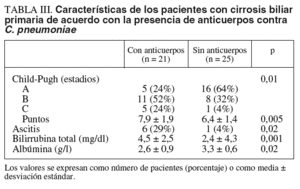
En el subanálisis del grupo de pacientes con CBP (n = 46) no se presentaron diferencias significativas en cuanto a sexo, edad, hallazgos histopatológicos, AMA y anticuerpos antinucleares entre los pacientes positivos y negativos para C. pneumoniae. Sin embargo, los pacientes seropositivos se encontraron con mayor frecuencia en estadios avanzados de Child-Pugh (OR = 5,6; IC del 95%, 1,6-21 para Child-Pugh A frente a B más C; p = 0,01), mayor puntuación en esta clasificación (p = 0,005), mayor puntuación en la escala pronóstica de la Clínica Mayo (p = 0,004) y mayor frecuencia de ascitis (OR = 9,6; IC del 95% 1,1-87; p = 0,02) en comparación con los pacientes con CBP y anticuerpos anti-C. pneumoniae negativos.
Además, los pacientes con anticuerpos anti-C. pneumoniae positivos presentaron valores más elevados de bilirrubina total (4,5 ± 2,5 frente a 2,4 ± 4,3 mg/dl; p = 0,001) y menores de albúmina sérica (2,6 ± 0,9 frente a 3,3 ± 0,6 g/dl; p = 0,02) en comparación con los pacientes con CBP y anticuerpos contra C. pneumoniae negativos (tabla III).
DISCUSIÓN
En el presente estudio no fue posible establecer una asociación entre la infección por C. pneumoniae y la CBP. Sin embargo, encontramos una asociación entre la gravedad de la enfermedad colestásica hepática y la frecuencia de seropositividad para C. pneumoniae.
En los pacientes con CBP, una vez iniciada la respuesta inflamatoria hepática, ésta no revierte y el proceso continúa. Las lesiones de la CBP son secundarias a una lesión persistente mediada por linfocitos T contra las células epiteliales de los conductos biliares intrahepáticos30. La destrucción de estas células causa una pérdida progresiva de la función de los conductos biliares, con disminución gradual de la secreción biliar y acumulación de sustancias potencialmente tóxicas en el hígado, que normalmente se excretan al líquido biliar31. Los ácidos biliares naturales son detergentes y pueden disolver las membranas celulares si se presentan en concentraciones altas32. En la CBP generalmente se alcanzan estas concentraciones tóxicas y se presenta lesión de los hepatocitos; el resultado a largo plazo de este proceso es la aparición de cirrosis e insuficiencia hepática.
Uno de los grandes descubrimientos para la comprensión de la inmunopatogenia de la CBP fue la identificación de enzimas mitocondriales que funcionan como autoantígenos, como el complejo PDC-E233. Sin embargo, no está claro por qué las células epiteliales biliares son el único (o principal) blanco de los ataques autoinmunitarios, ya que las proteínas mitocondriales están presentes en todas las células nucleadas del cuerpo. Una hipótesis es la conocida como «imitación antigénica», ya que pueden existir múltiples moléculas de origen extrínseco que tienen epítopos que presentan una reacción cruzada con moléculas presentes en las mitocondrias, como el PDC-E2. Al parecer, hay moléculas que presentan reacción cruzada con el PDC-E2 y que se expresan en la superficie apical de las células epiteliales biliares en pacientes con CBP20. Se desconoce cuál es el origen de estas moléculas, por lo que su identificación sigue siendo un aspecto fundamental en el entendimiento de la patogenia de esta entidad.
Algunos estudios señalan la presencia de agentes infecciosos en la historia natural de la CBP. Se han descrito casos de CBP familiar34,35 y casos con agregación geográfica36, lo que apunta a la presencia de factores ambientales que pudieran tener un papel etiológico. Esto queda ejemplificado en la alta prevalencia de bacteriuria entre los pacientes con CBP, en comparación con otras hepatopatías crónicas37. Además, otros estudios han mostrado que el suero de los pacientes con CBP reacciona con el PDC-E2 humano y de Escherichia coli38. Esto se debe a que el PDC-E2 es crucial para la cadena respiratoria, por lo que su secuencia es idéntica en varias especies, desde las eubacterias hasta los mamíferos39. Es importante señalar que esta reacción cruzada no implica necesariamente que el paciente con CBP reaccione originalmente al PDC-E2 de la bacteria original. Los granulomas que se presentan en algunas infecciones por Mycobacterium pueden encontrarse en algunos pacientes con CBP40. Por lo tanto, es posible que los antígenos con reacción cruzada en CBP sean componentes bacterianos y que las infecciones bacterianas intracelulares puedan estar estrechamente asociadas con la etiología de la CBP.
C. pneumoniae, tercera especie del género Chlamydia, es causa frecuente de infecciones de las vías respiratorias, tales como faringitis, bronquitis y neumonía22. La seroprevalencia de este organismo varía entre el 40 y el 70% de la población adulta y se cree que la mayoría de las personas presentan varias infecciones en el transcurso de su vida23. Estudios recientes indican que la infección por C. pneumoniae puede ser un agente desencadenante e incluso causal de la CBP. Un estudio que analizó 25 hígados explantados de pacientes con CBP encontró en todos antígenos de C. pneumoniae dentro de los hepatocitos detectados por tinciones de inmunohistoquímica, en comparación con sólo 9 de 105 hígados de pacientes a quienes se les realizó trasplante hepático por otras enfermedades26.
En el presente estudio no fue posible establecer una asociación entre la infección por C. pneumoniae y CBP, si bien esto podría deberse a la alta seropositividad encontrada en los 2 grupos de estudio. Sin embargo, encontramos una asociación entre la gravedad de la enfermedad colestásica crónica y una mayor frecuencia de seropositividad para C. pneumoniae, lo que podría apuntar a un efecto nocivo de esta infección en los pacientes con CBP, o bien a una predisposición de los pacientes con enfermedad hepática avanzada a adquirir infecciones por C. pneumoniae. Tendrán que realizarse más estudios en el futuro para aclarar la probable relación de la infección por C. pneumoniae y el desarrollo de CBP.