Casos Clínicos en Gastroenterología y Hepatología
Más datosPresentamos el caso de un paciente varón de 76 años con antecedentes de diabetes mellitus tipo 2, hipertensión arterial, hipertrofia benigna de próstata e incipiente deterioro cognitivo, que acudió al servicio de endoscopias digestivas para la realización de una colonoscopia por un resultado cuantitativamente muy positivo de sangre oculta en heces: 42.800ng/ml. El estudio en heces fue solicitado por una pérdida de peso superior al 10% en los últimos 6 meses y malestar general progresivo.
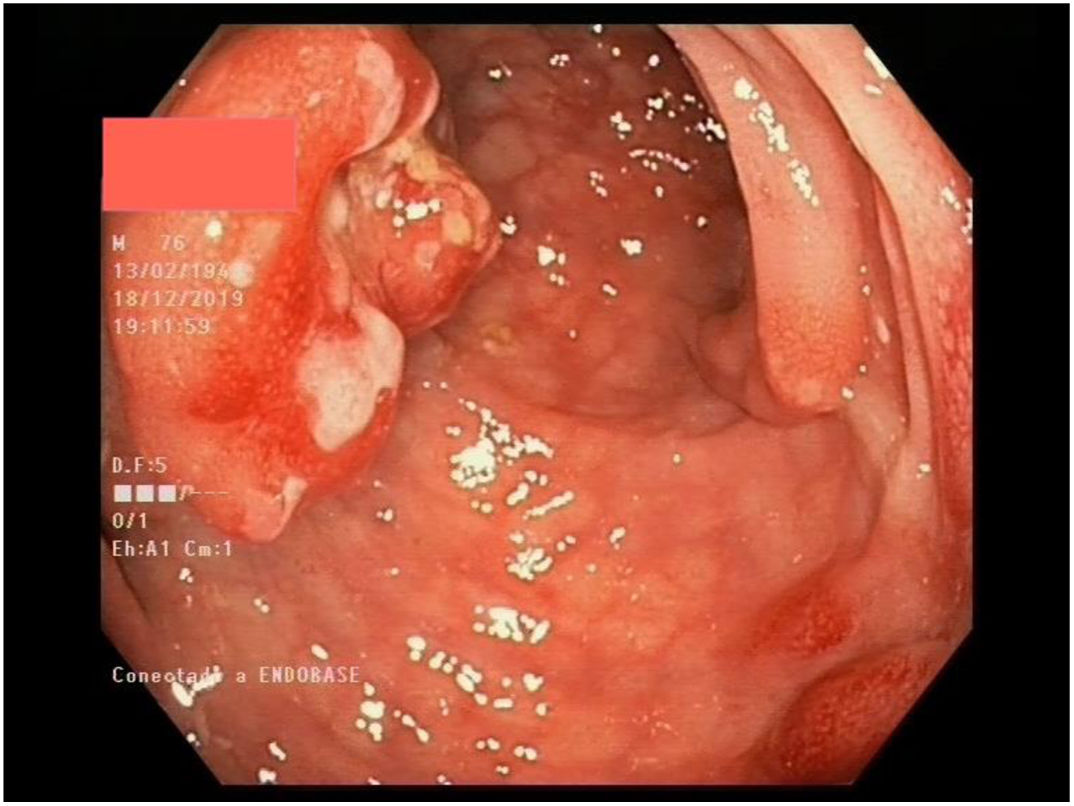
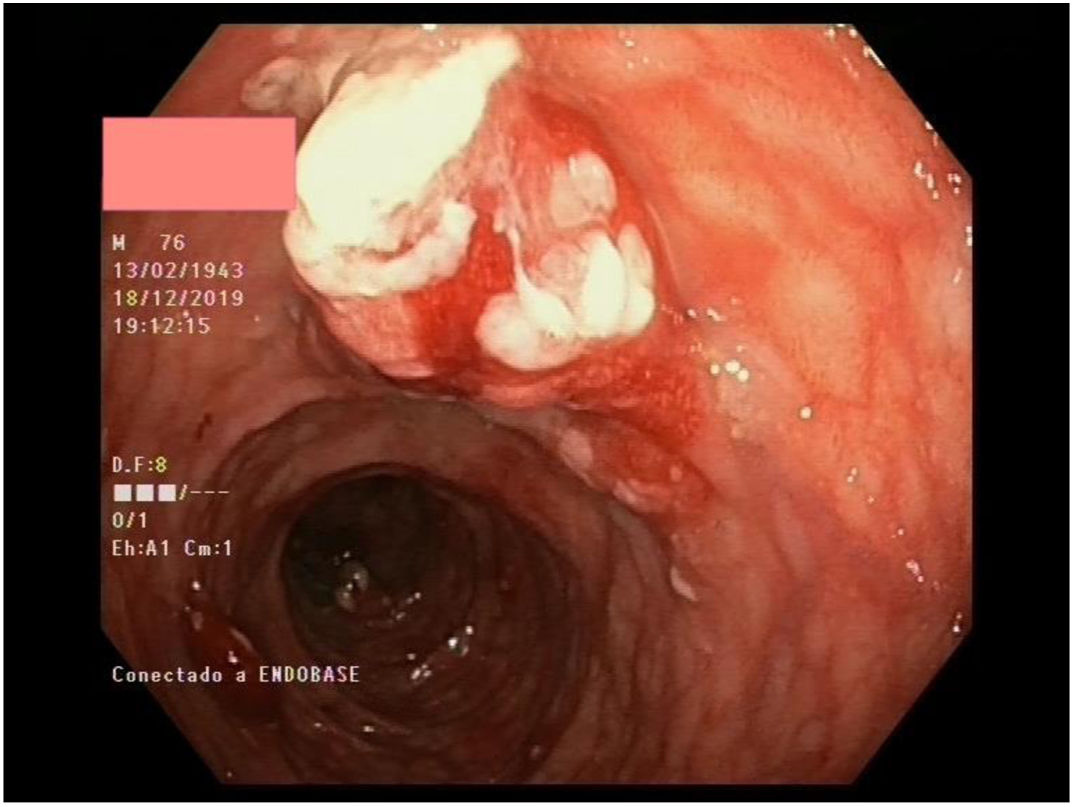
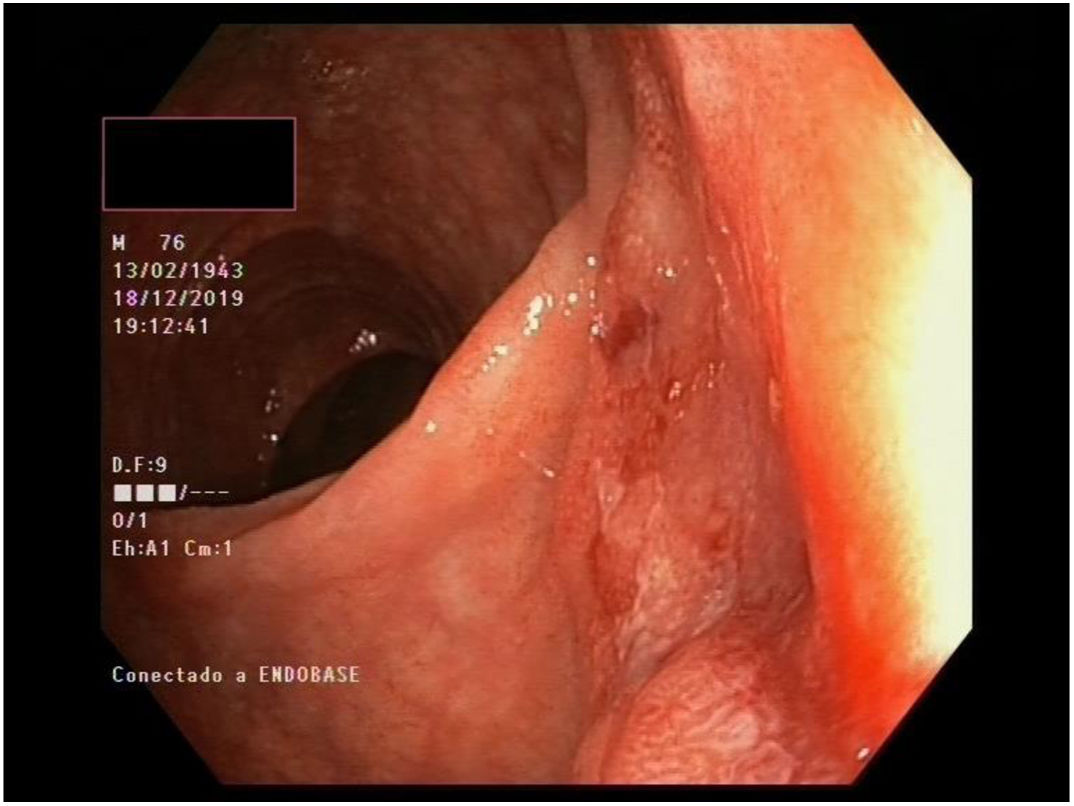
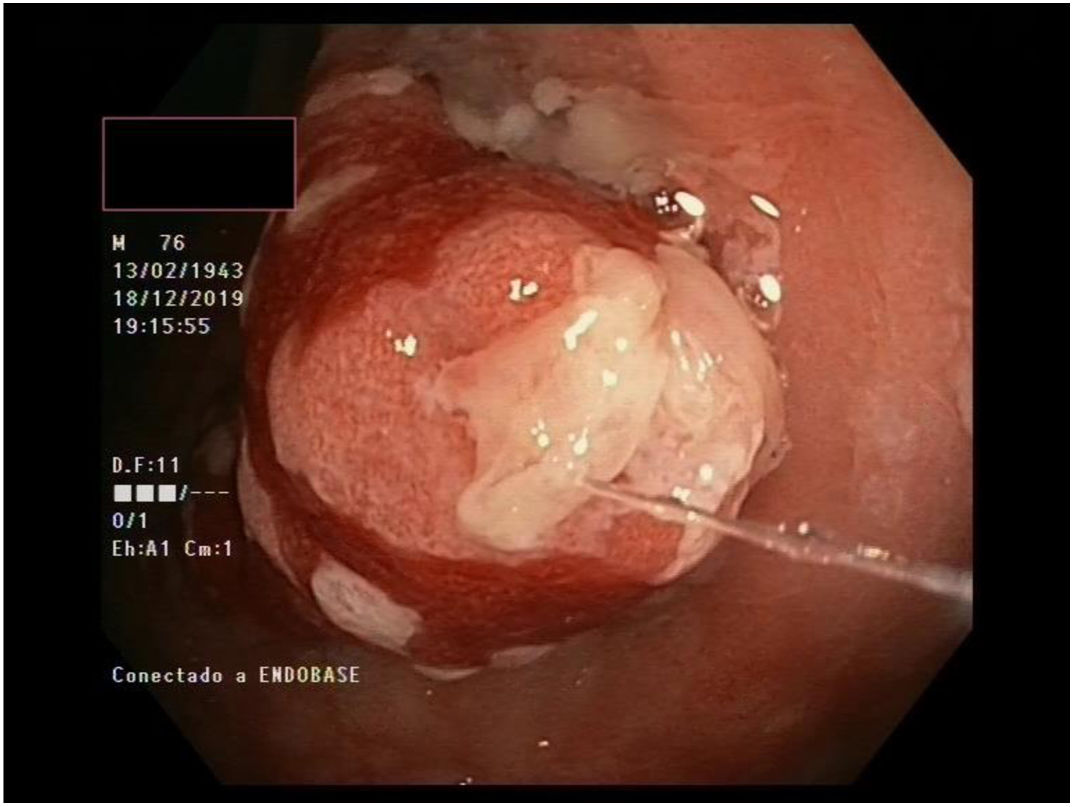
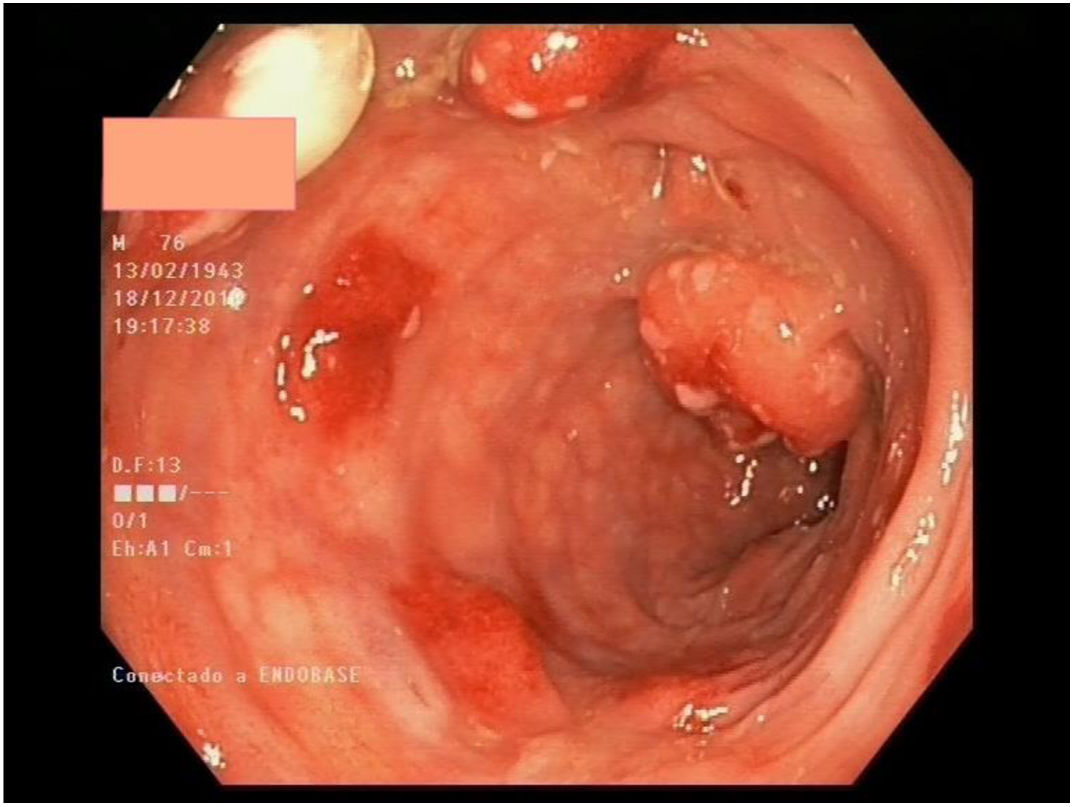
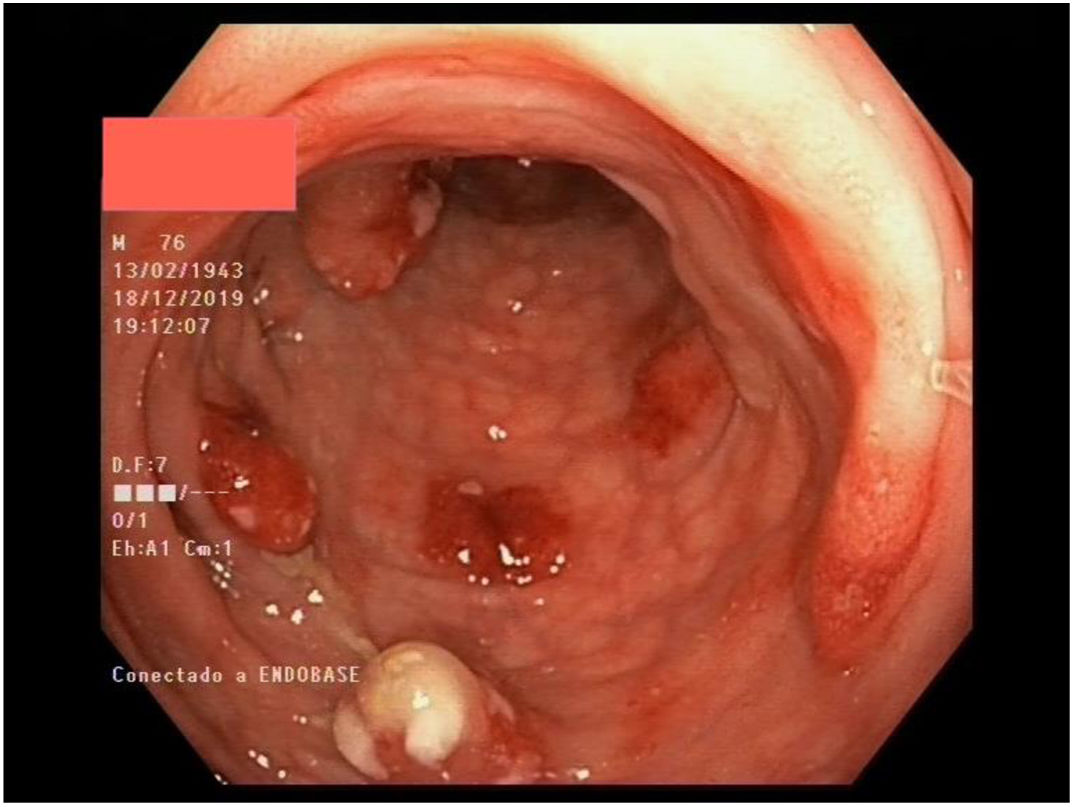
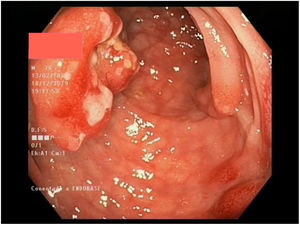
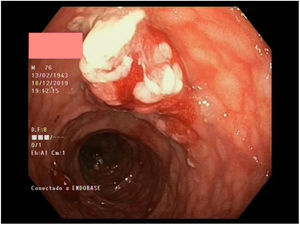
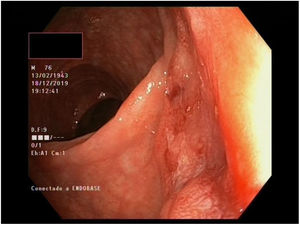
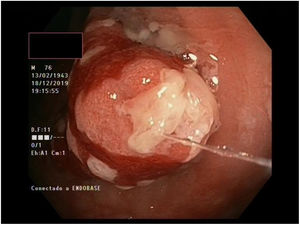
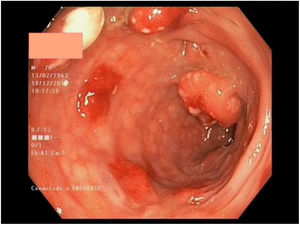
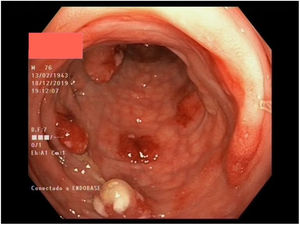
Múltiples pólipos de aspecto inflamatorio de coloración rojiza y punteado blanquecino, con mucosa cicatricial circundante, se visualizaron en la colonoscopia, que se realizó limitada a ángulo esplénico por dolor y sangrado espontáneo de la mucosa. En la unión recto-sigma, se objetivó una lesión polipoidea de mayor tamaño con región central deprimida y aspecto neoplásico. Se tomaron múltiples biopsias de las lesiones descritas (figs. 1–6).
Tras el estudio histológico, las lesiones polipoideas correspondieron a un linfoma tipo B no Hodgkin (compatible morfológica e inmunohistoquímicamente con el subtipo linfoma del manto clásico). El estudio inmunohistoquímico resultó positivo para CD20, Bcl-2, CD5, ciclina D1 y Ki-67, derivándose al servicio de hematología del centro.
A la exploración física, se detectó un gran conglomerado adenopático en región axilar izquierda de unos 15cm, así como otras adenopatías palpables de menor tamaño en región axilar derecha, laterocervicales y ambas regiones inguinales. Se completó el estudio de extensión mediante TC de cuello, tórax, abdomen y pelvis, añadiendo adenopatías mediastínicas, paraaórticas, porto-cava e ilíacas, así como esplenomegalia de 166mm de eje anterosuperior.
Previo a la valoración de tratamiento, se detectó la serología positiva para el virus de hepatitis B (HBsAg positivo, HBeAg negativo, anti-HBe positivo y anti-HBc positivo), con carga viral de VHB negativa y ALT normal, clasificándose como infección crónica con HBeAg negativo. Dada la elevada tasa de reactivación por la enfermedad de base (linfoma), al probable uso de rituximab y a la presencia de HBsAg positivo, se pautó tratamiento profiláctico con tenofovir disoproxil 245mg/día previo al inicio del tratamiento quimioterápico. Tras el inicio del tratamiento antiviral, el paciente comenzó con diarreas que obligan a sustituir por entecavir 0,5mg/día, consiguiendo el control del cuadro.
Se inició por parte del servicio de hematología tratamiento quimioterápico con esquema VR-CAP cada 21 días, consiguiendo una importante disminución del conglomerado adenopático tras 3 ciclos de tratamiento. Se completaron 6 ciclos, tras lo que se comenzó tratamiento con rituximab de mantenimiento.
Desarrollo del temaEl linfoma del manto es un subtipo de linfoma no Hodgkin de células B que representa alrededor del 6% de todos los linfomas no-Hodgkin. Las células originarias se encuentran en los centros pregerminales localizados en los folículos primarios o en la región del manto de los folículos secundarios situado en la cortical de los ganglios linfáticos. La afectación ganglionar es la manifestación inicial más frecuente, tras la que se puede producir una diseminación extraganglionar, donde el sistema digestivo se encuentra habitualmente afecto. La razón por la que el linfoma del manto tiene esta mayor predilección por el tracto gastrointestinal continúa siendo poco conocida1.
Dentro de esta afectación intestinal, el íleon y el colon son las regiones en la que más frecuentemente se observan alteraciones (en un 88% de los casos), seguida del tracto digestivo superior en un 43% de los pacientes con linfoma del manto1. La conocida como poliposis linfomatosa múltiple es la manifestación macroscópica más habitual, seguida de lesiones nodulares con tamaño variable de milímetros hasta varios centímetros. Aún así, la toma de biopsias es fundamental porque existen manifestaciones microscópicas en el colon hasta en un 84% de pacientes con diagnóstico de linfoma del manto, y en un 43% en tracto digestivo superior2.
Por ecoendoscopia, las lesiones son hipoecogénicas de forma homogénea y su origen se encuentra en la submucosa3. Las características ecoendoscópicas son similares a los tumores neuroendocrinos, por lo que se deben plantear en el diagnóstico diferencial de este tipo de lesiones.
El linfoma del manto afecta con más frecuencia a los varones, alrededor de la sexta década de la vida. La presentación clínica es variable encontrándose presente el dolor abdominal (65% de los pacientes), la diarrea (32%) y la hematoquecia (22%) en pacientes con afectación intestinal. La astenia y pérdida no intencional de peso se observa hasta en el 80% de los pacientes4, pero algunos de los demás síntomas B clásicos (sudoración nocturna y/o fiebre) suelen estar ausentes5.
El diagnóstico histológico mediante inmunohistoquímica es fundamental. La positividad en la presencia de ciclina D1 es muy específica para el linfoma del manto. Otros marcadores importantes son CD5, CD20, CD79a y Ki-67 (esta última que, según su expresividad, puede ser indicativo del pronóstico)4.
Encontrar un estadio avanzado al momento del diagnóstico es frecuente en estos pacientes. En las series de casos, alrededor del 30% de los pacientes presentan estadios I o II al diagnóstico4. El linfoma del manto suele ser de mal pronóstico, y precisa tratamiento con quimioterapia en los estadios avanzados, con una recurrencia importante a pesar de una primera respuesta inicial.
En comparación con otro linfoma conocido por gastroenterólogos, el linfoma MALT afecta fundamentalmente a la mucosa gástrica asociado a la infección crónica por Helicobacter pylori, aunque se han descrito casos de afectación en intestino delgado y colon. También es un linfoma de células B, originario de células situadas en la zona marginal del ganglio linfático y constituye el 5% de los linfomas no Hodgkin. A diferencia del linfoma del manto, suele diagnosticarse en estadios precoces y se considera un linfoma de bajo grado, con buena respuesta a la erradicación del H. pylori. En cambio, el linfoma secundario a enfermedad celíaca refractaria que causa la enteropatía se trata de un linfoma de células T, que al igual que el linfoma del manto, tiene un mal pronóstico.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.