Presentamos el caso de una paciente de 74 años de edad con antecedentes de fibrilación auricular y pancreatitis crónica, que acude a urgencias por síncopes de repetición desde hace 2 meses. Presenta ictericia y leve dolor abdominal difuso. A la exploración se objetiva taquicardia sinusal y melenas en el tacto rectal. En la analítica se observa anemia microcítica moderada (9,2g/dl).
Se realiza gastroscopia urgente en la que se observa una úlcera gástrica Forrest III con bordes de aspecto inflamatorio. En la analítica de control presenta una colestasis completa (GGT=1.303U/l, FA 725U/l, BT=6,65mg/dl), con elevación de las enzimas de citolisis (GOT=190U/l, GPT 137U/l). La amilasa y la lipasa eran normales, así como el resto de valores, salvo el hemograma que seguía mostrando anemia (Hb=9,3g/dl), por lo que se inició ferroterapia endovenosa. El dolor abdominal difuso, aunque leve (3/10 escala de EVA), persistía a pesar del tratamiento médico.
Ante la sospecha clínica de coledocolitiasis se realizó una ecografía abdominal que mostró dilatación de la vía biliar extra e intrahepática con un colédoco de 14mm y una dudosa coledocolitiasis. Se realizó una CPRE que confirmó la dilatación de la vía biliar sin defectos de repleción y sin arrastrar ningún cálculo con balón. Así mismo se evidenció una papila protruyente con mucosa macroscópicamente normal de la cual se tomaron biopsias.
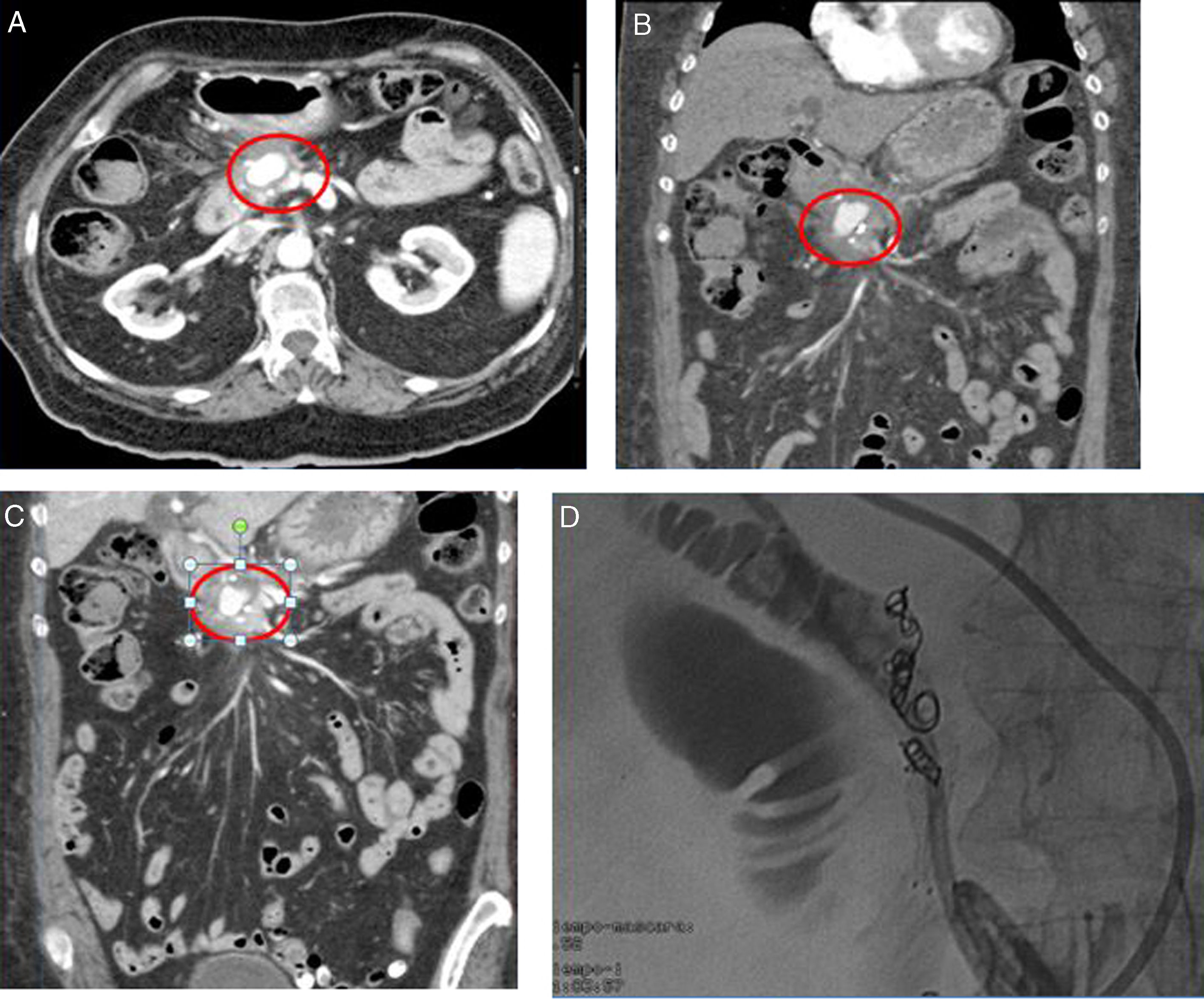
Ante la sospecha de neoplasia ampular se realizó una TAC abdominal con contraste que arrojó el diagnóstico de seudoaneurisma de la arteria pancreatoduodenal superior de 2,4cm de diámetro, de localización periampular, que comprimía el colédoco en la zona más distal y causaba impronta sobre la región ampular (fig. 1).
Finalmente, las biopsias obtenidas arrojaron un resultado de inflamación reactiva inespecífica, descartando malignidad.
Con el diagnóstico final de seudoaneurisma de la arteria gastro-duodenal con compresión de la vía biliar a nivel ampular se decidió un tratamiento mediante embolización con coils combinado con un drenaje colocado por colangiografía percutánea para aliviar la distensión de la vía biliar hasta que el seudoaneurisma redujese su tamaño, quedando pendiente su retirada al alta (fig. 1).
La analítica de la paciente mejoró progresivamente, desde los valores máximos de 10,5mg/dl de bilirrubina que se llegó a alcanzar hasta la normalización de las cifras. También mejoró la hemoglobina, hasta alcanzar niveles de 12,7g/dl.
Las complicaciones vasculares secundarias a la pancreatitis crónica son muy poco frecuentes, aunque las verdaderas cifras de incidencia y prevalencia son difíciles de estimar, pudiendo alcanzar un 10%1. La incidencia de hemorragia por rotura del seudoaneurisma se estima en un 3,2% en la pancreatitis crónica. Las arterias más frecuentemente afectadas son la arteria esplénica y la gástrica izquierda, seguidas de la gastroduodenal, la mesentérica superior y las arterias propias hepáticas2. El seudoaneurisma pancreático se asocia principalmente a aquella pancreatitis que evoluciona con la formación de seudoquistes. También se ha relacionado con la realización de cirugía hepatobiliar.
La rotura de un seudoaneurisma pancreático es la causa más frecuente de hemorragia en pancreatitis, ya sea aguda o crónica, alcanzando hasta el 61% de los casos.
Se han postulado diversas teorías etiopatogénicas en los seudoaneurismas secundarios a pancreatitis crónica, que incluyen la activación de enzimas intrapancreáticas y procesos isquémicos, produciéndose una separación de la lámina interna3.
Otra forma de presentación de los seudoaneurismas es la de ictericia obstructiva por compresión extrínseca de la vía biliar. Se trata de una forma de presentación muy poco frecuente. En la revisión bibliográfica realizada solo hemos encontrado casos clínicos aislados.
El diagnóstico debe realizarse mediante angiografía o TAC con contraste, con el que puede observarse la dilatación arterial y la relación de la misma con las estructuras vecinas, como en este caso la via biliar4.
En cuanto al tratamiento la recomendación es realizar embolización mediante radiología intervencionista. Para ello pueden utilizarse coils o puede realizarse la colocación de un stent que aísle el seudoaneurisma de la luz del vaso para reducir la presión sobre el mismo. Los estudios que han evaluado la eficacia del tratamiento con coils han mostrado una alta tasa de resolución con una incidencia de complicaciones aceptable, siendo una alternativa menos agresiva que la cirugía5.