Sr. Director:
La leishmaniasis es una enfermedad endémica en áreas de la costa mediterránea y del centro de la Península Ibérica, causada por un protozoo del género Leishmania que produce una parasitosis del sistema retículo-endotelial. Su afectación puede ser visceral (kala-azar), mucocutánea o cutánea (botón de Oriente). El reservorio principal de estos parásitos son los mamíferos, y su transmisión se produce a través de la picadura de mosquitos hembra del género Phlebotomus y Lutzomya. En España suele estar causada por L. infantum1.
Presentamos el caso de un paciente varón de 45 años, diagnosticado de colitis ulcerosa con afectación pancolónica que debutó con un brote grave corticorrefractario (Truelove-Witts modificado=22 puntos). Tras descartarse una sobreinfección por CMV, se inició tratamiento combinado con azatioprina (50mg/d) e infliximab (IFX), alcanzándose la remisión clínica y biológica tras las 3 dosis de inducción (5mg/kg en las semanas 0, 2 y 6). Durante el seguimiento se suspendió la azatioprina precozmente por intolerancia, continuándose con IFX en monoterapia.
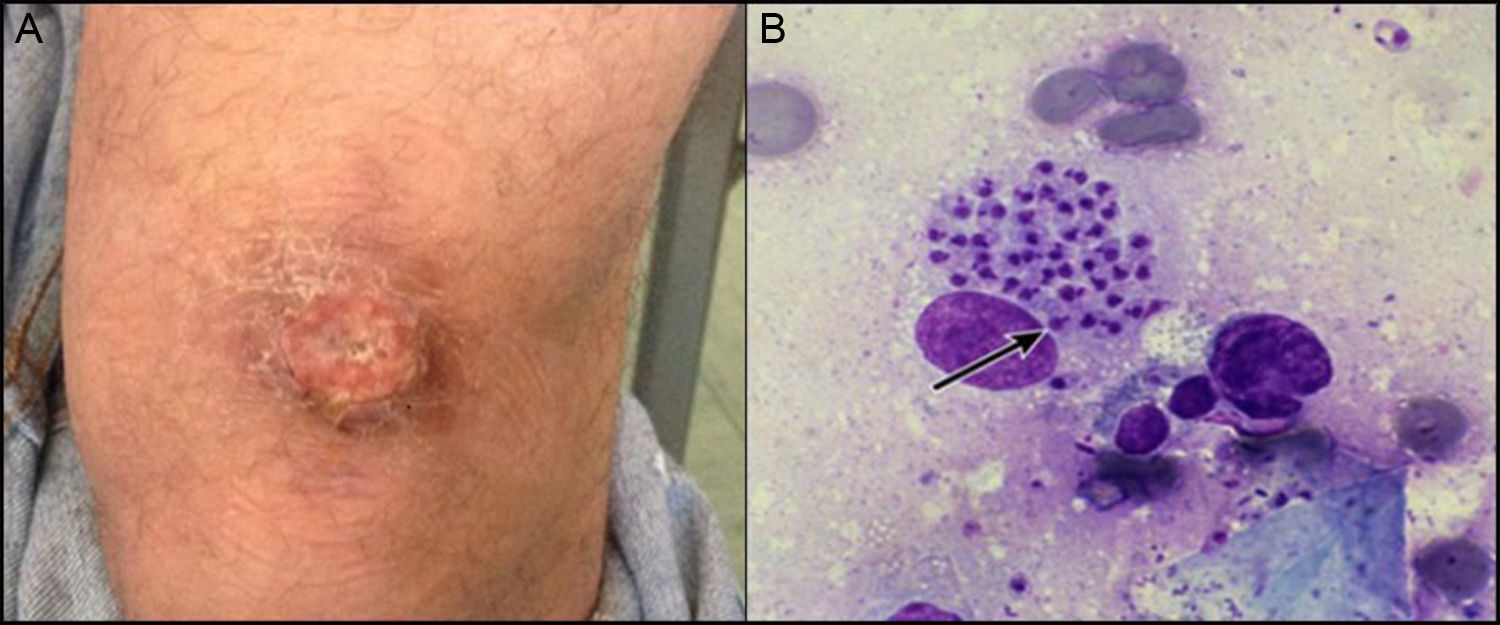
Previamente a la administración de la 13.ª dosis de IFX, el paciente comentó la aparición de una lesión nodular ulcerada en el tercio inferior de la cara anterior de muslo izquierdo (fig. 1A). La analítica realizada no mostraba alteraciones relevantes. Se remitió a dermatología con la sospecha de pioderma gangrenoso (PG) en relación con su enfermedad inflamatoria crónica intestinal (EICI)2. Finalmente, se realizó una biopsia de la lesión que mostraba una extensa ulceración de la epidermis y un denso infiltrado inflamatorio en la dermis, constituido fundamentalmente por histiocitos que contenían gránulos grisáceos en su citoplasma, positivos para la tinción de Giemsa y reticulina, que confirmaba la presencia de Leishmanias (fig. 1B). Una vez establecido el diagnóstico de leishmaniasis cutánea (LC), se inició tratamiento con miltefosina oral (20mg/kg) durante 28 días, y se optó por suspender el tratamiento biológico hasta la resolución de la infección3.
Nos gustaría destacar que en la literatura médica se han descrito hasta el momento pocos casos de infecciones por Leishmania en pacientes tratados con fármacos anti-TNF4–6, y no tenemos constancia de que se hayan publicado casos de pacientes diagnosticados de EICI. Especialmente en áreas endémicas, creemos que la LC debería considerarse en el diagnóstico diferencial de las úlceras cutáneas que aparezcan en pacientes tratados con fármacos biológicos, y no solo en el contexto clínico de una EICI.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.