La hepatitis sifilítica es una entidad infrecuente y, probablemente, infradiagnosticada. Diversos autores han insistido en la conveniencia de que la sífilis se incluya en el diagnóstico diferencial de los pacientes con alteración del perfil hepático, especialmente cuando la fosfatasa alcalina está desproporcionadamente elevada o cuando existe exantema1.
Si nos centramos en nuestro medio, cabe decir que las referencias bibliográficas en revistas españolas son muy escasas2–9 (Medline, buscador PubMed, 1969-2013). Por ello, nos parece de interés presentar un caso atendido recientemente en nuestra unidad y, al tiempo, revisar las características de los casos encontrados en la literatura española. Hemos añadido, por lo paradigmático del caso, una referencia no incluida en Medline9.
Varón de 43 años sin hábitos tóxicos que consultó por fiebre de 3 semanas (38-39°C), artromialgias y adenopatías inguinales de 1,5cm, no dolorosas. De entre los parámetros analíticos destacaban: leucocitos 11.650mm3, actividad de protrombina 100%, velocidad de sedimentación globular 76mm, proteína C reactiva 16mg/l (valor normal [vn]: 0-5), aspartato-aminotransferasa 140UI/l, alanina-aminotransferasa 295UI/l, gamma glutamil transpeptidasa (GGT) 635U/l y fosfatasa alcalina 362U/l. Se solicitó inicialmente serología frente a los virus de la hepatitis A, B y C, virus de Epstein-Barr, virus de la inmunodeficiencia humana (VIH), citomegalovirus, Coxiella burnetii, Brucella y toxoplasma, que resultó negativa, lo mismo que los anticuerpos antinucleares, antimitocondriales, antimúsculo liso, anti-SLA y anti-LKM. La ferritina, alfafetoproteína, alfa-1-antitripsina, cobre, ceruloplasmina y TSH también fueron normales, al igual que la ecografía abdominal.
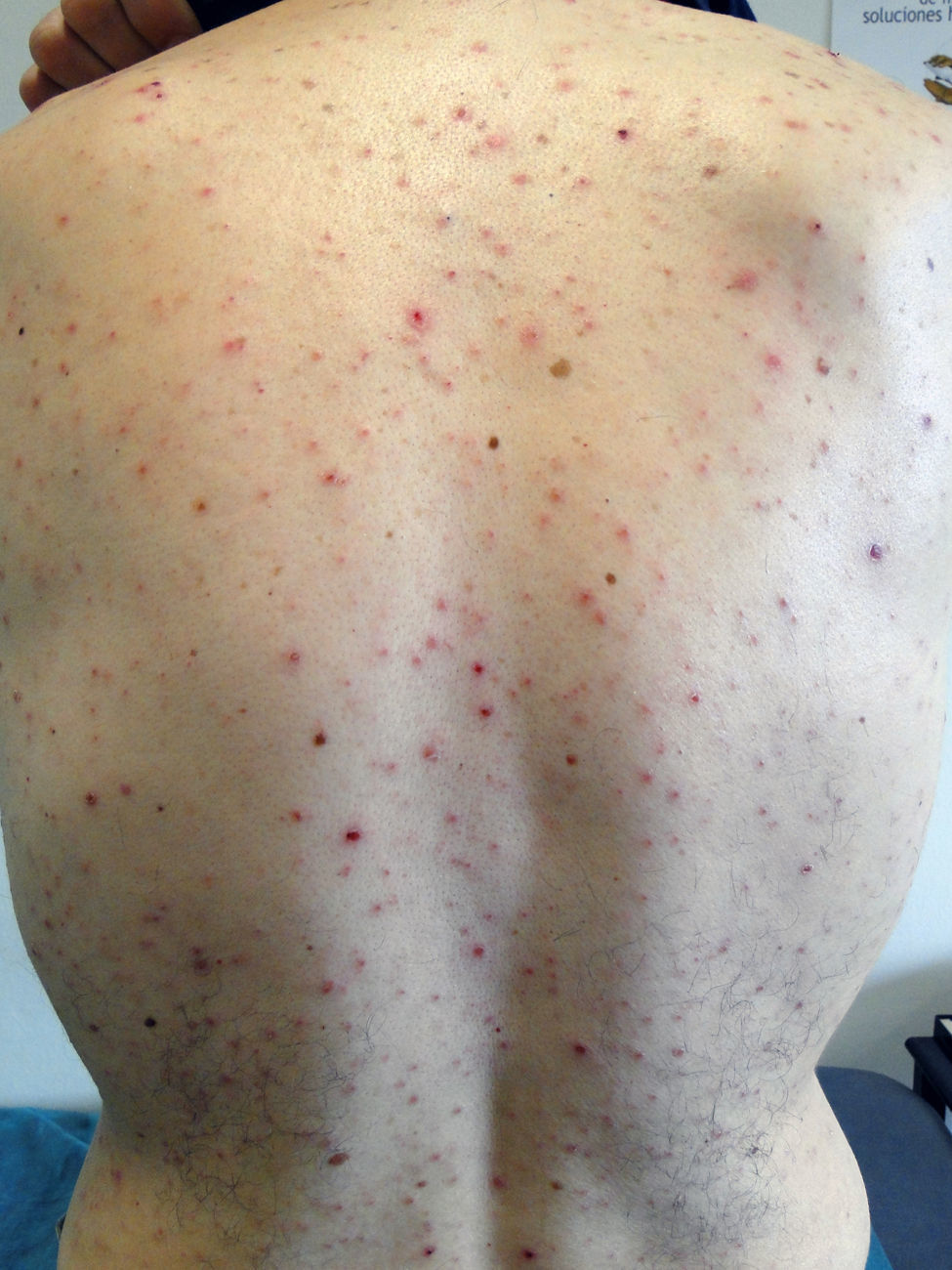
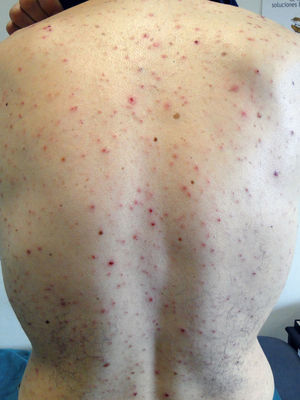
Por persistencia de las alteraciones analíticas, a pesar de la desaparición de la fiebre, se solicitó una segunda serología, donde se incluyeron virus herpes simple I y II, Chlamydophila pneumoniae, Mycoplasma pneumoniae, virus gripal A y B y sífilis, resultando esta última positiva (RPR positivo —título 1/16—, TPHA positivo, IgM lúes positivo). Retrospectivamente, el paciente nos informó de prácticas sexuales de riesgo en los 4 meses previos, así como de la reciente aparición de pápulas, máculas y pústulas, no pruriginosas, en tronco, espalda, cara y cuero cabelludo, que no se encontraban presentes al inicio del proceso (fig. 1). Tras tratamiento con penicilina benzatina 2.400.000 unidades, desaparecieron las lesiones dérmicas y se normalizaron los análisis en 6 semanas. La serología frente a VIH persistió negativa.
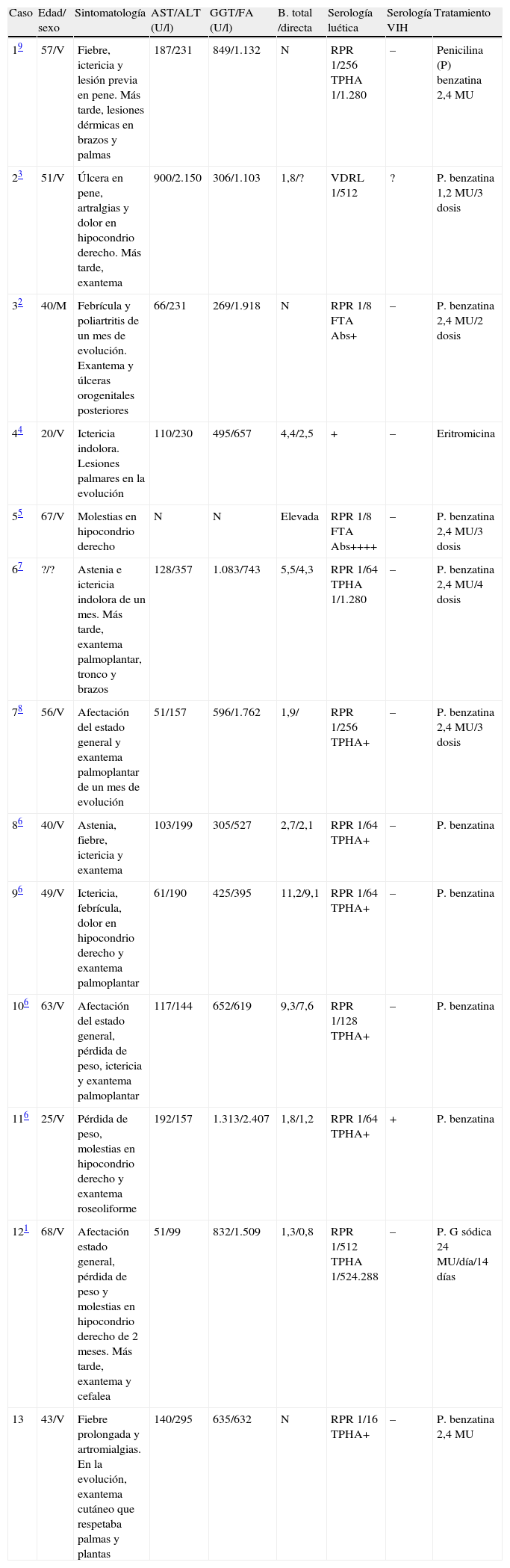
La sífilis es una enfermedad infecciosa sistémica causada por Treponema pallidum, cuya incidencia viene aumentando en los últimos años (de 1,77 por 100.000habitantes en 2001 a 7,64 en 2011)10. La hepatitis sifilítica aparecería, de modo subclínico, hasta en el 10% de los casos o hasta en el 38% cuando la sífilis coexiste con infección por el VIH. Su desarrollo tiene lugar tras la diseminación hematógena del treponema, de uno a 3 meses después de la inoculación del mismo. Por ello, puede acompañarse de algunas de las manifestaciones que configuran la fase secundaria (fiebre, exantema maculopapular con frecuente afectación palmoplantar, artralgias, artritis, adenopatías, periostitis, alopecia areata, meningitis, afectación de pares craneales, glomerulonefritis, uveítis…). Tras revisar los casos publicados en la literatura española (tabla 1) constatamos una edad media en torno a los 48 años, y un claro predominio de varones (92%). Clínicamente, el exantema fue prácticamente constante (92%), aunque en el 67% de los casos, no apareció al inicio del proceso. El 46% de los pacientes presentaron ictericia, generalmente indolora, y 5 (38%) tuvieron febrícula o fiebre, y solo 3 pacientes (23%) habían presentado lesión de inoculación. Respecto de la alteración hepática, todos los pacientes —excepto el número 5 que, en rigor, no presenta una hepatitis sino lesiones gomosas— tenían colestasis muy importante y citólisis generalmente moderada. Salvo en el caso 7, con fracaso terapéutico inicial, la evolución fue favorable tras tratamiento con penicilina o, en un caso, eritromicina.
Características de los pacientes
| Caso | Edad/ sexo | Sintomatología | AST/ALT (U/l) | GGT/FA (U/l) | B. total /directa | Serología luética | Serología VIH | Tratamiento |
| 19 | 57/V | Fiebre, ictericia y lesión previa en pene. Más tarde, lesiones dérmicas en brazos y palmas | 187/231 | 849/1.132 | N | RPR 1/256 TPHA 1/1.280 | – | Penicilina (P) benzatina 2,4 MU |
| 23 | 51/V | Úlcera en pene, artralgias y dolor en hipocondrio derecho. Más tarde, exantema | 900/2.150 | 306/1.103 | 1,8/? | VDRL 1/512 | ? | P. benzatina 1,2 MU/3 dosis |
| 32 | 40/M | Febrícula y poliartritis de un mes de evolución. Exantema y úlceras orogenitales posteriores | 66/231 | 269/1.918 | N | RPR 1/8 FTA Abs+ | – | P. benzatina 2,4 MU/2 dosis |
| 44 | 20/V | Ictericia indolora. Lesiones palmares en la evolución | 110/230 | 495/657 | 4,4/2,5 | + | – | Eritromicina |
| 55 | 67/V | Molestias en hipocondrio derecho | N | N | Elevada | RPR 1/8 FTA Abs++++ | – | P. benzatina 2,4 MU/3 dosis |
| 67 | ?/? | Astenia e ictericia indolora de un mes. Más tarde, exantema palmoplantar, tronco y brazos | 128/357 | 1.083/743 | 5,5/4,3 | RPR 1/64 TPHA 1/1.280 | – | P. benzatina 2,4 MU/4 dosis |
| 78 | 56/V | Afectación del estado general y exantema palmoplantar de un mes de evolución | 51/157 | 596/1.762 | 1,9/ | RPR 1/256 TPHA+ | – | P. benzatina 2,4 MU/3 dosis |
| 86 | 40/V | Astenia, fiebre, ictericia y exantema | 103/199 | 305/527 | 2,7/2,1 | RPR 1/64 TPHA+ | – | P. benzatina |
| 96 | 49/V | Ictericia, febrícula, dolor en hipocondrio derecho y exantema palmoplantar | 61/190 | 425/395 | 11,2/9,1 | RPR 1/64 TPHA+ | – | P. benzatina |
| 106 | 63/V | Afectación del estado general, pérdida de peso, ictericia y exantema palmoplantar | 117/144 | 652/619 | 9,3/7,6 | RPR 1/128 TPHA+ | – | P. benzatina |
| 116 | 25/V | Pérdida de peso, molestias en hipocondrio derecho y exantema roseoliforme | 192/157 | 1.313/2.407 | 1,8/1,2 | RPR 1/64 TPHA+ | + | P. benzatina |
| 121 | 68/V | Afectación estado general, pérdida de peso y molestias en hipocondrio derecho de 2 meses. Más tarde, exantema y cefalea | 51/99 | 832/1.509 | 1,3/0,8 | RPR 1/512 TPHA 1/524.288 | – | P. G sódica 24 MU/día/14 días |
| 13 | 43/V | Fiebre prolongada y artromialgias. En la evolución, exantema cutáneo que respetaba palmas y plantas | 140/295 | 635/632 | N | RPR 1/16 TPHA+ | – | P. benzatina 2,4 MU |
N: normal.
Concluimos insistiendo en que, según los datos expuestos, la sífilis debe incluirse en el diagnóstico diferencial de las hepatitis, una vez descartadas las causas más frecuentes, y especialmente cuando aparece colestasis llamativa, exantema o fiebre, o cuando existen antecedentes de lesiones genitales o relaciones sexuales de riesgo.