La gastroenteritis eosinofílica (GE) es una enfermedad infrecuente que puede infradiagnosticarse en la actualidad dada la variedad de sus manifestaciones y la ausencia de eosinofilia periférica hasta en el 20% de los pacientes. A continuación exponemos un caso con manifestación inusual de la enfermedad, la ascitis, haciéndolo aún más excepcional dentro de lo infrecuente de esta entidad.
Caso clínico : Varón de 28 años, con antecedentes de asma bronquial, que acude al servicio de urgencias por cuadro de vómitos posprandiales precoces de 3 semanas de evolución, junto con un aumento del número de deposiciones (15 diarias) de consistencia líquida sin productos patológicos. Éste refería dolor abdominal difuso y pérdida de 4 kg de peso. En la exploración física destacaba dolor en el hemiabdomen superior a la palpación profunda y semiología de ascitis leve. En las pruebas de laboratorio presentaba un hemograma con un recuento de leucocitos de 23×109/l, de éstos 5.300 eran eosinófilos, con la serie roja, plaquetas y coagulación, normales. La velocidad de sedimentación globular (VSG) fue de 4 mm en la primera hora y la inmunoglobulina E (IgE) de 306 U/ml (rango de 0 a 100). El proteinograma, las inmunoglobulinas y las hormonas tiroideas resultaron normales. La serología celíaca y el virus de la inmunodeficiencia humana fueron negativos. El perfil hepatorrenal fue normal, salvo las proteínas totales que resultaron discretamente bajas. Los coprocultivos, los parásitos en heces y la toxina de Clostridium difficile fueron negativos.
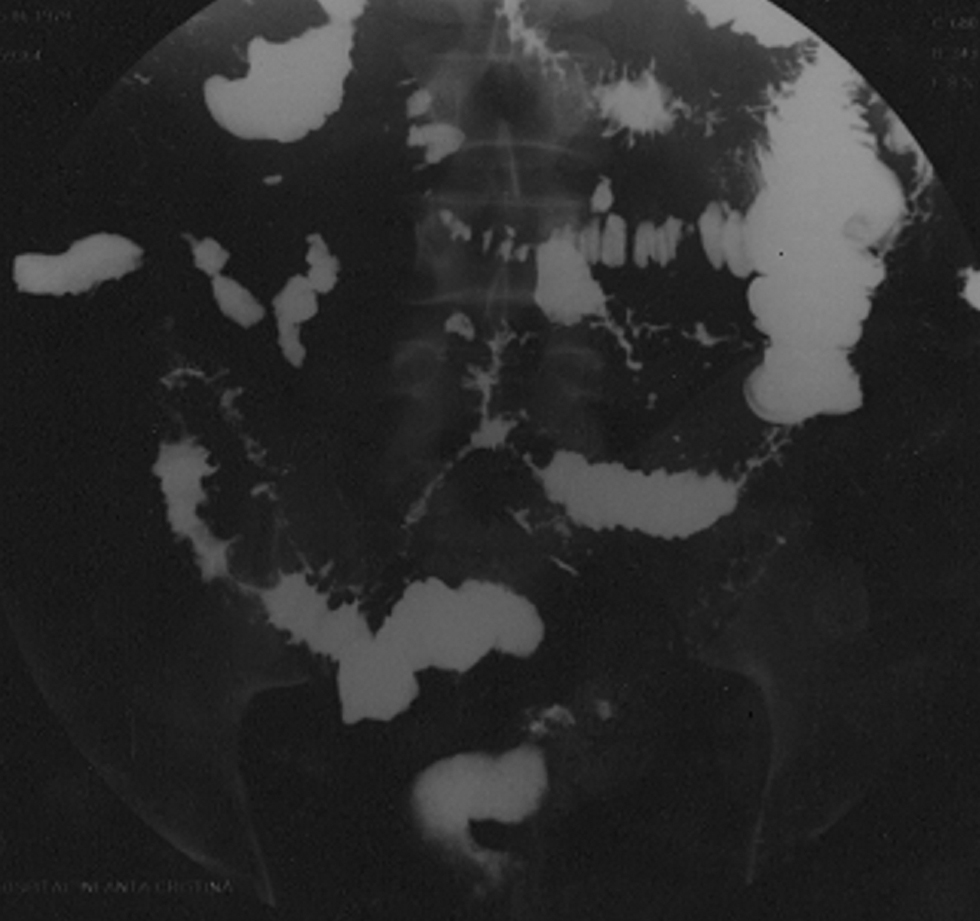
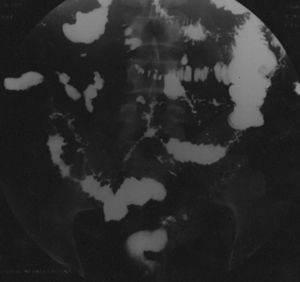
Se realizó una endoscopia oral hasta la segunda porción duodenal y no se identificaron lesiones mucosas; no obstante, se tomaron múltiples muestras duodenales que demostraron un acortamiento vellositario e infiltrado inflamatorio con abundantes eosinófilos (>50/cga). La inmunohistoquímica fue normal. En cuanto a las técnicas de imagen, se realizó inicialmente una ecografía abdominal en la que se observaron asas de delgado dilatadas, espásticas y con pared engrosada, así como ascitis en cantidad moderada. Estos hallazgos se corroboraron en la tomografía computarizada toracoabdominal, descartándose la afectación de otros órganos. Las imágenes más llamativas se obtuvieron en el tránsito intestinal (fig. 1) en el que se visualizó una desorganización marcada de la morfología y distribución de las asas yeyunoileales, con segmentos dilatados alternando con segmentos estenóticos. Se realizó una paracentesis diagnóstica obteniéndose un líquido ascítico claro, con un recuento de leucocitos de 3.360×106/l, más del 85% eran eosinófilos, con glucosa, proteínas, albúmina y citología normales; no se observaron bacilos en la tinción de Gram. Tras establecer el diagnóstico de GE se inició tratamiento con corticoides por vía oral en dosis de 60 mg/día, con una marcada mejoría clínica en 48 a 72 h, lo que permitió reintroducir la dieta oral con excelente tolerancia y normalización del número de deposiciones. Se revisó en las consultas externas después de 2 meses, tras suspender los corticoides al final de una pauta descendente, con analítica rigurosamente normal, asintomático y con control ecográfico sin alteraciones y se observó una desaparición completa de la ascitis. Dada la clínica de nuestro paciente creemos que muy probablemente presentaba una afectación transmural al observarse diarrea, cuadro suboclusivo y ascitis, siendo por tanto un caso aún más excepcional dentro de lo infrecuente de esta entidad. Es importante comunicar estos casos para tener presente esta enfermedad en la práctica clínica habitual, pese a su poca frecuencia, puesto que hay un tratamiento efectivo, siendo importante incluirla en el diagnóstico diferencial de otras entidades.
Figura 1. El tránsito intestinal muestra asas del intestino delgado muy patológicas, con largos trayectos de estenosis filiformes y regiones discretamente dilatadas.
La GE es una enfermedad infrecuente, que se caracteriza por la infiltración eosinófila tisular de las distintas capas de la pared del tubo digestivo. Puede afectar desde el esófago hasta el colon, siendo más frecuente en la zona del estómago e intestino delgado. La etiopatogenia no se conoce completamente. En muchos casos se relaciona con antecedentes personales de atopia, asma bronquial, etc., por lo que se ha postulado una causa alérgica. Los últimos datos indican una activación anormal de determinadas poblaciones de linfocitos T, provocando una liberación de citocinas con capacidad de atraer los eosinófilos al foco inflamatorio1–6.
La edad de presentación más frecuente comprende entre la tercera y la quinta décadas de la vida, con idéntica distribución entre ambos sexos. La clínica depende de la extensión y las capas del tubo digestivo que presenten infiltración. De este modo, los síntomas predominantes en la afectación mucosa, que es la más frecuente, son el dolor abdominal, la diarrea y la malabsorción. En la forma muscular destacan los signos de obstrucción intestinal. Por último, la afectación serosa es la menos común (el 12% de los casos) y se caracteriza por la presencia de ascitis, acompañada o no de síntomas específicos de afectación de las otras capas. El diagnóstico se basa en la confirmación histológica mediante biopsia o un líquido ascítico eosinófilo, en ausencia de infección parasitaria (se reflejan los criterios diagnósticos en la tabla 1). Las muestras que se obtuvieron por medio de endoscopia tienen mayor rentabilidad en la zona de antro e intestino delgado proximal, siendo recomendable la toma múltiple, por la afectación parcheada y posible aspecto normal de la mucosa. Excepcionalmente se requerirá de una laparotomía exploradora para confirmar el diagnóstico. Otras alteraciones analíticas frecuentes pero no imprescindibles para el diagnóstico son la eosinofilia periférica y la elevación de la VSG e IgE.
Tabla 1. Criterios diagnósticos de la gastroenteritis eosinofílica
| 1. Existencia de síntomas gastrointestinales |
| 2. Infiltración eosinófila en una o más capas del tubo digestivo, demostrada mediante biopsia (> 20–25 eosinófilos por campo) o presencia de ascitis eosinófila (recuento celular con > 85% de eosinófilos) |
| 3. Ausencia de afectación de otros órganos |
| 4. Descartar otras entidades con síntomas gastrointestinales y eosinofilia periférica: infección parasitaria, vasculitis sistémicas (síndrome de Churg-Strauss, poliarteritis nudosa, etc.), enfermedad de Crohn, enfermedad celíaca, mastocitosis sistémica, linfoma intestinal, síndromes hipereosinófilos idiopáticos, etc. |
No hay estudios controlados que comparen las diferentes opciones terapéuticas, por lo que el tratamiento es empírico y basado en la gravedad clínica. En general se indica descartar alergias alimentarias. Se recomienda ensayo terapéutico con corticoides (de 20 a 60 mg/día) con posterior descenso progresivo hasta retirarlos. En situaciones graves o con ausencia de respuesta a esteroides hay casos descritos con uso de azatioprina, ciclosporina e incluso hidroxicarmabida. Encontramos pocos datos y muy variables sobre la evolución a largo plazo, desde remisión completa tras tratamiento, brotes recurrentes, progresión a formas graves, etc. Afortunadamente no parece haber un aumento del riesgo de cáncer gastrointestinal.
Autor para correspondencia.
Ana Guiberteau Sánchez
Dirección: anaguisan@hotmail.com