INTRODUCCIÓN
La amiloidosis secundaria (amiloide A) aparece en el contexto de enfermedades inflamatorias crónicas (reumáticas en su mayoría, y también en la enfermedad inflamatoria intestinal [EII]) e infecciosas como bronquiectasias u osteomielitis. El amiloide se puede depositar en diversos órganos y tejidos, pero la forma de presentación clínica más frecuente es la afección renal en forma de proteinuria o insuficiencia renal. La aparición de esta complicación, por otro lado infrecuente en la EII, ensombrece claramente el pronóstico de estos pacientes. A continuación, presentamos 2 casos de enfermedad de Crohn de larga evolución complicados con amiloidosis tras 44 y 27 años, respectivamente, de curso clínico.
OBSERVACIÓN CLÍNICA
Caso 1
Paciente de 66 años de edad con antecedentes personales de resección de íleon terminal y hemicolectomía derecha a los 26 años por ileítis de Crohn. No siguió controles posteriores por encontrarse asintomático sin necesidad de tratamiento.
Entre sus antecedentes destaca un adenocarcinoma de próstata tratado con prostatectomía radical con linfadenectomía y radioterapia posterior a los 63 años, en remisión completa a los 3 años.
Ingresa en nuestro servicio debido a que en los últimos 9 meses presenta molestias abdominales difusas, con aumento del número de deposiciones, líquidas, sin productos patológicos, lo que en los 2 últimos meses se acompaña de febrícula vespertina.
A la exploración se aprecia un área empastada y dolorosa en epigastrio y región periumbilical, sin signos de irritación peritoneal.
En la analítica al ingreso destaca una ligera alteración de la función renal y discreta hipoalbuminemia (tabla I). En la analítica previa, de unos meses antes, la función renal era rigurosamente normal.
Se realiza colonoscopia, donde se objetiva colitis de Crohn con afectación de la anastomosis ileocecal. Asimismo, el tránsito gastrointestinal muestra afectación de asa intestinal previa a la anastomosis ileocólica, con bordes espiculados y pequeñas ulceraciones. En la tomografía computarizada abdominal se observa afectación de asa intestinal con pared notablemente engrosada correspondiente a íleon terminal anastomosado al colon, sin que se aprecien imágenes de colecciones organizadas. La gastroscopia es normal. Se inicia tratamiento con glucocorticoides en pauta descendente y mesalazina oral con mejoría de la clínica, por lo que el paciente es dado de alta.
Dos meses después reingresa por reaparición de la clínica consistente en dolor en hemiabdomen izquierdo, diarreas y fiebre intermitente. La exploración al ingreso es similar a la del ingreso previo, y en la analítica se objetiva empeoramiento de la función renal, hipoalbuminemia más marcada y proteinuria de 2,5 g/24 h (tabla I). Se realizan pruebas de imagen (ecografía y tomografía computarizada abdominales) que descartan la existencia de complicaciones. Se inicia tratamiento con glucocorticoides, con mejoría de la clínica digestiva, aunque provocan la aparición de una diabetes mellitus insulinodependiente y de miopatía esteroidea, por lo que se inicia tratamiento con azatioprina a dosis de 1,50 mg/kg/día.
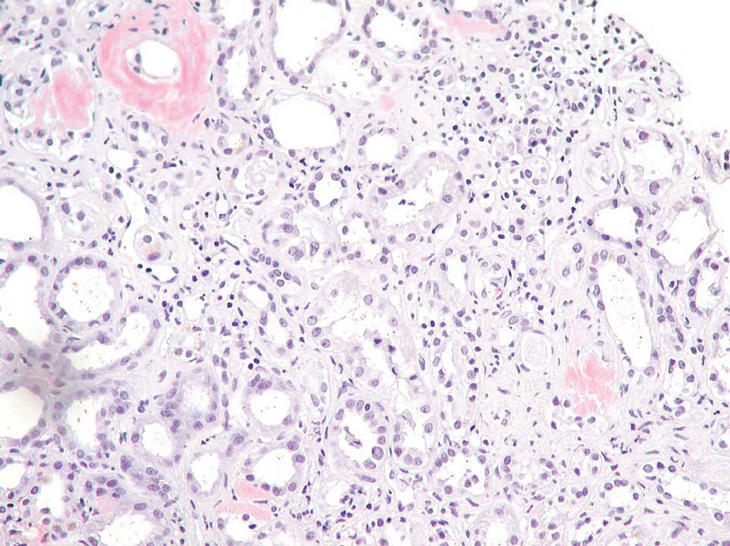
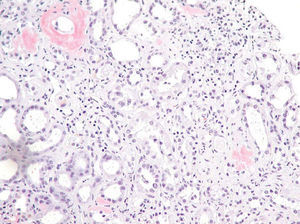
Ante el empeoramiento de la función renal, la hipoalbuminemia y la proteinuria, se sospecha la existencia de una amiloidosis secundaria, por lo que se realiza una biopsia renal que confirma el diagnóstico de amiloidosis (fig. 1).
Fig. 1. Tinción rojo congo. Parénquima renal con depósito de amiloide rojo congo positivo en las paredes de los vasos y en el mesangio.
Un mes después reingresa por deterioro del estado general, con dificultad para la alimentación oral por aftas orales y sensación de parada del alimento. En la analítica se evidencia un nuevo empeoramiento de la función renal.
Se realiza una gastroscopia, en la que se aprecian lesiones aftoides lineales en el tercio medio del esófago compatibles anatomopatológicamente con úlcera esofágica inespecífica (tinción rojo congo negativa para amiloidosis) y alguna afta aislada en el bulbo duodenal, con diagnóstico histológico de amiloidosis duodenal (tinción rojo congo positiva).
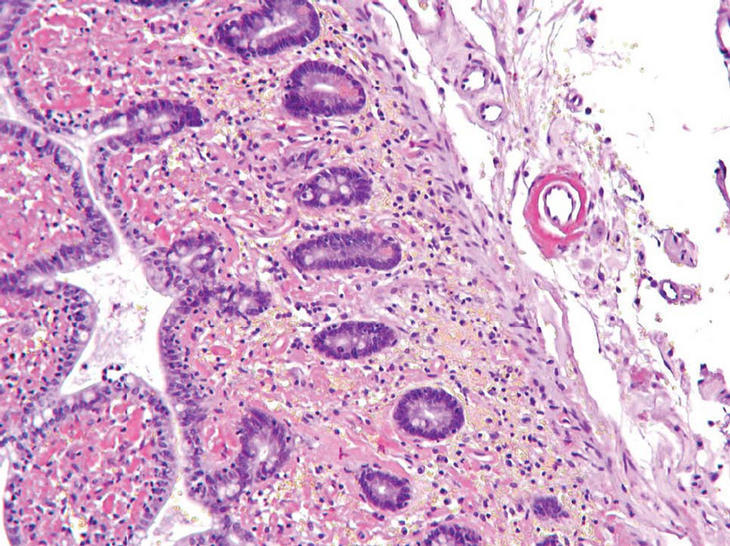
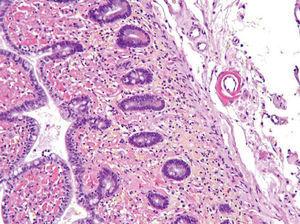
Dado el deterioro progresivo de la función renal, se inicia hemodiálisis. Durante el ingreso persisten los valores bajos de leucocitos con neutropenia y plaquetopenia, en probable relación con la toxicidad hematológica debida a la azatioprina, por lo que se suspende dicho tratamiento. Asimismo se inicia nutrición parenteral. Al mes del ingreso se reinicia el dolor abdominal con signos de irritación peritoneal, febrícula y rectorragias, por lo que se realiza tomografía computarizada urgente que muestra asas de intestino delgado dilatadas con líquido libre peritoneal. Se decide la intervención quirúrgica de urgencia: laparotomía media, en la que se objetiva retracción del meso del íleon que provoca isquemia en unos 50 cm de intestino. Se reseca la zona afectada y se realiza anastomosis ileocólica laterolateral. En el estudio anatomopatológico de la pieza se objetiva depósito de material rojo congo positivo en la lámina propia y en las paredes de los vasos (fig. 2), así como signos de ileítis y colitis isquémica. En el postoperatorio, el paciente presenta episodios de hipotensión con petequias y equimosis en las extremidades inferiores, hematuria, hemoptisis y rectorragias, con progresivo descenso de la cifra de plaquetas, que no revierte tras la administración de plaquetas y gammaglobulina. El paciente fallece por fallo multiorgánico 6 días después de la intervención quirúrgica. No se realiza estudio necrópsico.
Fig. 2. Tinción rojo congo. Depósito de material rojo congo positivo en la lámina propia y en las paredes de los vasos.
Caso 2
Paciente de 47 años de edad, alérgica a la penicilina y al cloranfenicol, con antecedentes personales de carcinoma de mama derecha diagnosticada a los 42 años, tratada con cirugía (tumorectomía con linfadenectomía axilar) y radioterapia posterior.
Diagnosticada de pancolitis ulcerosa (con afectación rectal) a los 27 años, durante los 20 años de evolución de la enfermedad la paciente fue tratada con mesalazina de forma continuada y con glucocorticoides orales de forma intermitente. La enfermedad evolucionó hacia una retracción fibrosa del colon con reducción global de su calibre y longitud, con estenosis infranqueable a nivel de ángulo esplénico, y anemia ferropénica crónica que requirió múltiples transfusiones. Presentaba intolerancia al hierro oral, por lo que precisó tratamiento con hierro por vía intravenosa.
Ingresa de forma programada para administración de quinta sesión de hierro por vía intravenosa y realización de colonoscopia de control. La exploración física al ingreso es anodina. En la analítica de ingreso, destaca una hemoglobina de 8,8 g/dl, con un volumen corpuscular medio (VCM) de 70,8 μm3, fibrinógeno de 900 mg/dl, albúmina de 1,8 g/dl (un mes antes, albúmina de 2,8 g/dl), fosfatasa alcalina de 313 U/l (valores normales, < 104) y gamma-glutamil transferasa (GGT) de 76 U/l (valores normales, < 23); el resto del hemograma y de la bioquímica general, incluidas la función renal, la bilirrubina y las transaminasas normales, fue normal.
Se realiza colonoscopia, en la que se detecta el recto respetado y, a 25 cm de margen anal, una estenosis de aspecto fibroso que no permite el paso del endoscopio, que presentan en su vecindad una gran úlcera de aspecto serpiginoso y profunda, más sugestiva endoscópicamente de colitis de Crohn que de colitis ulcerosa.
Durante el ingreso, la paciente comienza con importantes edemas en extremidades inferiores, detectándose hipoalbuminemia marcada con proteinuria de 2,7 g/24 h y elevación de fosfatasa alcalina y gammaglutamiltranspeptidasa (GGT) sin hiperbilirrubinemia. La ecografía no muestra dilatación de las vías biliares. Ante la sospecha de amiloidosis secundaria a EII, se toman biopsias de recto (mucosa y submucosa) en las que no se detectan depósitos de amiloide. Se plantea la realización de biopsia renal, pero dado que la paciente, debido a la mala evolución de su enfermedad de base, va a ser intervenida para llevar a cabo colectomía total, se decide esperar al resultado de la pieza quirúrgica, así como a la obtención de una biopsia hepática intraoperatoria.
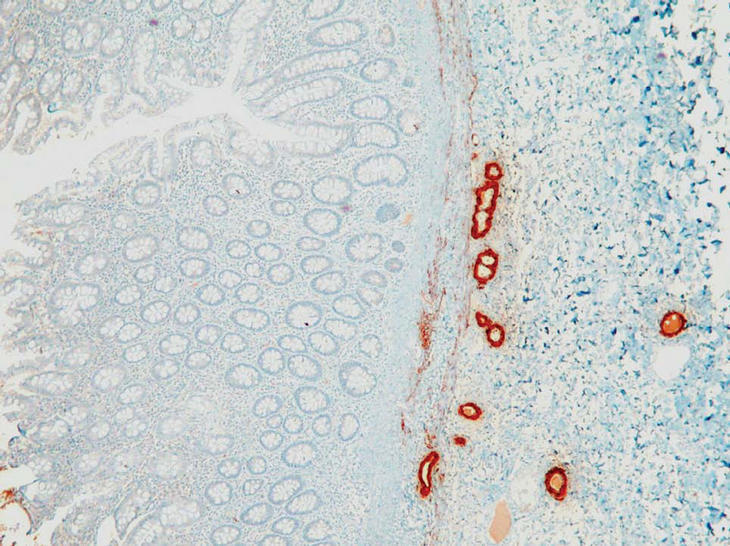
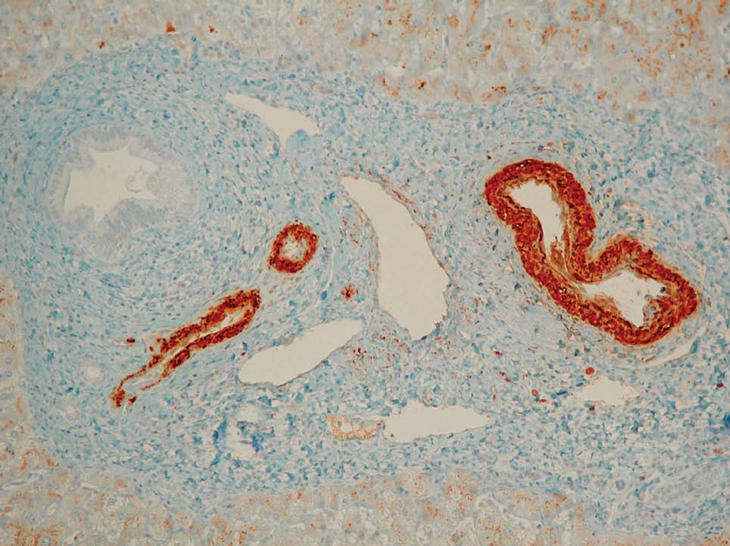
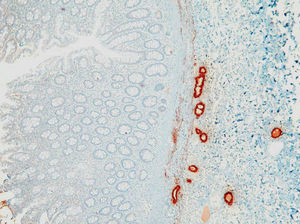
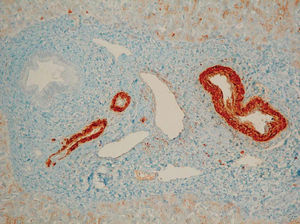
La paciente es intervenida y se realiza colectomía total y anastomosis ileocólica, con biopsia hepática intraoperatoria. En el estudio anatomopatológico de la pieza destacan la presencia de fisuras transmurales que afectan a la totalidad de la capa muscular, y positividad de las técnicas de inmunohistoquímica para amiloide A, tanto en la pieza quirúrgica de colon e íleon distal (fig. 3) como en el parénquima hepático (fig. 4), y depósitos rojo congo positivo en vasos de todos los calibres, que se corresponden con depósitos de amiloide, signos todos ellos compatibles con enfermedad de Crohn y amiloidosis secundaria.
Fig. 3. Amiloide A. Pared de intestino con depósitos de amiloide A en la pared de los vasos y en la lámina propia.
Fig. 4. Amiloide A. Parénquima hepático con depósito de amiloide A en la pared de las arteriolas y en las vénulas de los espacios porta.
El postoperatorio transcurre sin incidencias. La paciente, 5 meses después de la intervención, se encuentra bien, aunque presenta edemas maleolares que responden a tratamiento diurético. La función renal es rigurosamente normal, si bien sigue presentando proteinuria en rango nefrótico. Ante la posibilidad de una eventual regresión de la amiloidosis tras la resección quirúrgica, se decide seguimiento evolutivo; en caso de empeoramiento, se valorará iniciar tratamiento con colchicina.
DISCUSIÓN
La amiloidosis secundaria es una rara complicación de la EII descrita por primera vez en 19481. Posteriormente, otros trabajos publicaron casos aislados, la mayoría de ellos de estudios de autopsias2-4. En nuestra experiencia figura un caso publicado previamente5. En la serie más larga descrita hasta la fecha6 la incidencia fue del 0,9% en la enfermedad de Crohn, y mucho menor (0,07%) en la colitis ulcerosa, datos que concuerdan con la bibliografía. De hecho, al revisar posteriormente algunos estudios que presentaban una relativamente elevada incidencia de amiloidosis secundaria a colitis ulcerosa, se ha comprobado que se trataban realmente de enfermedad de Crohn7-9. El tiempo medio de desarrollo desde el diagnóstico de la EII hasta el desarrollo de amiloidosis fue de 15 años (rango entre 1 y 42 años).
En las series publicadas de amiloidosis secundaria a enfermedad de Crohn6,10 hay una marcada predilección por el sexo masculino, sin que exista una clara explicación a este hecho. En cuanto al patrón clínico de la enfermedad, la mayoría de los casos ocurren sobre enfermedad de Crohn con patrón fistulizante o con complicaciones supurativas (abscesos), si bien no se puede atribuir invariablemente a una enfermedad supurativa subyacente. Por el contrario, no se ha comprobado que los pacientes con amiloidosis secundaria a EII presenten más manifestaciones extraintestinales que los pacientes con EII sin amiloidosis6.
La forma de presentación clínica más frecuente es la amiloidosis renal, que se manifiesta como proteinuria o insuficiencia renal, y puede progresar a síndrome nefrótico y fallo renal. El amiloide también se puede depositar en el tracto gastrointestinal, causando una malabsorción desproporcionada al segmento de intestino afecto por la EII o resecado. Con menor frecuencia se puede depositar en el corazón y causar insuficiencia cardíaca congestiva y arritmia, así como en el tiroides, en el hígado y en el bazo. Se trata de una amiloidosis reactiva, cuyo depósito de fibrillas consiste en amiloide A. Aunque la amiloidosis secundaria es una enfermedad sistémica con una amplia distribución en los tejidos, en las series de autopsias y de diagnósticos «en vida», el amiloide tiende a depositarse más en ciertos órganos. Así, hay ocasiones en las que el depósito de amiloide se demuestra en las biopsias renales y no en las intestinales. Por tanto, una biopsia intestinal negativa en presencia de síndrome nefrótico no descarta el diagnóstico de amiloidosis secundaria. Tal es el caso de nuestra paciente del caso 2, en la que la biopsia rectal realizada por la sospecha de amiloidosis resultó negativa, aunque posteriormente, en la pieza quirúrgica, se demostró depósito de amiloide en el intestino resecado.
El mecanismo de producción del amiloide A se debe a un aumento de la síntesis del amiloide sérico A (SAA) en estados inflamatorios crónicos. También puede haber un defecto en el catabolismo, y parece que los macrófagos desempeñan un papel en el procesamiento de SAA a amiloide A.
La amiloidosis está pasando de ser un diagnóstico post mortem11 a ser un diagnóstico en vida. Los primeros casos de asociación entre enfermedad de Crohn y amiloidosis estaban basados en estudios de autopsias2. Posteriormente, el diagnóstico de amiloidosis pasó a ser un diagnóstico en vida, mediante biopsias preoperatorias o pieza quirúrgica12. Para intentar hacer el diagnóstico en vida, se debe sospechar la amiloidosis en todo paciente con EII que manifieste proteinuria o insuficiencia renal, así como en aquellos con malabsorción desproporcionada a la afectación de intestino delgado por su EII per se o tras resección quirúrgica.
La necesidad de realizar un diagnóstico precoz radica en la posibilidad de ofrecer a estos pacientes una opción de tratamiento. Hay diversas publicaciones sobre la eficacia de la colchicina en el tratamiento de la amiloidosis secundaria. Los buenos resultados obtenidos con la colchicina en otros tipos de amiloidosis, como la secundaria a la fiebre mediterránea familiar, ha llevado a utilizar este fármaco en el tratamiento de la amiloidosis secundaria a la EII con buenos resultados, con la descripción de una clara reducción en la proteinuria y la estabilización de la función renal, si bien las series son cortas13-16. En base a estos resultados, dichos autores recomiendan el empleo de colchicina en fases muy precoces de la enfermedad, incluso antes de detectarse insuficiencia renal.
Asimismo, basado en los buenos resultados del tratamiento con dimetilsulfóxido en amiloidosis secundaria a otras causas distintas de la EII, hay algún caso publicado17 de tratamiento con dimetilsulfóxido en la amiloidosis secundaria a enfermedad de Crohn, con mejoría del aclaramiento de creatinina y de la proteinuria, con el mantenimiento de dicha mejoría tras finalizar un año de tratamiento.
Otro tema controvertido es el posible papel beneficioso de la resección del intestino afectado en la evolución de la amiloidosis. Hay algunos casos publicados de regresión de la amiloidosis tras resección quirúrgica18-20, pero en otros trabajos los resultados son contradictorios, y la mortalidad operatoria incluso puede aumentar en pacientes con amiloidosis y EII6, como en el caso de nuestro paciente del caso 1. Sin embargo, la paciente del caso 2 presentó un postoperatorio sin complicaciones, con el mantenimiento de la función renal estabilizada tras la cirugía.
La diálisis y el transplante han mejorado claramente el pronóstico de pacientes con amiloidosis que presentan insuficiencia renal avanzada, aunque sigue siendo una enfermedad potencialmente letal21, y el nivel sérico de creatinina se considera la variable más fuertemente asociada con la supervivencia19.
Recientemente se ha publicado un trabajo22 sobre el efecto del tratamiento con antifactor de necrosis tumoral alfa (anti-TNF-α) en la amiloidosis secundaria a artritis inflamatoria, con mejoría de la proteinuria en algunos pacientes y estabilización de la función renal en otros. Puesto que el empleo de algunos medicamentos en el tratamiento de la amiloidosis secundaria a EII viene de la mano del empleo de dichos fármacos para otros tipos de amiloidosis secundaria, puede que en un futuro el empleo de anti-TNF-α sea útil en el tratamiento de la amiloidosis secundaria a enfermedad de Crohn.