INTRODUCCIÓN
La enfermedad celíaca se caracteriza por una lesión inflamatoria crónica de la mucosa del intestino delgado, por intolerancia al gluten de la dieta, de base inmunopatogénica en sujetos genéticamente predispuestos1,2. La enfermedad celíaca se puede presentar en cualquier grupo de edad3. Las manifestaciones clínicas de la enfermedad celíaca pueden ser muy variadas1-3. El síndrome diarreico crónico con mala absorción constituye la forma clásica de presentación2. Entre las alteraciones analíticas asociadas, la anemia ferropénica es la más habitual2. En ocasiones, los síntomas de mala absorción pueden ser inaparentes (enfermedad celíaca paucisintomática o asintomática)1,2 y ciertas manifestaciones atípicas son la única expresión de la enfermedad1,2,4. Entre estas últimas se encuentran las alteraciones de las pruebas hepáticas de laboratorio, especialmente la elevación persistente de enzimas hepáticas. En los últimos años se han publicado varias series de pacientes con enfermedad celíaca y alteraciones hepáticas5-14 y revisiones al respecto15-18. Los objetivos del presente estudio, además de estimar la frecuencia de enfermedad celíaca como causa de alteración de los parámetros de función hepática, fueron: a) caracterizar las alteraciones hepáticas, especialmente las histológicas, y b) conocer la evolución clínica y analítica tras la instauración del tratamiento con dieta sin gluten.
PACIENTES Y MÉTODO
Tipo de estudio
Se trata de un estudio observacional, descriptivo longitudinal (revisión retrospectiva de una serie de casos clínicos).
Ámbito del estudio
Consulta de hepatología de adultos del servicio de medicina interna de un hospital universitario de tercer nivel, en el noroeste de España, que cubre un área sanitaria de aproximadamente 500.000 habitantes. Dicha consulta recibe pacientes remitidos por los médicos de atención primaria y por médicos de otros servicios hospitalarios.
Pacientes en estudio
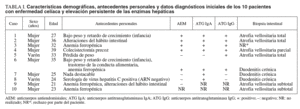
Durante el período comprendido entre 1997 y 2004, se incluyó a un total de 10 pacientes, que fueron catalogados finalmente de enfermedad celíaca, sin que antes de ser valorados en nuestra consulta hubieran sido diagnosticados. La presencia de al menos 2 de los 3 siguientes criterios se consideró indispensable para el diagnóstico: a) positividad de anticuerpos antiendomisio (inmunofluorescencia indirecta, Byosistems SA, Barcelona, España), antitransglutaminasa-IgA o antitransglutaminasa-IgG (ELISA, Generis Assays, Dahlewitz, Alemania); b) biopsia intestinal con alteraciones concordantes, y c) remisión clínica tras retirar el gluten de la dieta19-21. Los datos diagnósticos iniciales de los 10 pacientes incluidos se representan en la tabla I.
Método
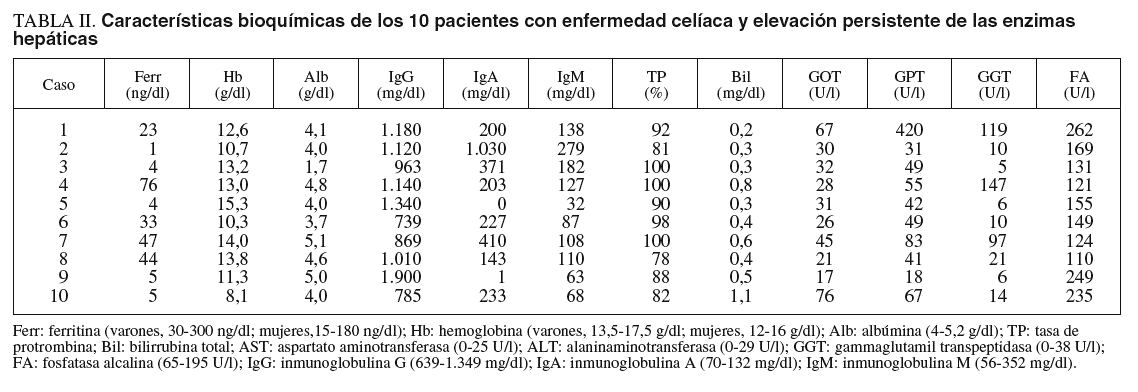
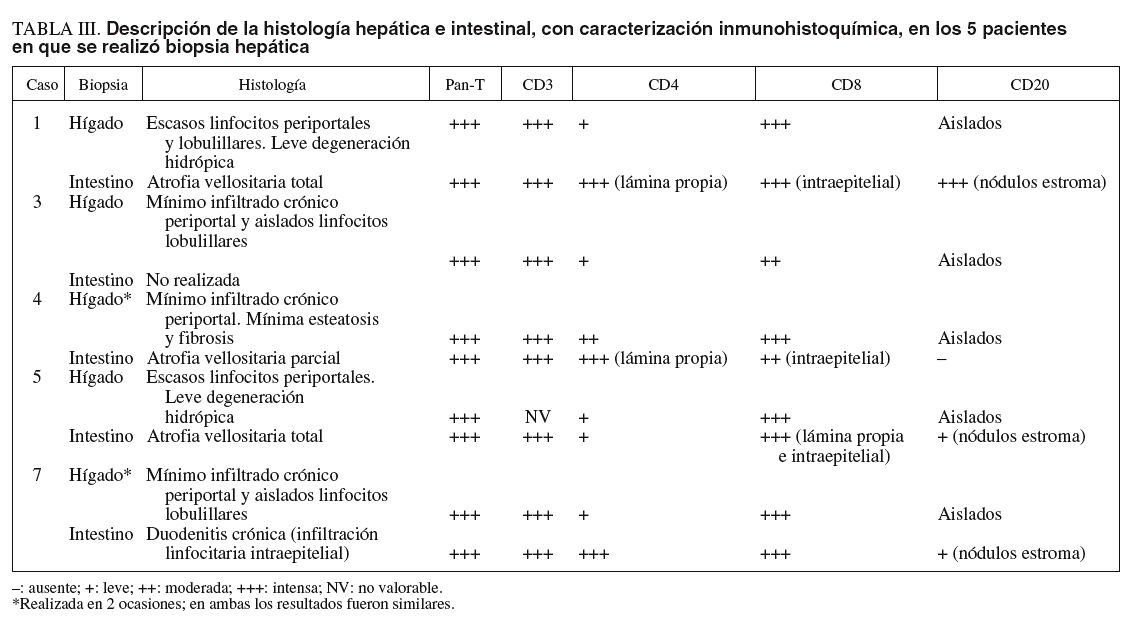
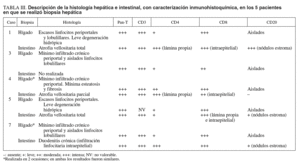
Se revisaron las historias clínicas de los 10 pacientes y se realizó una revisión sistemática de las biopsias hepáticas realizadas en 5 de ellos como parte del proceder clínico habitual. De modo habitual, el abordaje inicial en la consulta de hepatología ante un paciente con elevación persistente de las enzimas hepáticas incluye una historia clínica completa, exploración física y estudios en suero con fines de diagnóstico etiológico (anticuerpos frente a los virus de la hepatitis B [VHB] y C [VHC], autoanticuerpos antinucleares, antimitocondriales y antimúsculo liso, *1-antitripsina, hierro, transferrina, ferritina, ceruloplasmina y cuantificación de inmunoglobulinas). Todos estos estudios etiológicos eran normales o negativos en los 10 pacientes incluidos, con la salvedad de la serología de VHC que era positiva en 1 paciente, aunque el ARN del virus era negativo (caso número 8). La opción de la biopsia hepática se plantea habitualmente, entre otros, a todos los pacientes con inexplicada elevación persistente de las enzimas hepáticas. Los 5 pacientes no biopsiados fueron diagnosticados de enfermedad celíaca antes de realizar la biopsia, lo que la hizo innecesaria. Los 5 pacientes biopsiados (pacientes 1, 3, 4, 5 y 7) no diferían de los 5 pacientes no biopsiados en las características clínicas o bioquímicas (tablas I y II).
Los datos clínicos y complementarios de todas las visitas a la consulta de hepatología se introducen sistemáticamente en una base de datos informática creada al efecto. Esta base de datos ha sido la fuente utilizada para la localización de los pacientes con enfermedad celíaca. El total de pacientes incluidos en dicha base de datos durante el período de estudio fue de 1.916. Para el presente estudio, además de los datos demográficos y clínicos, se recogieron: a) los datos de las pruebas de función hepática, que incluyeron el tiempo de protrombina (índice de Quick) y los valores séricos de aspartato aminotransferasa (AST), alamina aminotransferasa (ALT), gammaglutamil transpeptidasa (GGT), fosfatasa alcalina, bilirrubina, albúmina (autoanalizador Advia 1650, Bayer Diagnostics, Leverkusen, Alemania); b) estudio del metabolismo del hierro (valores séricos de hierro, ferritina y transferrina) como marcador de mala absorción, y c) valores séricos de inmunoglobulinas (IgG, IgA, IgM) (nefelometría, Dade Behring, Marburg, Alemania). Las pruebas de función hepática se evaluaron, en todos los casos, en el momento del diagnóstico y tras la introducción de la dieta sin gluten, tras una mediana de 9 meses de seguimiento (intervalo, 3-24 meses).
Las biopsias hepáticas fueron revisadas por un mismo patólogo con experiencia en histopatología hepática. Se revisaron las preparaciones teñidas con las técnicas habituales y se añadieron en todos los casos cortes seriados para la caracterización inmunohistoquímica del infiltrado linfocitario con marcadores pan-B (CD20, DakoCytomation, Dinamarca), pan-T (CD45RO, DakoCytomation), CD3 (MasterDiagnostica, Granada, España), CD4 (MasterDiagnostica) y CD8 (Novocastra, Newcastle, Reino Unido), siguiendo protocolos estándar. Se revisaron las biopsias intestinales en los mismos pacientes, con idénticas tinciones inmunohistoquímicas, a fin de comparar el perfil del infiltrado inflamatorio intestinal y hepático.
Estadística
Los datos se representan como números absolutos y porcentajes o como medias e intervalos, según se trate de variables categóricas o continuas, respectivamente. Para la comparación de variables continuas (valores séricos de enzimas hepáticas antes y después de iniciar el tratamiento) se empleó el test de Wilcoxon para datos emparejados.
RESULTADOS
Datos demográficos
Todos los pacientes observados eran jóvenes, con una media de edad de 29 años (intervalo, 21-39 años). La mayoría (8 pacientes; 80%) eran mujeres (tabla I).
Antecedentes personales
La mayoría de los pacientes presentaba alguna historia personal de trastornos de larga evolución que retrospectivamente se podía poner en relación con la enfermedad celíaca (tabla I). El trastorno más frecuente era la historia de anemia ferropénica, presente en 4 (40%) casos; todos ellos habían recibido tratamiento con hierro en varias ocasiones, sin respuesta completa; 2 (20%) pacientes, ambas mujeres, referían una historia de problemas nutricionales desde la infancia, con bajo peso y retraso de crecimiento, y una de ellas había sido diagnosticada de trastorno de la conducta alimentaria. Otro paciente refería pérdida de peso de origen más reciente. Sólo 2 (20%) pacientes referían manifestaciones digestivas, con alteraciones del hábito intestinal y despeños diarreicos. Una paciente había sido colecistectomizada por colelitiasis, al igual que sus 4 hermanos, a una edad menor de 30 años. Un paciente presentaba serología positiva para el VHC, con determinación de ARN negativa en varias ocasiones (tabla I).
Datos de malabsorción y datos analíticos generales
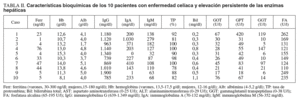
El índice de masa corporal medio fue 21,7 (intervalo, 19,8-25,3). Los datos bioquímicos indicativos de mala absorción y otros datos analíticos generales se reflejan en la tabla II: 5 (50%) pacientes presentaban datos de ferropenia (cifras de ferritina por debajo de la normalidad), 4 (40%) de ellos presentaban anemia, 2 (20%) pacientes presentaban hipoalbuminemia, que era grave (1,7 g/dl) en 1 de ellos, y 2 (20%) pacientes presentaban un defecto selectivo de IgA, con cantidades prácticamente indetectables de esta inmunoglobulina (tabla II). Los anticuerpos antiendomisiales eran negativos en estos 2 casos, al igual que los anticuerpos antitransglutaminasa de tipo IgA en el paciente en que fueron realizados (caso 5, tabla I). Ninguno de estos pacientes refería infecciones atípicas o de repetición atribuibles al déficit de IgA.
Pruebas hepáticas de laboratorio
Las cifras de bilirrubina sérica fueron normales en todos los casos, al igual que la tasa de protrombina. El hallazgo constante fue la elevación de las transaminasas y/o la fosfatasa alcalina séricas (tabla II). La elevación fue moderada en casi todos los casos, con valores que no superaron las 3 veces el valor superior de la normalidad, con una sola excepcion (caso 1, tabla II). La ALT sérica se encontraba elevada en 9 (90%) casos, con una media de 86 UI/l (intervalo, 18-420 U/l). La AST sérica se encontraba elevada en 8 (80%) casos, con una media de 33 UI/l (intervalo, 17-76 U/l). La GGT sérica se encontraba elevada en 3 (30%) casos, con una media de 44 UI/l (intervalo, 5-147 U/l). La fosfatasa alcalina sérica se encontraba elevada en 3 (30%) casos, con una media de 171 UI/l (intervalo, 121-262 U/l), que en uno de los casos fue la única alteración bioquímica hepática existente.
Histología hepática
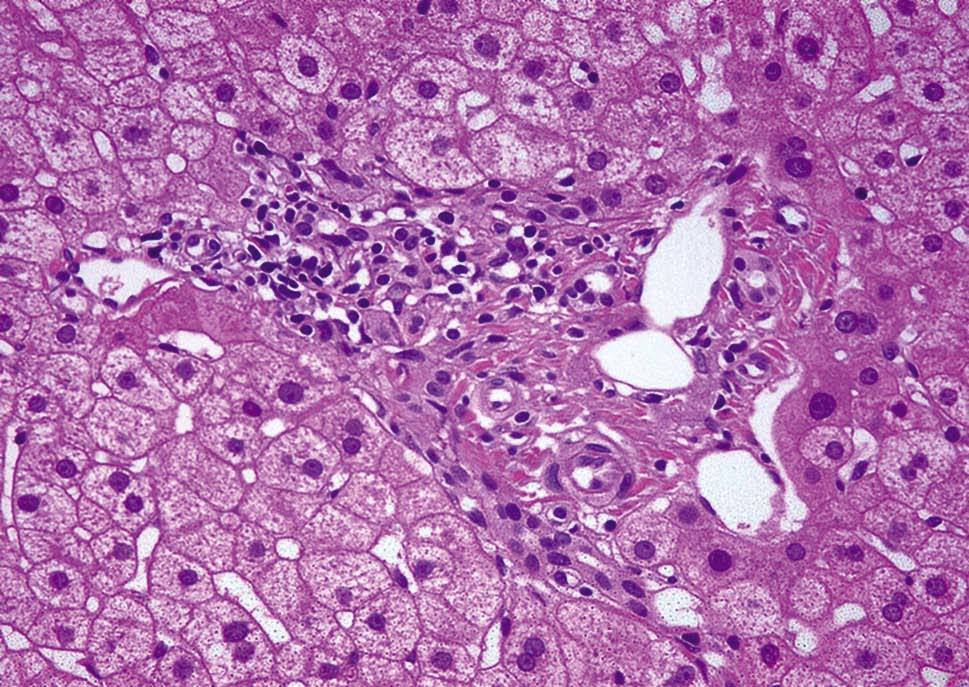
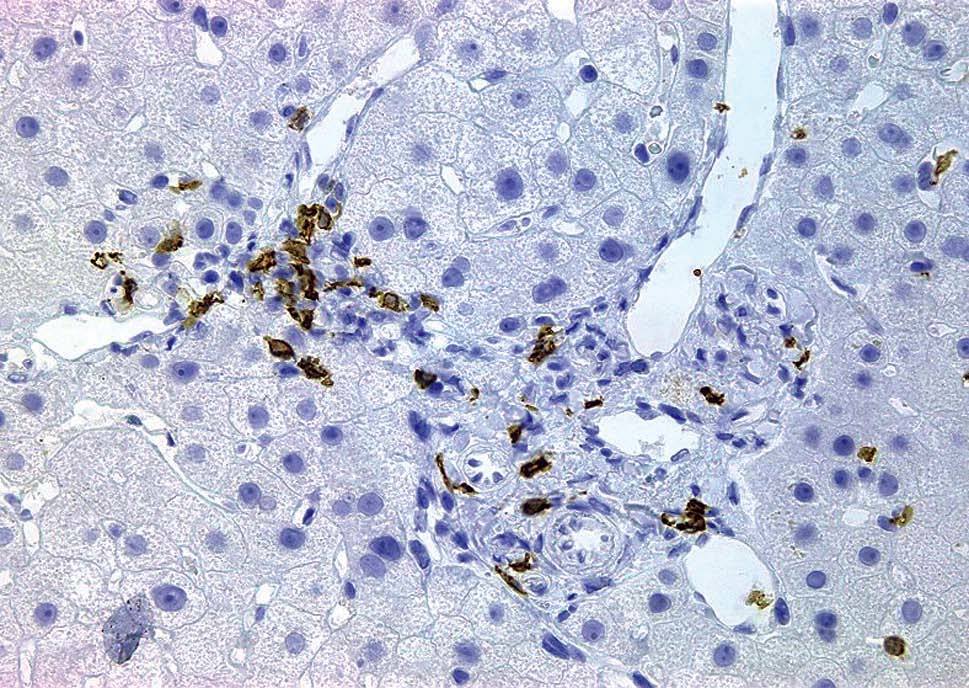
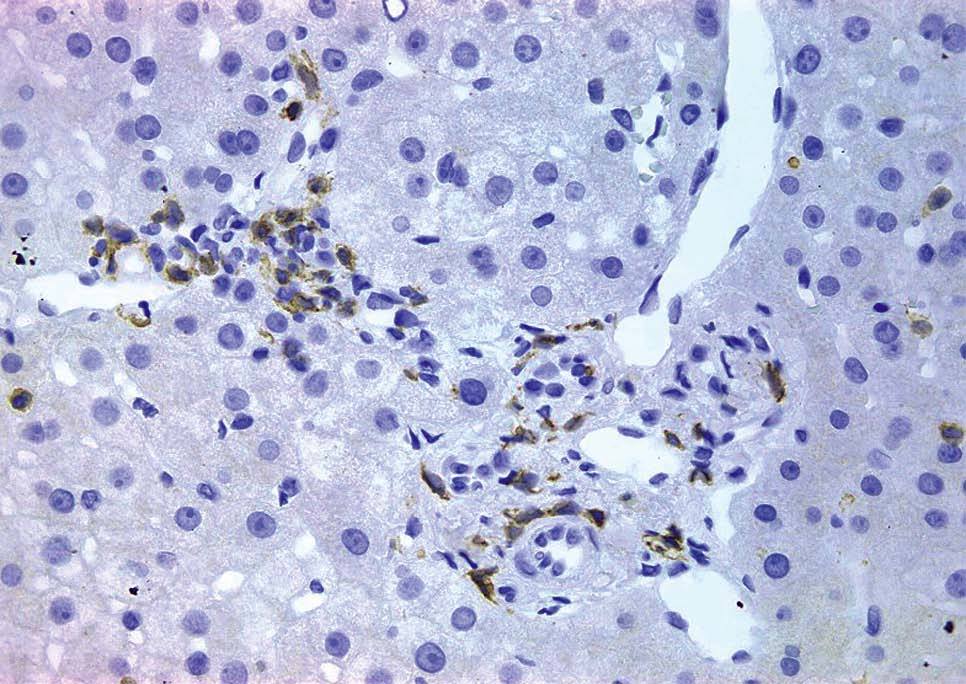
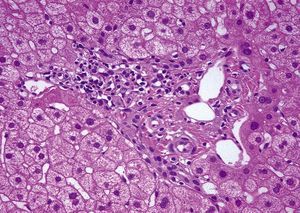
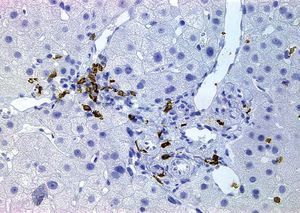
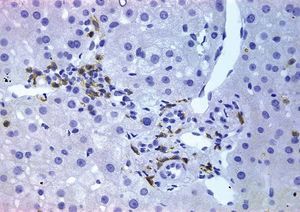
A la mitad de los pacientes (5 casos) se les realizó una biopsia hepática (repetida en una ocasión en 2 de ellos). Los hallazgos fundamentales de las biopsias hepáticas y la comparación de su inmunohistoquímica con las biopsias intestinales en los mismos casos se presentan en la tabla III. Los hallazgos en todas las biopsias hepáticas fueron leves, y destacaba la presencia, en todos los casos, de infiltrado inflamatorio crónico periportal (fig. 1). Dos casos presentaban, además, un ligero infiltrado inflamatorio crónico lobulillar. En la caracterización inmunohistoquímica, el infiltrado inflamatorio estaba compuesto de linfocitos de estirpe fundamentalmente T, mayoritariamente CD8+ (tabla III). El inmunofenotipo del infiltrado linfocitario hepático fue, en cada caso, superponible al de los linfocitos intraepiteliales en las biopsias intestinales (tabla III).
Fig. 1. Biopsia hepática de un paciente representativo con enfermedad celíaca y elevación de transaminasas. A: tinción con hematoxilina-eosina. Se observa un espacio porta con un leve infiltrado linfocitario periportal. B: tinción inmunohistoquímica para CD3. Los linfocitos del infiltrado son mayoritariamente CD3+ (estirpe T). C: tinción inmunohistoquímica para CD8. Los linfocitos del infiltrado son mayoritariamente CD8+. Magnificaciones originales, 40.
Evolución de las alteraciones hepáticas con el tratamiento
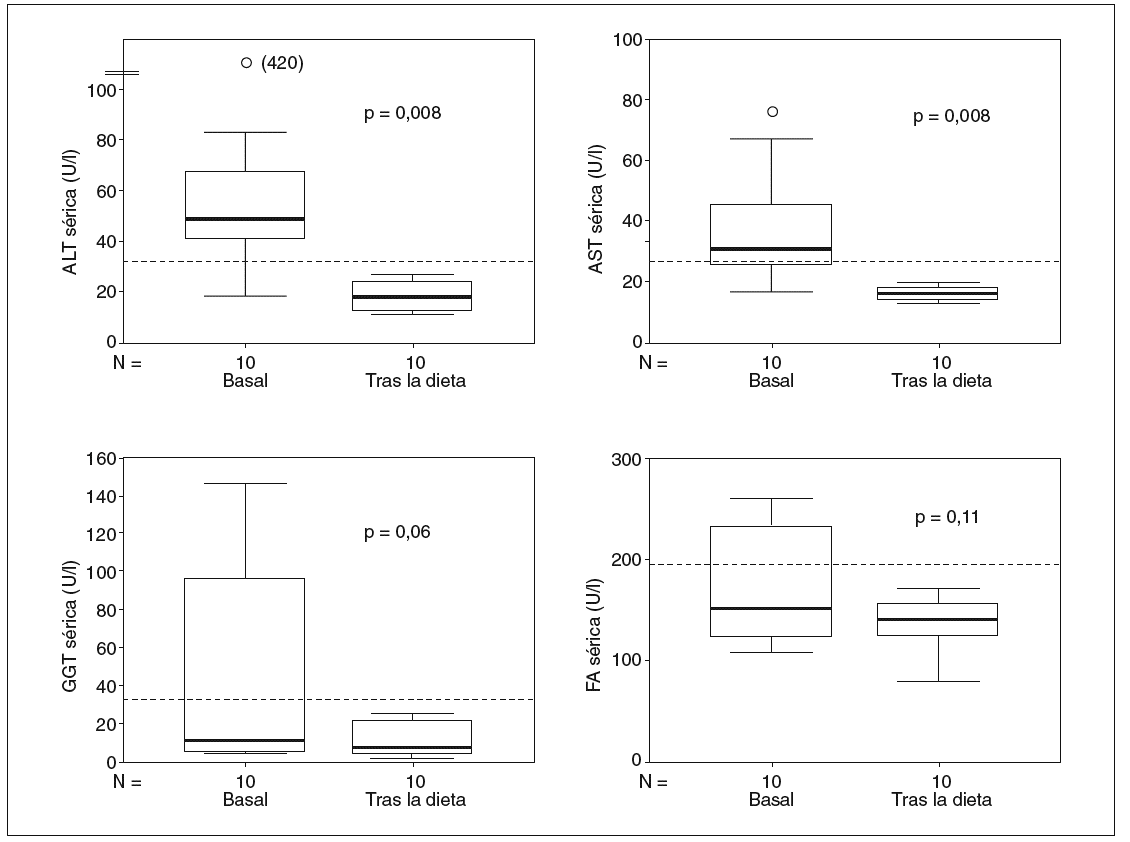
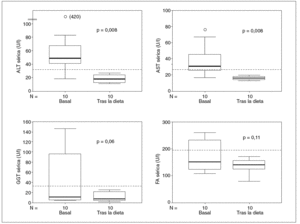
A todos los pacientes se les recomendó una dieta libre de gluten como único tratamiento. En la primera cita postratamiento, todos los pacientes manifestaron mejoría de las manifestaciones digestivas inespecíficas, como la dispepsia que, en la mayoría de los casos, no había sido reconocida previamente. Los valores séricos de las enzimas hepáticas descendieron de forma significativa precozmente tras el inicio del tratamiento (fig. 2). En revisiones ulteriores, se documentó normalización estable de todos los parámetros previamente alterados, excepto en 1 paciente (caso 4) que, tras la supresión del gluten de la dieta, normalizó inicialmente las enzimas hepáticas, pero éstas volvieron a elevarse al cabo de 12 meses. No se pudo documentar fehacientemente el cumplimiento terapéutico en este caso.
Fig. 2. Evolución de las enzimas hepáticas tras el tratamiento con dieta exenta de gluten (mediana de seguimiento, 9 meses; intervalo, 3-24 meses). Las líneas horizontales representan las medianas, las cajas representan el rango intercuartil, las pestañas representan el rango y los puntos aislados representan los valores extremos. Las líneas discontinuas horizontales representan el límite superior de la normalidad. FA: fosfatasa alcalina.
DISCUSIÓN
El presente estudio ilustra que la enfermedad celíaca del adulto puede ser paucisintomática o presentarse con manifestaciones clínicas atípicas1-3. La diarrea crónica con datos floridos de mala absorción, forma clásica de presentación2, estaba ausente en los 10 pacientes estudiados. Los pacientes presentaban manifestaciones inespecíficas, como anemia ferropénica, que fácilmente puede ser atribuida a otras causas, sobre todo en el contexto epidemiológico característico en el que se presenta la enfermedad celíaca (mujeres jóvenes)22. Probablemente por parecida razón, algunas pacientes habían sido diagnosticadas equivocadamente de trastornos de la nutrición o de la alimentación desde su infancia. La prevalencia de la enfermedad celíaca en la población general del noroeste de España se ha estimado en 2,6 casos/1.000 habitantes23, pero esta presentación paucisintomática explica que por cada enfermedad diagnosticada probablemente existan muchas sin diagnosticar1,2.
La inexplicada elevación persistente de las enzimas hepáticas (como en los pacientes del presente estudio) puede incluirse entre las formas de presentación atípica de la enfermedad celíaca. La elevación de enzimas hepáticas no es infrecuente en los pacientes con enfermedad celíaca. La frecuencia observada en el presente estudio (10 casos entre 1.916 sujetos vistos) probablemente esté subestimada, ya que el cribado de enfermedad celíaca no se aplicó de modo sistemático en el abordaje inicial de los pacientes. En algunas series, la prevalencia de elevación de enzimas hepáticas alcanza el 40% de los casos en el momento del diagnóstico5,6,10. Sin embargo, las descripciones de la enfermedad celíaca en algunos textos habituales no nombran esta manifestación3. La enfermedad celíaca figura entre las causas que hay que descartar en el estudio de la elevación persistente de las enzimas hepáticas en algunos algoritmos de uso clínico24,25, aunque se discute si el cribado debe hacerse en primera instancia o sólo cuando los demás estudios habituales sean negativos. A favor de esto último se ha aducido que la enfermedad celíaca es frecuente (incluso más que otras enfermedades hepáticas incluidas tradicionalmente en los protocolos iniciales), tratable y con un método de cribado incruento y relativamente barato26. En nuestra serie, uno de los pacientes presentaba serología positiva para el VHC. De no mediar una alta sospecha diagnóstica, habría sido fácil atribuir de entrada la hipertransaminemia a dicho virus. Curiosamente, no es éste el primer caso descrito con esta asociación27.
El mecanismo causal de las alteraciones hepáticas en la enfermedad celíaca es en buena parte desconocido. No existen estudios histológicos hepáticos extensos. En la serie de Volta et al7 se incluyeron las biopsias de 3 pacientes, y en la de Bardella et al8, las de 9 pacientes. En el presente estudio se realizó una revisión sistemática de las biopsias, incluido un estudio inmunohistoquímico, nunca comunicado hasta la fecha. Un hallazgo morfológico constante fue el infiltrado inflamatorio crónico periportal, similar a lo referido previamente7. Este hallazgo ha sido referido en otras ocasiones como cambios mínimos8 o hepatitis reactiva inespecífica2. La inmunohistoquímica mostró que el infiltrado se constituye fundamentalmente de linfocitos T positivos para CD8 (con actividad probablemente citotóxica). Este hecho, junto a la base inmunopatogénica de la enfermedad2,3,19 y la similitud con el inmunofenotipo de los linfocitos intraepiteliales de las biopsias intestinales de los mismos pacientes, indica alguna forma de autoinmunidad como mecanismo de la hepatopatía en la enfermedad celíaca. La enfermedad celíaca se puede asociar con formas clásicas de hepatitis crónica autoinmunitaria y, sobre todo, con la cirrosis biliar primaria28,29. Sin embargo, la histología y la negatividad de ciertos autoanticuerpos (antinucleares, antimúsculo liso y antimitocondriales) no son indicativos de que la celiaquía se asociase a estas hepatopatías autoinmunitarias específicas en los casos presentados. Además, el hecho de que las alteraciones hepáticas se normalicen con la dieta sin gluten señala que la hepatopatía es un hecho dependiente de la propia enfermedad celíaca y no de otra entidad asociada. Se ha indicado que el aumento en la permeabilidad intestinal a toxinas o a determinados antígenos por la inflamación crónica de la mucosa intestinal podría ser la causa de las anormalidades hepáticas10. Sin embargo, estas alteraciones hepáticas no se observan en enteropatías similares, como el esprue tropical, lo cual señala que ésta no es la única explicación30. Es interesante destacar que el endomisio/transglutaminasa tisular, autoantígenos relevantes en la enfermedad celíaca, están presentes en el hígado con localización preferentemente periportal31,32, al igual que los linfocitos del infiltrado en las biopsias. En conjunto, todos estos datos podrían indicar que la misma reacción autoinmunitaria que desencadena la alteración intestinal en la enfermedad celíaca es lo que induce las alteraciones hepáticas. En cualquier caso, serían necesarios más estudios para precisar los mecanismos de la hepatopatía de la enfermedad celíaca.
En resumen, pensamos que el cribado de enfermedad celíaca se debería incorporar a los protocolos diagnósticos de elevación persistente de enzimas hepáticas. Para ello, la determinación de anticuerpos IgA antiendomisiales y antitransglutaminasa tiene altas sensibilidad y especificidad20,33. Una limitación de estos estudios es su negatividad en los pacientes con déficit selectivo de IgA, inmunodeficiencia que se asocia con cierta frecuencia a la enfermedad celíaca2,19. De hecho, 2 de los 10 pacientes de nuestra serie la presentaban. El cribado debería realizarse, sobre todo, en pacientes con el contexto clínico-epidemiológico característico que, en nuestra experiencia, incluye a sujetos jóvenes, sobre todo mujeres, con historia de anemia ferropénica o de molestias digestivas inespecíficas.
La detección de la enfermedad celíaca tiene beneficios que van más allá del diagnóstico de la causa de las alteraciones hepáticas, que en general son leves, aunque se han descrito casos de hepatopatía grave14,34. Por un lado, el diagnóstico precoz evitaría exploraciones innecesarias, incluida la biopsia hepática. En nuestra serie, 2 pacientes fueron biopsiados en 2 ocasiones antes de ser diagnosticados. Por otro lado, el diagnóstico permite el estudio familiar de una enfermedad con componente genético1-3. Por último, el tratamiento no sólo consigue la normalización de las alteraciones hepáticas en la práctica totalidad de los casos, sino que mejora las manifestaciones asociadas y podría prevenir, a largo plazo, el desarrollo de complicaciones de la enfermedad celíaca, como el linfoma intestinal3,35.