La mastografía es el método de estudio que nos permite la caracterización y detección de las microcalcificaciones de la mama. Si bien se conoce que la composición de las calcificaciones está formada por diferentes sales de calcio, con la participación de metales como el zinc, magnesio y hierro, estos últimos sobre todo en calcificaciones malignas, la fisiopatología de las calcificaciones es aún no bien comprendida. Prácticamente cualquier tejido que constituye a la mama será capaz de presentar calcificación. Las calcificaciones para su estudio deben ser caracterizadas y evaluadas de acuerdo a los consejos que emite el BI-RADS (Breast Imaging Reporting and Data System). Si bien, la mayoría de las calcificaciones que se observan en la mama son típicamente benignas, un porcentaje considerable se deben a procesos neoplásicos como el car- cinoma ductal in situ (CDIS) y en menor consideración, al carcinoma ductal invasivo. Tomando en cuenta la clasificación de las calcificaciones del BI-RADS, las que tienen un mayor reto para su caracterización y diagnóstico son las calcificaciones de sospecha intermedia, lo anterior es debido a que estas calcificaciones pueden estar presentes tanto en procesos benignos como malignos. La recomendación al momento de caracterizar y tomar la decisión del manejo de las microcalcificaciones será valorar en conjunto la morfología y su distribución, así como los cambios con el tiempo, si alguna de estas características muestra datos de sospecha se deberá indicar la biopsia.
Mammography is the method of study that allows the characterization and detection of microcalcifications that occur in the breast. Although it is known that the composition of the calcifications is made up of different calcium salts involving metals such as zinc, magnesium and iron, the latter especially in malignant calcifications, the pathophysiology of calcification is still not well understood. Virtually any tissue that is to be able to present breast calcification. Calcifications for study should be characterized and evaluated according to the advice issued by the BI-RADS (Breast Imaging Reporting and Data System). While most of the calcifications seen in the breast are typically benign, a significant proportion is due to neoplastic processes such as DCIS and less regard to invasive ductal carcinoma. Taken into account the classification of BI-RADS calcifications, which have a greater challenge for characterization and diagnosis of suspected calcifications are intermediate, this is because these calcifications may be present in both benign and malignant processes. The recommendation when deciding characterization and management of microcalcifications will jointly assess the morphology and distribution, and changes over time, if any of these features shows data of suspected biopsy should be indicated.
¿ INTRODUCCIÓN
La calcificación que aparece en un estudio de mastografía se puede definir como el depósito de sales de calcio en los tejidos de la mama. El calcio es un elemento metálico bivalente blanco-plateado, del grupo de los alcalineotérreos. Puede observarse por análisis espectrométrico en forma de hidroxiapatita o fosfato tricálcico.
Las calcificaciones en la mama son comúnmente encontradas en mamografías de mujeres asintomáticas llevadas a estudio de screnning, variando en número y apariencia, la mayoría reflejando causas benignas. La mastografía es el único estudio capaz de detectar las calcificaciones malignas dentro de la mama. Esta es una de las mayores razones por la que ninguna otra prueba diagnóstica incluyendo ultrasonido, resonancia magnética, termografía, imagen por medicina nuclear, pueden reemplazar a la mastografía para la detección temprana del cáncer de mama.1
La mayoría de las calcificaciones pueden ser reconocidas en base a sus características morfológicas. Al radiólogo incumbe el detectar, evaluar, clasificar y marcar apropiadamente las recomendaciones de las calcificaciones percibidas en la mastografía. Las calcificaciones de aspecto benigno son grandes y toscas, poseen bordes suaves, en comparación con las calcificaciones malignas que usualmente son pequeñas y difíciles de percibir, requiriendo el uso de lupas de aumento.2
Aproximadamente el 75% de las calcificaciones son benignas y se deben a quistes con cambios apocrinos, hiperplasia ductal sin y con atipia, adenosis esclerosante, calcificación de las estructuras vasculares, necrosis grasa, fibroadenomas hialinizados y cambios de células columnares. El 20% es debido a carcinoma ductal in situ (CDIS) y en un 5% a carcinoma ductal infiltrante generalmente menor a 1 cm, raramente ocurren con la neoplasia lobulillar.3 Otras causas raras de formación de calcificaciones son la schistosomiasis, necrosis grasa en la enfermedad de Christian-Weber, posterior a la colocación de un implante de poliuretano, pacientes con anormalidades del metabolismo del calcio, así como también en pacientes con diálisis.2
El valor predictivo positivo para las calcificaciones que son biopsiadas, varía de 19% a 22% dependiendo del autor.
La morfología, distribución y los cambios con el tiempo deben ser considerados en la evaluación de las calcificaciones detectadas en la mastografía. El léxico BI-RADS (Breast Imaging Reporting and Data System), del Colegio Americano de Radiología, divide las calcificaciones por tipos morfológicos en tres categorías: típicamente benignas, sospecha intermedia y alta probabilidad de malignidad. La comparación con estudios previos ayuda a determinar si las calcificaciones son nuevas o incrementaron en número.4
El reto en el diagnóstico se presenta con las calcificaciones que son ocasionadas por causas tanto benignas como malignas, y que no presentan una morfología característica, como ocurre con las calcificaciones indeterminadas.
¿ LAS CALCIFICACIONES A TRAVÉS DE LA HISTORIA
En 1913 en la Clínica de Cirugía de la Universidad de Berlín, Albert Salomón cirujano alemán, fue el primero en identificar la presencia de calcificaciones en el tejido mamario con cáncer, correlacionando los hallazgos radio-lógicos y microscópicos mientras realizaba radiografías a las 3 000 piezas de mastectomía, notificando la presencia de pequeños puntos dentro del centro de algunos cán-ceres de mama, aunque él no apreció el significado de las mismas con el cáncer. Encontró que las radiografías fueron de ayuda en demostrar la infiltración del tumor a los ganglios axilares, y ayudaban a distinguir el carcinoma altamente infiltrante del carcinoma circunscrito.
En 1951 Raúl Leborgne, radiólogo uruguayo, reporta el significado de las calcificaciones como un signo mamográfico de cáncer de mama. Describe los términos usados hasta la actualidad, innumerables, calcificaciones puntiformes que semejan finos granos de sal, general-mente agrupados en una región de la mama. También describe las diferencias mastográficas entre las calcificaciones benignas y malignas. Fue el primero en reportar la asociación significativa de las microcalcificaciones con el carcinoma subclínico. Reconoció que las calcificaciones podrían estar dentro del tumor, dentro y alrededor del tumor o ser el único signo mastográfico1,5,6 (Tabla 1).
¿ COMPOSICIÓN DE LAS CALCIFICACIONES EN LA MAMA
A pesar de los extensos diagnósticos realizados en los depósitos de calcio, el detalle de la composición y la estructura química no ha sido bien determinado.
Las calcificaciones biológicas son típicamente tratadas como policristales, aunque ha sido afirmado que la precipitación in vivo de fosfato de calcio amorfo, es un estado precursor en la formación de los diferentes tipos de material cristalino. Así los diferentes materiales cristalinos se distinguen por diferencias sutiles en su composición atómica, en la morfología de la unidad y de su contenido, lo anterior se conoce como "fases de las sales de calcio". Así, la hidroxiapatita de calcio, oxalato de calcio monohidratado y el dihidratado son únicamente diferentes fases cristalinas de las sales de calcio.7
Otros mecanismos específicos de formación de sales de calcio, involucran una participación activa de proteínas, observando que algunas enzimas requieren de cofactores metal-orgánicos.
Estudios exitosos han mostrado que varios elementos, incluyendo magnesio y zinc están significativamente elevados dentro del tejido con cáncer.8
Está bien conocido que el magnesio tiene un efecto inhibidor sobre la conversión del fosfato de calcio amorfo a hidroxiapatita.
En resumen, el tejido glandular mamario es un medio químico, dinámico y complejo que en principio permite la formación y resorción de una serie de depósitos inorgánicos cristalinos.
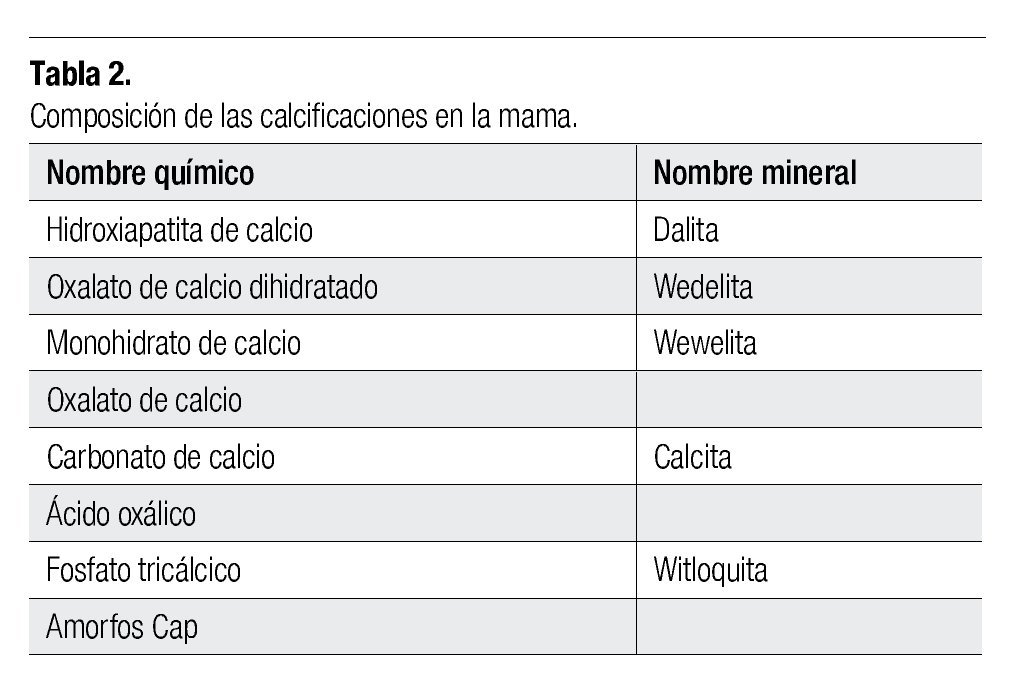
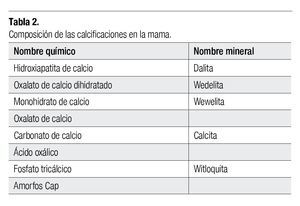
Las calcificaciones observadas en los tejidos de la mama están compuestas de diferentes sales de calcio, así como algunos metales (magnesio, zinc y hierro), estos últimos sobre todo visualizados formando parte de las calcificaciones malignas (Tabla 2).
¿ CLASIFICACIÓN DE LAS CALCIFICACIONES DE FRAPPART
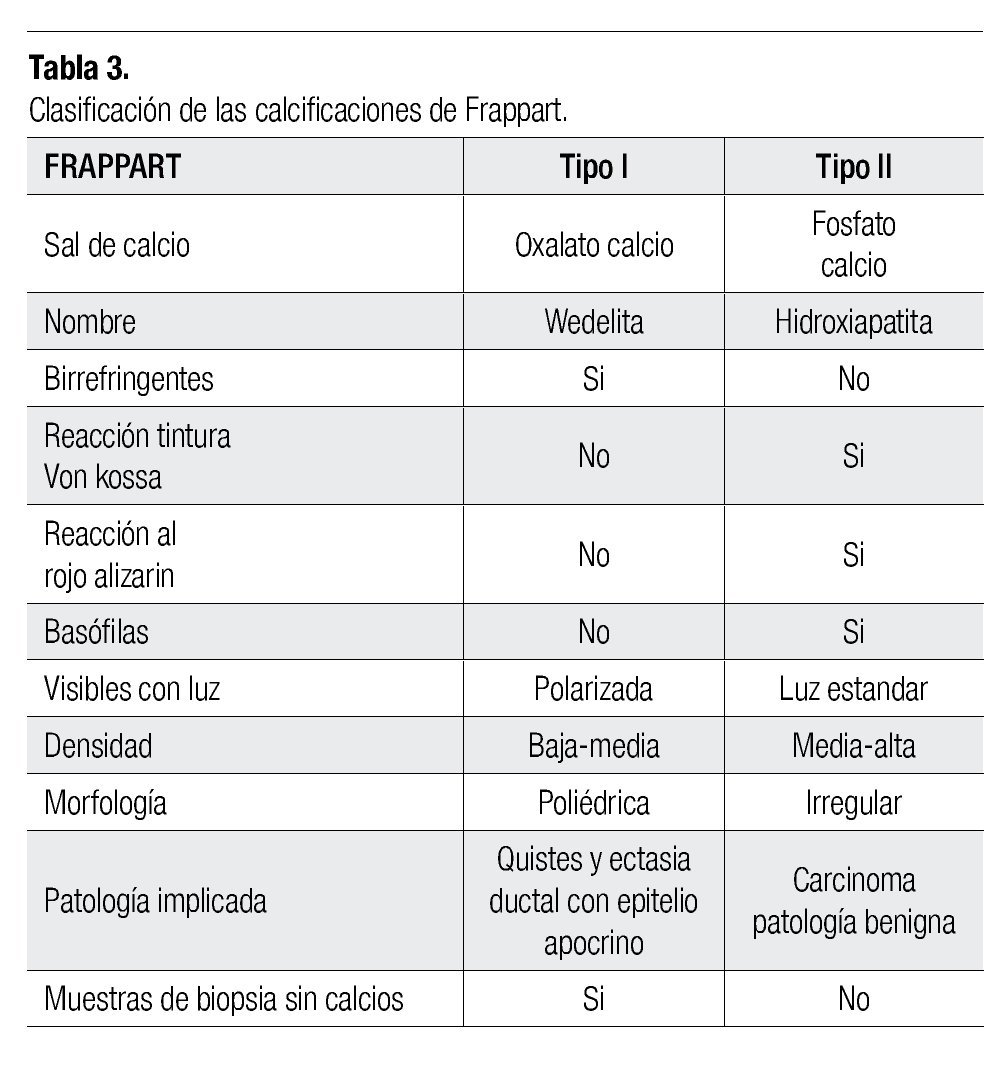
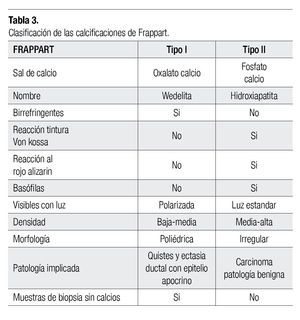
Las microcalcificaciones encontradas en los tejidos de la mama fueron descritas y clasificadas por Frappart9,10 (Tabla 3).
Las microcalcificaciones tipo I de Frappart son compuestas de cristales de dihidrato de oxalato de calcio (Wedelita), son birrefringentes, no basofílicas, negativas a von kossa, no son teñidas con rojo alizarin. A causa de que éstas son menos coloridas, son difíciles de identificar con hematoxilina y eosina con luz estándar.
Se tienden a fragmentar y algunas veces se acompañan por células gigantes multinucleadas. Los cristales intactos asumen varias configuraciones incluyendo sobreposición con platos, rosetas, varas y formas geométricas como pirámides o diamantes. Los cristales de oxalato de calcio son suaves depósitos de apariencia poliédrica y de baja a mediana densidad. Son más frecuentemente vistas en microquistes benignos, especialmente con epitelio apocrino y en ductos dilatados. Esta asociación sugiere que el epitelio apocrino es capaz de sintetizar o concentrar y secretar ácido oxálico u oxalato de cálcico. Es inusual que los cristales de oxalato de calcio se desarrollen en un carcinoma, aunque los cristales de oxalato de calcio han sido descritos en carcinoma papilar intraductal.
Los cristales de oxalato de calcio están involucrados en la mayoría de las ocasiones, en donde las calcificaciones no son reportadas en los cortes histológicos de las biopsias, en esta instancia las muestras histológicas de- ben ser examinadas con luz polarizada. Fragmentos de material birrefringente pueden ser la única evidencia de los depósitos de cristales, que son algunas veces dañados o parcialmente disueltos durante el procesamiento del tejido.
La mayoría de las calcificaciones detectadas en la mastografía son concreciones basofílicas de tamaño variable, compuestas de fosfato de calcio en forma de hidroxiapatita. Son calcificaciones tipo II de Frappart y no son birrefringentes. Reaccionan con von kossa y rojo alizarin, a un pH de 4.2 y 7. Son calcificaciones que típicamente tienen alta a mediana densidad, y ellas pueden ser irregulares y de formas distintas sugestivas de carcinoma en la mastografía. Éstas han sido identificadas en tejido mamario benigno y maligno, así como pueden desarrollarse en conjunto con necrosis celular.
Las calcificaciones de fosfato de calcio y cristales de oxalato de calcio aparecen como calcificaciones convencionales, en especímenes radiografiados y mastografías.
En algunas series observadas, 13.6% de las calcificaciones visualizadas en mastografía e identificadas histológicamente consistieron en cristales de oxalato de calcio, 72.7% fueron fosfato de calcio y 13.6% fueron mixtos.11 Tornos y colaboradores reportaron cristales de oxalato de calcio sólo en 2%, y en combinación con calcificaciones de fosfato de calcio en 10.4% de 153 especímenes.12
¿ CRISTALES SIN CALCIFICAR
La presencia de cristales no calcificados son encontrados muy raramente en los ductos o lóbulos de la mama, éstos pueden estar asociados con carcinoma intraductal. Estos depósitos no son visualizados en la mastografía y no son birrefringentes. La exanimación histológica re-vela depósitos de cristales de morfologías diversas, con dimensiones de 20 a 500 micras. Estos no contienen sales de calcio. Su conformación no es conocida, pero se especula que están formados por complejos de proteínas con carbohidratos cristalizados, de secreciones anormales producidas por el epitelio.13
¿ ARTIFICIOS QUE PUEDEN SIMULAR MICROCALCIFICACIONES
Algunos artificios simulan microcalcificaciones y pueden estar presentes en el paciente, o relacionados con el proceso de revelado. Desodorante, talco, polvo, residuo de pasta de electrocardiograma, pomada y bario derramado son ejemplos de artificios presentes en los pacientes.2
¿ SITIOS DE CALCIFICACIÓN DE LA MAMA
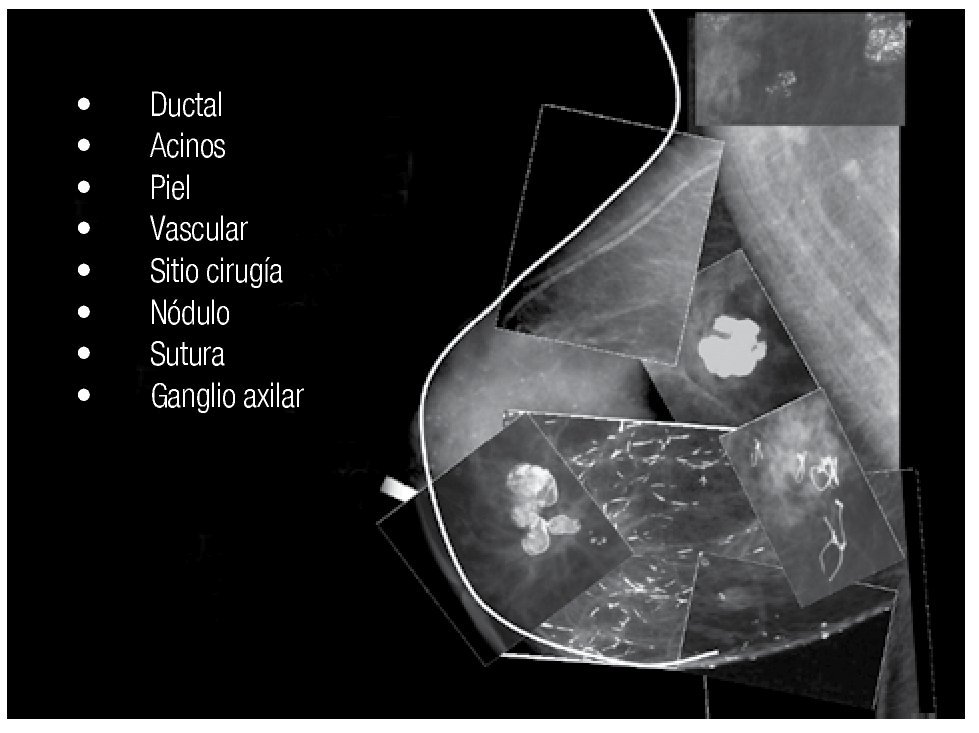
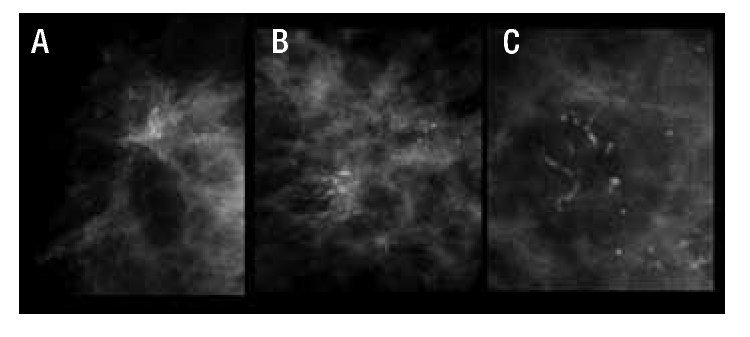
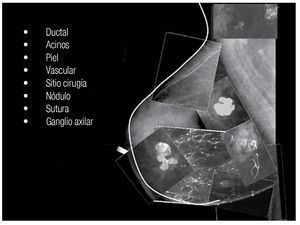
Prácticamente cualquier tejido que conforma la mama es susceptible de presentar calcificación (Figura 1).
Figura 1. Sitios de calcificación de la mama.
Para propósitos didácticos tomaremos una aproximación anatómica en la descripción de las calcificaciones de la mama. Considerar las estructuras anatómicas, ayuda a entender el desarrollo de las calcificaciones y los procesos patológicos asociados con estas estructuras. Esto también es de beneficio para analizar las calcificaciones, y determinar el apropiado diagnóstico y manejo. Los siguientes tipos de tejidos podrían ser incluidos: piel, tejido estromal fibroso, ductos (grandes y pequeños), acinos agrupados en lóbulos y arterias. Las calcificaciones que se desarrollan en las masas pueden estar asociadas con la pared (mural), como en los quistes y quistes oleosos o los elementos epiteliales o estromales de la masa. Si la masa contiene líquido, la calcificación puede estar en suspensión (leche de calcio). Raramente, las calcificaciones se desarrollan en asociación con cuerpos extraños (material de sutura y parásitos).14 Por lo anterior, es de importancia tener presente la anatomía normal de la glándula mamaria, que nos permita entender mejor la formación de las calcificaciones en el tejido mamario. De groso modo pudiéramos decir de la mama lo siguiente, que es una glándula accesoria modificada de la piel que descansa sobre el músculo pectoral mayor y menor, sus contornos son: superior a la altura de la segunda costilla, inferior a la altura de la sexta costilla, lateral a la línea media axilar, e interno a la línea paramedial esternal.
El tejido mamario puede extenderse hacia la axila por la cola de Spence, en algunas mujeres el tejido glandular puede estar presente en el tejido celular subcutáneo.
Cuenta con ligamentos suspensorios llamados de Cooper, que son prolongaciones de la fascia del músculo pectoral que se anclan en la piel y la pared del tórax. Proveen soporte al tejido y cuando están involucrados por el cáncer ocasionan retracción de la piel.
También cuenta con un complejo-areola pezón, con una situación ligeramente medial e inferior del centro de la mama, cubierto de un epitelio pigmentado escamoso, productor de queratina que se extiende 1-2 mm hacia los ductos, con una transición abrupta con el epitelio luminal normal.
La membrana basal de los ductos es continua con la membrana basal de la piel, así como también separa el epitelio luminal del estroma a nivel de la unidad ducto lobulillar terminal. La areola contiene numerosas glándulas sebáceas, las cuales abren en pequeñas prominencias periféricas llamadas "tubérculos de Montgomery".
En cuanto a la anatomía microscópica, la mama se puede considerar de la siguiente forma: se compone de dos tipos de estroma (estroma interlobulillar y estroma intralobulillar), dos tipos de estructuras epiteliales (ductos mayores y unidad ducto lobulillar terminal) y por último, dos tipos de células epiteliales (células luminales y células mioepiteliales).15
¿ MECANISMOS DE FORMACIÓN DE LAS CALCIFICACIONES
Los mecanismos que contribuyen a la formación de las calcificaciones en los tejidos de la mama, no son del todo precisos y claros. Frecuentemente, los materiales cristalinos asociados con los tejidos biológicos son minerales calcificados. Para cualquier depósito de sales de calcio fisiológico o patológico, una serie de cambios en los tejidos deben ocurrir. Éstos incluyen un incremento local de iones, cambios en el pH y la formación de núcleos, depósitos o promotores.7 La naturaleza de estos eventos en los tejidos de la mama no está bien establecida.
El mineral biológico más común que se encuentra en una amplia gama de formas cristalinas y lugares del cuerpo, se basa en la estructura prototipo de hidroxiapatita de calcio.11In vivo se produce con la sustitución iónica extensa de iones carbonato, reemplazando el hidroxi autóctono o iones fosfato, cuando es patológico a menudo se correlaciona con la presencia de restos de membrana, como las asociadas con la necrosis de la célula. Estudios han sido incapaces de determinar si los cristales causan necrosis, o los tejidos necróticos facilitan el crecimiento de cristales.
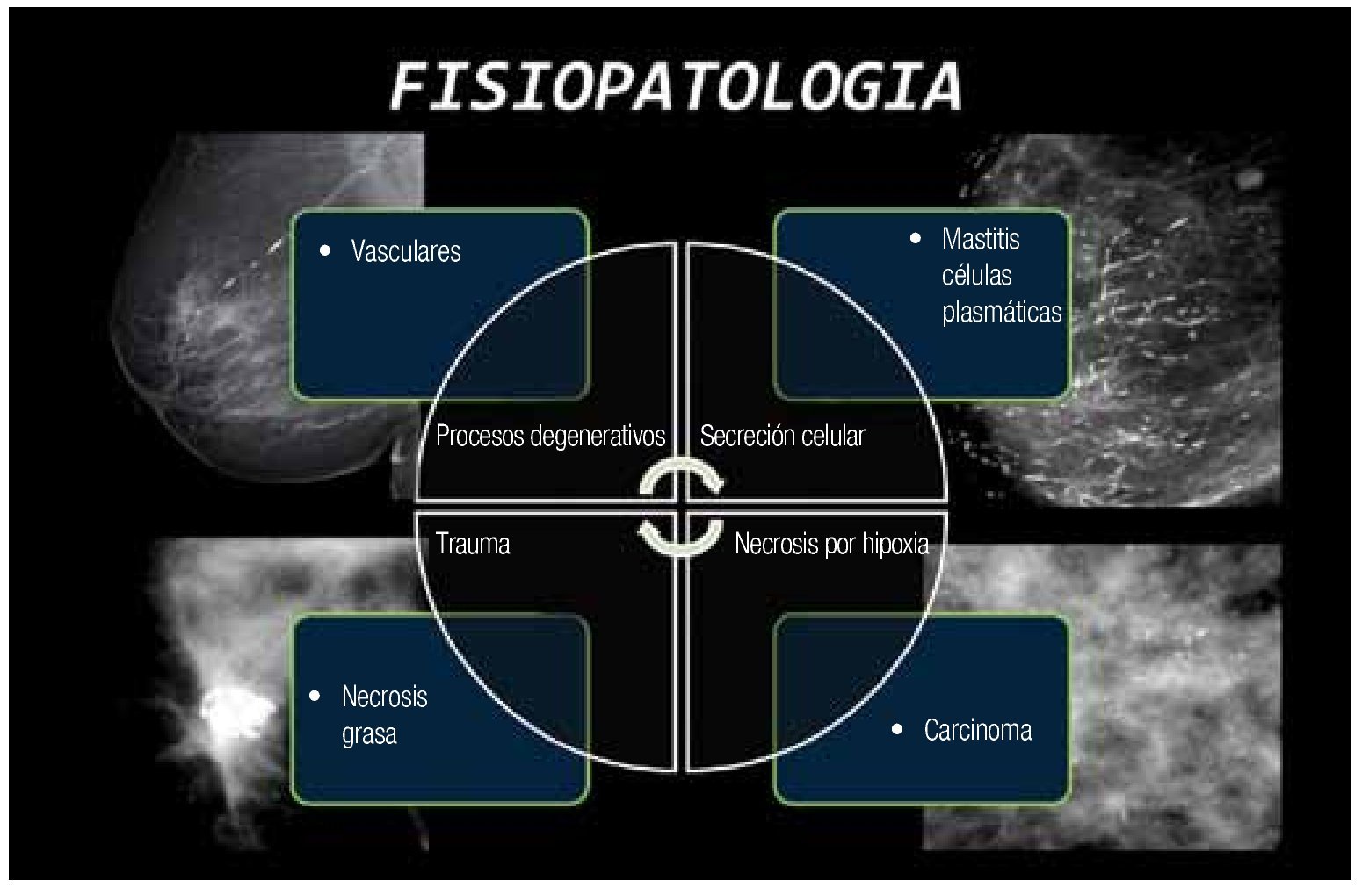
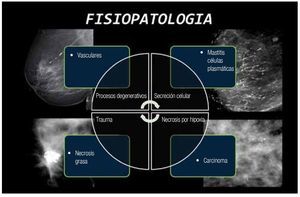
De una forma generalizada los procesos que pueden contribuir a la explicación de la formación de las diferentes calcificaciones en los tejidos de la glándula mamaria, requieren de mecanismos tanto pasivos como activos, y son los siguientes (Figura 2):
Figura 2. Mecanismos de formación de las calcificaciones.
PROCESOS DEGENERATIVOS
Las calcificaciones vasculares son depósitos de calcio en la capa media del vaso, en el perímetro de las fibras elásticas de las paredes arteriales. Existe en las células musculares del vaso una expresión de proteínas reguladoras de minerales en pacientes diabéticos, de edad avanzada y con ateroesclerosis, sobrerregulación del metabolismo óseo durante el embarazo y la lactancia, lo que ocasiona una desdiferenciación de las células musculares de la capa media del vaso, con posterior depósito de calcio.16
Resultando en calcificaciones en líneas paralelas como "pista de tranvía", más comúnmente en pacientes posmenopáusicas con enfermedad cardiaca arterioesclerótica y pacientes premenopáusicas con diabetes. Ocasionalmente calcifican pequeños vasos, con una apariencia de calcificaciones de tipo peculiar, especialmente en pacientes premenopáusicas con mamas densas. Raramente la calcificación de estructuras venosas puede ser vista.
SECRECIÓN CELULAR
La precipitación de sales de calcio en secreciones atrapadas dentro de los ductos subsegmentarios, desarrollan calcios fusiformes de alta densidad en los ductos ectásicos. Histológicamente los ductos ectásicos contienen debris amorfos, células y menos comúnmente material lipídico cristalizado. El epitelio celular normal del ducto es atrófico, apareciendo atenuado, deformado y/o ausente. El tejido elástico tiene disrupción o está parcialmente destruido. El pH observado en el ducto es relativamente mayor, lo que ocasiona una mayor secreción hacia la luz del mismo. Se menciona que la cantidad de proteínas presentes en el ducto, determina la morfología de la calcificación. A menor cantidad adquiere una morfología granular, y a mayor cantidad adquiere morfología lamelar.17
Si la calcificación se forma en la periferia del ducto se le puede observar un centro radiolúcido. También se ha referido la participación de oxalato de calcio en las calcificaciones benignas, y de hidroxiapatita en las calcificaciones malignas.
TRAUMATISMO
El traumatismo que ocurre en los tejidos de la mama es capaz de desencadenar un proceso de inflamación aséptica, con una consecuente reacción poshemorrágica, salida de ácidos grasos por el daño de adipositos, con posterior formación de una cápsula por fibrosis periférica y saponificación de la grasa, para finalmente ocasionar el depósito de sales de calcio.
NECROSIS POR HIPOXIA
La transformación de la célula neoplasia conlleva a una serie de cambios morfológicos y bioquímicos, con un incremento en la cantidad de iones y alteración del pH local. La posterior necrosis celular ocasionará la formación de detritus de la membrana celular, formación de colágeno irregular y la presencia de secreción de proteínas que sirven como matriz para el depósito de sales de calcio, y la participación de alta cantidad de zinc y magnesio.
¿ CALCIFICACIONES DE ACUERDO AL BI-RADS
El léxico BI-RADS del Colegio Americano de Radiología, clasifica las calcificaciones de acuerdo a su morfología y distribución.18 En cuanto a sus tipos morfológicos, las clasifica en tres categorías: típicamente benignas, sospecha intermedia y alta probabilidad de malignidad. Asimismo, las clasifica de acuerdo a su distribución en: acúmulos, lineales, segmentarias, regionales y dispersas (Tabla 4).
¿ DE ACUERDO A LA MORFOLOGÍA
TÍPICAMENTE BENIGNAS
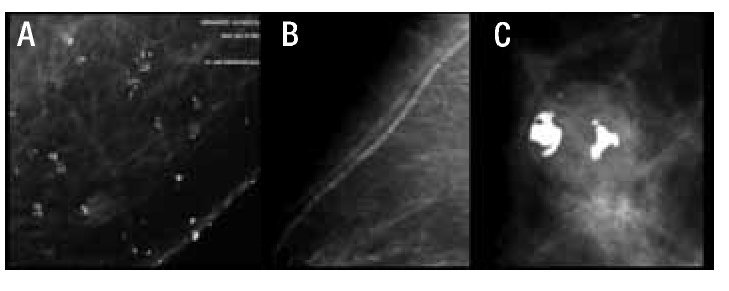
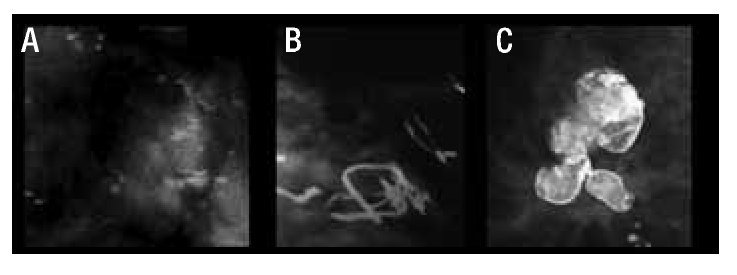
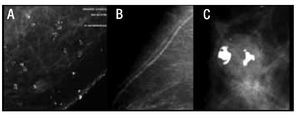
La vasta mayoría de las calcificaciones de la mama son benignas, y su aspecto es tan característico que no es necesario realizar estudios complementarios para su estudio. Las calcificaciones típicamente benignas son las cutáneas, vasculares, en palomita de maíz, secretoras, redondeadas, con centro radiolúcido, en cáscara de huevo o anillo, lechada cálcica, sutura y las distróficas (Figuras 3 a 5).
Figura 3. Calcificaciones de acuerdo al BI-RADS: Típicamente benignas. A) Cutáneas. B) Vasculares. C) Palomitas de maíz.
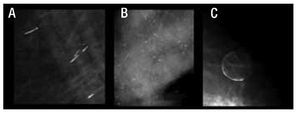
Figura 4. Calcificaciones de acuerdo al BI-RADS: Típicamente benignas. A) Secretoras. B) Redondas. C) Cáscara de huevo.
Figura 5. Calcificaciones de acuerdo al BI-RADS: Típicamente benignas. A) Leche cálcica. B) Sutura. C) Distrófica.
Sin embargo, en algunos casos específicos las calcificaciones benignas pueden ocasionar cierta confusión requiriendo la realización de proyecciones complementarias. Las calcificaciones en lechada cálcica pueden adquirir una morfología amorfa en la proyección cráneo caudal, siendo necesaria la realización de una proyección lateral a 90°, en donde adquieren una morfología benigna de leche de calcio.
SOSPECHA INTERMEDIA
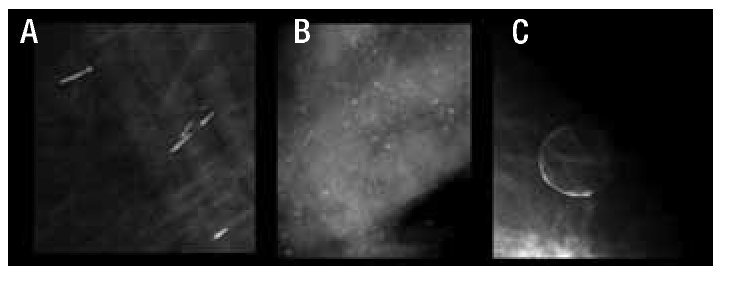
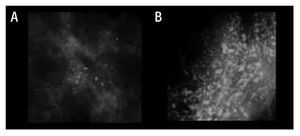
La morfología de las calcificaciones que son típicamente benignas, y de las que son altamente sospechosas de malignidad no suelen dar muchos problemas, pero hay algunas formas que son difíciles de caracterizar. En este grupo se encuentran las calcificaciones amorfas o indistintas y las heterogéneas groseras19 (Tabla 5).
Las causas benignas más comunes de calcificaciones indeterminadas de morfología amorfa que han sido reportadas, son debido a cambios de células columnares, cambios fibroquísticos, calcificación estromal y la hiperplasia fibroadenomatoide. Causas menos comunes incluye los cambios involutivos, adenosis esclerosante, ectasia ductal, cambios apocrinos, mucocele y adenosis. Mientras las causas benignas de calcificaciones de sospecha intermedia de morfología heterogénea son el fibroadenoma con degeneración, el papiloma, fibrosis y cambios fibroquísticos.
También es interesante notar, que en el 12% de las cal- cificaciones de sospecha intermedia benignas diagnosti- cadas por biopsia de corte están asociadas a hiperplasia usual.
Asimismo, las calcificaciones de sospecha intermedia pueden corresponder a malignidad. Berg y colaboradores evaluaron el resultado histológico, ellos encontraron un 18% de asociación con cáncer de las calcificaciones con morfología amorfa, donde se presento CDIS usualmente de bajo grado.20
Las calcificaciones de morfología heterogénea que no representan una causa benigna, usualmente corresponden a CDIS, más comúnmente de alto grado (Figura 6).
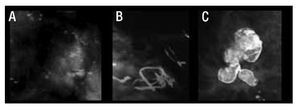
Figura 6. Calcificaciones de acuerdo al BI-RADS: Sospecha intermedia. A) Amorfas. B) Heterogéneas.
SOSPECHOSAS DE MALIGNIDAD
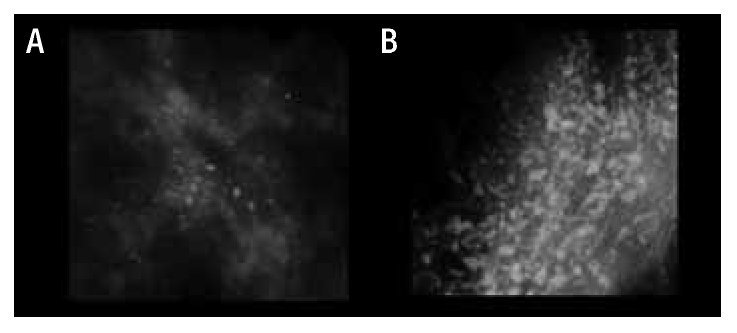
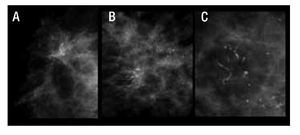
Dentro de las calcificaciones de alta sospecha de malignidad se encuentran las pleomórficas finas, las lineales finas y lineales finas ramificadas.
Las calcificaciones pleomórficas finas tienen una alta probabilidad de malignidad, usualmente se encuentran agrupadas o con distribución segmentaria.
Las calcificaciones altamente sospechosas de malignidad pueden ocurrir con o sin la presencia de una masa tumoral. Éstas son depositadas en el tejido anormal, por resultado de elevados niveles de fosfato de calcio en la sangre. El carcinoma intraductal, CDIS se manifiesta sólo por microcalcificaciones. Puede ser del tipo comedo, cribiforme o micropapilar. El tipo comedocarcinoma se caracteriza por calcificaciones lineales ramificadas, siendo el tipo más agresivo y el de más alta probabilidad de recurrencia, posterior a la cirugía conservadora de mama. Las calcificaciones en el tipo cribiforme y micropapilar son característicamente puntiformes, y varían en tamaño y forma1 (Figura 7).
Figura 7. Calcificaciones de acuerdo al BI-RADS: Sospechosa de malignidad. A) Pleomórficas finas. B) Lineales finas. C) Lineales ramificadas.
DE ACUERDO A LA DISTRIBUCIÓN
Se emplea para describir la disposición de las calcificaciones. Si existen múltiples grupos similares con la misma morfología y distribución, debemos indicarlo en el informe.
ACÚMULOS
Se emplea este término, cuando se observa al menos cinco calcificaciones que ocupan un pequeño volumen (menos de 1 cc) de tejido.
Consideraciones diagnósticas benignas para calcificaciones en acúmulo compuestas de calcificaciones redondeadas, ovales, puntiformes o amorfas incluyen fibroadenomas, adenosis esclerosante, cambios fibroquísticos (hiperplasia, hiperplasia ductal atípica) y papiloma.
LINEALES
Son calcificaciones dispuestas en fila y sugiere depósitos de calcio dentro del ducto. La distribución lineal de calcificaciones redondeadas, ovales, puntiformes o amorfas con densidad variable, pueden ser una indicación para biopsia. Una o dos calcificaciones lineales con márgenes irregulares, densidad variable y orientación lineal sin orden, pueden ser relacionados a la presencia de CDIS y requiere biopsia.14
SEGMENTARIAS
Estas calcificaciones ocupan un segmento de la mama, es decir, menor distribución en comparación con las regionales.
REGIONALES
Son calcificaciones dispersas en un gran volumen (más de 2 cc), sin configurar una distribución ductal. Puede afectar la mayor parte de un cuadrante o incluso más.
DISPERSAS
Son calcificaciones que están distribuidas aleatoriamente en toda la mama.
CAMBIOS EN EL TIEMPO
La comparación con mastografías previas es de ayuda para determinar calcificaciones que son nuevas o las que incrementaron en número.
En cuanto al seguimiento de las calcificaciones no se conoce el tiempo que debe considerarse como seguro, para determinar que las calcificaciones se deban a patología benigna. Sin embargo, las calcificaciones sin cambios en general por dos o más años son consideradas benignas.
En un estudio de 105 mujeres que presentaron microcalcificaciones de tipo maligno, 25% tuvieron una estabilidad de ocho a 63 meses.21 Sin embargo, la biopsia debe ser considerada para las calcificaciones con respecto a su morfología a pesar de su aparente estabilidad.
Correspondencia:
Dr. Roberto Alejandro Cruz Morales.
Av. San Fernando N° 22, Colonia Sección XVI, Delegación Tlalpan,
C.P. 14080. México D.F., México.
Correo electrónico:robradcruz@hotmail.com