Se discute el manejo de las urgencias en cuidados paliativos en paciente oncológico en terreno paliativos. Sarcoma epitelioide de muslo derecho: en febrero del 2011 se realiza estudios de extensión, que reportan lesión ocupante que compromete músculo sartorio, semi-membranoso y abductores, además de metástasis pulmonares, se propone manejo a base de quimioterapia con adriamicina/isofosfamida, 5 ciclos. Cuatro meses después, desarticulación coxofemoral de miembro pélvico derecho y 4 meses después metastasectomías pulmonares bilaterales, posteriormente quimioterapia paliativa a base de gemcitabina/dacarbacina. Se envía al Servicio de Cuidados Paliativos por disnea moderada y 8 días posterior al manejo médico, inicia con disnea severa de mínimos esfuerzos y datos clínicos de sofocación, la tele de tórax revela abundante líquido pericárdico. Se maneja con pericardiocentesis como medida invasiva paliativa sintomática, mejorando el gasto cardiaco, el voltaje de las ondas electrocardiográficas, la taquicardia, el dolor torácico, la ortopnea y la ansiedad.
We discuss the management of emergencies in palliative care cancer patients in palliative field Epithelioid sarcoma of the right thigh. In February of 2011 is done extension studies reporting that involves occupying lesion sartorius, semimembranosus and adductor muscles and lung metastases, management is proposed based chemotherapy with adriamycin/ifosfamide, 5 cycles. Four months after hip disarticulation of right lower limb and 4 months after bilateral lung metastasectomies, palliative chemotherapy based on gemcitabine/dacarbazine. Sent to the palliative care service at moderate dyspnea and 8 days after medical management begins with severe dyspnea with minimal effort and clinical data of suffocation, tele-ray reveals abundant pericardial fluid. Handles with pericardiocentesis as palliative symptomatic invasive measurement and improved cardiac output voltage electrocardiographic waves, tachycardia, chest pain, orthopnea and anxiety.
Introducción
Disnea (del latín dys-: dificultad y pneu-: respirar), es la experiencia subjetiva de dificultad respiratoria. Es ocasionada por la respiración, que engloba sensaciones cualitativas distintas que varían en intensidad. Es el síntoma más deteriorante de la calidad de vida e introduce ansiedad, impotencia y miedo por la sensación de asfixia y muerte inminente, que experimenta el paciente y el cuidador. Esta experiencia se origina a partir de interacciones entre factores fisiológicos, psicológicos, sociales y ambientales, que pueden a su vez inducir respuestas fisiológicas a comportamientos secundarios.
Presentación del caso
Paciente femenino de 47 años de edad, soltera, escolaridad secundaria. Padre fallecido por cáncer de próstata. Tabaquismo positivo, niega enfermedades crónico degenerativas, antecedentes quirúrgicos, traumáticos, alérgicos y transfusionales.
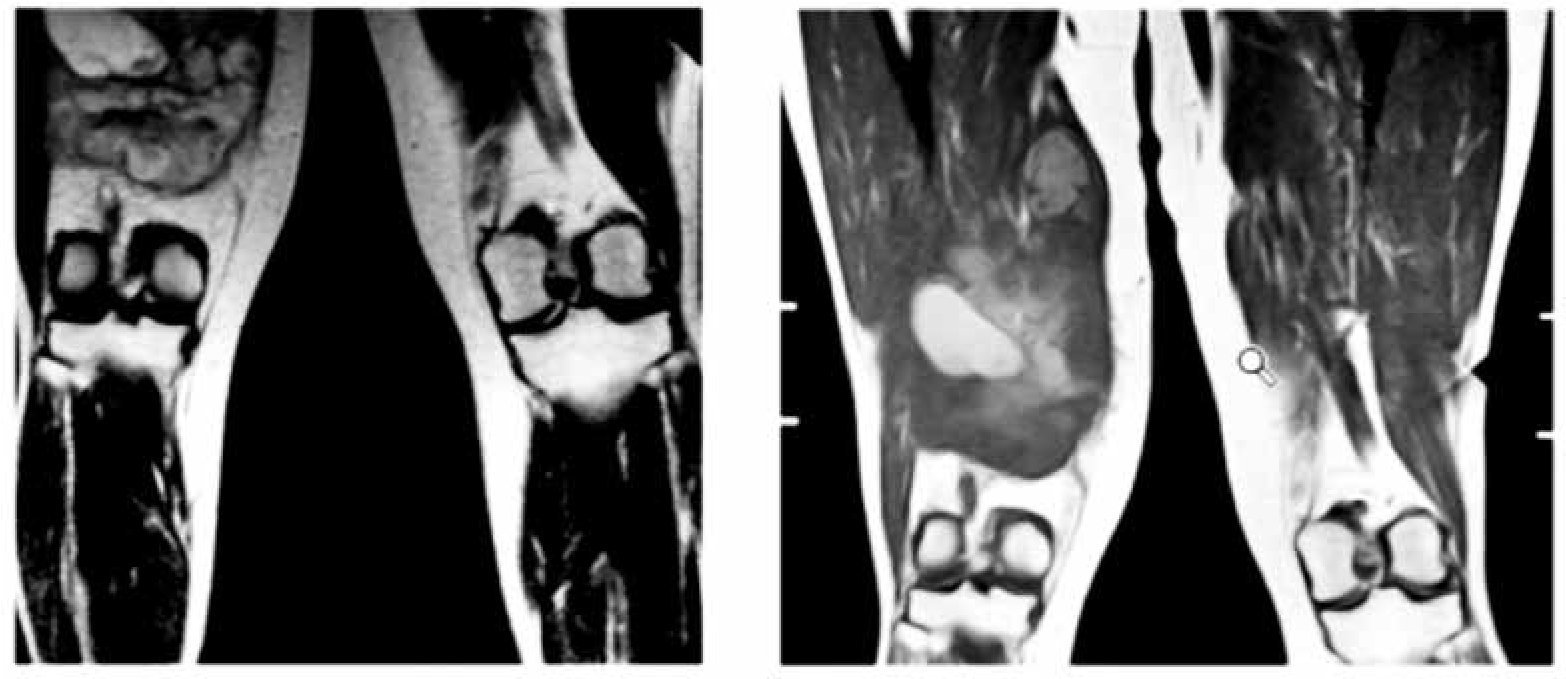
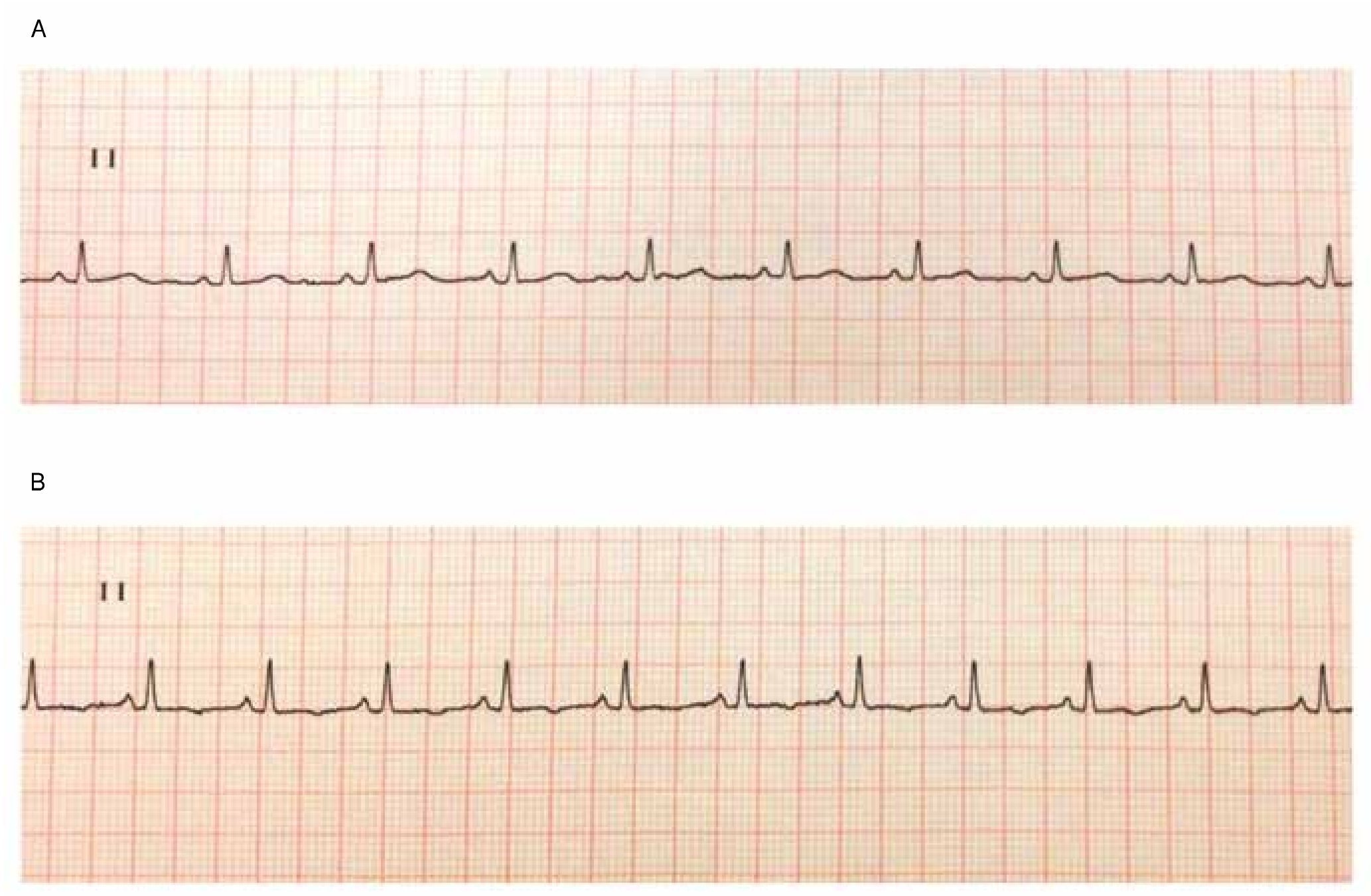
Inicia su padecimiento en agosto del 2010, con dolor en cara medial de rodilla derecha y aumento de volumen, para lo cual se receta tratamiento conservador con antiinflamatorios y analgésicos, sin mejoría. Tres meses después acude a consulta con angiólogo, quien indica resonancia magnética reportándose lesión ocupante que compromete músculo sartorio, semimembranoso y abductores (fig. 1). Es enviada al Instituto Nacional de Cancerología (INCan) para valoración y tratamiento.
Figura 1. Resonancia magnética. Septiembre 2010.
Se programa para toma de biopsia con reporte de sarcoma epitelioide de muslo derecho. En febrero del 2011, se realiza tomografía axial computarizada (TAC) que reporta metástasis pulmonares, inicia quimioterapia con adriamicina/ isofosfamida, 5 ciclos.
En junio del 2011, se realiza desarticulación coxofemoral de miembro pélvico derecho debido al aumento de volumen del tumor, dolor e incapacidad para la deambulación.
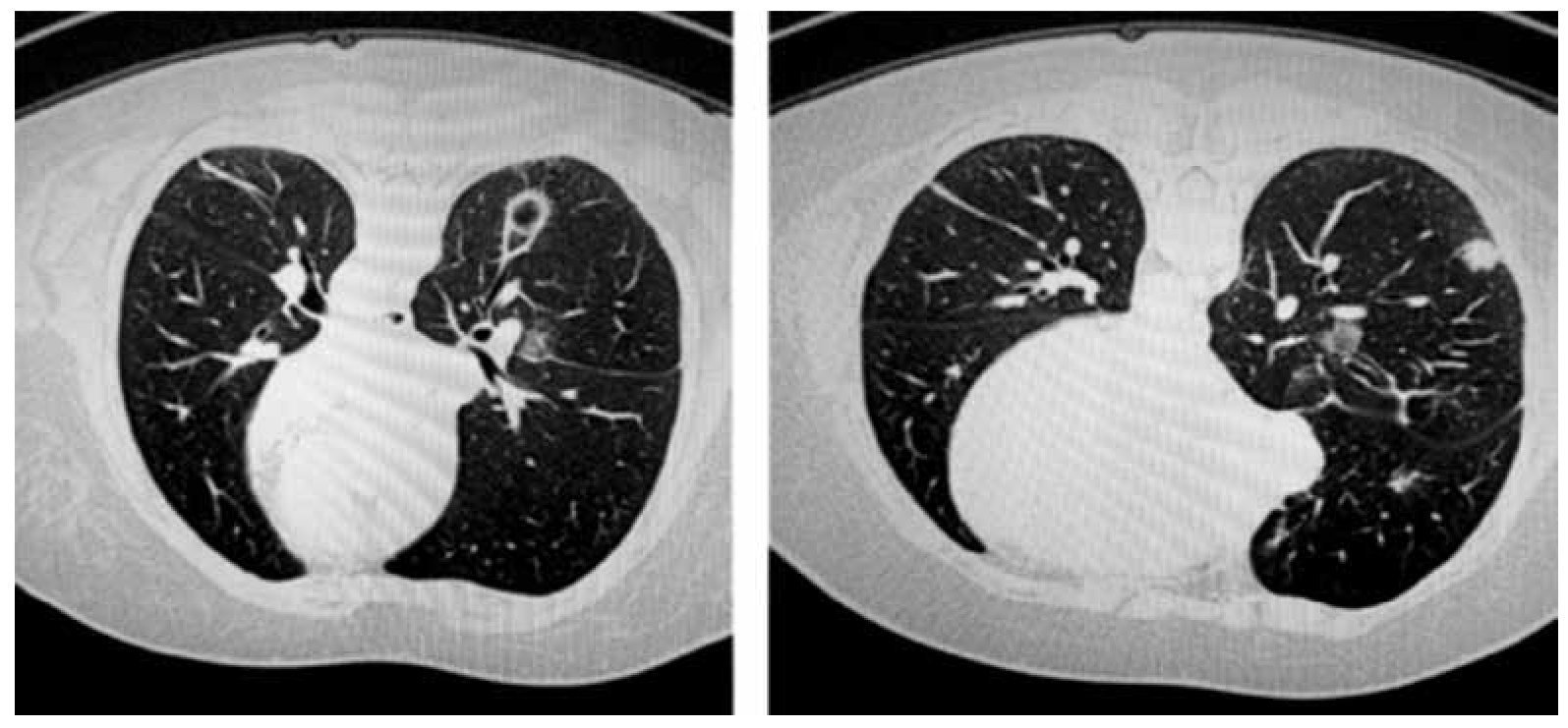
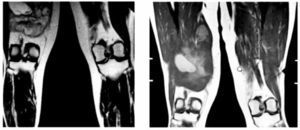
En agosto del 2011, se realiza metastasectomía de pulmón derecho y en octubre del 2011, metastasectomía de pulmón izquierdo. En noviembre del 2011 se da quimioterapia paliativa a base de gemcitabina/dacarbacina (fig. 2).
Figura 2. Tomografía: metástasis pulmonares. Marzo 2012.
En febrero del 2012, se reporta progresión de la enfermedad y nuevas metástasis pulmonares. Es referida al Servicio de Cuidados Paliativos por primera vez, en septiembre del 2012 por disnea.
Evaluación médica inicial paliativa
La paciente reporta la siguiente sintomatología evaluada de acuerdo a Edmonon Symptom Assessment System (ESAS)1: disnea 8/10 de 3 meses de evolución; tos 8/10; dolor en cara anterior de tórax 8/10; ortopnea 8/10; ansiedad 7/10; insomnio 7/10. A la exploración física se encuentra paciente en silla de ruedas con oxígeno por puntas nasales, TA 90/60 mmHg, FR 22x´, FC 118x´, pálida, taquicárdica, con taquipnea, ortopnea, tórax con disminución de amplexión y amplexación, ruidos cardiacos rítmicos de intensidad disminuida, edema blando en todo el miembro pélvico izquierdo ++.
Se inicia manejo para el dolor con opioides: morfina 5 mg subcutánea (SC) cada 12 horas, para control del dolor y de la disnea, con rescates de 3 a 5 mg SC por exacerbación de los síntomas hasta cada hora. Como ansiolítico se indica clonazepam gotas, 5 a 10 gotas cada noche y 3 gotas como rescate o dosis suplementaria. Diurético: espirinolactona 25 mg/día. rio por puntas nasales 3 L/min intermitente a demanda (para mejorar la saturación parcial de oxígeno y la sensación de disnea) (fig. 3).
Figura 3. Tomografía: derrame pericárdico. Marzo 2012.
Manejo psicosocial
Paciente cooperadora con dificultad para demostrar emociones, en proceso de adaptación al tratamiento y pronóstico, se identifican recursos que favorecen la adaptación a la enfermedad y reporta conocer su diagnóstico y pronóstico, recursos cognitivos, estrategias activas de afrontamiento, espirituales, red de apoyo nuclear, adecuada red de apoyo recibida. Se validan emociones, se refuerzan estrategias de afrontamiento, se refuerza el manejo en el Servicio y se da sesión de psicoeducación sobre la función de cuidados paliativos y los diferentes modelos de atención.
Manejo de Enfermería
Se instala dispositivo SC en brazo izquierdo y se capacita a la familia sobre los cuidados y la técnica para la administración de medicamentos.
Evolución
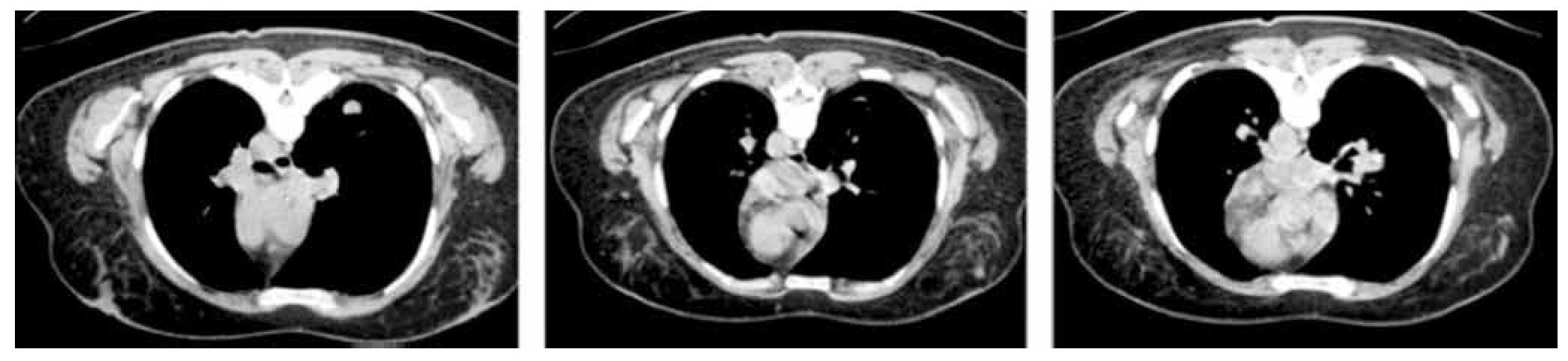
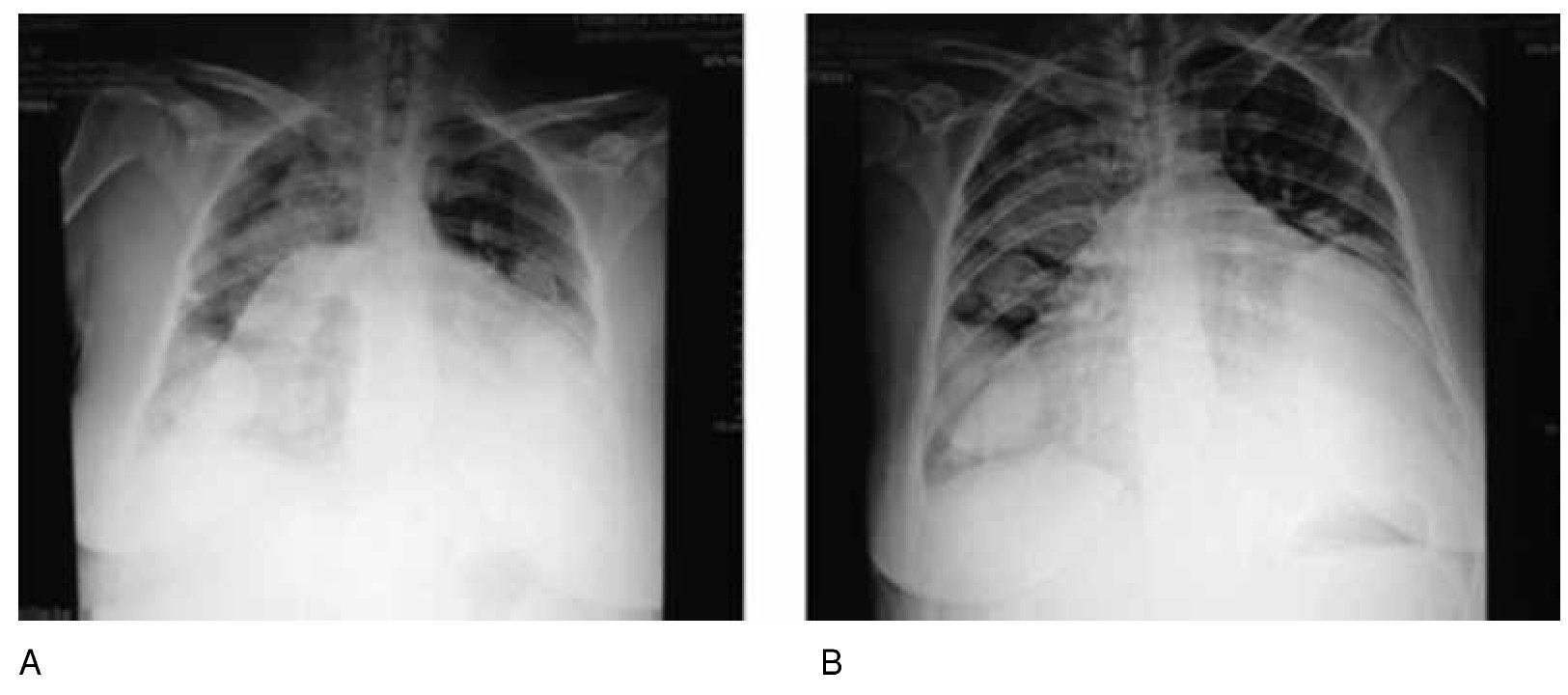
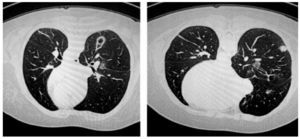
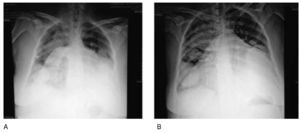
El 4 de octubre acude de Urgencias al hospital de día del Servicio de Cuidados Paliativos, por presentar incremento de la disnea 10/10, dolor torácico EVA 8, ortopnea, taquipnea, hipotensa, taquicárdica, pulso paradójico, dificultad para dormir por las noches por inquietud y miedo, ortopnea, ansiedad. A la exploración física se encuentra con edema importante de todo el miembro pélvico izquierdo, blando, depresible con godete ++++, tos productiva con secreción blanquecina y necesidad de oxígeno suplementario continuo 8 L/min. Se solicita radiografía de tórax que muestra, derrame pleural del 20% y silueta cardiaca con aumento de tamaño, compatible con derrame pericárdico importante, electrocardiograma con alteraciones del ritmo, bajo voltaje y arritmia (fig. 3). El ultrasonido (US) presenta derrame pleural con 3 cm de diferencia entre pericardio y miocardio.
Se procede a la preparación de la paciente para realizar pericardiocentesis, previa firma del consentimiento informado. Se coloca paciente en decúbito ventral y posición semifowler 30°, se realiza asepsia y antisepsia de la región subxifoidea, previa colocación de campos estériles y se infiltra con lidocaína simple al 2%, piel y tejido celular subcutáneo. Se instaló monitorización no invasiva con un monitor HP (TA, FC, FR, O2), electrocardiograma (ECG) continúa con impresión de D2 largo. Se administra 10 mg de midazolam intravenoso (IV) y bolos de morfina de 3 mg IV (con un total de 12 mg en todo el procedimiento). El sitio de la punción se determinó mediante examen electrocardiográfico y US, el sitio ideal de la aguja se determinó con el líquido más cerca del transductor y la aguja lo más lejana al corazón, pulmón y estructuras subyacentes. La aguja CAVAFIX 7 cm de largo calibre 12G con cubierta de teflón, fue dirigida en ángulo de 30º hacia el área cardiaca y hombro izquierdo, abordando de primera intensión el pericardio y al momento de obtener líquido pericárdico, el trocar fue retirado y se introdujo un catéter 14G de poliuretano a través de la camisa de teflón, para evitar puncionar el ventrículo derecho y continuar con la extracción del líquido. Se obtuvo un total de 1,000 mL de líquido serohemático. El catéter se retiró cuando el ECG mostró extrasístoles aisladas. No se presentaron accidentes ni incidentes, con tiempo total de 40 minutos (fig. 4).
Figura 4. A) Derrame pericárdico. Septiembre 17 de 2012. B) Pospericardiocentesis. Octubre 28 de 2012.
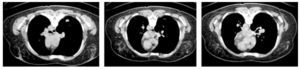
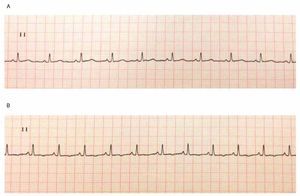
La pericardiocentesis mejoró el gasto cardiaco, el voltaje de las ondas electrocardiográficas, la taquicardia, el dolor torácico, la ortopnea y la ansiedad. Posterior a 5 horas de vigilancia se dio de alta a su domicilio, hemodinámicamente estable (fig. 5).
Figura 5. A) DII largo, electrocardiograma de control pospericardiocentesis inmediato. B) DII largo, electrocardiograma de control pospericardiocentesis a la semana.
Seguimiento por Telemedicina
El día 8 de octubre (4 días después de la pericardiocentesis) se realiza consulta vía telefónica para valorar evolución, la paciente reporta gran mejoría de síntomas respiratorios y del estado funcional, disnea 2/10, disminución del 80% del edema en miembro pélvico izquierdo, mejoría del insomnio y adecuado estado de ánimo. Continúa manejo farmacológico sin modificación.
Seguimiento en Consulta Externa
Acude a cita de consulta externa a control (6 días pospericardiocentesis), encontrando disnea 2/10, dolor 0/10, apetito 10/10, depresión 0/10, ansiedad 3/10, edema en MPI +, insomnio 2/10, sensación de mejoría del 90%. El reporte citológico del líquido pericárdico compatible con células malignas, sin datos de infección. Continuamos con seguimiento telefónico y visita domiciliaria quincenal. Seis semanas después del procedimiento, fallece en su domicilio por progresión de la enfermedad.
Discusión
La disnea se define como la sensación subjetiva de falta de aire, se encuentra presente en el 50% de los enfermos con cáncer terminal, se origina por la interacción de factores fisiológicos, psíquicos, sociales y ambientales en el individuo, y engloba sensaciones cualitativamente distintas y de intensidad variable2. La disnea es un síntoma que genera un importante sufrimiento asociado.
La disnea se puede asociar a algunos signos, como taquipnea, taquicardia, hipoxemia. Las causas implicadas en la aparición de la disnea en el paciente oncológico son múltiples y la evaluación clínica puede ser compleja3,4. Existen reportes que indican que la incidencia e intensidad de la disnea son inversamente proporcionales al Karnofsky de los pacientes5, y que este síntoma tiene una mayor prevalencia en las últimas 6 semanas de vida6,7.
Los mecanismos fisiopatológicos de la falta de aire son regulados por mecanismos centrales y periféricos, así como vías químicas y mecánicas4. Estudios funcionales por resonancia magnética nuclear sugieren que la corteza insular y el opérculo median la disnea, y que en el giro del cíngulo, la corteza prefontal y el giro supramarginal, se integran aspectos emocionales y sensoriales de la respiración8-11.
En pacientes con cáncer, la disnea puede ser secundaria a efectos tumorales directos (metástasis pulmonares), indirectos (neumonía), secundarias al tratamiento antineoplásico (fibrosis), causas no relacionadas al cáncer (enfermedad obstructiva crónica) y causas funcionales (ansiedad)12.
De acuerdo a un estudio publicado por Dudgeon et al.13, los pacientes con disnea y cáncer, presentaban por lo menos 5 alteraciones que podían contribuir a este síntoma (espirometría anormal, derrame pleural, broncoespasmo, anemia, tromboembolismo, insuficiencia cardiaca, EPOC, etc.)14. La disfunción muscular respiratoria secundaria a enfermedad neuromuscular, malnutrición, deficiencias de potasio, magnesio y fosfato inorgánico, son factores que contribuyen al desarrollo de disnea15, al igual pobre oxigenación, fatiga muscular, índices anormales de cortisol, catecolaminas y citocinas circulantes.
La evaluación de la disnea debe ser multidimensional, al igual que en el caso del dolor, el único indicador confiable de disnea es el reporte directo por parte del paciente, y aunque existen signos objetivos, estos no concuerdan con la percepción que tiene el paciente de la disnea. No hay acuerdo general de cuál es el instrumento óptimo para evaluar la disnea. Las escalas visuales análogas y numéricas parecen ser útiles; sin embargo, son unidimensionales y no explican la contribución relativa de diferentes factores a la percepción de falta de aire del paciente7.
El derrame pericárdico con frecuencia no es diagnosticado en pacientes con cáncer; sin embargo, de 10% al 15% de pacientes con cáncer presentan derrame pericárdico en las autopsias16.
Clínicamente, los pacientes con derrame pericárdico pueden presentar disnea, ortopnea, fatiga, mareo, pulso paradójico, taquicardia y disminución en la intensidad de ruidos cardiacos. El ecocardiograma es el estudio de elección; sin embargo, otros métodos pueden ser empleados. Los síntomas agudos se tratan con pericardiocentesis o ventana pericárdica, existen distintos métodos para evitar la recidiva del derrame17-19.
La disnea en este caso fue debida al derrame pericárdico descompensado y datos clínicos de tamponade cardiaco.
Tratamiento de la disnea en cuidados paliativos
El abordaje terapéutico de la disnea en los pacientes terminales, busca resolver las causas implicadas en su aparición y tratar las condiciones potencialmente reversibles, teniendo presentes las consideraciones éticas implicadas. Debe por lo tanto, tomarse en cuenta el estado funcional previo al desarrollo del síntoma y determinarse la necesidad y justificación de las distintas intervenciones terapéuticas20.
Tratamiento sintomático
El manejo sintomático descansa en 3 intervenciones principales: apoyo guiado, oxigenoterapia y tratamiento medicamentoso.
Medidas no farmacológicas
Existen diversas terapias no farmacológicas (tabla1) para el alivio de la disnea, como colocar al paciente en posición cómoda. En general, las medidas están encaminadas a tranquilizar al paciente, un ejemplo es el uso de ventiladores21.
Los tratamientos farmacológicos incluyen el uso de oxígeno, los opioides y las benzodiacepinas22. Otras terapias solamente son útiles en situaciones específicas, por ejemplo, los esteroides, los broncodilatadores pueden ser útiles en situaciones en las que en la fisiopatología participe el broncoespasmo23.
La oxigenoterapia mejora la calidad de vida de los pacientes con EPOC e hipoxemia severa, en pacientes sin hipoxia su utilidad no es mayor al uso de ventiladores24.
Opioides
Son la terapia de elección para el manejo de la disnea refractaria del enfermo terminal25. La morfina es el medicamento más frecuentemente, la dosis oral inicial de morfina de liberación rápida es de 5 a 10 mg cada 8 horas, y debe titularse según la respuesta clínica. En pacientes caquécticos o ancianos, es recomendable utilizar dosis menores26.
Benzodiazepinas
La presencia de ansiedad aumenta la disnea, la cual a su vez produce más ansiedad27. Aunque su empleo es muy frecuente, no hay evidencia clara que sustente su uso en esta población28. Sin embargo, en las crisis de disnea en el paciente terminal en el Servicio de Cuidados Paliativos, utilizamos midazolam a dosis inicial de 2.5 mg por vía SC. En los casos refractarios a tratamiento puede estar indicada la sedación.
Disnea por derrame pericárdico
La indicación de drenaje pericárdico es muy evidente en los pacientes que presentan signos clínicos de taponamiento grave con ingurgitación yugular, pulso paradójico arterial e hipotensión arterial. En el resto de situaciones, la indicación de pericardiocentesis debe individualizarse en base a datos clínicos y exámenes de gabinete29. Otros procedimientos incluyen: la esclerosis pericárdica, pericardiotomía, pericardiectomía, pericadiostomía de globo.
Conclusiones
La disnea es un problema frecuente para los pacientes en condiciones terminales, su abordaje inicial debe individualizarse, buscando siempre el origen de la disnea y en base a esto hallando el abordaje terapéutico óptimo. En el caso clínico presentado, la etiología de la disnea era multifactorial; sin embargo, el derrame pericárdico y datos de tamponade cardiaco, agudizaron el cuadro de disnea, cuando se hace el diagnóstico hospitalario debe ser abordado como urgencia y dar manejo agresivo para mejorar la sensación de asfixia. En este caso la pericardiocentesis fue el abordaje de elección, la paciente presentó mejoría clínica inmediata.
En pacientes en cuidados paliativos, el propósito fundamental del tratamiento debe estar encaminado a mejorar la calidad de vida. Es importante ponderar los riesgos y beneficios de cualquier decisión terapéutica, y evitar el encarnizamiento terapéutico.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Financiamiento
No se recibió ningún patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Servicio de Cuidados Paliativos, Instituto Nacional de Cancerología.
Av. San Fernando N° 22, Colonia Sector XVI, Delegación Tlalpan, C.P. 14080, México D.F., México.
Teléfono: 5628 0400, ext. 822.
Correo electrónico: srallendep@incan.edu.mx (Silvia Allende-Pérez).