Los linfomas no Hodgkin (LNH) son un grupo de neoplasias malignas de histogénesis linfoide con localización y comportamiento biológico variables. A nivel de la mama los LNH representan entre el 0.004% y el 0.5% de los cánceres mamarios, y menos del 0.5% del total de LNH; constituyen entre el 1.7% y el 2.2% de los LNH extraganglionares. Más de 700 casos fueron publicados en los últimos 50 años y su incidencia aumenta. Se presenta un caso de LNH difuso de células grandes en la mama derecha, y se realiza una revisión actualizada del tema. Reportamos un caso de LNH mamario atendido en el Hospital General Regional de Cancún, México. Se revisa el tema en bases de datos de internet.
Se presenta paciente de 54 años de edad, atendida por LNH primario de mama tratada con cirugía diagnóstica y quimioterapia definitiva con esquema R-CHOP, con control de su enfermedad. Los criterios diagnósticos de LNH mamario son: lesión linfomatosa en estrecha relación con tejido mamario en espécimen adecuado, sin diagnóstico previo de linfoma ni lesión linfomatosa fuera de la mama en los 6 meses subsiguientes al diagnóstico. La enfermedad tiene una presentación clínica heterogénea y su tratamiento es similar a otros LNH extraganglionares. Por su rareza y su polimorfismo clínico y patológico, hasta el momento no existen estudios controlados que indiquen con certeza el tratamiento óptimo.
Non Hodgkin Lymphomas (NHL) are a group of malignant neoplasm of lymphoid origin with heterogeneous biological behavior and anatomical location. Primary breast lymphomas represent 0.004%-0.5% of all breast cancers, less than 0.5% of NHL and comprise 1.7%-2.2% of extraganglionary NHL. More than 700 cases have been published in the last 50 years and its incidence seems to be increasing. We describe a case of primary right breast diffuse large cell NHL and we reviewed and update the literature.
We report a case of primary right breast NHL treated at the Hospital General Regional in Cancun, Mexico. A review of the internet database literature is performed.
A 54 year old woman is affected of primary right breast NHL and underwent diagnostic surgery and definitive R-CHOP chemotherapy protocol achieving disease control.
NHL diagnostic criteria are: close association of lymphomatous lesion and breast tissue in an adequate pathologic specimen and exclusion of systemic lymphoma or extrammamary NHL in the next 6 months following diagnosis. This disease has heterogeneous clinical presentation and its treatment is similar to other extraganglionary NHL. Due to the rarity of this entity and its clinical and pathological polymorphism, at present, there is no data from clinical trials supporting the optimal standard of care.
Introducción
Los linfomas no Hodgkin (LNH) son un grupo de neoplasias malignas con una localización y comportamiento biológico muy variable. Dentro de su amplio espectro de presentaciones clínicas, existen lesiones de crecimiento muy lento y evolución crónica con buena supervivencia, como los linfomas foliculares de bajo grado, y formas agresivas de crecimiento rápido que pueden ser leucemizados y tener una evolución letal a corto plazo, como los linfomas linfoblásticos e inmunoblásticos, entre otros.
Se puede encontrar tejido linfoide prácticamente en cualquier parte del organismo en forma de ganglios, acúmulos de células o células aisladas; por lo que los linfomas pueden presentarse en diferentes órganos y tejidos, dentro y fuera de los ganglios linfáticos. La mama no es la excepción y en su estructura existe tejido linfoide asociado a las mucosas (MALT, por sus siglas en inglés) o como un infiltrado linfocitario de diferentes causas, por lo que se han descrito lesiones primarias e infiltración secundaria por linfomas de tipo Hodgkin y no Hodgkin, así como leucemias en esta localización, situaciones que resultan raras pero no excepcionales.
Los LNH primarios de mama representan entre el 0.004% y el 0.5% de los cánceres mamarios, y menos del 0.5% del total de LNH1,2; y constituyen entre el 1.7% y el 2.2% de los LNH extraganglionares3.
En los últimos 50 años se han publicado en todo el mundo más de 700 casos de LNH primarios de mama entre reportes aislados de pacientes y series de casos, y parece que se incrementa su incidencia4-9. Se han publicado series grandes de casos de LHN, como la del International Extranodal Lymphoma StudyGroup (IELSG) que ha reportado 204 casos5; la de Jennings et al. que presentó recientemente 465 casos10; y la de Uesato et al. que publicó 380 casos en Japón1. En México, el estudio de Avilés ofrece los resultados de 96 pacientes de LNH mamario11.
El LNH es uno de los diagnósticos posibles ante cualquier lesión sólida de la mama. Se suelen presentar en un rango de edad entre 17 y 90 años1,9, con una media de edad de 55 años, aunque se han descrito casos en niños12. Pueden ser unilaterales o bilaterales, y estos últimos evolucionar de forma sincrónica o metacrónica13. En la mayoría de los reportes, la mama derecha suele estar más afectada que la izquierda14. Hay varios casos reportados en personas del sexo masculino15.
Las formas clínicas e imagenológicas de presentación pueden ser muy variadas, siendo indispensable realizar una biopsia con estudio de inmunohistoquímica para el diagnóstico definitivo.
El diagnóstico diferencial incluye lesiones inflamatorias como la mastitis16; idiopáticas, como la enfermedad de Rosai Dorffman17; y neoplásicas, como los carcinomas poco diferenciados18. Es importante diferenciar los linfomas primarios del tejido mamario de aquellos que se originan en ganglios axilares o intramamarios, así como la infiltración secundaria de la mama por LNH provenientes de otro sitio o por leucemias. La afectación metastásica de este órgano por un tumor primario extramamario se ha reportado en melanomas, carcinomas renales, gástricos y pulmonares, entre otros. Sin embargo, la infiltración linfomatosa de la mama es la neoplasia mamaria secundaria más frecuente, aún más que el LNH primario de la mama14. En estos casos casi invariablemente los pacientes ya cuentan con una historia previa de LNH diagnosticado y tratado.
Como sucede en la mayoría de los linfomas su tratamiento al igual que el pronóstico depende del tipo histológico y de la etapa clínica, consiste fundamentalmente en quimioterapia acompañada o no de cirugía y/o radioterapia4,11. Los LNH primarios de la mama suelen tener mejor evolución y pronóstico que los carcinomas mamarios, y que la infiltración linfomatosa secundaria3.
En este artículo se presenta un caso de LNH difuso de células grandes en la mama derecha y se realiza una revisión actualizada del tema.
Reportamos un caso de un LNH en la mama derecha atendido en el Servicio de Oncología del Hospital General Regional de Cancún, México. Se realiza una revisión de la literatura identificada en internet con buscadores convencionales.
Presentación del caso
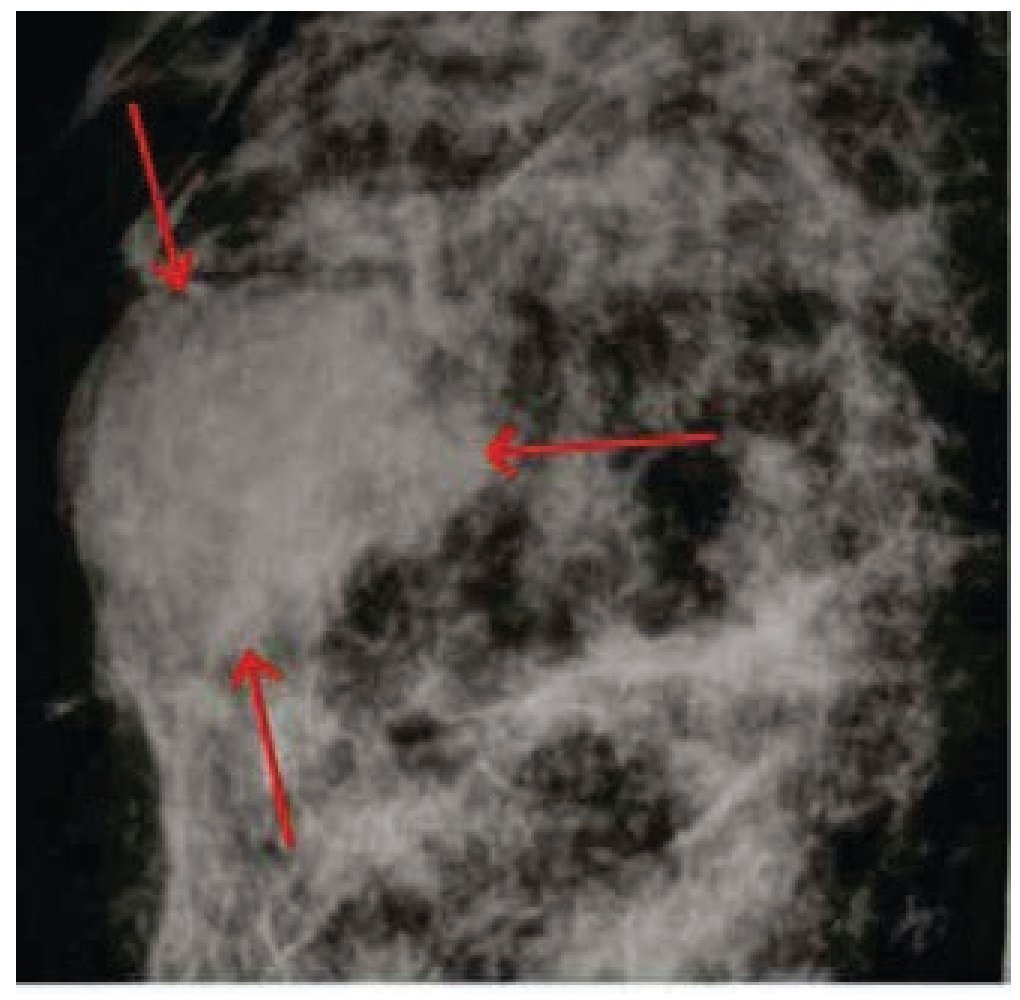
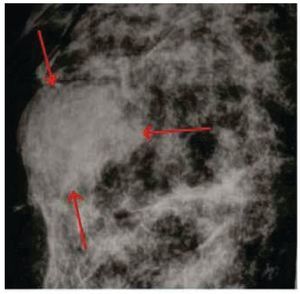
Paciente femenina de 54 años de edad, quien acudió a consulta el 22 de octubre del 2010 con historia de autodetección de un nódulo en la mama derecha de 2 meses de evolución, con estudios de imágenes y citología por aspiración con aguja fina sospechosos de probable LNH. Al examen físico se encontró nódulo duro, bien definido, de 3 x 2 cm en radio de las 4-6, línea "A" en la mama derecha, sin evidencia de adenopatías en las axilas. Tampoco se encontraron adenopatías en el examen intencionado del cuello y regiones adyacentes. El resto del examen físico no proporcionó datos de interés. Los estudios complementarios realizados muestran una mastografía del 06/08/2010 que reportó un nódulo bien delimitado en su cara anterior con un "halo de seguridad" que simula una lesión quística, pero con una cara posterior mal definida, localizado en región retroareolar derecha (fig. 1), con clasificación BIRADS 3 (Breast Imaging Report and Database System), de acuerdo a la nomenclatura del Colegio Americano de Radiología19.
Figura 1. Mastografía (detalle). Nódulo de mama redondeado con halo de seguridad y cara posterior irregular sospechoso de malignidad: BIRADS 4 (flechas).
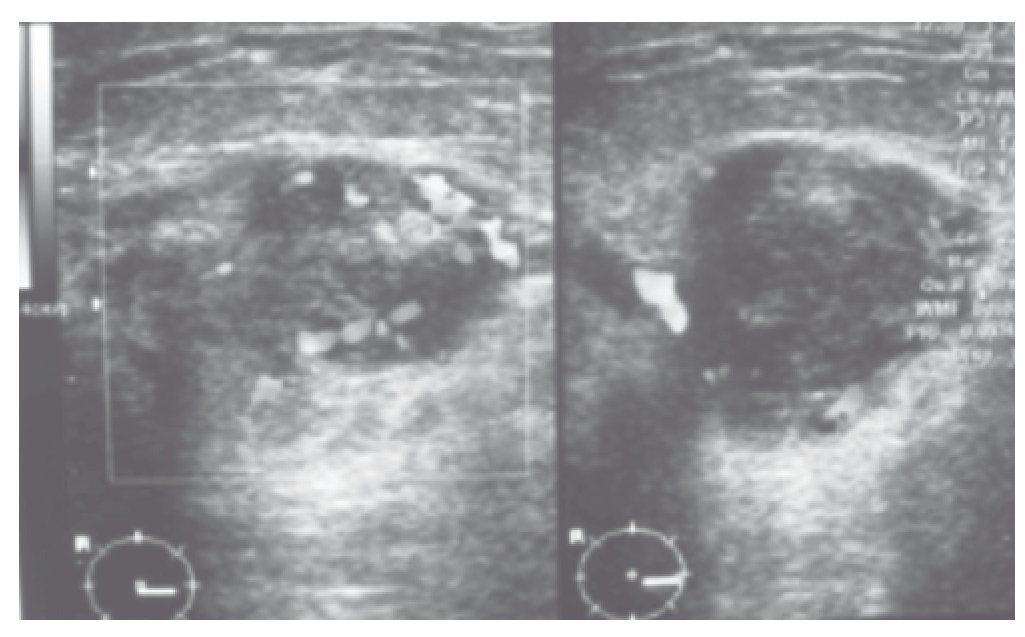
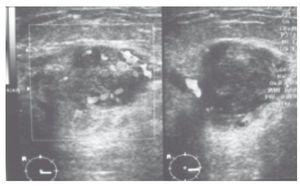
El ultrasonido mamario reporta un nódulo sólido muy vascularizado con márgenes definidos, que mide 3 x 2 cm, en la región del radio de las 6, línea "A" en la mama derecha, categoría BIRADS 4b (fig. 2).
Figura 2. Al ultrasonido se reporta nódulo bien definido con gran vascularidad en el Doppler. BIRADS 4.
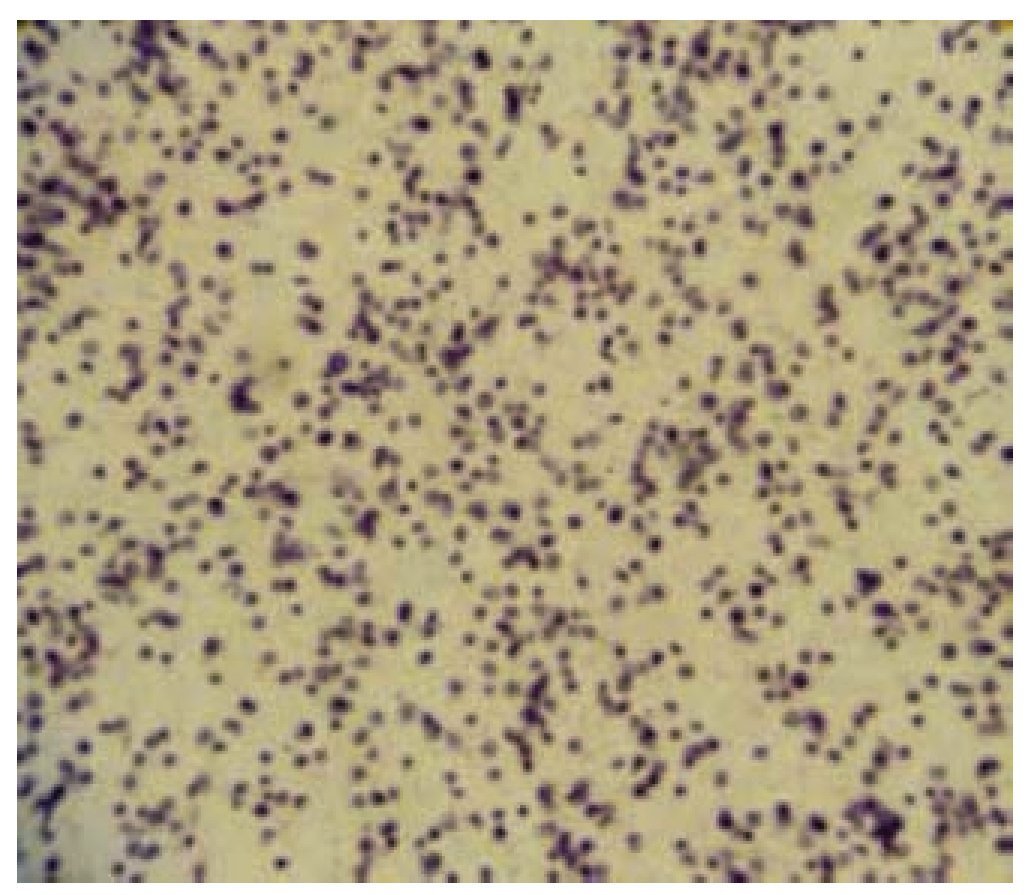
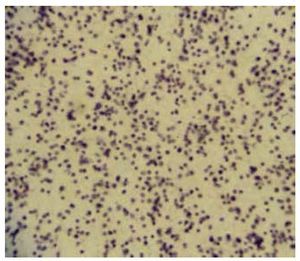
Los resultados de las pruebas de laboratorio del 25/08/2010 no presentaron alteraciones significativas. Los resultados de la biopsia por aspiración con aguja fina del nódulo, realizada el 16/08/2010, indicaron que existía una proliferación linfoide atípica (fig. 3).
Figura 3. Citología por aspiración con aguja fina, que muestra un extendido de linfocitos atípicos y sugiere una proliferación neoplásica.
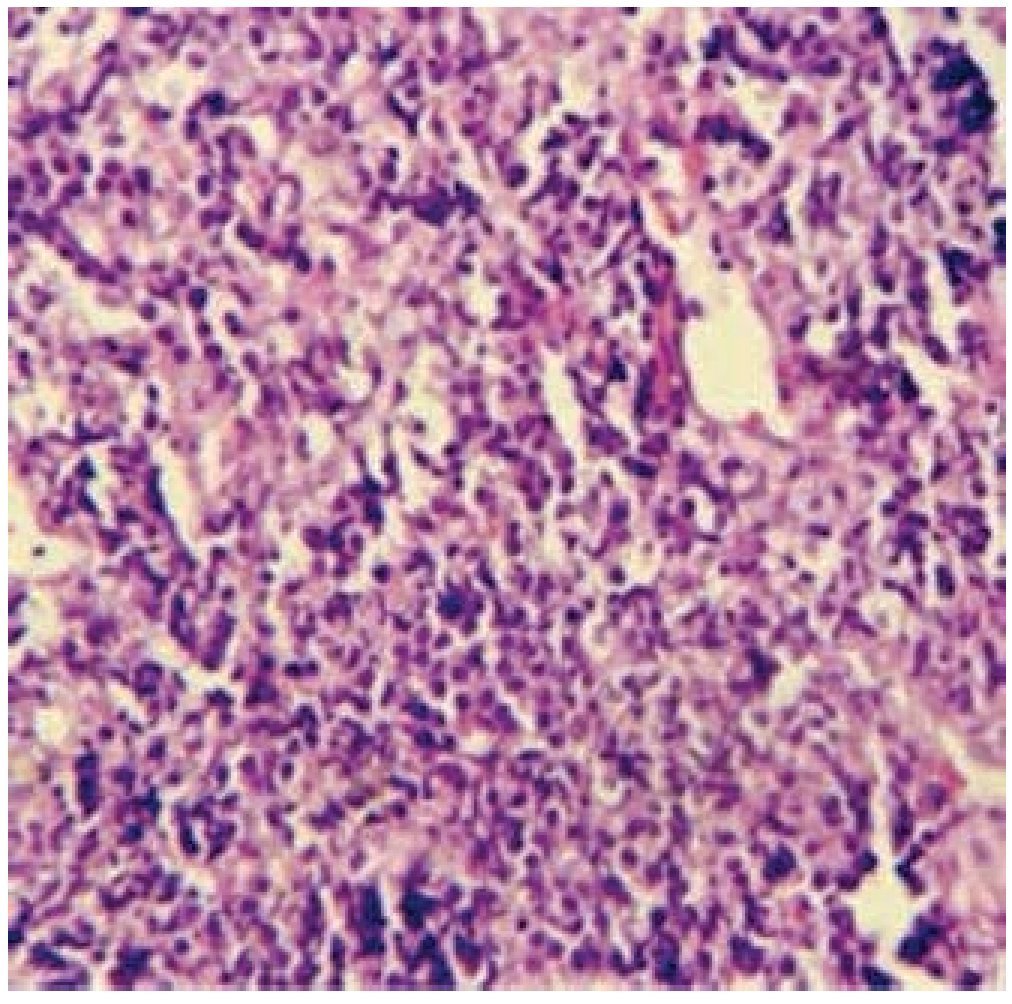
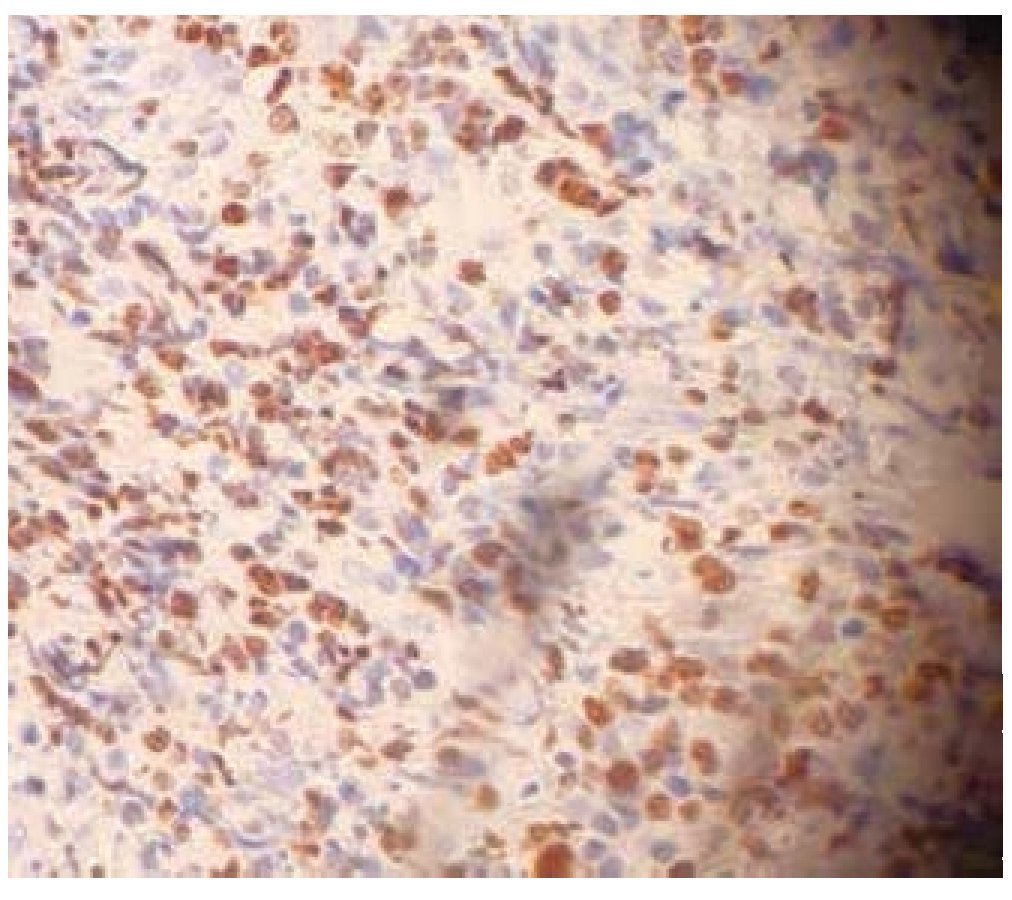
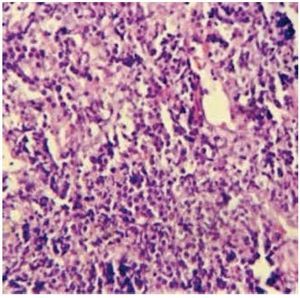
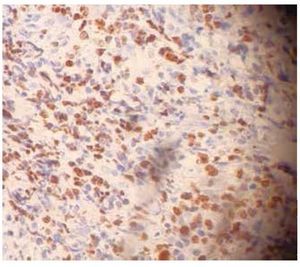
Se realizó biopsia incisional bajo anestesia local y se encontró una tumoración blanda bien delimitada, vascularizada y friable, que se fragmentaba fácilmente durante la intervención. Se enviaron varias muestras para estudio histopatológico que mostraron como resultado final un LNH difuso de células grandes (fig. 4), con inmunohistoquímica CD20 positivo (fig. 5), Ki67 positivo (fig. 6), Bcl-2 positivo y CD3 negativo.
Figura 4. En la biopsia se observan grupos de células tumorales constituidas por linfocitos grandes atípicos, se concluye que se trata de un linfoma no Hodgkin difuso de células grandes (derecha).
Figura 5. Inmunohistoquímica positiva para CD20.
Figura 6. Inmunohistoquímica con alto índice proliferativo Ki67.
La tomografía toracoabdominal contrastada no proporcionó datos de que existiera una enfermedad ganglionar extra-mamaria. A las 2 semanas de la biopsia, la paciente ya presentaba bajo la cicatriz una tumoración pétrea de 5 cm, que desapareció totalmente con el primer ciclo de quimioterapia. La paciente recibió 6 ciclos del esquema R-CHOP variante con epirrubicina (ciclofosfamida, epirrubicina, vincristina, prednisona y rituximab), con respuesta completa al primer ciclo, y estuvo libre de la enfermedad hasta su última cita en agosto de 2012 cuando se realizó una mastografía con ultrasonido mamario que no mostraba signos de actividad tumoral.
Discusión
La primera descripción de un linfoma mamario la realizó Gross en 1880, a partir de un paciente sometido a cirugía (first breast resection for "lymphadenoid sarcoma")8. El linfoma puede tener varias formas de presentación, simulando desde un cuadro de apendicitis, evento vascular cerebral, infarto del miocardio, síndrome febril crónico, pérdida de peso inexplicable, dermatosis crónica, lesión osteolítica y obviamente, entre otras muchas manifestaciones más, un nódulo de mama. Casi se pudiera considerar que un aumento de volumen en cualquier parte del cuerpo en cualquier edad, puede ser un linfoma20.
Los criterios diagnósticos de linfoma primario de la mama fueron propuestos en 1972 por Wiseman y Liao21, y revisados por Hugh y Jackson en 199022; se basan en los siguientes principios: lesión linfomatosa en estrecha relación con el tejido mamario en un espécimen suficiente para análisis patológico, ausencia de diagnóstico previo de linfoma fuera de la mama y ausencia de lesión linfomatosa fuera de la mama en los 6 meses subsiguientes al diagnóstico. Como excepción, cuando un linfoma afecta simultáneamente los ganglios axilares y el tejido mamario sí es considerado como primario de mama. Se deberá también descartar el antecedente o el diagnóstico de leucemia.
Los LNH mamarios en este sitio anatómico particular, también tienen un polimorfismo clínico importante. Se han descrito en la literatura las siguientes formas de presentación: nódulo mamario de características palpatorias benignas o malignas1-11, engrosamiento difuso de la mama con adenopatías axilares23, cuadro inflamatorio que simula una mastitis16 o absceso, e incluso puede simular un carcinoma inflamatorio24, lesión fungante con ulceración de la piel como carcinoma localmente avanzado7, lesiones multinodulares unilaterales o bilaterales1,5,6, adenopatía axilar sospechosa sin lesión palpable en mama y lesiones del pezón que simulan la enfermedad de Paget o edema del pezón25. No existe un patrón común para la consistencia de los nódulos, los que pueden o no ser dolorosos. Rara vez ocasionan retracción o descarga por el pezón. Estas manifestaciones locales se pueden o no acompañar de manifestaciones sistémicas de la enfermedad, también llamados síntomas "b" como fiebre, sudoraciones y escalofríos, pérdida de peso y anemia.
En conclusión, los linfomas mamarios pueden confundirse clínicamente tanto con tumores benignos como con carcinomas y en el caso de estos últimos, el polimorfismo en su presentación nos impide ser específicos en el diagnóstico diferencial, por lo tanto cualquier lesión sólida en la mama, de crecimiento progresivo cuya citología o biopsia arroje sospecha de proceso linfoproliferativo debe descartarse un linfoma en estudios ulteriores.
Desde el punto de vista imagenológico existen múltiples formas de presentación. En la mastografía pueden presentarse como un nódulo denso de márgenes definidos, un nódulo denso espiculado con densidad asimétrica y como una opacidad difusa en toda la mama. En el ultrasonido se pueden presentar como un nódulo sólido con márgenes definidos, un nódulo sólido con márgenes irregulares y como un área de distorsión de la arquitectura mamaria26. La presencia de microcalcificaciones patológicas o de una reacción desmoplásica descarta la posibilidad de que sea un linfoma, ya que estas imágenes no han sido nunca reportadas en esta enfermedad23,26. También la resonancia magnética puede dar imágenes peculiares en el caso de los linfomas, donde se observa un foco único o múltiple de reforzamiento hiperintenso con la administración de contraste27. En la tomografía de emisión de positrones los linfomas primarios de la mama pueden captar el radiofármaco y hacerse evidentes en los estudios, incluso con mastografía negativa, sin embargo no se describe una imagen típica en estos casos28.
Desde el punto de vista histopatológico, la variedad más frecuente es el linfoma difuso de células grandes con inmunofenotipo B y CD20 positivo. Además, se han descrito en menor grado el linfoma tipo Burkitt, linfoma tipo MALT, linfomas tipo T y enfermedad de Hodgkin1,3,4,22. Según la mayoría de los autores, los linfomas difusos de células grandes son los más frecuentes (40% a 70%), seguidos por los linfomas tipo MALT y posteriormente los foliculares de bajo grado, los más raros son los que muestran un inmunofenotipo "T", que representan un 3% de los linfomas mamarios3,4.
El diagnóstico diferencial desde el punto de vista morfológico en ocasiones resulta difícil para el patólogo, por lo que es obligado realizar un estudio de inmunohistoquímica para descartar de otra naturaleza, y a su vez para clasificar el subtipo en caso de resultar linfoma. En la práctica, dentro de las pruebas obligadas en estos casos están los receptores hormonales, de Her2, y las queratinas o citoqueratinas, estas últimas son una familia de proteínas fibrosas intracelulares presentes en casi todas las células epiteliales cuya reactividad en la inmunohistoquímica permite al patólogo identificar histogénesis o diferenciación epitelial en muchos casos.
El tratamiento óptimo, como en la gran mayoría de los linfomas, casi siempre implica el uso de la quimioterapia, donde el esquema CHOP continúa como la opción más utilizada. En las series más antiguas el tratamiento más empleado era la cirugía radical, seguida o no de radioterapia y/o quimioterapia13,21,22. Dada la baja frecuencia de esta enfermedad y su polimorfismo clínico-patológico resulta casi imposible el estudio de grandes series y la realización de ensayos clínicos, que demuestren la superioridad de una conducta sobre otra. En la literatura médica se reporta con éxito el uso de tratamientos combinados1,4,13, en los que se emplea la cirugía para la toma de muestras para biopsia o como procedimiento sanitario7, y la radioterapia para el control local como complemento de la quimioterapia o como tratamiento definitivo5,6,8. La mayoría de los autores han extrapolado a la mama el mismo tratamiento aplicado a los linfomas extraganglionares en general, y están de acuerdo en realizar en las lesiones precoces una cirugía diagnóstica con márgenes adecuados seguida de quimioterapia estándar, dejando la radioterapia para el control local de las lesiones de alto grado y/o con cirugía marginal. El campo de la radioterapia incluye la mama y las cadenas ganglionares regionales con una dosis de 45 Gy. En lesiones tardías diseminadas, la biopsia incisional seguida de quimioterapia es la conducta más utilizada. Las recaídas suelen ser locales en la mama contralateral y en el sistema nervioso central29. Estas últimas son frecuentes en los linfomas mamarios con una incidencia de 14% al 21%5,6,29,30. Por lo anterior, se recomienda utilizar estudios de resonancia magnética del cerebro durante el seguimiento. Algunas sociedades científicas han creado guías de tratamiento para estandarizar las estrategias terapéuticas. Una de ellas es el NCCN (por sus siglas en inglés, National Comprehensive Cancer Network), la cual propone el tratamiento según el estadio por la clasificación de Ann Arbor. Los LNH primarios de mama de tipo MALT entran en la categoría de linfomas de la zona marginal extra-nodales no gástricos. Para este tipo de lesión en estadios IE y IIE, se recomienda el uso de la radioterapia a dosis de 20 a 30 Gy o en algunos casos como en la mama, pulmón o intestino, la cirugía es igualmente efectiva en cuanto a control locorregional y si ésta tiene márgenes suficientes el paciente se puede observar. En casos más avanzados (estadios III y IV), la quimioterapia asociada a radioterapia es el tratamiento de elección8. Todos los LNH tipo B difusos de células grandes son candidatos a quimioterapia, independientemente del eventual uso de cirugía o radiaciones. El esquema de quimioterapia de preferencia sigue siendo el CHOP con o sin rituximab. Desde el punto de vista quirúrgico tanto la extensión de la mastectomía como la realización o no de la disección axilar, son motivos de debate. Según algunos autores en los LNH difusos de células grandes, la extensión de la cirugía en la mama no tiene impacto significativo en el pronóstico, sin embargo se preconiza resecar siempre la lesión con márgenes adecuados10. Debido a la rareza relativa de esta enfermedad y su polimorfismo clínico y patológico, hasta el momento no existen estudios controlados que den respuesta certera a estas interrogantes.
El pronóstico de los linfomas primarios de mama es mejor que el de la infiltración secundaria y que el de los carcinomas. Dentro de los LNH primarios, los maltomas (LNH tipo MALT) evolucionan mejor que los difusos de células grandes8.
En casos raros se ha descrito la regresión espontánea de estos tumores, fenómeno ya visto en otras localizaciones de linfoma30.
Conclusiones
Los LNH primarios de la mama son enfermedades poco frecuentes, pero no excepcionales. Su cuadro clínico y radiológico puede ser muy polimorfo; muchas veces pueden simular una enfermedad benigna y otras veces un carcinoma. El diagnóstico histopatológico se realiza con los mismos criterios que en otros sitios extraganglionares, de acuerdo a la inmunohistoquímica. El tratamiento es muy similar al que se realiza en otros sitios extraganglionares de linfoma. En el orden práctico, la conducta más adecuada es personalizar el tratamiento en cada caso a manera de obtener el máximo beneficio con el mínimo de morbilidad.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiamiento
Los autores no recibieron patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Hospital Amerimed de Cancún, Consultorio N° 103,
Av. Tulum N° 260, Plaza Las Américas SM 7, Colonia Cancún Centro, Municipio Benito Juárez, C.P. 77500, Cancún, Q. Roo, México.
Teléfono: (998) 881 3423. Celular: 998 200 4142.
Correo electrónico: luisferbeyre@yahoo.com.mx (Luis Ferbeyre-Binelfa).