El grado de control de los pacientes con diabetes mellitus tipo 2 suele ser inadecuado tanto para la propia diabetes como para los factores de riesgo vascular asociados. El presente estudio evalúa el grado de control en el ámbito de la consulta de Medicina Interna.
Es un estudio transversal, multicéntrico, realizado en hospitales de área del BARbanza (A Coruña) y de VIgo (Estudio BARVI), con análisis de los valores de HbA1c, tensión arterial sistólica (TAS), tensión arterial diastólica (TAD), colesterol LDL, colesterol HDL, índice de masa corporal (IMC) y hábito tabáquico. Se evaluó el grado de control con arreglo a las recomendaciones de la American Diabetes Association.
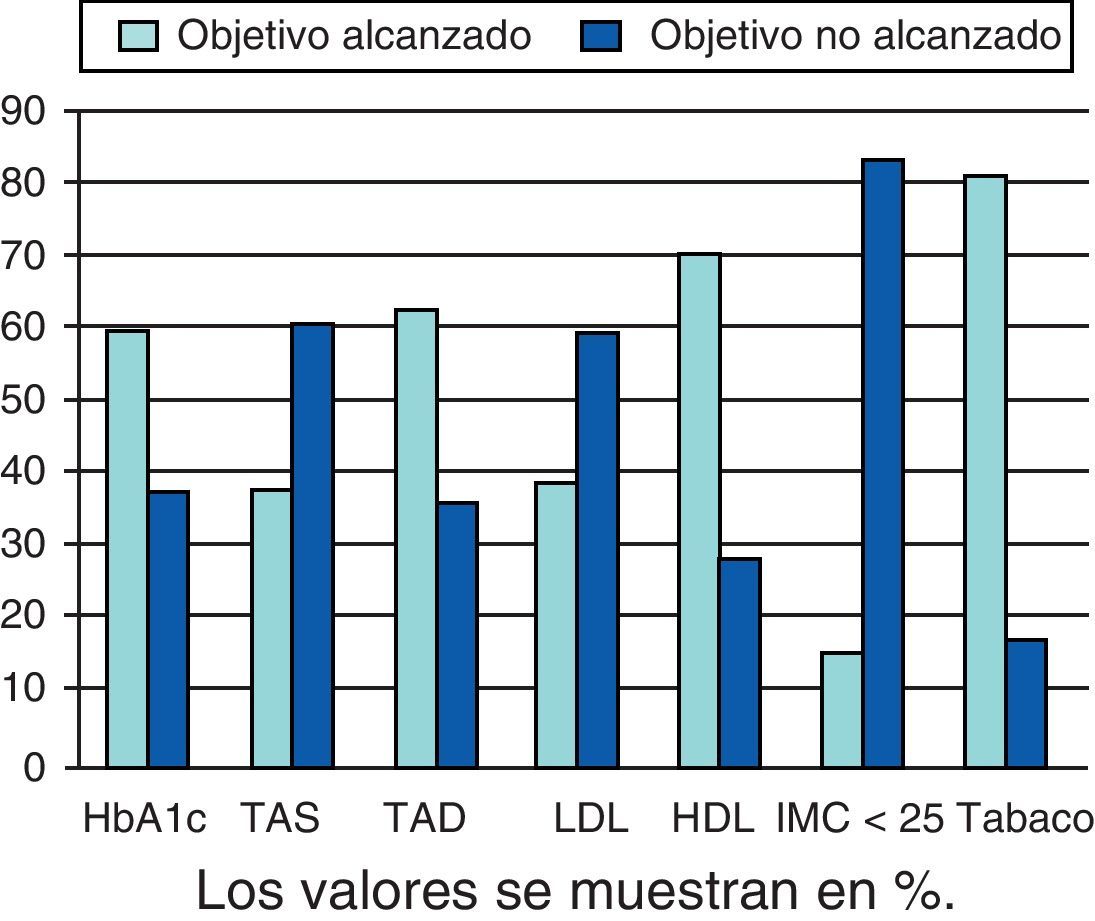
Se incluyeron 270 pacientes, 107 (39,6%) varones y 163 (60,4%) mujeres, con una edad media de 71 (32-94) años. El grado de control de la HbA1c es correcto en el 60,7% de los pacientes, la TAS en el 38,5%, la TAD en el 63,3%, ambas variables en el 32,5%, el colesterol LDL en el 39,6%, el HDL en el 28,8%, el IMC en el 15,9 y el hábito tabáquico en el 82,2%. El control integral entendido como control de variable combinada de TA, colesterol LDL y HbA1c fue del 16,25%, pero al incluir el sobrepeso-obesidad cayó al 9,8%, lo que implica que solo uno de cada 10 pacientes está adecuadamente controlado de forma integral.
Existe un amplio margen de mejora para conseguir un adecuado control de los pacientes diabéticos y de su riesgo vascular asociado, por lo que se debe realizar un esfuerzo especial para lograr los objetivos de control en estos pacientes.
Control rates of type 2 diabetes are usually poor both in the terms of diabetes control per se and associated cardiovascular risk factors. The present study evaluated diabetes control in patients attending an Internal Medicine outpatient clinic.
This cross-sectional, multicenter study was performed in hospitals in the BARbanza area (La Coruña) and VIgo (The BARVI study) and analyzed values of HbA1c, systolic blood pressure (SBP), diastolic blood pressure (DBP), low-density lipoprotein (LDL), high-density lipoprotein (HDL), body mass index (BMI) and smoking. Control rates were evaluated according to the American Diabetes Association's guidelines.
A total of 270 patients were included, 107 (39.6%) were men and 163 (60.4%) were women. The mean age was 71 years (range: 32-94). Adequate control was achieved in the following percentages: HbA1c in 60.7%, SBP in 38.5%, DBP in 63.3%, both SBP and DBP in 32.5%, LDL in 39.6%, HDL in 28.8%, BMI in 15.9% and smoking in 82.2%. Complete control, understood as control of BP, LDL and HbA1c, was achieved in only 16.25% but this percentage fell to 9.8% when overweight-obesity was included. Thus only one in 10 patients was properly controlled.
There is a wide margin to improve control of patients with diabetes and their associated cardiovascular risk. Special efforts should be made to achieve targets in these patients.
2. motako diabetes mellitus duten gaixoen kontrola desegokia izan ohi da, bai diabetesari berari begira, bai diabetesarekin lotutako arrisku faktore baskularrei begira. Azterketa honetan, Barne Medikuntzako kontrol maila ebaluatu da.
Zeharkako azterketa da, eta hainbat ospitaletan egin da. Hain zuzen ere, BARbanzako (A Coruña) eta Vigoko (BARVI azterketa) ospitaletan egin da, eta HbA1c, tentsio arterial sistolikoarena (TAS), tentsio arterial diastolikoarena (TAD), LDL kolesterolarena, HDL kolesterolarena eta gorputz masaren indizearena (GMI) balioak eta erretzeko ohitura analizatu dira. Kontrol maila ebaluatzeko garaian, ADAko (American Diabetes Association) gomendioei jarraitu zaie.
Azterketan 270 gaixok parte hartu dute: 107 gizonek (%39,6) eta 163 emakumek (%60,4), hain justu. Gaixoen batez besteko adina 71 urtekoa da (32tik 94ra bitarte). HbA1c hemoglobinaren kontrol maila zuzena da gaixoen %60,7an; TAS, gaixoen %38,5ean, eta TAD, gaixoen %63,3an (bi aldagaiena, berriz, gaixoen %32,5ean); LDL kolesterolarena, gaixoen %39,6an; HDL kolesterolarena, gaixoen %28,8an; GMI, %15,9an; eta erretzeko ohiturarena, %82,2an. Kontrol integralari dagokionez (TA+LDL+HbA1c aldagaien kontrola), zuzena da gaixoen %16,25ean, baino gehiegizko pisu-gizentasuna ere kontuan hartzen denean, gaixoen %9,8an bakarrik da zuzena. Beraz, 10 gaixotik 1 bakarrik kontrolatzen da behar bezala.
Hobekuntza marjina zabala dago diabetesa duten gaixoen eta gaixotasunarekin lotutako arrisku baskularraren kontrola behar bezala egin dadin lortzeko. Beraz, ahalegin berezia egin beharko da gaixo horiek kontrolatzeko helburuak betetzeko.
La diabetes mellitus tipo 2 (DM-2) es el trastorno metabólico más frecuente en el mundo y su elevada prevalencia se ha estimado en nuestro país entre el 6-8%, pudiendo llegar al 10% en pacientes mayores de 65 años1–3. Esta prevalencia está en continuo aumento en gran medida como consecuencia de los cambios en los hábitos alimenticios y en el estilo de vida, repercutiendo de forma muy directa sobre el sistema sanitario4. Conlleva una importante morbimortalidad con un incremento en los costes sanitarios motivado fundamentalmente por las complicaciones derivadas5. Dentro de ellas, las complicaciones cardiovasculares son la principal causa de muerte en el mundo desarrollado, incluyendo nuestro país2. Esta enfermedad lleva asociado además un aumento de la frecuentación del sistema sanitario6,7 tanto desde el punto de vista preventivo, incluyendo prevención primaria y secundaria, como del asociado a la enfermedad, sus complicaciones y su tratamiento. Todo ello consume una importante cantidad de tiempo y recursos sanitarios4,5. Las previsiones para el año 2025 estiman que habrá unos 300 millones de pacientes diabéticos en todo el mundo, habiéndose acuñado por ello el término «pandemia del siglo xxi» para referirse a esta enfermedad8. Por otro lado, se ha demostrado que un adecuado control de los factores metabólicos presentes en los pacientes con DM-2 redunda en una disminución y/o enlentecimiento en la aparición de complicaciones y por ende también en una disminución de los costes asociados9,10.
A pesar de lo expresado anteriormente, el grado de control metabólico de estos pacientes dista mucho de ser adecuado, estimándose que el control de la hemoglobina glucosilada (HbA1c) varía entre el 49-57%, el de la tensión arterial (TA) y el colesterol LDL en torno al 45% y que el control integral, entendido como tal el control de todos los factores en un mismo paciente, no supera el 12%11. Muchos estudios en España se han centrado en el análisis del control glucémico o de las cifras de TA y lípidos12–14, pero parece más adecuado, dado que son pacientes considerados de alto riesgo vascular, analizar el control integral de los factores de riesgo metabólico15,16. El consumo de tabaco, el binomio sobrepeso-obesidad y la presencia de un colesterol HDL bajo contribuyen a incrementar el riesgo vascular ya de por sí elevado en estos pacientes y también son un objetivo a tener en cuenta en el adecuado manejo de estos pacientes4,5.
El ámbito de la consulta ambulatoria de Medicina Interna parece un entorno muy adecuado para intentar conseguir un control integral de los factores de riesgo asociados a la DM-2, por tratarse de consultas que reciben pacientes derivados desde varios niveles asistenciales entre los que destacan fundamentalmente Atención Primaria, los Servicios de Urgencias, las plantas de hospitalización u otros servicios vía interconsulta. El objetivo del presente estudio es analizar la situación de control de pacientes con DM-2, atendidos en Medicina Interna en régimen ambulatorio, tanto desde el punto de vista de las distintas variables de riesgo vascular implicadas en estos pacientes como, sobre todo, el grado de control global, e identificar aquellos aspectos de mejora en el manejo de estos pacientes con el ánimo de implementar esfuerzos en la dirección correcta.
Material y métodosSe trata de un estudio transversal de campo con pacientes en práctica clínica habitual, ambulatorios y pertenecientes a distintos servicios de Medicina Interna. Los pacientes incluidos fueron todos diabéticos tipo 2 seguidos durante al menos un año en consultas externas de Medicina Interna. En todos los pacientes se recogieron las siguientes variables: sexo, edad, HbA1c, cifras de TA sistólica (TAS) y diastólica (TAD), colesterol LDL y HDL, hábito tabáquico e índice de masa corporal (IMC). Se tomaron como objetivos control las recomendaciones de la American Diabetes Association (ADA) de 201017, que incluyen una cifra de HbA1c menor de 7%, una TAS menor de 130mmHg, una TAD menor de 80mmHg, una cifra de colesterol LDL menor de 100mg/dL y una cifra de HDL mayor de 35mg/dL. El hábito tabáquico se valoró como presencia o ausencia del mismo y el IMC (kg/m2) se dividió en 3 grupos según fuese normal (IMC menor de 25), existiese sobrepeso (IMC entre 25 y 30) u obesidad (IMC mayor de 30). Desde el punto de vista estadístico se realizó un análisis descriptivo de las variables estudiadas, así como un estudio de correlación que incluyó el coeficiente de correlación de Pearson para variables continuas y el de Spearman para variables discretas. Para analizar las diferencias entre medias en las variables continuas se usó la prueba t de Student y para las discretas el test exacto de Fisher. Se ha considerado un nivel estadístico significativo aquel con una p<0,05. En el estudio participaron los siguientes centros: Hospital Xeral Cíes, perteneciente al Complexo Hospitalario Universitario de Vigo (Pontevedra), Hospital de Barbanza, situado en Riveira (A Coruña), Hospital POVISA de Vigo (Pontevedra) y Hospital Nuestra Señora de Fátima de Vigo (Pontevedra). Al realizarse en el hospital de la zona del BARbanza de A Coruña y en 3 centros de VIgo, Pontevedra, se acuñó el acrónimo BARVI para denominar el estudio.
ResultadosSe incluyeron en el estudio 270 pacientes, 107 (39,6%) varones y 163 (60,4%) mujeres, con una edad media de 71 (rango 32-94) años. En cuanto al control de los distintos parámetros analizados, los resultados fueron los siguientes:
- 1.
Control de la HbA1c: el valor medio de HbA1c fue de 6,97%±1,38%, presentando 164 (60,7%) pacientes una cifra menor de 7%, mientras que 106 (39,3%) pacientes estaban fuera del objetivo control. Un mejor grado de control glucémico se relacionó con el hecho de ser hombre (p=0,009), un buen control de TAS (p=0,001) y TAD (p=0,001) y un control adecuado de las cifras de colesterol LDL (p=0,004).
- 2.
Control de la TAS: el valor medio fue de 138,89±22,67mmHg. En 104 (38,5%) pacientes se logró el objetivo, mientras que 166 (61,5%) pacientes estaban fuera de control. El control de la TAS se asoció con el sexo masculino (p=0,002), una TAD controlada (p=0,001) y un buen control glucémico (p=0,001).
- 3.
Control de la TAD: la cifra media fue de 77,06±11,78mmHg. Del total de pacientes, 171 (63,3%) presentaban una TAD menor de 80mmHg mientras que 99 (36,7%) estaban fuera de la cifra de control. El control de la TAD se asoció a individuos más jóvenes (p=0,007), no fumadores (p=0,001), mejor control glucémico (p=0,001), una TAD mejor controlada (p=0,001), así como a un mejor control del colesterol LDL (p=0,001) y HDL (p=0,001).
Ambas cifras de tensión arterial, TAS y TAD, se encontraban controladas en el 32,5% de los pacientes.
- 4.
Control del colesterol LDL: el valor medio fue de 110,73±36,51mg/dL. En 107 (39,6%) pacientes se logró el objetivo control, mientras que en 163 (60,4%) no. El control del colesterol LDL se asoció a individuos de menor edad (p=0,034), un mejor control de la TAD (p=0,001) y un mejor control glucémico (p=0,001).
- 5.
Control del colesterol HDL: su valor medio fue de 42,03±12,23mg/dL, presentando 192 (71,11%) pacientes una cifra mayor de 35mg/dL y 78 (28,89%) pacientes, menor. La presencia de un colesterol HDL alto se asoció con el hecho de ser mujer (p=0,020) y con un mejor grado de control de la TAD (p=0,001).
- 6.
El IMC medio fue de 28,59±4,18kg/m2. Este era menor de 25 en 43 (15,92%) pacientes, estaba en rango de sobrepeso en 147 (54,44%) y en cifras de obesidad en 80 (29,64%).
- 7.
Hábito tabáquico: 40 (17,8%) de los pacientes fumaban, mientras que 222 (82,2%) no. Con respecto al hábito tabáquico se evidenció asociación estadística entre el hecho de fumar y el sexo masculino (p=0,001), un peor control de las cifras de colesterol LDL (p=0,019) y de las cifras de TAD (p=0,025).
El análisis de correlación de Pearson mostró asociación directa entre cifras altas de TAS y TAD (r=0,480; p=0,001), TAD elevada y un mayor IMC (r=0,172; p=0,008) y entre cifras altas de LDL con TAD elevada (r=0,166; p=0,006) y con cifras elevadas de HbA1c (r=0,238; p=0,001).
En cuanto a las variables cualitativas, el análisis de correlación de Spearman mostró asociación entre sexo femenino y TAS elevada (r=0,121; p=0,047), entre sexo masculino y hábito tabáquico (r=0,396; p=0,001), entre TAD controlada y LDL controlado (r=0,224; p=0,001), entre TAS y TAD controladas (r=0,350; p=0,001) y entre TAD controlada y buen control glucémico (r=0,159; p=0,009).
El sexo femenino se asoció con un mejor control glucémico (p=0,009), TAD mejor controlada (p=0,025), cifras de LDL peor controladas (p=0,016), un mejor control de hábito tabáquico (p=0,01) y unas cifras más elevadas de colesterol HDL (p=0,002). Por el contrario, el control de la TAS era mejor en los hombres que en las mujeres (p=0,01).
El adecuado control en conjunto de todos los factores de riesgo se logró en el 16,25% de los pacientes, teniendo en cuenta HbA1c, TAS, TAD y colesterol LDL. Si se incluye el binomio sobrepeso-obesidad el control baja al 9,8%.
DiscusiónEn nuestro estudio predominan ligeramente las mujeres sobre los hombres y la media de edad es avanzada, 71 años. El grado de control de la HbA1c es correcto en el 60,7% de los pacientes, la TAS en el 38,5%, la TAD en el 63,3%, ambas variables en el 32,5%, el colesterol LDL en el 39,6%, el HDL en el 28,8%, el IMC en el 15,9% y el hábito tabáquico en el 82,2% (fig. 1).
Un buen control de la enfermedad asociado también a un control adecuado de los factores de riesgo vascular contribuye de forma significativa a una reducción en la morbimortalidad de origen vascular en estos pacientes.
Distintos estudios realizados en pacientes con riesgo cardiovascular aumentado han demostrado resultados variables, pero, en general, con escaso control de los factores de riesgo analizados. Así, en el estudio EUROASPIRE II, realizado en pacientes con enfermedad coronaria, el grado de control de la HbA1c fue del 28%, el de la TA del 50%, el del colesterol LDL del 58%, un 21% de los pacientes fumaban y el 31% eran obesos a pesar de que en este estudio los objetivos de control para las distintas variables no eran tan agresivos como los actuales18. Por otro lado, en el estudio PREVENCAT realizado en pacientes atendidos en Atención Primaria con factores de riesgo cardiovascular, el control diabético fue del 59%, el de la TA del 40%, el del colesterol LDL del 45% y un 12% de los pacientes eran fumadores19.
Las diferencias en la prevalencia de los distintos factores de riesgo cardiovascular y su grado de control pueden deberse al tipo de pacientes estudiados, que es de suponer tienen un riesgo vascular más elevado en consultas de Atención Especializada bien porque han tenido ya lesión en órganos diana, bien porque han sido remitidos desde Atención Primara por mal control. Estas diferencias entre ambos niveles asistenciales se han puesto de relieve por ejemplo en el estudio CONTROLRISC, donde los pacientes de muy alto riesgo vascular fueron adecuadamente valorados solo en el 44,9% cuando eran examinados por especialistas, en comparación con el 25,3% de los casos cuando se trataba de médicos de Atención Primaria20. En este sentido también, en el estudio EUROASPIRE III se evidenció un control muy inadecuado de la TA, la dislipidemia y la glucemia en los pacientes incluidos, así como del hábito tabáquico y de la obesidad en Atención Primaria21.
Las diferencias con respecto al control de las distintas variables en relación al sexo se muestran en la tabla 1.
El control glucémico en nuestro estudio fue del 60,7% de los pacientes, por lo que 4 de cada 10 pacientes no alcanzaron un adecuado nivel de glucosilada. Los resultados son similares a los del estudio PREVENCAT (59%) e inferiores a los de otros estudios realizados en nuestro país donde se han descrito porcentajes de control mayores, llegando al 72,2%22. En nuestro estudio, un mejor control glucémico se relacionó con un mejor control también de TA, colesterol LDL y el hecho de ser hombre. Estudios realizados en EE.UU., tomando también como objetivo control las recomendaciones de la ADA, muestran un rango de control entre el 49,8 y el 57,1%11,23.
El control de la TA fue más adecuado para la TAD (63,3% de los pacientes) que para la TAS (38,5% de los pacientes), pudiendo deberse, al menos en parte, a una mayor percepción de relación entre la TAD y el riesgo vascular; sin embargo, este aspecto está actualmente en debate y algunos estudios recientes apuntan a una mayor relación con la TAS24. Para la variable combinada de TAS y TAD, el grado de control bajó al 35,3%. Otros estudios muestran un control de TA en torno al 45,5%11. Al igual que con la HbA1c, el sexo masculino también se asoció a un mejor control de TA tanto sistólica como diastólica. Estudios nacionales han mostrado un grado de control del 40%, levemente superior al encontrado en nuestro estudio, mostrando también una clara diferencia en cuanto al mejor control de la TAD, llegando a ser del 82,6%, con respecto a la TAS que es del 58%22.
En términos de control del colesterol LDL el 39,6% de los pacientes tenían un adecuado control y aproximadamente 6 de cada 10 no. Un buen control se asoció con una TAD controlada, un adecuado control glucémico y una edad más joven de los pacientes. En otros estudios se observa un grado de control en torno al 45,6%11, sin embargo, nuestros resultados son superiores a los de otros estudios nacionales, en donde solo el 26,8% de los pacientes consiguen un control óptimo del colesterol LDL22.
Los niveles elevados de colesterol HDL se correlacionaron, como ya es sabido, con el hecho de ser mujer y con una TAD controlada. Solo el 28,89% de los pacientes tenían un HDL bajo que, sin embargo, les confiere un riesgo adicional poco cuantificado y estudiado hasta la actualidad25.
En el estudio L-TAP26, que evaluó el porcentaje de pacientes dislipidémicos que recibían tratamiento hipolipidemiante en términos de consecución de objetivos marcados, solo el 38% de los pacientes alcanzaban los objetivos fijados en las guías del National Cholesterol Education Program27. Además, la consecución de objetivos era inversamente proporcional al riesgo del paciente y así, en los pacientes con enfermedad coronaria era en los que se cumplía menos con los objetivos, llegando solo al 18% de control, mientras que para los pacientes con bajo riesgo la cifra de pacientes controlados se elevaba al 68%26. Esto era particularmente peor en mujeres, donde la cifra de pacientes controladas con enfermedad coronaria no era superior al 16%. Un estudio posterior en esta población ha mostrado una mejoría llegándose al 26,7% de mujeres controladas con enfermedad coronaria, pero que sigue siendo inferior al 31% de hombres que alcanzan valores en objetivo28. De ello se deduce que, si bien se ha mejorado en los últimos años, las mujeres con alto riesgo todavía están infratratadas en comparación con los hombres que tienen la misma categoría de riesgo29. En nuestro estudio también se observa un peor grado de control del colesterol LDL en las mujeres con respecto a los hombres.
En nuestro estudio, el gran caballo de batalla es el binomio sobrepeso-obesidad, ya que solo el 15,92% de los pacientes tenían un IMC menor de 25, lo que implica que más del 84% de nuestros pacientes tenía o bien sobrepeso o bien obesidad, siendo de hecho casi un 30% de nuestros pacientes obesos. En otros estudios se han comunicado porcentajes de obesidad del 26%30 o incluso del 38%31. Teniendo en cuenta la resistencia a la insulina incrementada en los pacientes con sobrepeso-obesidad, se podría pensar que la alteración inicial o subyacente que provocaría gran parte de las demás podría ser el incremento de peso. Otros estudios han mostrado cifras del 23% de pacientes con IMC<25kg/m2 suponiendo pues un 77% de pacientes con sobrepeso-obesidad22.
El abandono del hábito tabáquico supone una reducción del riesgo vascular. En nuestro estudio solo el 17,8% de los pacientes fumaban y de ellos la mayoría eran varones. Dado que es una muestra escasa de fumadores y de que en nuestro estudio existe un predominio de mujeres que característicamente son menos fumadoras, si bien esta tendencia parece estar cambiando, no se pueden extraer claramente conclusiones en este aspecto. En otros estudios se ha comunicado una prevalencia de hábito tabáquico que varía entre el 11,6 y el 23% con predominio también masculino22,32, llegando por ejemplo en el estudio CIFARC al 31,1%31. Sin embargo, parece que existe una tendencia a un peor control del colesterol LDL y de la TAD en los pacientes fumadores.
Distintos autores han tratado de dar respuesta a estos resultados que evidencian un control metabólico variable pero habitualmente incompleto en pacientes con riesgo cardiovascular incrementado, diabéticos o no33–35. Una de las principales causas investigadas ha sido la inercia terapéutica, que se define como un no inicio o implementación de un tratamiento en un paciente que no ha alcanzado los objetivos basados en la evidencia médica del momento. Se debe a múltiples causas, entre las que cabe citar las propias de los pacientes, médicos, sistema sanitario o más comúnmente el resultado de la interacción de varios factores unidos34,35. Así, por ejemplo, se ha comunicado que solo un 40,4% de los pacientes con HbA1c por encima del objetivo control recibían una recomendación de ajuste terapéutico para alcanzar dicho objetivo36. En términos de inercia clínica, los distintos tratamientos juegan también su papel como resultado de sus propias características, tales como sus efectos adversos, la percepción que exista sobre su seguridad a largo plazo, la complejidad del tratamiento o de la forma en la que se debe escalar la dosis y la durabilidad de los efectos conseguidos en cuanto a mejoría de los parámetros analizados.
Además, la no adherencia al tratamiento es quizás el factor que más contribuye a la inercia terapéutica. Se ha comunicado que en pacientes con DM-2, en torno a un 10% no continúan tratamiento antidiabético tras una primera prescripción y el 37% suspenden el tratamiento en el primer año tras ser indicado37. La adherencia también influye en el médico, que es más proclive a escalar dosis hasta conseguir objetivos si el paciente muestra una buena adherencia al tratamiento redundando en una menor inercia terapéutica en estos pacientes38,39. Sin embargo esto no siempre es tan claro. En este sentido se ha descrito en pacientes sin evidencia de pobre adherencia que, hasta en un 30% de ellos, no se realiza incremento de dosis para alcanzar el objetivo de disminución de HbA1c40.
Parece claro que muchos de nuestros pacientes son evaluados en múltiples peldaños del sistema, bien sea médico de familia, internista, endocrinólogo, nefrólogo o cardiólogo los especialistas que suelen atender a los pacientes con DM-2 con realización de analíticas periódicas, tomas de TA, cuantificación del peso y recogida del hábito tabáquico, que no necesariamente conllevan la implementación del tratamiento, o ni siquiera de las medidas higiénico-dietéticas, para conseguir los objetivos aconsejados.
El control integral entendido como el control de la variable combinada de TA, colesterol LDL y HbA1c fue en nuestro estudio del 16,25%, superior al referido en otros trabajos donde se observaban grados de control del 12,2%11. En el estudio CIFARC, realizado en pacientes de alto y muy alto riesgo cardiovascular, solo el 10,9% de los pacientes tenían un control integral de los factores de riesgo vascular, excluyendo la obesidad, y este control caía al 6,9% si se incluía la obesidad31. Posteriormente, en el estudio CIFARC 2, que incluye un 54,4% de pacientes diabéticos, se consiguió doblar este control alcanzando un 23,2% un control integral de todos los factores analizados, mostrando una mayor dificultad para el control la presencia de diabetes y de obesidad41. Además, esta falta de control integral se asoció a la aparición de eventos cardiovasculares41. En nuestro estudio, al incluir el sobrepeso-obesidad, también caía el control integral al 9,8%, lo que implica que solo uno de cada 10 pacientes está adecuadamente controlado de forma integral.
El estudio realizado nos indica claramente que hay margen de mejora. En estos individuos con alto o muy alto riesgo cardiovascular, cualquier medida que implique un mejor control de los factores de riesgo cardiovascular asociados a la DM-2 redundará en una reducción significativa del riesgo. Las intervenciones deben incluir tanto las medidas higiénico-dietéticas, fundamentalmente un cambio en los hábitos dietéticos, el cese del hábito tabáquico y aumento del ejercicio físico, como implementar el tratamiento farmacológico con el fin de ajustarse a las recomendaciones de las guías editadas de las distintas sociedades científicas. Combatir la inercia terapéutica redundará en el incremento del control adecuado de los pacientes diabéticos con una reducción en la morbimortalidad y en la frecuentación sanitaria, un ahorro de costes y de recursos sanitarios, aunque, eso sí, no de forma inmediata.
Nuestros resultados apuntan a que los pacientes diabéticos se encuentran muy por debajo de los objetivos terapéuticos que nos indican las guías clínicas y, lo que es más importante, el control global simultáneo de todos los factores de riesgo es muy bajo. Parece claro que debemos mejorar en especial el control del sobrepeso y la obesidad e incrementar sobre todo el de la TA y el colesterol LDL, incrementando también el HDL en la medida de lo posible. El control glucémico es más adecuado pero también es susceptible de mejorar de forma significativa. Todos los médicos implicados en la asistencia a los pacientes con DM-2 deberíamos implicarnos en la medida en que fuese posible en la consecución de los objetivos de control en nuestros pacientes. Esto redundará en que, cuando se realicen estudios como el presente en el futuro, los resultados obtenidos serán cada vez mejores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.