La descripción de la pitiriasis versicolor y las candidiasis cierra la parte de este artículo destinada a la clínica.
Pitiriasis versicolor
Es una micosis superficial que predomina en zonas tropicales y es más frecuente en adultos. Se contagia, sobre todo, en la playa. Está provocada por Malassezia furfur, que es una levadura lipófila que vive en la capa córnea y los folículos del pelo en forma saprofítica y en condiciones apropiadas de humedad y calor desarrolla su sintomatología. Existen 2 variedades: Pityrosporum ovale y Pityrosporum orbiculare.
En veterinaria hay una especie bastante frecuente, que es Malasezzia pachydermatis, relacionada a menudo con la otitis crónica en perro.
Se suele presentar como máculas hiper o hipopigmentadas que pueden confluir, formando lesiones de gran tamaño, moderadamente descamativas, en el tronco y la parte proximal de las extremidades. Las lesiones empeoran o se diseminan con el calor y suelen ser asintomáticas.
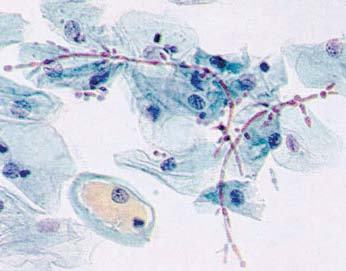
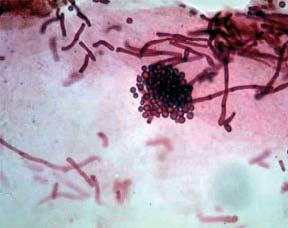
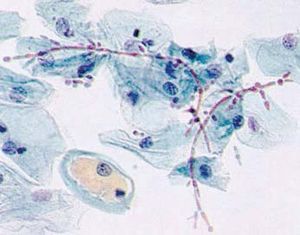
El examen con la luz de Wood resalta las áreas afectadas y las lesiones muestran fluorescencia amarillenta. El examen directo con hidróxido de potasio (KOH) al 20% en tinta Parker (1 gota) muestra la imagen característica de «espaguetis con albóndigas», es decir, esporas en racimos y filamentos cortos y gruesos (hifas y blastoconidias).
Candidiasis
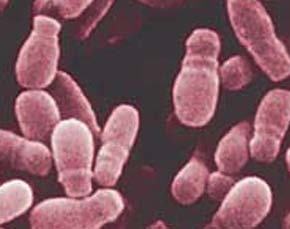
Es una micosis superficial producida por levaduras (formas unicelulares) del género Candida, en especial Candida albicans, que causa aproximadamente el 80% de estas infecciones.
Estas infecciones son mucho más prevalentes últimamente, debido a la utilización de diferentes medicamentos como los antibióticos y glucocorticoides, así como por factores de inmunodepresión, en especial el sida.
Las cándidas son saprofitos en el medio ambiente y en las mucosas, y se convierten en patógenos por oportunismo, debido principalmente a los factores comentados anteriormente.
La infección se puede producir por 2 vías:
* Exógena: ocurre en recién nacidos que se infectan de una madre con vaginitis candidiásica, por transmisión sexual o por catéteres.
* Endógena: se produce por contigüidad o por vía hematógena.
Los principales factores que favorecen esta infección son:
* Los antibióticos de amplio espectro.
* Los glucocorticoides.
* Los anticonceptivos.
* Las enfermedades que afectan el estado general como la diabetes, la desnutrición y el sida.
* Los factores locales como la humedad, la maceración y el uso de prótesis dentales mal adaptadas.
La clínica de las candidiasis puede ser muy variada como se muestra a continuación:
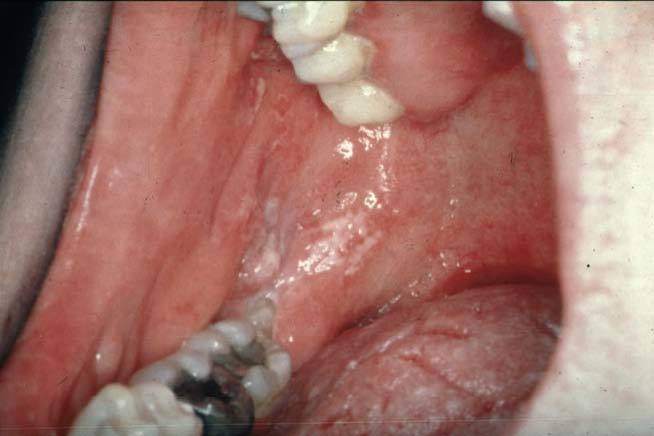
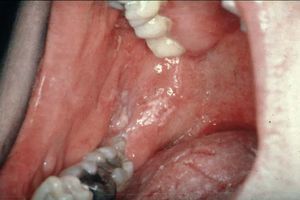
Candidiasis oral,estomatitis candidiásica aguda pseudomembranosa o muguet. Se observan placas blanquecinas de aspecto cremoso, que se desprenden con facilidad, en la mucosa oral (boca) y en la lengua (fig. 5)
Fig. 5. Candidiasis oral
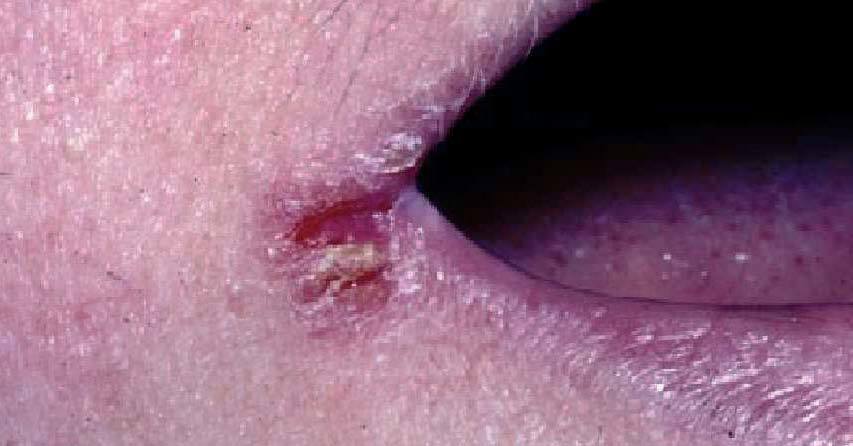
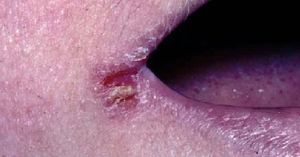
Queilitis angular o boqueras.Se observa eritema, descamación y fisuración en las comisuras labiales (fig. 6).
Fig. 6. Queilitis angular
Intertrigo candidiásico.Afectación de los pliegues inguinales o submamarios, en forma de placa eritematosa con maceración, fisuración y lesiones satélites. Produce quemazón.
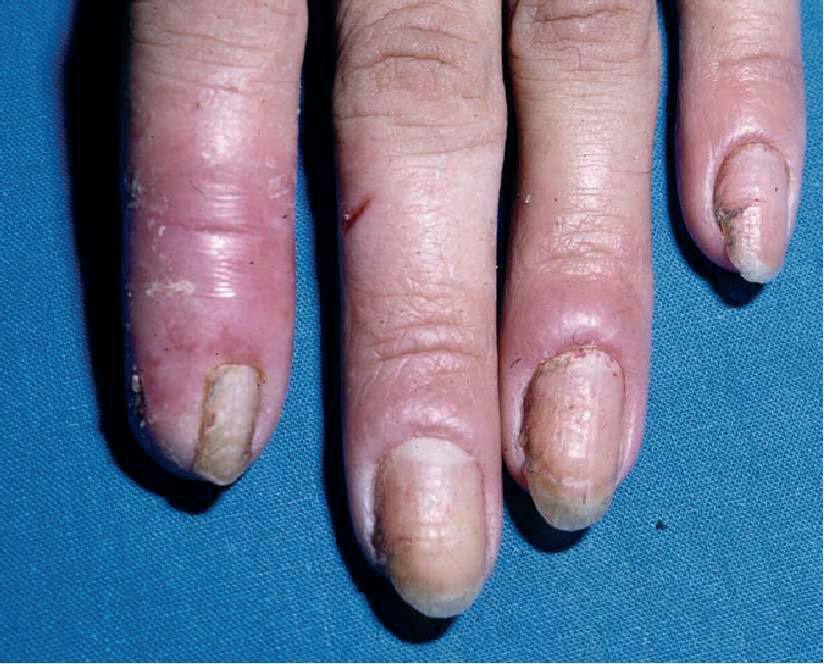
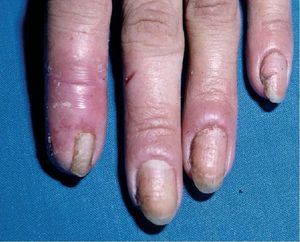
Onicomicosis.Infección de la uña que se inicia con perionixis (inflamación de los rebordes ungueales) y produce de forma secundaria surcos transversales y onicolisis (destrucción de la uña, fig. 7).
Fig. 7. Onicomicosis candidiásica
Candidiasis del pañal.Se observa eritema con descamación y vesículas en el área del pañal.
Balanopostitis y vulvovaginitis candidiásica.Afectación del pene y de la vulva-vagina con eritema y secreción blanquecina.
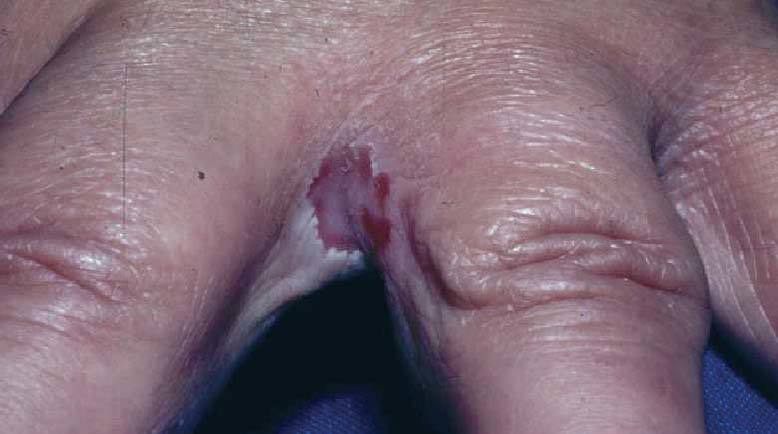
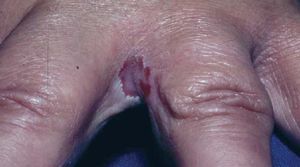
Candidiasis interdigital.Se observa eritema con tejido blanquecino macerado y fisuración en las caras laterales de los dedos (fig. 8).
Fig. 8. Candidiasis interdigital
Perionixis candidiásica.Inflamación del reborde ungueal, que se presenta con eritema e inflamación acompañadas de dolor.
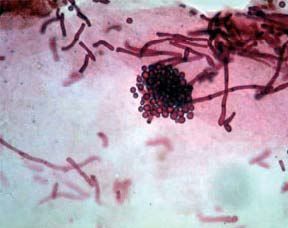
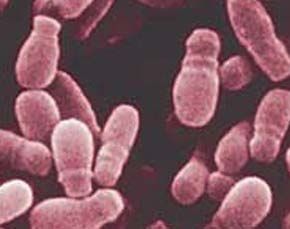
Candida albicans
Malasezzla furfur
Pytirosporum ovale
Cómo se diagnostican las micosis superficiales
El diagnóstico clínico es fácil en presencia de lesiones como las referidas en la parte descriptiva de este artículo. Sin embargo, las lesiones micóticas pueden ser confundidas con una amplia patología, tal y como ya se ha apuntado. Ante la sospecha de una micosis superficial, el diagnóstico de laboratorio nos proporcionará la seguridad del mismo.
Diagnóstico clínico
Los exámenes directos con KOH (solución de hidróxido potásico) y los diferentes medios de cultivo permiten la identificación del agente etiológico.
El dermatólogo suele proceder de la siguiente manera:
1. Toma la muestra de escamas del borde más externo de la lesión cutánea, por donde ésta progresa y está activa. Esta maniobra se realiza con el borde de un porta o bien con algœn objeto que sirva para rascar la superficie cutánea (bisturí, cucharilla, etc.). En el caso de los cabellos, la muestra debe tomarse de la zona proximal del pelo. Si se trata de las uñas, es aconsejable humedecer la superficie con alcohol, recortar la uña lo más posible hasta la zona de unión con el lecho ungueal y, de ahí, recoger la muestra.
2. Deposita estas escamasrecogidas sobre el centro de un porta.
3. Les añade unas gotas de una solución aclarante de hidróxido potásico al 10-40% en agua destilada. Con cuidado, aplica sobre la mezcla un cubre, secando los bordes, si fuese preciso, con un papel secante, para retirar el sobrenadante que pueda quedar en el resto de la superficie del porta.
4. Flamea ligeramente, con un mechero, sin que llegue al punto de ebullición. De esta forma podrá distinguir las estructuras del hongo de la queratina presente en las escamas obtenidas.
5. Coloca el porta sobre la platina de un microscopioóptico y, a pequeño aumento, ya es posible ver los micelios como filamentos más o menos largos, ramificados, tabicados.
Esta técnica es rápida y sencilla para un especialista, que de este modo puede comprobar el origen de la lesión y efectuar el diagnóstico de micosis, pero no permite establecer el diagnóstico diferencial de género ni de especie. Su utilidad radica en que permite proceder a la iniciación de la terapia.
En ocasiones, personal experimentado puede, a partir de la morfología de las estructuras observadas, identificar un género, como, por ejemplo, las cándidas.
En el caso de un cabello, la preparación microscópica revela 2 tipos de formaciones:
- Ectótrix: el hongo produce una fina capa alrededor del cabello, que al microscopio aparece formada por multitud de conidias redondeadas de menor o mayor tamaño, segœn el agente etiológico.
- Endótrix: el crecimiento del hongo tiene lugar dentro del cabello, sin rebasar su cutícula.
La identificación de estas formaciones es más difícil de realizar.
Cultivos micológicos
Son indispensables para determinar el agente etiológico. En la actualidad se dispone de una gran variedad de medios de cultivo preparados comercialmente: en tubos, en placas, deshidratados, en polvo y con antibióticos.
En función de la fase en que se encuentre el hongo, se utiliza un tipo de cultivo u otro. Los que se emplean con mayor frecuencia son:
- Medios simples con antibióticos: cultivo en medio Saburaud glucosado, Czapek, agar papa glucosado, a 28 ¼C. Se utilizan para la fase filamentosa de hongos difásicos.
- Medios enriquecidos con antibióticos: agar infusión de cerebro y corazón, sólo o con sangre, agar sangre-cisteína, a 37 ¼C. Se utilizan para fases levaduriformes.
- Sistemas especiales: células de carcinoma rectal y de Converse.
Las escamas o los cabellos se depositan en el medio de cultivo escogido por medio de asas y se incuban a temperatura adecuada, esperando el crecimiento del hongo presente, que puede demorarse días o semanas.
Las colonias se hacen aparentes, aproximadamente, a la segunda semana. Su aspecto, su pigmento y su examen al microscopio óptico permite identificar el género y la especie.
Bibliografía general
Ausina V, Ferrándiz C. Micosis de la piel y las mucosas. En: Farreras V, Rozman C, ed. Medicina interna. Madrid: Harcourt, 2000.
Ferrándiz Foraster C. Micosis cutaneomucosas superficiales. En: Ferrándiz C, ed. Dermatología Clínica. Madrid: Mosby/Doyma Libros, 2001.
Ribera M. Micosis superficiales. Medicine. 1987;88:3701-10.