La piel del recién nacido desempeña un papel fundamental en la transición desde el medio acuático intrauterino al medio aéreo extrauterino. Su integridad es esencial para el mantenimiento de la función barrera, la termorregulación del organismo y la protección tanto mecánica como inmunológica. De las condiciones patológicas que puede presentar y de su correcto cuidado nos hablan los autores de este artículo.
Las alteraciones severas en la organogénesis y la diferenciación de la piel son raras, ya que son incompatibles con la vida. Asimismo, las características anatómicas de la piel del neo-nato están íntimamente relacionadas y adecuadas a su comportamiento fisiológico, y el grado de madurez y su adaptación progresivas al medio serán determinantes en la aparición de determinados cambios y alteraciones propios de esta etapa de la vida.
Características anatómicas y funcionales de la piel del recién nacido
La piel del ser humano consta de tres capas: la epidermis, la dermis y el tejido celular subcutáneo, que derivan embriológicamente del ectodermo (la primera) y del mesodermo (las dos últimas). En el neonato a término (que es aquél que nace entre las semanas 39 y 41 de embarazo), la epidermis, los anejos cutáneos y la unión dermoepidérmica están completamente formados, pero todavía presentan algunos rasgos propios de su inmadurez: la red de crestas interpapilares está menos desarrollada que en el adulto y la cohesión dermoepidérmica es más débil y vulnerable a los pequeños traumatismos.
La principal diferencia entre la piel del recién nacido y la del adulto radica en la dermis. En el recién nacido es más fina, posee fibras colágenas de menor tamaño y fibras elásticas inmaduras, y las estructuras vasculares y nerviosas están desorganizadas. Las glándulas sudoríparas ecrinas son normales, aunque poco eficaces en el control de la temperatura corporal. La secreción sebácea, estimulada por los andrógenos maternos provinentes del paso transplacentario antes de nacer, es elevada durante el primer mes, pero va decreciendo progresivamente a lo largo del primer año de vida.
En cuanto a los anejos cutáneos, el pelo y las uñas también están formados por completo al nacer. En el momento del nacimiento todos los pelos de la cabeza están sincronizados en la fase telógena (período de reposo antes de la caída del folículo piloso, de unos 3 meses de duración), a excepción de los de la región occipital, que permanecen en fase de anágena (fase de crecimiento activo del pelo que dura entre 2 y 5 años) hasta que el niño nace, momento en el que entran en fase telógena abrupta y sincronizadamente, desprendiéndose 8-12 semanas después. Este hecho explica la aparición de áreas de alopecia transitoria en la región occipital cuando el niño tiene dos o tres meses de vida y que son sustituidas por nuevos cabellos en crecimiento. Asimismo, las uñas están presentes en todos los dedos del neonato, y aunque pueden ser relativamente hipoplásicas en el momento del nacimiento, van adquiriendo consistencia y un aspecto normal poco tiempo después.
Funciones
El objetivo principal de la piel del recién nacido es ejercer una correcta función barrera, que reside principalmente en el estrato córneo (que es el más superficial de la epidermis) y que incluye prevenir la deshidratación y evitar la absorción de sustancias exógenas aplicadas tópicamente. También ofrece resistencia mecánica a las agresiones, evita las infecciones, protege al individuo de la acción de las radiaciones ultravioletas y participa en la termorregulación corporal mediante el flujo vascular y la pérdida de agua por evaporación.
A partir de la semana 34 de la gestación, la pérdida transepidérmica de agua es similar a la de un adulto. Incluso en niños prematuros nacidos antes de esa edad gestacional, los valores se equiparan con los de los neonatos nacidos a término a las dos semanas de vida extrauterina. Un ambiente húmedo reduce la pérdida transepidérmica de agua, mientras que el calor la aumenta y puede conducir a la deshidratación del niño.
Algunas sustancias aplicadas tópicamente consiguen atravesar el estrato córneo, el resto de epidermis y la dermis por absorción percutánea y alcanzan el torrente circulatorio. El paso puede hacerse entre las células o a través de ellas, o también por los folículos pilosos y las glándulas ecrinas en el caso de las moléculas polares o de gran tamaño. Aunque, teóricamente la madurez de la piel es completa en los neonatos nacidos a término y, por tanto, su capacidad de absorción percutánea debería ser similar a la del adulto, hay otros factores que justifican el elevado riesgo de toxicidad derivado de la filtración de sustancias a través de la piel como la elevada proporción entre superficie y volumen corporal de los recién nacidos, la habitual presencia de condiciones oclusivas (como los pañales de plástico) y el ambiente cálido y húmedo en el que frecuentemente se encuentra el niño.
La piel bien desarrollada del neonato a término es una protección efectiva contra las agresiones mecánicas, pero la manipulación poco cuidadosa puede producir abrasiones epidérmicas accidentales, generando una puerta de entrada a las infecciones. La flora comensal empieza a contaminar el tegumento cutáneo a los pocos días del nacimiento, y el Staphylococcus epidermidis, un estafilococo coagulasa negativo, es el microorganismo contaminante más frecuente. Otros microorganismos patógenos como Staphylococcus aureus suelen proceder de la madre, el personal de enfermería o los cuidadores, por lo que todas estas personas deben extremar las medidas higiénicas, principalmente el lavado de las manos. El mayor riesgo proviene del acceso de los microorganismos al interior del cuerpo, puesto que los mecanismos inmunológicos del niño todavía son inmaduros y poco competentes y los agentes infecciosos menos agresivos pueden provocar septicemias.
La protección frente a la luz solar conforma otro aspecto importante de la función barrera de la piel, merced a su capacidad de reflejar o absorber la luz (gracias a la melanina y el estrato córneo), neutralizar los radicales libres y reparar el daño celular fotoinducido. De esta forma, en el niño nacido a término el estrato córneo filtra el 80% de las radiaciones UVB y éstas no sobrepasan la dermis. Contrariamente, la luz UVA sí que alcanza la dermis y puede producir reacciones fototóxicas y fotoalérgicas, por lo que se recomienda limitar la exposición directa al sol.
Finalmente, aunque la dermis también está implicada en la función barrera de la piel, sus estructuras son funcionalmente inmaduras. Así, a pesar de que el número de glándulas sudoríparas es mayor que en el adulto, la capacidad de sudoración del neonato es menor y precisa una temperatura ambiental y corporal más elevada. Esta disminución en la capacidad de sudoración no es trascendental, ya que a esta edad es más importante evitar las pérdidas de calor que un exceso de temperatura corporal. Sin embargo, las actividades vasomotora y sensorial son normales (aunque inicialmente inmaduras), y el recién nacido muestra una capacidad vasodilatadora y vasoconstrictora en respuesta al frío y el calor y una respuesta motora de flexión ante el tacto y el dolor.
Afecciones cutáneas fisiológicas del recién nacido
Con frecuencia, en el recién nacido se observa una serie de manifestaciones cutáneas que se consideran fisiológicas, es decir, inherentes al desarrollo embrionario y fetal y al proceso de adaptación al nuevo medio al que se ven sometidos y que son, por tanto, de carácter benigno y autolimitado. Reconocer estas alteraciones es importante, tanto para evitar procedimientos diagnósticos y terapéuticos innecesarios como para poder tranquilizar a los familiares sobre la benignidad del proceso. Algunas de las más comunes son:
Lesiones traumáticas
La frecuencia de lesiones traumáticas ha aumentado en los países desarrollados paralelamente al descenso de la morbimortalidad neonatal, debido al uso generalizado de procedimientos diagnósticos y tecnológicos a veces intrusivos.
Eritema, equimosis, petequias, hemorragias y abrasiones. Este tipo de lesiones cutáneas se observan fundamentalmente cuando las labores de parto han sido prolongadas o complejas y se deben a las diferencias de presión y maniobras externas que se producen cuando el feto atraviesa el canal del parto. Estas lesiones suelen desaparecer en pocos días, aunque si los hematomas son extensos pueden causar hiperbilirrubinema secundaria.
Caput sucedaneum. Algunos fetos en presentación cefálica nacen con un abultamiento difuso en el cuero cabelludo producido por la extravasación de sangre y suero sobre el periostio (capa más externa del hueso) del cráneo, que es difusa y no está delimitada por las suturas craneales (a diferencia de lo que ocurre en el cefalohematoma). Se debe a la dilatación venosa producida por la presión del útero, el cérvix y el canal del parto sobre la cabeza del niño. Cuando la labor del parto es prolongada, se pueden asociar lesiones petequiales y purpúricas en la zona, así como una franca deformidad cefálica. El proceso se resuelve en pocos días, a excepción de la deformidad cefálica, qué cuando coexiste, puede persistir varias semanas.
Cefalohematoma. Está provocado por la rotura, durante el parto, de las venas diploicas (que circulan por dentro de los huesos de la calota craneal) sobre todo en los asistidos con ventosa. A diferencia del caput sucedaneum, se produce una hemorragia intraósea, justo por debajo del periostio, que provoca un abultamiento unilateral y bien delimitado por las suturas cefálicas. La localización más habitual es el hueso parietal, aunque también puede aparecer en la región frontal y, más raramente, en la zona occipital. La piel suprayacente es normal y la colección hemática se reabsorbe espontáneamente en varias semanas en la mayoría de los casos, siempre que no exista sobreinfección u otras complicaciones.
La frecuencia de lesiones traumáticas ha aumentado en los países desarrollados paralelamente al descenso de la morbimortalidad neonatal, debido al uso generalizado de procedimientos diagnósticos y tecnológicos a veces intrusivos
Cicatrices iatrógenas por procedimientos invasivos. La práctica de procedimientos diagnósticos prenatales para el diagnóstico de enfermedades genéticas y metabólicas, que se realizan directamente sobre los tejidos embrionarios (como la amniocentesis y la coriocentesis) pueden provocar la presencia de lesiones cutáneas en el neonato.
La amoniocentesis es la técnica de diagnóstico prenatal más utilizada y puede ocasionar punciones iatrógenas en el feto. La frecuencia estimada de éstas es menor del 1%, sobre todo si se realizan con control ecográfico y por manos expertas. En el neonato aparecen lesiones cicatriciales deprimidas, de menos de 5 mm de diámetro, solitarias o múltiples, localizadas en extremidades, cabeza, cuello y tórax (por este orden decreciente de frecuencia). Estas lesiones suelen ser intrascendentes y habitualmente no se detectan hasta varias semanas después del nacimiento, aunque ocasionalmente se han descrito complicaciones como parálisis nerviosas, fístulas e incluso ceguera si se afecta el globo ocular.
El análisis de las vellosidades coriónicas permite la obtención de células fetales en fases más tempranas de la gestación. Se cree que existe un incremento en la incidencia de hemangiomas en los neonatos en los que se ha realizado esta técnica durante el embarazo tres veces superior a la que se registra en la población normal. En estos niños la afectación cutánea es prácticamente constante y hasta un tercio presenta también angiomas en alguna localización extracutánea.
Ampollas por succión. Las ampollas por succión se encuentran en uno de cada 250 recién nacidos, aunque pueden ser pequeñas y pasar inadvertidas clínicamente. Este tipo de lesiones suele aparecer en el dorso de las manos, los dedos o los antebrazos de los neonatos, y son causadas por una intensa succión oral intrauterina del propio feto. Son ampollas tensas de contenido seroso, de entre 5 y 15 mm de diámetro, únicas y bien delimitadas, rodeadas de piel normal, que se rompen con facilidad y producen erosiones lineales o redondas y que pueden ser uni o bilaterales. Cuando la succión es menos intensa y más continuada, en lugar de ampolla aparece una zona engrosada denominada callo de succión.
Fenómenos vasculares en el recién nacido
La inmadurez cutánea y nerviosa favorece la existencia de una respuesta inadecuada del plexo vascular dérmico a los estímulos neuronales, que altera los mecanismos de vasoconstricción y dilatación y generando cambios de coloración en el neonato. Estos fenómenos vasculares son más frecuentes en los prematuros, pero también pueden aparecer en los nacidos a término.
Acrocianosis, rubor y eritemas volantes. Al nacer, la piel de neonato tiene un tono violáceo, que es más llamativo en las extremidades. Tras unas horas, la coloración pasa a ser rosada salvo en manos, pies y boca, donde el cambio de tonalidad es gradual y puede reaparecer cuando llora o tiene frío. Este fenómeno, denominado acrocianosis, se debe a una hipertonía de las arteriolas periféricas que no tiene ninguna trascendencia patológica y que debe diferenciarse de la cianosis central.
Otros recién nacidos pueden presentar un rubor generalizado debido al exceso de hemoglobina existente durante los primeros días de vida, que disminuye progresivamente a medida que bajan los niveles sanguíneos de hemoglobina.
Los denominados eritemas volantes son debidos a la inestabilidad vasomotora cutánea que causa cambios de coloración transitorios que también desaparecen al madurar el tegumento cutáneo.
Cutis marmorata fisiológica. Este fenómeno es debido a la vasoconstricción capilar causada por el frío. Se caracteriza por la presencia de un reticulado eritematovioláceo en tronco y extremidades que desaparece en cuanto se aumenta la temperatura corporal del bebé. Aunque en algunos casos puede persistir durante meses, no requiere tratamiento ni tiene significado patológico.
Cambio de color en arlequín. El niño presenta un hemicuerpo eritematoso y el otro mucho más pálido delimitado por la línea media corporal. Este fenómeno es más evidente en el tronco, pero en los casos más extensos la cara y la región genital también pueden estar afectados. El pico de incidencia es al tercer día de vida, y aunque parece afectar hasta el 15% de los neonatos, es difícil de observar porque cursa en brotes de entre 30 segundos y 20 minutos de duración. El tono eritematoso es más evidente en las zonas declives del cuerpo, pero puede invertirse al cambiar de posición. Hacia la tercera semana de vida el cuadro cesa espontáneamente.
Fenómenos hormonales en el recién nacido
En este epígrafe se incluyen la hiperplasia de las glándulas sebáceas, la pustulosis cefálica neonatal, la pubertad «en miniatura».
Hiperplasia de las glándulas sebáceas. Es un fenómeno fisiológico que presenta más de la mitad de los recién nacidos a término y que involuciona espontáneamente en las primeras semanas de vida. Es secundario a la estimulación androgénica de las glándulas sebáceas del bebé que se produce intraútero por las hormonas de origen maternofetal y que deriva en una hiperplasia de las primeras. Se manifiesta por la presencia de diminutas pápulas blancoamarillentas, de superficie lisa, separadas entre ellas y sin eritema ni reacción inflamatoria, localizadas en las zonas de la cara donde hay mayor densidad glandular: nariz, mejillas y labio superior. Se diferencian de los quistes de milium en que estos últimos son acúmulos de queratina, de tono más blanquecino y normalmente menos numerosos.
Pustulosis cefálica neonata o acné neonatal. Es un trastorno frecuente que suele aparecer sobre las 2-3 semanas de vida y que no se asocia específicamente con otros problemas médicos. Es una erupción facial acneiforme que se presenta en forma de pápulas eritematosas y pústulas en las mejillas y también, aunque menos frecuentemente, en la frente, la barbilla, el cuello, el cuero cabelludo y el pecho. A diferencia del acné vulgar, en el acné neonatal no encontramos nunca comedones y el curso es mucho menos prolongado. Las lesiones tienden a resolverse de forma espontánea y relativamente rápida al cabo de unos días o semanas y no suele ser necesario ningún tratamiento.
Aunque algunos datos recientes sugieren que la Malassezia spp podría estar implicada en la etiopatogénesis de esta afección, todavía hay controversia sobre este tema ya que estos hongos levaduriformes forman parte de la flora habitual residente en la piel de las personas sanas sin clínica, por lo que su función exacta en la etiología de la enfermedad sigue siendo incierta.
En ocasiones, el tratamiento con imidazol tópico puede mejorar la enfermedad, pero en general remite de forma espontánea en pocas semanas.
A diferencia del acné vulgar, en el acné neonatal no encontramos nunca comedones y el curso es mucho menos prolongado
Pubertad «en miniatura»
En algunas niñas recién nacidas se puede observar una ginecomastia (aumento de los pechos) transitoria, producción de secreción mucosa vaginal e incluso, en ciertas ocasiones, un sangrado parecido a la menstruación. Todo ello es debido al paso de estrógenos maternos a través de la placenta y se resuelve en pocas semanas.
Otros fenómenos fisiológicos
En este apartado cabe hablar de los quistes milium o milia. Afecta al 30-50% de los recién nacidos, por lo que representa uno de los procesos fisiológicos transitorios más frecuentes. Consiste en diminutos quistes de inclusión intraepidémicos que contienen queratina, cuya etiopatogenia es desconocida. Se presenta como pequeñas pápulas blancas de superficie lisa, variables en número (entre pocas y varias docenas), particularmente prominentes en nariz, mejillas, frente y mentón. Las lesiones desaparecen espontáneamente al cabo de los primeros meses de vida en la mayoría de los casos, por lo que raramente es necesario realizar su escisión.
Alteraciones cutáneas no fisiológicas
A continuación se comentan únicamente los cambios cutáneos no fisiológicos más frecuentes de los recién nacidos, que son, en su gran mayoría, autorresolutivos y no trascendentes. De todos modos, no hay que olvidar otras enfermedades que también pueden afectar la piel de los neonatos adoptando características propias, como las infecciones y las enfermedades hemorrágicas, y que pueden suponer un riesgo vital.
Erupciones vesiculopustulosas no infecciosas
En este grupo encontramos la miliaria, el eritema tóxico, la melanosis pustulosa transitoria, la acropustulosis infantil y la pustulosis eosinofílica.
Miliaria. También conocido vulgarmente como sarpullido debido al calor o «gotas de rocío». Existen tres variantes: miliaria cristalina, miliaria rubra y miliaria profunda (esta última más rara). Es debida a la obstrucción de los conductos sudoríparos ecrinos, normalmente relacionado con el aumento significativo exógeno o endógeno de la temperatura.
Las zonas más afectadas son la frente, la parte superior del tronco y las partes cubiertas del niño y suele resolverse espontáneamente cuando se recobra la temperatura normal del cuerpo. La prevención se realiza evitando el exceso de calor y de ropa. La miliaria es un afección común que afecta más del 15% de los recién nacidos, sobre todo en las zonas con un clima templado.
En los recién nacidos se han observado dos tipos de miliaria:
- Miliaria cristalina o sudamina, que aparece, a veces, desde el nacimiento y se debe a la obstrucción del conducto sudoríparo ecrino en su trayecto más superficial, a través del estrato córneo, antes de su desembocadura en la piel (el sudor se acumula bajo el estrato córneo, produciéndose vesículas pequeñas, de contenido transparente, flácidas y muy frágiles, que suelen parecer «gotas de rocío»).
- Miliaria rubra, que suele aparecer a partir de la primera semana de vida y también se origina por un bloqueo de los conductos sudoríparos, pero a un nivel más profundo de la epidermis (el líquido obstruido se extravasa a la dermis, provocando una respuesta inflamatoria que promueve el desarrollo de pápulas eritematosas y pústulas).
Las dos son expresiones de la misma causa y ambas son más frecuentes en la frente, el cuello, la parte superior del tronco y las zonas de la piel que han estado tapadas. Pueden relacionarse con un calor excesivo dentro de la incubadora, un exceso de ropa, fiebre o apósitos oclusivos.
Miliaria profunda, una variedad más inflamatoria, se relaciona con una obstrucción más profunda del mismo conducto ecrino y es muy rara en los lactantes.
En todos los casos, el proceso se resuelve sin tratamiento al cesar la fuente de calor externa y al recobrar la temperatura normal. La prevención se realiza evitando el exceso de calor y de ropa.
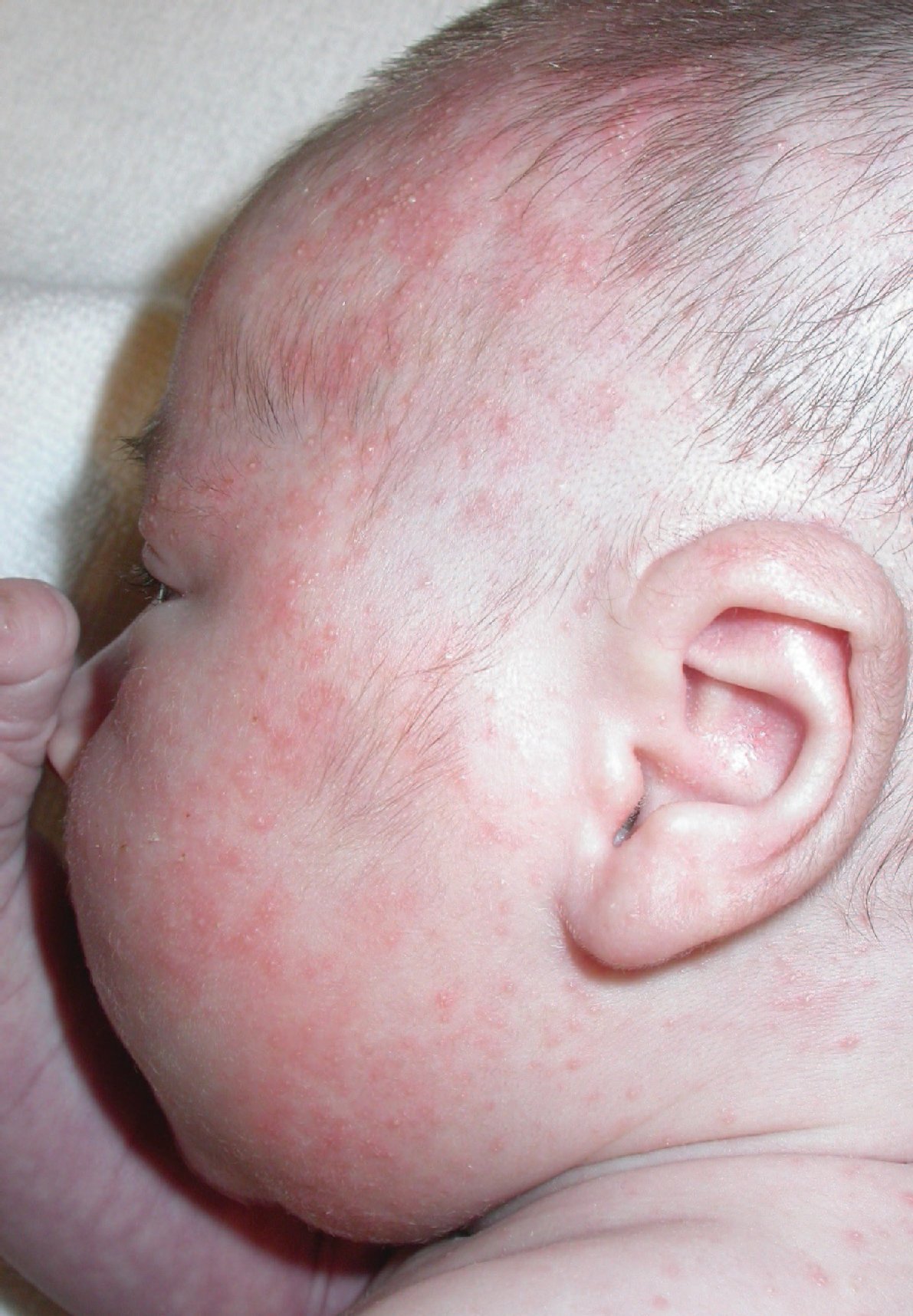
Eritema tóxico del recién nacido (eritema toxicum neonatorum o ETN). Erupción frecuente del período neonatal que es asintomática, benigna, autolimitada y de etiología desconocida (fig. 1). Afecta a cerca de la mitad de los recién nacidos a término y es muy rara en los niños prematuros y que pesan menos de 2.500 g. El trastorno tampoco muestra mayor afectación por raza ni por sexo. Aunque a veces se presenta desde el nacimiento, la mayoría de los casos empiezan a las 24-48 h después del parto y sus manifestaciones pueden aumentar y disminuir durante unos días. Se caracteriza por la aparición de máculas, pápulas eritematosas y pústulas pequeñas (entre 1 y 3 mm) con un halo eritematoso (o combinación de estas lesiones) diseminadas por todo el tegumento. Su número puede variar entre escasas a varios centenares y aparecer en cualquier lugar del cuerpo. Normalmente, suele empezar en la cara y extenderse hasta las extremidades proximales, la espalda y las nalgas.
Figura 1. Eritema tóxico del recién nacido
Aspecto general de la piel del recién nacido sano
La diferencia más llamativa del aspecto general de la piel del recién nacido es la presencia de la vérnix caseosa (cuyo origen etimológico proviene del latín vernix que significa barniz y caseosa, que quiere decir relativa al queso). Se trata una sustancia de color blanco-amarillenta, grasienta y húmeda que empieza a formarse dentro del útero materno a partir del tercer trimestre del embarazo y que está compuesta por la secreción de las glándulas sebáceas y la descamación superficial de la epidermis. Ésta puede cubrir toda la superficie corporal o acumularse sólo en los pliegues (sobre todo los inguinales). A las pocas horas de nacer, la vérnix caseosa empieza a secarse, dejando paso a la piel subyacente del neonato que es característicamente seca. Se desconoce cuál es la función exacta de esa película grasa que recubre a los recién nacidos, aunque se cree que podría tener propiedades anti-bacterianas y antimicóticas, ya que la secreción sebácea por sí misma tiene estas virtudes.
Asimismo, algunos niños nacidos a término, aunque con mayor frecuencia los prematuros, tienen la superficie corporal cubierta de un pelo fino y oscuro llamado lanugo. Éste cae espontáneamente antes o al poco tiempo de nacer y es reemplazado paulatinamente por el vello corporal normal y el cabello del cuero cabelludo.
Hasta el 75% de los recién nacidos presentan una descamación superficial de la piel bastante llamativa en los primeros días de vida. Esta descamación fisiológica comienza alrededor de los tobillos a partir de las 48-72 horas de vida, y suele quedar limitada a palmas y plantas, aunque en algunas ocasiones se generaliza y puede plantear problemas de diagnóstico diferencial con otros cuadros no fisiológicos. Su aparición parece independiente de la edad gestacional, aunque es más tardía en los prematuros, en los que se observa al cabo de las 2-3 semanas de vida, y mucho más intensa en los neonatos a postérmino.
La elevación transitoria de la bilirrubina sérica durante los primeros días de vida del bebé provoca a menudo una pigmentación amarillenta difusa y generalizada de piel, mucosas y esclerótica ocular denominada ictericia fisiológica, que suele desaparecer progresivamente y sin tratamiento antes de los 10-12 días, cuando los niveles de bilirrubina vuelven a la normalidad.
Podemos encontrarnos con dos tipos de erupciones: la más frecuente (70%) es la forma eritematosa y papular, constituida por pápulas milimétricas (1-2 mm de diámetro) blanquecinas con un halo eritematoso circundante de 1-3 cm y bordes irregulares. En el 30% restante de los casos la erupción es predominantemente pustular.
Las lesiones individuales casi nunca duran más de un día, son asintomáticas y curan de forma rápida y espontánea sin dejar secuelas, por lo que no es necesario realizar ningún tratamiento. El diagnóstico es puramente clínico.
No se conoce la patogenia del ETN aunque se ha sugerido que podrían intervenir mecanismos relacionados con la hipersensibilidad y la fragilidad de la piel del recién nacido a estímulos mecánicos o térmicos, y a pesar de que existen pústulas, éstas son estériles y contienen abundantes eosinófilos.
Melanosis pustulosa neonatal transitoria (lentigines neonatorum). El cuadro se describió por primera vez en 1961 pero hasta 15 años después no se descubrió el espectro completo de la melanosis pustulosa neonatal transitoria (MPNT). Ésta se produce en más del 4-5% de los recién nacidos afroamericanos a término y en el 0,6% de los de raza blanca, presentándose siempre desde el nacimiento.
Clínicamente la MPNT se manifiesta como un continuo de tres fases: en el momento del parto se encuentran pequeñas vesículas y pústulas superficiales prominentes y sin eritema, de 2-10 mm de tamaño, en lugares como la barbilla, la frente, la nuca, la zona lumbar y las espinillas, y también (aunque con menos frecuencia) en la cara, el tronco, las palmas y las plantas. Esta fase puede pasar inadvertida ya que las vesículas y pústulas son subcorneales y, por tanto, muy frágiles y a veces ni se aprecian o pueden ser eliminadas con el primer baño del bebé.
La segunda fase se caracteriza por la formación de finos collares de escamas en las zonas donde se han roto y se están curando las pústulas.
En la fase final son habituales las máculas marrones hiperpigmentadas residuales en las mismas localizaciones, que pueden persistir varios meses. Algunas veces, en el momento del nacimiento sólo se aprecian las máculas marrones, lo que sugiere que las dos primeras fases han transcurrido in utero. En menos ocasiones pueden presentarse, a las pocas semanas de vida, máculas pigmentadas extensas sin el antecedente de las pústulas.
No se conoce la patogénesis del trastorno. Algunos autores, debido a la coexistencia en el mismo paciente de MPNT y ETN, han sugerido que la primera es una variante clínica del ETN y han propuesto el término pustulosis neonatal transitoria estéril a causa de su solapamiento clínico potencial.
Acropustulosis infantil. Es un proceso poco usual y de etiología desconocida, que suele debutar en las primeras semanas o meses de vida, especialmente en niños varones y de raza negra. Se caracteriza por lesiones vesiculosas o pustulosas muy pruriginosas en palmas, plantas y laterales y dorso de manos, pies y todos los dedos. También puede haber lesiones aisladas en tobillos y muñecas y algunas pápulas en el tronco. El proceso cursa en brotes intermitentes cada 2-4 semanas (cada lesión individual persiste durante 5-10 días) para terminar remitiendo espontáneamente al cabo de 1-2 años. Durante las fases activas de la enfermedad puede ser necesario el uso de anti-histamínicos orales a dosis plenas, corticoides tópicos de alta potencia e incluso sulfona oral en los casos más severos. El picor es intenso y cuando el niño es demasiado pequeño para rascarse, se muestra irritable y tiende a frotarse continuamente los pies.
Pustulosis eosinofílica infantil. Es un cuadro raro en el período neonatal pero se han descrito casos incluso congénitos. Se caracteriza por la presencia de lesiones pustulosas extremadamente pruriginosas, de predominio perifolicular, preferentemente en cara y cuero cabelludo. Las lesiones cursan en brotes y pueden dejar cicatriz. A pesar de que no existe un tratamiento específico, los antihistamínicos orales y los corticoides tópicos pueden ayudar al control de los síntomas.
Cuidados generales de la piel del neonato sano
El cuidado de la piel del recién nacido y su higiene son importantes no sólo desde el punto de vista estético, sino también porque su fragilidad inherente la hace más susceptible a los agentes infecciosos e irritativos. Por este motivo es crucial conocer sus propiedades y debilidades, así como los mejores métodos para mantenerla sana.
Como ya se ha comentado anteriormente, a esta edad, la piel es mucho más fina que en el adulto y la red de crestas interpapilares está escasamente desarrollada todavía, lo cual debilita el grado de conexión entra la epidermis y la dermis inmadura y la hace vulnerable a los pequeños traumatismos. Además, la elevada proporción entre la superficie y el volumen corporal (que es entre dos y cinco veces mayor que en el adulto) explica la mayor susceptibilidad a adquirir infecciones a través de la piel y el elevado riesgo de toxicidad secundario a la absorción percutánea de sustancias aplicadas tópicamente.
Higiene básica
En cuanto a la higiene básica, en el momento de nacer, el neonato está envuelto en una mezcla de vérnix caseosa, meconio, sangre y detritus celulares, que suelen ser retirados con una toalla seca pocos minutos después. Aunque habitualmente el primer baño se retrasa hasta que el cordón umbilical haya caído, no hay ninguna razón que lo justifique. En cualquier caso, la limpieza de la piel no debe iniciarse hasta que la temperatura corporal se ha estabilizado.
Baño. El baño ha de ser breve, utilizándose una pequeña cantidad de jabón neutro y ejerciéndose un masaje muy suave, para evitar los pequeños traumatismos, ya que el estrato córneo hiperhidratado por efecto del agua es aún más frágil ante las fricciones. Es importante que los jabones que se usen sean neutros o discretamente ácidos y no perfumados ni alcalinos porque aumentan transitoriamente el pH cutáneo y favorecen la irritación y las infecciones. La explicación reside en que en el momento del nacimiento el pH es neutro y va acidificándose posteriormente hasta devenir un pH ácido (que es el pH cutáneo normal), que interviene en la inhibición de la proliferación microbiana. Tampoco parece necesario el baño o ducha a diarios, pues la piel sana tiene mecanismos de autolimpieza inherentes y los productos de higiene corporal pueden causar irritación cutánea si se usan con mucha frecuencia o en diluciones inapropiadas. Éstos han de ser eliminados cuidadosamente de la piel antes de proceder al secado del niño, que debe ser delicado pero completo, sobre todo en los grandes pliegues.
Las uñas han de cortarse bien, y no se deben introducir bastoncillos de algodón en el interior de los conductos auditivos.
Dermatitis seborreica. Cuando aparecen signos de dermatitis seborreica en el cuero cabelludo (descamación amarillenta o costra láctea), puede aplicarse cualquier tipo de aceite para facilitar el desprendimiento de las escamas y evitar la progresión del proceso.
Cordón umbilical. El cordón umbilical se desprende por sí mismo al cabo de los 5-10 días, por lo que hasta ese momento únicamente es preciso mantener la zona limpia y seca. Se recomienda evitar el alcohol y la povidona yodada porque se han descrito casos de intoxicaciones y actualmente se prefiere el uso de clorhexidina tópica al 0,5% una vez al día para evitar la maceración y las infecciones en la zona. En todo caso, debe tenerse presente el riesgo de toxicidad inherente a la aplicación de antisépticos tópicos antes de utilizarlos en el cordón umbilical.
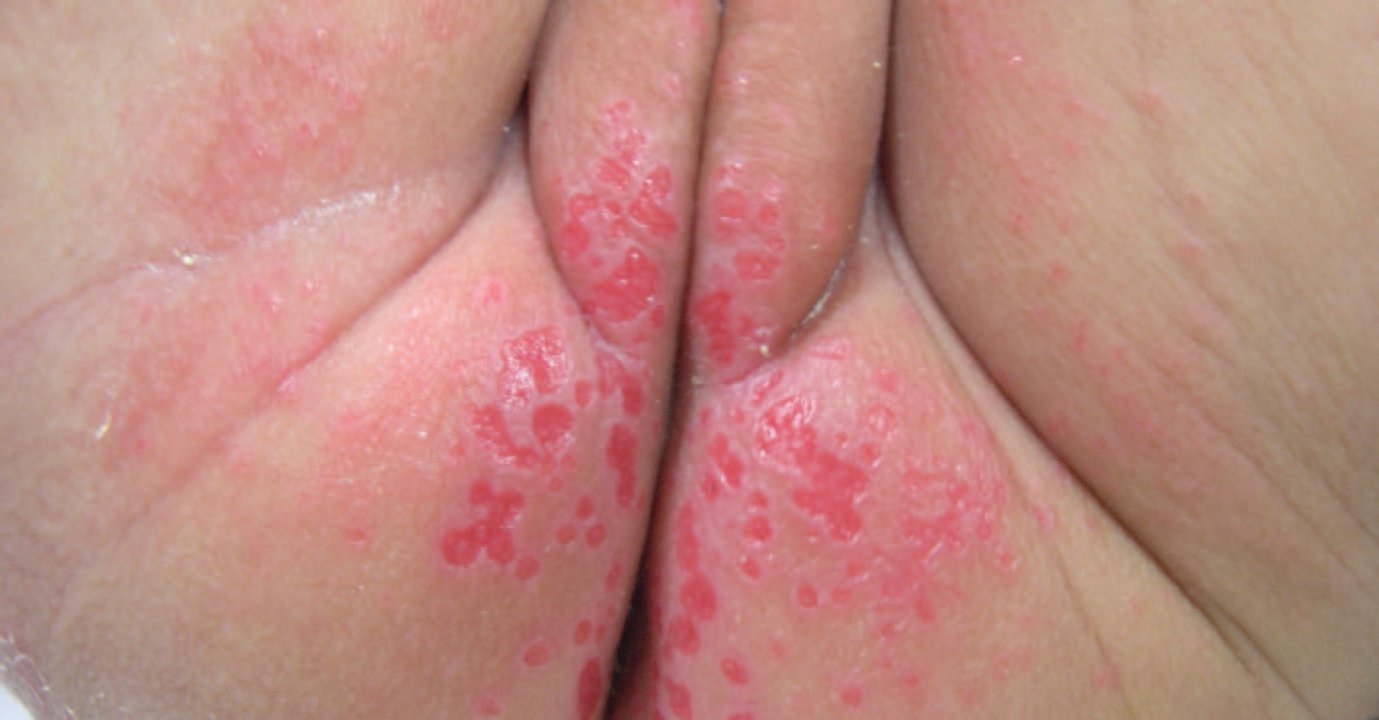
Cambio de pañales. Debe ser frecuente, coincidiendo, como mínimo, con cada toma. El uso de pañales desechables ha disminuido drásticamente la incidencia de dermatitis en el área del pañal (fig. 2), pero los pañales de plástico tienen un efecto oclusivo que aumenta la humedad y el riesgo de irritación local y la absorción percutánea. Por tanto, una vez retirados los restos de heces y orina, es importante secar bien la zona perineal. Posteriormente se recomienda aplicar cremas o pomadas espesas y adherentes que crean una película que hace función «barrera», disminuyendo el riesgo de irritación. Estas cremas suelen contener agua, talco, glicerina y óxido de cinc. En general, deberían evitarse los preparados comerciales que contienen también agentes potencialmente sensibilizantes en su composición como lanolina, extractos de plantas, bálsamo de Perú y sustancias conservantes.
Figura 2. Dermatitis del pañal irritativa
Formulaciones
Los productos para la higiene y el cuidado de la piel del bebé pueden contener sustancias detergentes, emolientes o antisépticas.
Detergentes. Las sustancias detergentes facilitan la limpieza de la piel y ayudan a retirar las impurezas que el agua por sí misma no puede eliminar. Deben emplearse con especial cautela, ya que un lavado demasiado agresivo puede eliminar los lípidos constituyentes de la capa córnea, provocando la irritación y deshidratación de la piel, desequilibrando el ecosistema cutáneo. Los champús han de tener un pH similar al de las lágrimas para que no provoquen escozor y deben ser suficientemente viscosos para que no caigan sobre los ojos.
Emolientes. Tienen el objetivo de suavizar e hidratar la piel. Se deberían utilizar siempre después del baño en todos los recién nacidos. Evitan la deshidratación empleando el propio poder hidratante del agua sobre la capa córnea con sustancias que impiden su evaporación y la mantienen unida a ésta (como vaselina, parafina, ceras, aceites vegetales, lanolina o ceramidas). De este modo se crea una fina película grasa sobre la superficie de la piel que ejerce un efecto oclusivo que impide la pérdida transepidérmica de agua. En general, cuanto más graso es un emoliente, mayor poder hidratante tiene, aunque cosméticamente suele ser peor tolerado que en forma de emulsión o loción.
Uso de antisépticos
Se desaconseja el uso rutinario de anti-sépticos tópicos en este grupo de edad. Su uso sólo se justifica antes de un procedimiento quirúrgico, ya que una aplicación indiscriminada altera el ecosistema microbiológico cutáneo habitual y favorece la proliferación de otros microorganismos, además del riesgo que entrañan de toxicidad secundaria por absorción percutánea. La clorhexidina es una de las sustancias más seguras, mientras que los antisépticos alcohólicos y los derivados de mercurio y halogenados no se recomiendan en recién nacidos. El gluconato de clorhexidina al 0,5% tiene un amplio espectro de actividad contra bacterias grampositivas y negativas y levaduras, es más eficaz que la povidona yodada en la reducción del riesgo de colonización de los catéteres intravenosos y no atraviesa el tegumento cutáneo. n
www.doymafarma.com
Material complementario para suscriptores
FICHAS DE EDUCACIÓN SANITARIA
1 Ficha descargable:
• El baño del recién nacido
Personalizables con el logotipo de su farmacia para entregar como cortesía a sus clientes
Bibliografía general
Albisu J. Dermatología pediátrica, diagnóstico visual. Madrid: Ergon; 2005. p. 25-40.Bologna JL, Jorizzo JL, Rapini RP. Dermatología. Volumen 1. Madrid: Elsevier,; 2004. p. 512-9.
Ribes C, Moraga FA. Protocolos diagnósticos y terapéuticos en dermatología pediátrica. Recién nacido, cuidado de la piel. Madrid: ESMONpharma; 2003. p. 365-8.
Serra-Baldrich E. Tribó Boixareu MJ. La piel del recién nacido. Act Dermatológ. 1998;3:151-7.
Torrelo A et al. Dermatología en pediatría general. Madrid: Aula Médica; 2007. p.15-37.