Revisión
La diarrea pediátrica es un proceso frecuente, que genera numerosas consultas. En paralelo a la actuación del pediatra, desde la farmacia se puede ofrecer un asesoramiento muy útil a padres y cuidadores en materia nutricional y de hábitos higiénicos, así como sobre el uso racional de los medicamentos, si hay prescripción farmacológica.
Hablamos de diarrea cuando la emisión de heces es más frecuente de lo que es habitual en el niño, o cuando hay un cambio importante en las características de las deposiciones, ya sea en su consistencia (líquidas, semilíquidas, grumosas o pastosas), o en su color u olor (cambios). También puede considerarse este diagnóstico ante la aparición de sangre, moco, pus o restos de alimentos en las heces.
Los niños alimentados al pecho suelen efectuar, durante sus primeras semanas de vida, deposiciones blandas en número de seis a ocho al día, de color verde-amarillo, generalmente después de cada toma, que pueden llegar a ser líquidas y que no deben confundirse con una diarrea. Son producidas por el reflejo gastrocólico (en el momento en que comen y se les llena el estómago se desencadena una onda peristáltica que recorre todo el intestino hasta llegar al ano y estimular el reflejo de defecación).
Causas
Aunque las causas de la diarrea son muy numerosas, las más frecuentes son las siguientes:
- Errores dietéticos, como excesos de alimentación, dietas muy astringentes o pobres en calorías, así como también alimentos muy concentrados.
- Infecciones en el aparato digestivo producidas por virus, bacterias o parásitos. Están detrás del 80% de las diarreas (tabla I).
- Alergia o intolerancia a algún alimento o componente (lactosa, proteínas vacunas, gluten etc.).
- Causas extradigestivas, como, por ejemplo, infecciones de los oídos, respiratorias o urinarias.
- Medicamentos, especialmente antibióticos y mucolíticos.
Mecanismos de transmisión
Los mecanismos de transmisión más frecuentes de la diarrea son:
- Mecanismo oral-fecal (es el mas frecuente).
- Transmisión directa de persona a persona.
- A través de alimentos contaminados.
Hay una serie de factores que predisponen a su presentación. Entre ellos destacan:
- Ambiente social.
- Ambiente epidémico: familiar y del medio.
- Infección intra o extrahospitalaria.
- Tipo de lactancia (materna, artificial, mixta) y duración.
- Alimentación (correcta o incorrecta).
- Antecedentes de patología previa (digestiva o general).
- Antecedente de prematuridad.
- Asistencia a guardería.
- Antibioticoterapia previa u otros fármacos.
- Contacto con animales domésticos.
- Otras infecciones coexistentes.
Clínica y patrones de presentación
La diarrea puede vincularse a los siguientes síntomas generales: hipertermia, afectación del estado general, rechazo del alimento, afectación respiratoria coexistente, meningismo, convulsiones, deshidratación y signos de shock.
También pueden identificarse los siguientes síntomas digestivos: vómitos (iniciales o en el curso evolutivo), dolor abdominal, meteorismo, eritema perianal o del área del pañal y tenesmo.
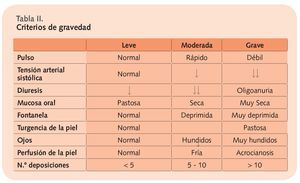
Los criterios de gravedad que suelen aplicarse se han reflejado en la tabla II.
Diagnóstico
En general, no se precisa ningún tipo de examen complementario salvo que la persistencia del cuadro o la intensidad de los síntomas lo justifiquen. A nivel ambulatorio son útiles los siguientes exámenes complementarios:
- Coprocultivo.
- Látex rotavirus (dos muestras).
- ELISA adenovirus (en gastroenteritis aguda no inflamatoria).
- Determinación de parásitos en heces (tres muestras).
- Tira reactiva de orina (cribado de infección urinaria ante su sospecha).
No inflamatorias Inflamatorias
Qué hacer
Los objetivos básicos del tratamiento son prevenir la deshidratación y la malnutrición y la dieta es el pilar fundamental. Ésta pretende mantener el intestino en reposo y al niño bien hidratado. Dicho tratamiento será diferente dependiendo de la edad del niño, del tipo de alimentación que recibe, de la presencia de otros síntomas acompañantes y de la intensidad de la diarrea.
Prevención de la deshidratación
Se basa en el aporte adecuado de líquidos para mantener el volumen sanguíneo, la homeostasis electrolítica y el equilibrio ácido-base:
- En los niños con lactancia materna se aumentará el número de tomas y se administrará solución de rehidratación oral (SRO) de 50-60 mEq/l de Na entre toma y toma.
- En los niños con lactancia artificial no hay que rebajar la concentración de la fórmula y ésta puede prepararse con agua normal. Se administrará SRO de 50 mEq/l cada 20-30 min entre las tomas.
- En caso de intolerancia oral o vómitos, se administrará SRO de 50 mEq/l, en dosis de 5 cc/1-2 h hasta tolerancia y después se proseguirá ad libitum.
- En niños mayores ofrecer SRO 50 mEq/l o infusiones (manzanilla, té) con azúcar. En caso de vómitos puede estar indicado ondansetrón.
Prevención de la desnutrición
La realimentación se ha de iniciar lo más precozmente posible. El ayuno prolongado impide la recuperación de la mucosa intestinal, la capacidad enzimática (disacaridasas) y la activación de los mecanismos de reabsorción electrólitica (glucosa).
Si se alimenta con lactancia materna se ha de proseguir con ella y ofrecer SRO 50 mEq/l entre las tomas. Si se alimenta con leche adaptada, en caso de vómitos, conviene suprimirla y ofrecer SRO 50 mEq/l hasta que remitan, después iniciar la realimentación a concentración normal, a demanda, con poco volumen y más frecuentemente y sin forzar. Salvo en el caso de diarrea prolongada por intolerancia a ciertos nutrientes (lactosa, proteínas vacunas, etc.), malnutrición severa o síndrome postenterítico no es conveniente el empleo de fórmulas especiales (leche sin lactosa, hidrolizados de caseína, proteinas de soja, elementales, etc.).
En los niños mayores conviene ofrecer alimentos de facil digestión: arroz hervido, zanahorias y patatas hervidas, sopas, huevo duro, pescado, pollo y carnes bien cocidas, frutas astringentes (manzana, plátano), yogur, membrillo, etc. Hay que reducir la ingesta de lactosa, fructosa y sorbitol hasta la normalización del cuadro, aumentar la frecuencia de las tomas y ofrecer menos cantidad. La dieta astringente no se debe prolongar mucho por el riesgo subsiguiente de malnutrición-malabsorción.
Tratamiento antibiótico
Los criterios clínicos para iniciar el tratamiento antibiótico son:
-Estrictos: lactantes pretérmino, malnutrición proteico calórica importante, afectación del estado general, inmunodeficiencias primarias o secundarias, diarreas de origen parenteral, infección sistémica por el mismo germen y drepanocitosis.
-No estrictos: menores de tres meses de edad, deficiente condición higienico-social, evolución desfavorable a partir del cuarto-quinto día con coprocultivo positivo, afectos de enfermedad intestinal crónica, gérmenes enterotóxicos o enteroinvasivos muy virulentos.
En gastroenteritis enterales, si el coprocultivo es positivo, siempre se instaurará tratamiento antibiótico si se identifican los gérmenes relacionados en la tabla III y solamente si se cumplen los criterios clínicos, en los casos enunciados en la tabla IV.
Si se está pendiente del resultado del coprocultivo y la gastroenteritis aguda es supuestamente inflamatoria, hay que tratar según los criterios antes expuestos: (trimetoprim + sulfametoxazol o metronidazol).
Las gastroenteritis parenterales se tratarán según su localización y etiología.
No esta demostrada la eficacia de ningún otro tipo de tratamiento farmacológico.
Bibliografía general
Delgado A, De Arístegui J. Diarrea aguda. Gastroenteritis. En: Cruz M. Tratado de Pediatria. 9.ª ed. Madrid: Ergon;2006. p. 1.125.
Bermans S. Acute diarrohea. Pediatric Decision Making. 2.ª ed. Philadelphia: BC Decker; 1992.
Nadal JM, Almenzar B, Giménez MA. Manejo clínico terapéutico de las diarreas agudas del lactante. Tiempos Médicos. 1990;12:45-52.
Fontaine O. Oral rehydration therapy: a critical component in integrated management of childhood illness. J Pediatr Gastroenterol Nutr. 2000;5:490.