La palabra eccema es un término clínico que designa un tipo de reacción inflamatoria cutánea provocada por diferentes estímulos exógenos o endógenos en los que se suceden una serie de fases. La fase aguda se caracteriza por la aparición de lesiones eritematosas y edematosas muy pruriginosas sobre las que paulatinamente van apareciendo vesículas que se rompen fácilmente y dejan costras. En la fase subaguda disminuye el componente vesículoexudativo y empieza a presentarse descamación. En la fase crónica no hay vesículas y predominan la descamación y la liquenificación. Desaparece sin dejar lesiones residuales. Generalmente se acompaña de intenso picor. Histológicamente el eccema se caracteriza por la presencia de espongiosis (edema extracelular entre las células del estrato de Malpighi de la epidermis). Muchos autores utilizan el término dermatitis o dermatitis espongiótica refiriéndose a eccema.
Existen eccemas que tienen una base genética, constitucional. A diferencia de éstos, los eccemas provocados por sustancias químicas exógenas al organismo son los eccemas (o dermatitis) de contacto.
ECCEMAS DE CONTACTO
A su vez, los eccemas de contacto se pueden clasificar en irritativos y alérgicos. Los eccemas irritativos de contacto son reacciones inflamatorias no alérgicas desencadenadas en la piel por la aplicación de un producto químico y que se manifiestan con una reacción eccematosa. Aparecen en todas las personas si la concentración del agente irritante y el tiempo de aplicación del mismo son adecuados. No requiere sensibilización previa. El eccema alérgico de contacto (EAC) es una reacción de hipersensibilidad de tipo retardado, que se presenta como una dermatosis eccematosa y está producida por el contacto cutáneo o de las mucosas con una sustancia a la que el paciente está previamente sensibilizado.
DIAGNÓSTICO
La herramienta de diagnóstico que confirma la existencia de sensibilización específica para una sustancia dada en un sujeto es la prueba epicutánea o test del parche, que consiste en la aplicación sobre la espalda o los miembros superiores de las sustancias sospechosas o más frecuentes en el entorno, diluidas a la concentración y con el vehículo adecuado (por lo general se emplea vaselina), con el fin de evitar las reacciones irritativas que resulten en falsos positivos. Una concentración muy alta puede producir reacciones falsamente positivas si la sustancia es un irritante débil. Si se emplean concentraciones muy bajas pueden producirse respuestas negativas falsas. Según los antecedentes de exposición del paciente deben seleccionarse las sustancias que mayores posibilidades tengan de ofrecer resultados positivos. En general sólo con la anamnesis se podrá determinar si una positividad determinada es relevante con respecto al brote de EAC.
Batería de pruebas
En todas las clínicas de dermatología especializadas en el estudio etiológico de los eccemas de contacto se dispone de una batería estándar de pruebas, cuyos ingredientes, determinados por consenso entre los expertos de cada país, son los que con mayor frecuencia determinan EAC, y que se aplican en todos los pacientes. Además se pueden emplear series o baterías específicas de sustancias que se agrupan por profesiones o actividades o incluso por localizaciones del EAC, y que se aplican en algunos casos, junto con las sustancias propias que aporta el paciente (en caso de que no sean irritantes o sensibilizantes). Se aplica la sustancia durante 48 horas embebida en unos dispositivos de celulosa o cazoletas de aluminio, o bien en láminas ya preparadas. La lectura se realiza media hora después de haber levantado los parches y a las 72 o 96 horas. Algunas sustancias como la neomicina o los corticosteroides tópicos pueden necesitar una evaluación ulterior, generalmente a los 7 días. Es fundamental que la interpretación de las pruebas corra a cargo de dermatólogos con experiencia en estas tareas.
Interpretación de las pruebas
El grado de positividad se indica como: (negativo), + (eritema bien definido), ++ (edema, vesículas), o +++ (ampollas o erosiones). Hay que diferenciar las reacciones de carácter irritativo de las realmente alérgicas. De forma general las reacciones irritativas suelen ir disminuyendo en sucesivas lecturas, mientras que las alérgicas van aumentando. La prueba debe realizarse en piel normal y durante un período de la enfermedad en el que no haya un eccema diseminado, muy intenso o agudo a fin de evitar el síndrome denominado de la espalda irritada (angry back).
A continuación se detallan las características clínicas más habituales del EAC, agrupado por localizaciones. Estas pautas dan pistas para el diagnóstico, aunque éste siempre deberá realizarlo el dermatólogo.
MANOS
La prevalencia del eccema de manos es difícil de determinar, aunque se estima que afecta al 2-5% de la población general y se trata, en la mayoría de los casos, de dermatitis irritativa («dermatitis del ama de casa»), o de eccemas endógenos (pompholix o psoriasis). Pese a todo ello, lo más frecuente es la combinación de las diferentes etiologías, en mayor o menor grado. Cualquier alérgeno es capaz de causar o de agravar una dermatitis en esta localización. Incluso el uso esporádico del esmalte de uñas es capaz de causar dermatitis de los pliegues ungueales. Alérgenos más ubicuos, como los perfumes, no suelen ser una causa primaria, pero pueden ser factores agravantes del eccema. Las sales de cromo que se encuentran en el cemento son un ejemplo de la relevancia de un alérgeno en la provocación y cronicidad del eccema de las manos.
En el caso de pulpitis y dermatitis que afectan la cara palmar, suelen deberse a exposiciones ocupacionales, como en los siguientes casos:
Agricultores: irritantes (fertilizantes artificiales), sensibilizantes (gomas, cemento, plantas, pesticidas, piensos (antibióticos, cobalto, fenotiazinas, etc.), medicamentos veterinarios, fertilizantes (níquel y cobalto).
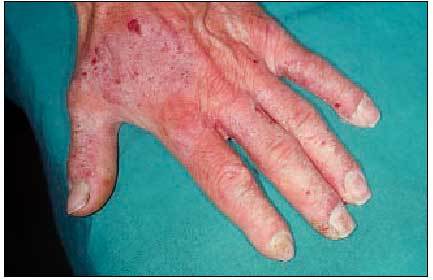
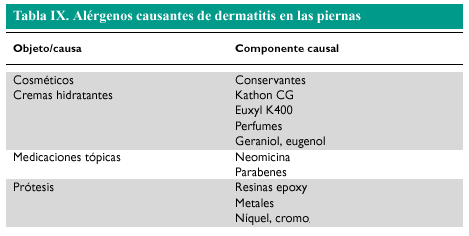
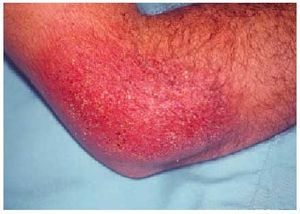
Albañiles: dermatitis irritativa por materiales, sensibilidad al cemento (cromo, cobalto), resinas epoxy y componentes de los guantes de goma o cuero (fig. 1).
Fig. 1. Dermatitis alérgica por contacto con cromo (en el cemento) en un albañil
Artistas: dermatitis irritativa (disolventes, arcilla, yeso), sensibilizantes (turpentina, pigmentos, tintes, colofonia, resinas epoxy, acrilatos, formaldehído, resinas de poliuretano).
Camareros: dermatitis irritativa, níquel, detergentes y limpiadores.
Carniceros: irritantes (jabones, carnes), sensibilizantes (níquel, colofonia, carne, antisépticos y goma).
Carpinteros: irritantes (disolventes, colas, maderas, conservantes de la madera, fibra de vidrio, agentes de limpieza), sensibilizantes (maderas duras, colofonia, colas, barnices, trementina y cromato).
Cocineros: dermatitis irritativa, níquel, pescado, tomate, ajo, melón, zanahoria, patata, etc.
Dentistas: acrilatos, resinas epoxy, guantes de goma, anestésicos locales, formaldehído, glutaraldehído, eugenol, níquel, colofonia y bálsamo del Perú.
Electricistas: irritantes (disolventes, acrilatos), sensibilizantes (resinas epoxy y acrilatos).
Industria del automóvil y aviación: dermatitis irritativa (disolventes orgánicos, carburantes y fibra de vidrio), sensibilizantes (cromato, níquel, cobalto, gomas, epoxy, acrilatos, y resinas de poliuretano, poliéster y polisulfuros).
Metalúrgicos: taladrinas y metales. Bactericidas propios de los fluidos de corte: triazinas, benzisotiazolona y bioban.
Pasteleros y panaderos: irritantes (harina, jabones), sensibilizantes (especias como canela, clavo, eugenol, vainilla o nuez moscada), aceites esenciales, cítricos, colorantes, peróxido de benzoilo y carboximetil celulosa.
Peluqueros: dermatitis irritativa, parafenilendiamina (tintes), tioglicolatos (permanentes), persulfato de amonio, níquel, formaldehído, quaternium 15.
Personal de limpieza: irritantes (líquidos limpiadores, agentes desincrustantes, disolventes orgánicos), sensibilizantes (guantes de goma, níquel, formaldehído y fragancias).
Personal sanitario: guantes de goma, sensibilización al látex, dermatitis irritativa por el continuo lavado de las manos.
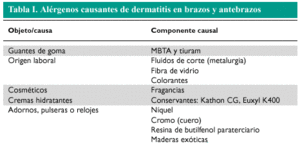
BRAZOS Y ANTEBRAZOS
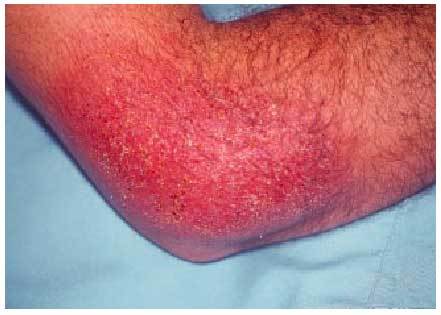
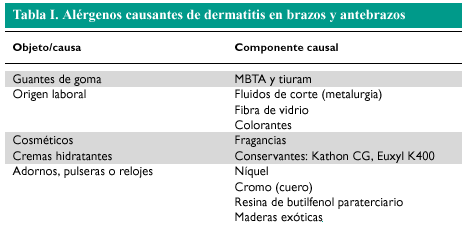
Existen dos zonas de localización de dermatitis en los brazos: una es la fosa antecubital, que constituye una zona típica de dermatitis provocada por la sudación, dermatitis atópica y dermatitis secundaria por níquel. La segunda localización más frecuente es el antebrazo, que usualmente se afecta por continuidad a partir de una dermatitis de las manos. En caso de no observarse afectación de las manos, puede tratarse de una dermatosis ocupacional, provocada por el polvo, detergentes, cosméticos hidratantes, etc. (tabla I). Es bastante frecuente en el antebrazo la dermatitis de contacto por componentes de los guantes (en la zona de contacto con los mismos), las dermatitis irritativas y las dermatitis de contacto por alérgenos aerotransportados o en salpicadura (por encima de la zona protegida por los guantes). La fotografía de apertura de este artículo muestra una dermatitis de contacto por mercaptobenzotiazol (componente de la goma de una codera).
CUERO CABELLUDO
La dermatitis de contacto alérgica del cuero cabelludo es poco frecuente, debido al hecho de que la absorción percutánea de la piel del cuero cabelludo es baja en comparación con la de otras áreas del cuerpo. Por este motivo, cuando se produce sensibilización a partir de la aplicación de determinadas sustancias en el cuero cabelludo, ésta tiende a causar eccemas en áreas adyacentes, como son las orejas, la frente y las caras laterales del cuello. Las sustancias sensibilizantes que se aplican en el cuero cabelludo, como los tioglicolatos en los líquidos de permanentes o tintes para el pelo, provocan más frecuentemente eccema en las manos de los profesionales que los aplican, que dermatitis de contacto en el cuero cabelludo de la persona que utiliza esos productos. Algunas veces los productos para combatir la alopecia, incluido el minoxidilo, son capaces de sensibilizar (tabla II). Los champúes pueden causar dermatitis de contacto, pero dichas reacciones son muy poco frecuentes. Pacientes que previamente se han sensibilizado frente a determinados conservantes pueden reaccionar a compuestos similares contenidos en los champúes y otros productos para el cuidado del cabello.
El níquel contenido en horquillas y otros utensilios parecidos pueden provocar dermatitis en las zonas de contacto. Determinados microorganismos, como Pityrosporum ovale, pueden agravar dermatosis preexistentes del cuero cabelludo. La decoloración del cabello debida a agentes de contacto externos puede deberse a las sales de cobre que se encuentran en el agua de las piscinas (color verdoso), a las preparaciones que contienen antralinas (coloración rojiza) o a las preparaciones con hidroxiquinona (color marrón-amarillento).
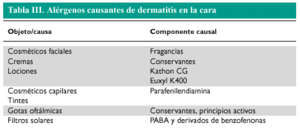
CARA Y CUELLO
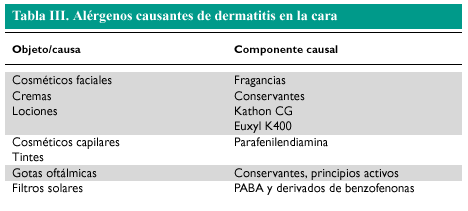
La cara y el cuello, así como el dorso de las manos, son las zonas del cuerpo más expuestas a las radiaciones solares. Esas áreas, por tanto, son las zonas que se afectan más frecuentemente en las dermatitis por fotocontacto. En los casos típicos, la sintomatología consiste en prurito, escozor y sensación de quemazón, que respeta las zonas no fotoexpuestas, como debajo de la barbilla y la zona retroauricular. La cara y el cuello son también localizaciones típicas de dermatitis de contacto aerotransportadas, que en fases precoces pueden distinguirse de un fotocontacto por la presencia de dermatitis en el submentoniano y retroauricular. Una de las causas más frecuentes de dermatitis de contacto en la cara son los cosméticos, concretamente las fragancias, conservantes y colorantes, preparados para el cabello (tintes, lacas, etc.). En los párpados pueden manifestarse dermatitis de contacto «ectópicas» (por arrastre del alérgeno con los dedos) o sensibilizaciones específicas, por ejemplo a componentes de colirios oftálmicos (tabla III). La utilización de persulfato de amonio para decolorar el cabello puede provocar dermatitis de contacto, tanto en el profesional que lo aplica como en el cliente. Esta sustancia es capaz de provocar una liberación de histamina, lo que puede provocar síntomas respiratorios y urticaria. La aplicación de sustancias fotoprotectoras puede ser la causa de una dermatitis de contacto, o bien de una dermatitis por fotocontacto. Las máscaras o mascarillas faciales (buceadores, mascarillas quirúrgicas, etc.) pueden ser la causa de un eccema perinasal, siguiendo el contorno de la mascarilla.
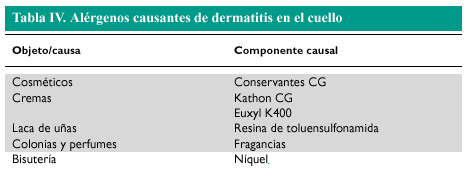
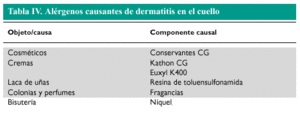
La dermatitis alérgica de contacto en el cuello es provocada frecuentemente por el níquel contenido en la bisutería (cadenas y collares), aunque la bisutería elaborada a partir de maderas exóticas también puede ser la causa. El personal de unidades de cuidados intensivos o servicios de urgencias, que llevan el fonendoscopio en el cuello durante muchas horas, pueden desarrollar una dermatitis de contacto por níquel o componentes de las gomas. La cara y el cuello son también localizaciones típicas de dermatitis de contacto aerotransportadas, que en fases precoces pueden distinguirse de un fotocontacto por la presencia de dermatitis a nivel submentoniano y retroauricular, y también de dermatitis «ectópicas» (en las que el alérgeno es transportado a distancia por los dedos) como la producida por sensibilidad a componentes de lacas de uñas (tabla IV) .
PÁRPADOS Y ZONA PERIOCULAR
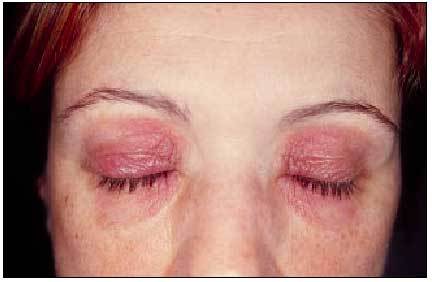
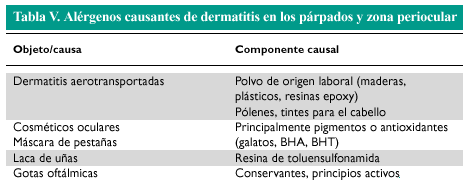
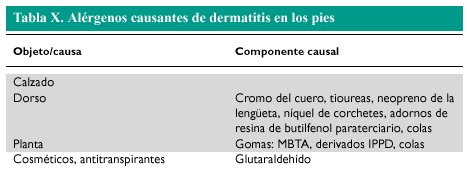
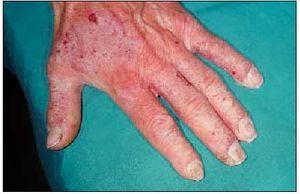
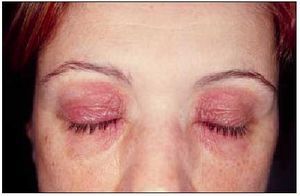
La piel de los párpados es extremadamente fina y, al mismo tiempo, la mayoría de mujeres utilizan diferentes cosméticos específicos para esta zona. Estos cosméticos pueden contener conservantes o perfumes capaces de actuar como alérgenos, o bien pueden actuar como irritantes primarios en personas con piel sensible. Muchas personas tienden a frotarse los párpados con frecuencia, por lo que sustancias que en condiciones normales se encontrarían en las manos son transportadas hasta los párpados. Esta zona también es una localización frecuente en las dermatitis de contacto aerotransportadas (fig. 2). Una causa frecuente era la resina de toluensulfonamida de las lacas de uñas, bien por contacto previo al secado o bien por liberación del monómero cuando se desgasta al cabo del tiempo la laca del borde libre de la uña. En la actualidad ha disminuido la importancia de este alérgeno, a expensas de los acrilatos (tabla V). En los individuos atópicos frecuentemente se observa una dermatitis fisurada de los párpados superiores, probablemente debida a un mecanismo irritativo. La dermatitis por níquel en esta localización puede ser causada por una contaminación por níquel a partir de los dedos. Los preparados en forma de gotas y colirios oftalmológicos utilizados en el mantenimiento o desinfección de lentes de contacto también pueden provocar dermatitis de contacto.
Fig. 2. Dermatitis de contacto palpebral por cosméticos
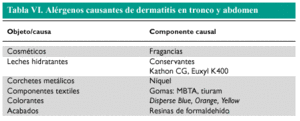
TRONCO Y ABDOMEN
Los principales sensibilizantes que pueden provocar dermatitis de contacto en el tronco son:
Níquel, en los aros de los sujetadores, cremalleras y botones.
Gomas, en los elásticos de la ropa interior y otras prendas de ropa (los objetos de goma también pueden causar urticaria de contacto).
Fragancias contenidas en los jabones, productos para el cuidado de la piel y detergentes de la ropa.
Formaldehído y otras resinas textiles, y tintes.
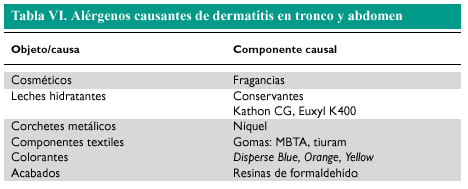
La dermatitis por fibras textiles suele ser más pronunciada en las zonas de contacto intenso con el alérgeno, sobre todo en las zonas de mayor sudación, como los pliegues axilares e interglúteos. Las dermatitis mecánicas causadas por el roce con fibras de lana y otras fibras artificiales son frecuentes, en particular en individuos atópicos. Los productos cosméticos (hidratantes corporales) pueden ser causantes de dermatitis de distribución irregular; los alérgenos responsables pueden ser las fragancias (tabla VI) o los conservantes como Kathon CG o Euxyl K400 (dibromodicianobutano-fenoxietanol).
AXILAS
A pesar del amplio uso de productos antiperspirantes que contienen sales de aluminio, la dermatitis de contacto debida a sales de aluminio es muy poco frecuente. La sensibilización por aluminio se ha debido durante años a la inyección de vacunas precipitadas con hidróxido de aluminio, en forma de una dermatitis granulomatosa en el lugar de la inyección. Las dermatitis de contacto debidas a las fragancias o perfumes de los desodorantes son más frecuentes y afectan la totalidad de la zona axilar. Por el contrario, las dermatitis debidas a resinas o colorantes textiles son más intensas y no suelen afectar la zona central del pliegue axilar. La dermatitis del pliegue axilar causada por la fricción entre la ropa y la piel se ve con cierta frecuencia en individuos atópicos. Otros alérgenos a tener en cuenta son los contenidos en las diferentes cremas depilatorias, como los tioglicolatos y las fragancias (tabla VII).
ZONA ANOGENITAL
El área perigenital es una zona frecuente de dermatitis de contacto que, entre otras causas, es debida a alérgenos e irritantes que penetran fácilmente a través de una piel especialmente delicada. En los primeros años de vida suele observarse una dermatitis irritativa por las heces y el contacto con la orina, que también es frecuente en personas de edad avanzada que padecen incontinencia urinaria y/o fecal. Los pañales, por sí mismos, son capaces de provocar dermatitis irritativa o mecánica, y más raramente, dermatitis alérgica por contacto. Las toallitas limpiadoras causan con mayor frecuencia EAC en los dedos que en la región del pañal. En pacientes varones incontinentes, la goma del colector puede ser la causa de un eccema de contacto en el pene. Entre los individuos sexualmente activos, la dermatitis de contacto connubial (por exposición a un alérgeno contenido en preservativos, óvulos o espumas vaginales) puede ocurrir en el área vulvar, así como en el pene o en el escroto. Esta dermatitis tiende a fluctuar en función de la actividad sexual del paciente. Si en el varón se observa disminución de los síntomas con el uso de preservativos, indica que la causa está en sustancias aplicadas en la vulva o la vagina, como cremas espermicidas o lubricantes (tabla VIII). Se han descrito casos de mujeres afectadas de urticaria de contacto provocada por semen, ocasionalmente en relación con medicamentos ingeridos por el compañero sexual. La aplicación de determinados medicamentos tópicos en esta zona, incluyendo fármacos antifúngicos, antihemorroidales, benzocaína, neomicina, etc., puede provocar dermatitis de contacto.
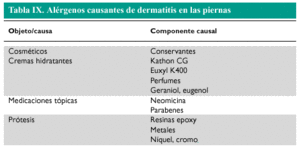
PIERNAS
La dermatitis de los muslos a menudo se caracteriza clínicamente por placas de eccema en la zona de contacto de los bolsillos con la piel, en individuos que por costumbre llevan objetos de níquel (llaves, monedas).
En pacientes amputados puede observarse con cierta frecuencia una dermatitis en el muñón, que puede ser irritativa, producida por un mecanismo alérgico a partir de la propia prótesis, o por la aplicación de antibióticos tópicos en la zona.
La dermatitis en la proximidad de venas varicosas suele indicar la presencia de una dermatitis de estasis. La dermatitis por estasis tiende a extenderse, adquiriendo un patrón menos característico. Las alteraciones tróficas, a menudo agravadas por el edema, probablemente tienen un papel importante. La cronicidad de esta entidad, junto con la utilización de medicaciones tópicas, hace que frecuentemente se puedan observar reacciones alérgicas por contacto (tabla IX). También son importantes los cosméticos (cremas y leches hidratantes). Por otra parte, la dermatitis bilateral en la zona de contacto con la porción superior del calcetín puede indicar la presencia de dermatitis de contacto a la goma del calcetín.
PIES
Las dermatitis de los pies se presentan con unos patrones clínicos característicos, de manera que los puntos de contacto con el zapato son las zonas afectadas, principalmente en el dorso del pie, dedos, y caras laterales del pie, apareciendo raramente en los espacios interdigitales. Los problemas plantares en portadores de zapatos industriales o de baja calidad a veces se pueden relacionar con alérgenos de la goma (MBTA, derivados de parafenilendiamina, etc.). Un tipo especial de dermatitis en la edad infantil es la dermatosis plantar juvenil, de causa desconocida y muy frecuente en los pacientes atópicos; se cree que el ciclo maceración-desecación, la fricción y la presión tienen un papel importante en la patogénesis de esta entidad.