Objetivos generales
Actulizar los conocimientos del farmacéutico sobre el manejo del paciente asmático desde la perspectiva de la optimización de los resultados del tratamiento prescrito por el médico: identificación de riesgos, problemas relacionados con la medicación, uso correcto de dispositivos de inhalación, pautas de prevención de crisis, etc.
Objetivos específicos
Al término de este curso, el farmacéutico participante debería:
• Disponer de un conocimiento adecuado del asma como entidad clínica.
• Poder asesorar al paciente que así lo requiera sobre las particularidades y/o el desarrollo de las principales pruebas que se emplan para lograr un diagnóstico.
• Poder realizar una dispensación informada de la medicación para el paciente asmático, que cubra aspectos importantes como las contraindicaciones, las interacciones o las precauciones.
• Saber cómo instruir al paciente sobre el uso adecuado de los medicamentos prescritos para garantizar su eficacia y seguridad.
• Tener unas pautas para realizar el control de la eficacia y la seguridad de los tratamientos.
• Poder llevar a cabo tareas de farmacovigilancia respecto a tratamientos antiasmáticos.
Metodología
El curso se articula en 6 temas, que se publican en farmacia profesional en 2012, también en su versión electrónica en www.dfarmacia.com. La inscripción es gratuita para suscriptores.
Evaluación
El período de autoevaluación (activación de cuestionarios electrónicos) se inicia el 10 de abril de 2012. Para realizar los test de autoevaluación de cada tema (10 preguntas con respuesta múltiple y una sola correcta para cada uno de los 5 temas) es necesario registrarse y acceder a www.dfarmacia.com. Para superar el curso es preciso responder correctamente al 80% del total de preguntas. El alumno recibirá la calificación de apto o no apto de forma automática, tras la realización del test correspondiente a cada tema. Al final del curso se dará acceso a las respuestas correctas y el alumno podrá descargarse el diploma.
Sumario
1. Asma. Introducción. Descripción. Epidemiología. Etiopatogénesis. Sintomatología. Pruebas diagnósticas. Clasificación. Medidas preventivas. Tratamiento.
2. Tratamiento farmacológico del asma (I): datos que debe conocer el farmacéutico.
3. Tratamiento farmacológico del asma (II): datos que debe conocer el paciente.
4. Otros datos relativos al seguimiento (y III). Retirada del medicamento. Olvido de tomas. Control de efectividad y seguridad.
5. Dispositivos para la administración de medicamentos por inhalación. Inhaladores presurizados. Cámaras de inhalación. Sistemas de inhalación de polvo seco. Nebulizadores.
6. Farmacovigilancia.
Inicio online de este curso: 10/04/2012 en www.dfarmacia.com
Tema 2
Tratamiento farmacológico del asma (I): glucocorticoides inhalados. Datos que debe conocer el farmacéutico
El presente curso incide especialmente en la labor del farmacéutico como asesor en el uso racional, seguro y eficaz de la farmacoterapia del asma. En esta entrega se abordan los glucocorticoides inhalados, el grupo de medicamentos más utilizado en la aproximación terapéutica a esta enfermedad.
ELENA CASTIELLA LECUONA
Doctora en Farmacia. Vicepresidenta del COF de Bizkaia.
Los glucocorticoides inhalados (GCI) se consideran, en general, los medicamentos más efectivos para el asma, tanto para adultos como para niños. Si bien se pueden administrar por vía sistémica (oral o parenteral), la más utilizada es la inhalatoria, ya que el medicamento se deposita directamente en las vías aéreas, alcanzando concentraciones adecuadas con el mínimo riesgo de efectos adversos. Las formas orales se reservan para el tratamiento de crisis de asma en pautas cortas, y las parenterales para el de las agudizaciones severas.
Los GCI son el tratamiento preventivo de elección para el asma de distintos grados de gravedad, tanto en niños como adultos. Alivian los síntomas, mejoran la función pulmonar y previenen las exacerbaciones, con un perfil aceptable de seguridad. Sin embargo no curan el asma, por lo que la discontinuación del tratamiento conduce al deterioro del control de la enfermedad.
Los GCI actúan reduciendo la inflamación y la infiltración de eosinófilos, linfocitos T, mastocitos y basófilos en el epitelio y la submucosa bronquial, disminuyendo la hiperreactividad bronquial.
Los distintos GCI se diferencian entre sí en cuanto a su potencia y biodisponibilidad y su eficacia puede variar en función del sistema de inhalación utilizado.
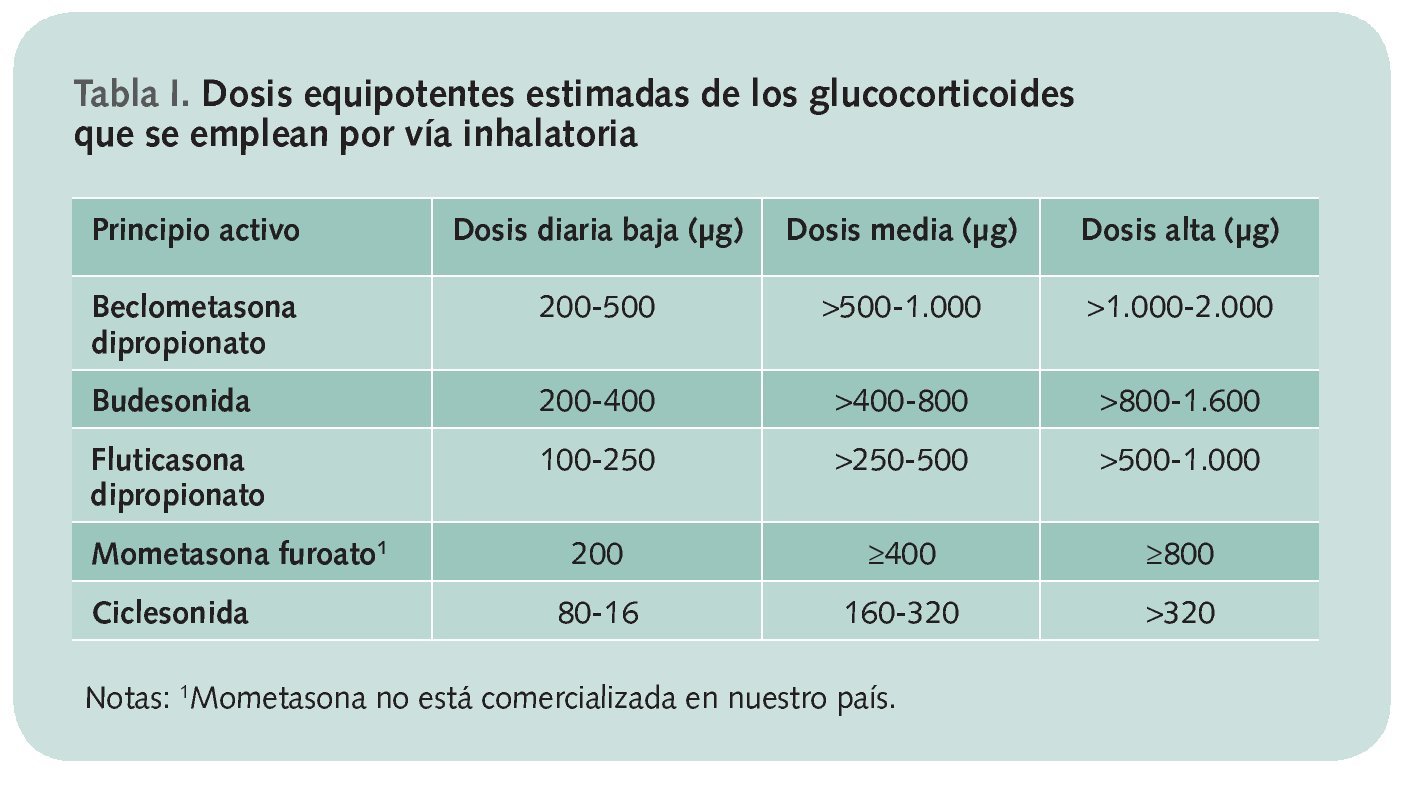
En la tabla I se recogen las dosis equipotentes estimadas de los glucocorticoides que se emplean por vía inhalatoria. Ciclesonida es el de más reciente comercialización, por lo que los estudios sobre su eficacia y seguridad son más limitados.
En lo que se refiere a su eficacia para el control del asma, los GCI presentan una curva dosis-respuesta relativamente plana, por lo que el incremento de la dosis de GCI no se relaciona con mejor control e incrementa los riesgos de producir reacciones adversas, de ahí que sea preferible añadir otros medicamentos que subir la dosis de CGI.
De cara al ajuste de dosis debe tenerse en cuenta que:
• Pueden presentarse variaciones individuales en la eficacia del tratamiento.
• En el caso de los fumadores, tienen una respuesta disminuida a los GCI, por lo que en estos pacientes es necesario aumentar la dosis.
• Algunos casos de asma severa pueden beneficiarse de dosis altas de GCI.
Debido a la baja biodisponobilidad sistémica de los GCI, es poco probable que alcancen concentraciones significativas en la leche materna
¿Qué debe saber el farmacéutico comunitario?
¿Para quién es?
• Embarazadas. El asma materna aumenta la mortalidad perinatal y la incidencia de preeclampsia, partos pretérmino y bajo peso al nacer. El riesgo es mayor en caso de asma grave o mal controlada. Por tanto, es más seguro mantener el uso de fármacos que incrementar el riesgo de padecer de síntomas de asma o sus exacerbaciones. Los estudios observacionales avalan la seguridad de los GCI en el embarazo y el fármaco más estudiado es la budesonida. La FDA clasifica beclometasona, fluticasona y ciclesonida en la categoría Ca y budesonida en la categoría Bb.
• Madres lactantes. Debido a la baja biodisponobilidad sistémica de los GCI, es poco probable que alcancen concentraciones significativas en la leche materna. No hay publicada información relevante que desaconseje su utilización durante la lactancia. Por tanto los GCI no están contraindicados durante la lactancia.
• Niños. Los GCI son el tratamiento de elección en niños lactantes y preescolares con diagnóstico de asma. En un estudio reciente (ensayo PEAK) se concluye que en niños de 2-3 años con 4 o más episodios de sibilancias en el último año y factores de riesgo de asma, el tratamiento precoz con GCI mejora los síntomas y disminuye los episodios de sibilancias mientras dura el tratamiento, pero no hay evidencia de que modifique la historia natural de la enfermedad.
¿Existe alguna contraindicación?
• ¿Es alérgico? Se han comunicado reacciones de hipersensibilidad al principio activo o a los excipientes con manifestaciones como reacciones cutáneas, angioedema (principalmente edema facial y orofaringeo), síntomas respiratorios (disnea y/o broncoespasmo) y anafilaxia.
En la tabla II se recogen los medicamentos de fabricación industrial que contienen cada uno de los excipientes de declaración obligatoria. En las fichas técnicas de estos medicamentos se recoge que «los pacientes con intolerancia hereditaria a la galactosa, insuficiencia de lactasa de Lapp o malabsorción de glucosa o galactosa no deben usar este medicamento», aunque las cantidades de lactosa presentes en el polvo de inhalación no suelen dar reacciones de intolerancia. La presencia de proteínas lácteas puede originar reacciones alérgicas en pacientes con alergia a dichas proteínas.
Las soluciones o suspensiones para inhalación en envase a presión suelen contener etanol, sin embargo, a dosis normales la cantidad es insignificante y no supone un riesgo para los pacientes.
• ¿Tiene otros problemas de salud? Se debe tener especial cuidado en pacientes con:
a) Tuberculosis activa o larvada.
b) Infecciones bacterianas, víricas o fúngicas del ojo, boca y vías respiratorias.
c) Secreción excesiva de moco en las vías respiratorias (en estos casos puede ser necesario administrar una terapia corta con corticoesteroides orales).
d) Enfermedad hepática grave, en los que se debe efectuar un seguimiento de la función de la corteza suprarrenal y en caso de que se produzca una insuficiencia de la función cortical la dosis del GCI debe reducirse escalonadamente y bajo cuidadosa vigilancia.
¿Toma otros medicamentos?
Los inhibidores potentes del CYP 450 3A4, ketoconazol, itraconazol y ritonavir pueden incrementar los niveles plasmáticos de GCI. Se debe evitar su administración conjunta y si esto no es posible se deberán espaciar las administraciones de ambos fármacos y se deberá controlar la función corticoadrenal.
¿Qué debe saber el paciente?
¿Para qué sirven?
El paciente debe ser consciente de que estos medicamentos sirven para tratar la inflamación que causa el asma y prevenir las exacerbaciones y que al tratarse de una afección crónica, es importante que lo utilice de forma continuada respetando la dosis prescrita.
También se le debe transmitir que utilizados de forma adecuada son medicamentos muy seguros, por lo que no debe interrumpir el tratamiento por miedo a las reacciones adversas que suele producir el uso prolongado de corticoides por otras vías.
¿Cómo y cuándo debe tomarlos?
Como norma general, el tratamiento con corticoides se debe realizar utilizando la dosis efectiva más baja. La utilización de dosis más altas no consigue aportar demasiados beneficios y, en cambio, sí aumenta el riesgo de efectos secundarios, especialmente la candidiasis orofaríngea y la afonía.
Las soluciones o suspensiones para inhalación en envase a presión suelen contener etanol, sin embargo, a dosis normales la cantidad es insignificante y no supone un riesgo para los pacientes
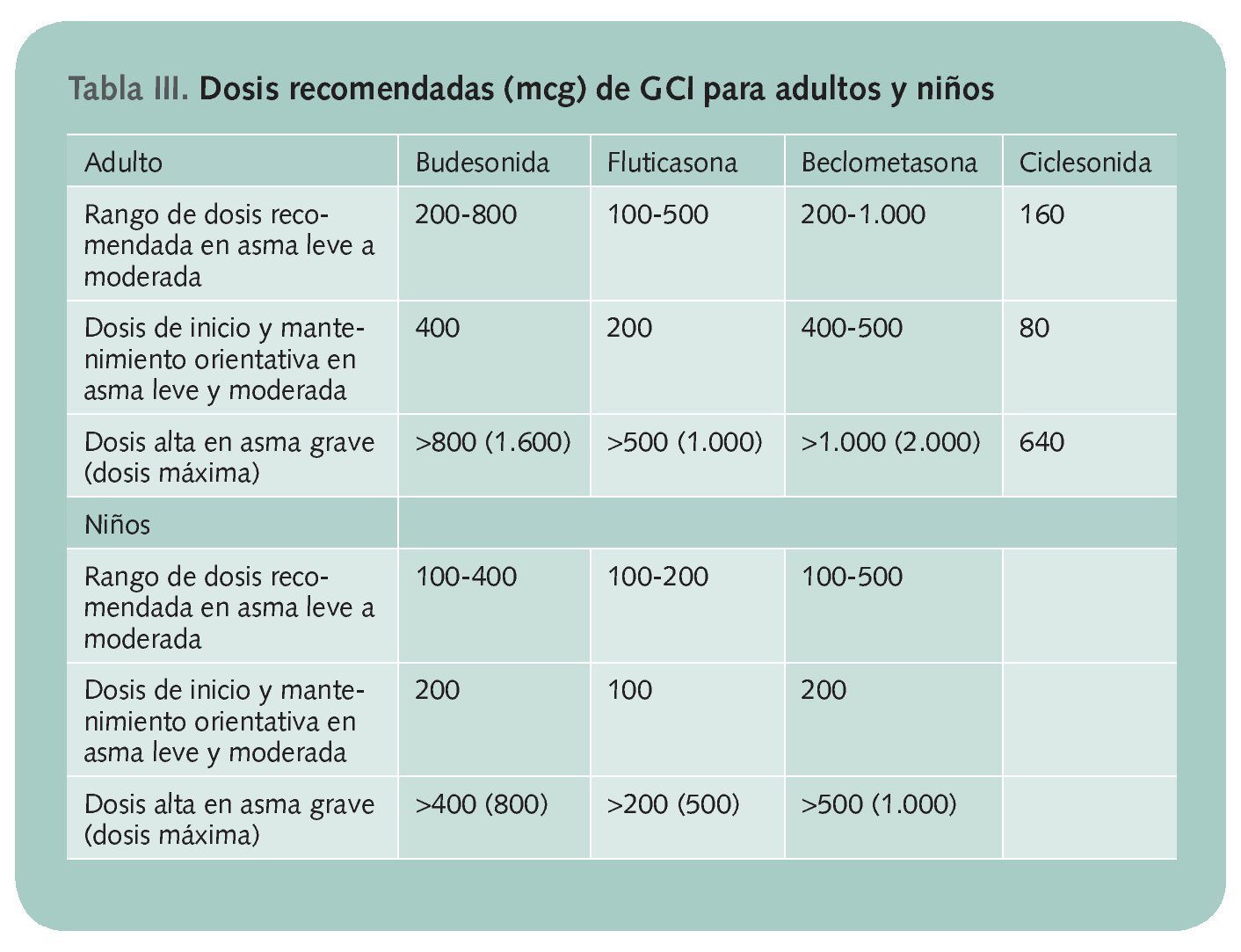
La seguridad y eficacia de los distintos GCI disponibles en el mercado son similares, aunque fluticasona es más potente y requiere la mitad de dosis que beclometasona y budesonida (tabla III).
Frecuencia de administración: los adultos y niños de más de 4-5 años con asma leve pueden ser tratados con una única dosis diaria de GCI, ya que esa pauta presenta una eficacia similar a la misma dosis dividida en dos tomas (especialmente en el caso de budesonida, ya que los datos son más consistentes). Si el asma es moderada no puede hacerse una recomendación clara a este respecto porque hay más incertidumbre.
No se recomienda el uso de ciclesonida en niños menores de 12 años debido a que los datos de seguridad y eficacia son insuficientes. En niños y ancianos suele ser útil el uso de una cámara espaciadora.
Otros aspectos que deben tenerse en cuenta
Efectos adversos
A las dosis recomendadas, los GCI son bastante seguros. Utilizar dosis más altas confiere poco beneficio adicional, exponiendo a un riesgo innecesario de efectos adversos locales y sistémicos. El farmacéutico, como profesional sanitario, debería informar a los pacientes del buen perfil de seguridad de los GCI y de la necesidad de utilizarlos a las dosis adecuadas y sin interrumpir el tratamiento.
Las reacciones adversas más frecuentes son de tipo local:
• Candidiasis orofaríngea. El uso de cámaras de inhalación (que facilitan que lo que se inhale sean las partículas finas que son capaces de llegar a las vías respiratorias profundas) y el lavado bucal tras su administración protegen contra estos efectos.
• Ronquera, irritación de garganta. Desaparece al interrumpir el tratamiento, reducir dosis o descansar la voz. Fluticasona en comparación con budesonida o beclometasona a dosis 1:2 produce ligeras mejoras en la función pulmonar, pero se asocia a más efectos locales (faringitis).
Ocasionalmente, puede darse alguna reacción sistémica:
• Inhibición del eje hipotálamo-hipofisario-suprarrenal: los niños tratados con GCI a dosis bajas o medias pueden presentar efectos clínicamente insignificantes sobre el eje. En raras ocasiones se han notificado casos de supresión para fluticasona utilizada a dosis altas (>500 mcg/día hasta 1.500 mcg/día).
• Trastornos hormonales: la evidencia pone de manifiesto un retraso en el crecimiento de 1 cm durante el primer año de tratamiento en niños con asma leve o moderada. Sin embargo, este efecto no parece mantenerse en el tiempo.
En adultos, la evidencia pone de manifiesto que el uso de CGI no tiene apenas repercusión en la talla.
• Oculares: aunque dosis altas durante períodos largos podrían aumentar ligeramente la prevalencia de cataratas en ancianos, en adultos jóvenes y niños, las dosis bajas y moderadas no han demostrado tener efectos significativos en la incidencia de cataratas o glaucoma.
Otros datos relativos al seguimiento
El farmacéutico debe cerciorarse de que el paciente conoce el manejo de los inhaladores y la técnica de inhalación. Este es un aspecto básico en el tratamiento, ya que cuando los resultados no son los esperados, antes de cambiar el tratamiento se debe valorar el cumplimiento, la técnica de inhalación y los factores desencadenantes.
Uno de los objetivos principales de la atención farmacéutica en el paciente asmático será motivar al paciente para seguir con el tratamiento día tras día, ya que es la mejor manera de que el asma dificulte lo menos posible su vida cotidiana. Se debe insistir y recordar que los GCI son los medicamentos que ayudan a controlar su asma, ya que reducen la inflamación de las vías aéreas y disminuyen el efecto de los factores desencadenantes, pero que sólo serán efectivos si los toman todos los días.
Por su accesibilidad y proximidad a los pacientes, la farmacia es un entorno privilegiado para detectar algunos casos en los que el asma no está bien controlado. Si esto sucede, lo primero que debería hacer el farmacéutico es comprobar si el paciente está utilizando adecuadamente su medicación, revisando su adherencia al tratamiento, técnica de inhalación, uso de otros medicamentos En caso de que no se detecte ningún problema a ese nivel o si los hallazgos hacen necesaria la intervención del prescriptor, debe derivar al paciente a su médico.
Entre las causas de remisión al médico de un paciente asmático están la aparición de tos seca irritativa, ahogo, sibilancias y dolor torácico, sobre todo por la noche, así como la presencia de signos o síntomas de infección, ya que esta podría desestabilizar la enfermedad.
Además, se debe prestar especial atención a los cambios de medicación que se produzcan a lo largo del tratamiento ya que nos podemos encontrar ante diferentes situaciones:
• Cambio en la frecuencia de administración, de dos diarias a una o viceversa, especialmente en el asma leve estable.
• Introducción de un betaadrenérgico de acción larga (BALD), bien asociado en un mismo inhalador o bien utilizando dos dispositivos. En este último caso se debe recordar al paciente que primero debe administrarse el BALD y unos minutos después el GCI.
• Incremento de la dosis de GCI, adición de un inhalador con antileucotrienos o administración de teofilina o betaadrenérgicos orales (sólo en adultos).
También pueden producirse cambios entre los propios GCI, ante los que el farmacéutico debe prestar especial atención a posibles sobre o infradosificaciones. A este respecto beclometasona y budesonida son prácticamente equivalentes, por lo que debe considerarse una ratio 1:1 para la dosificación de ambos fármacos, aunque puede haber variaciones en función del dispositivo de inhalación utilizado. Fluticasona proporciona la misma actividad clínica a la mitad de dosis que los dos anteriores, por lo que debe considerarse una ratio 2:1. La mayor parte de casos de supresión adrenal se han asociado al uso de fluticasona a dosis superiores a las recomendadas, probablemente por no tener en cuenta esta equivalencia.
En general, en el seguimiento del asma el farmacéutico debe permanecer atento a la posible aparición de signos que pueden indicar un mal control de la enfermedad o la presencia de reacciones adversas como:
• Problemas de garganta u otros efectos secundarios que pueden llevar al paciente a tomar una decisión inadecuada, como abandonar el tratamiento por su cuenta.
• Presencia de síntomas nocturnos, que pueden indicar una falta de control del asma (sensación de ahogo, tos ) o la presencia de reacciones adversas (nerviosismo por BALD).
• Sobreutilización de broncodilatadores de acción corta. Es frecuente encontrar pacientes que abusan de este tipo de medicamentos, porque los necesitan para aliviar sus síntomas y consideran que es la única manera efectiva, tendiendo a infrautilizar los medicamentos preventivos. El farmacéutico debe vigilar la correcta utilización de los GCI, intentando mejorar su cumplimiento, la técnica de inhalación y derivando al médico en caso de sospechar una necesidad de ajuste de la medicación prescrita.
La utilización de un medidor de flujo espiratorio máximo (FEM) en la farmacia puede resultar de utilidad en el seguimiento
• Sobreutilización de broncodilatadores de acción larga.
• Incumplimiento de la medicación antiinflamatoria. La falta de adherencia a la medicación es un problema frecuente, en el que el farmacéutico puede ejercer un papel relevante, ya que está capacitado para ofrecer consejos (orales o escritos) sobre la importancia de la adherencia al tratamiento, para de este modo cambiar actitudes que pueden derivar en un mal control. Debemos insistir en la importancia de la utilización diaria de GCI para la prevención del asma y recordar que estos medicamentos no proporcionan un alivio inmediato. El paciente debe tener claro cuál es el medicamento preventivo y cuál el de rescate.
• Respuesta insuficiente a broncodilatadores de acción corta. En este sentido se debe tener en cuenta que si se tarda en alcanzar una respuesta rápida y sostenida durante un episodio agudo de asma, esta circunstancia podría deberse a una mala técnica de inhalación.
• Aparición de asma inducido por ejercicio. Es un signo que se presenta en un elevado porcentaje de pacientes, pero que tiene menor incidencia en aquellos que utilizan la medicación preventiva.
• Absentismo laboral o escolar. Su reducción mediante la intervención farmacéutica tiene una implicación directa en los costes económicos de la enfermedad, fundamentalmente contribuyendo al mejor uso de la medicación.
Finalmente, se debe considerar que la utilización de un medidor de flujo espiratorio máximo (FEM) en la farmacia puede ser un instrumento de utilidad en el seguimiento de la medicación del paciente asmático.
Puntos clave
• Los GCI son los medicamentos más efectivos para el asma tanto en niños como en adultos.
• Los corticoides inhalados son el tratamiento preventivo de elección tanto en niños como en adultos.
• Las mujeres asmáticas embarazadas deben seguir con el tratamiento. Budesonida es un medicamento de categoría B, y el resto de los GCI se encuadran en la categoría C de la FDAa,b.
• Los GCI no están contraindicados durante la lactancia.
• Los GCI utilizados de forma adecuada son medicamentos muy seguros.
• El incremento de dosis de GCI causa un aumento de los efectos adversos y pocos beneficios terapéuticos.
• Los efectos adversos más frecuentes son locales: candidiasis orofaríngea y ronquera.
• El farmacéutico debería informar a los pacientes acerca del buen perfil de seguridad de los GCI y de la necesidad de utilizarlos a las dosis adecuadas y sin interrumpir el tratamiento.
• El farmacéutico debe asegurarse de que el paciente conoce la técnica de inhalación y el manejo de los inhaladores.
• En el seguimiento del asma, el farmacéutico debe estar atento a los signos y síntomas que indican un mal control de la enfermedad.
Bibliografía general
Beers MH, Porter RS, Jones TV, Kaplan JL, Berkwits M Eds. El Manual Merck. Madrid: Elsevier; 2004.
Briggs GG, Freeman RK, Yaffe SJ. Drugs in Pregnancy and Lactation 6th ed. St. Louis: Facts and Comparisons; 2008.
CGCOF. Catálogo de Medicamentos 2011. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2011.
Fichas técnicas de los medicamentos. Disponibles en URL: http://www.aemps.gob.es/cima/ fichasTecnicas.do?metodo=detalleForm
Global Initiative for asthma. Global strategy for asthma Management and prevention 2010 Update. Disponible en http://www.ginasthma.org/pdf/GINA_Report_2010.pdf
Guía de práctica clínica sobre asma. Bilbao: Osakidetza; 2005. Disponible en: http:// www.respirar.org/pdf/gpcpv.pdf
Hansten PD. Horn JR. Drug Interactions. Analysis and management. Philadelphia: Lea & Febiger, 2008.
Tatro DS ed. Drug Interaction Facts. St Louis: Facts and Comparisons; 2008.
Tratamiento farmacológico del asma. Disponible en URL: http://www.fisterra.com/guiasclinicas/tratamiento-farmacologico-asma/
VVAA. Asma bronquial en adultos. Guía clínica de intervención farmacéutica, control y medidas preventivas. The Pharmaceutical Letter. 2009;11(15):133-47.
Notas
a. Categoría C de la FDA: riesgo demostrado. En la experimentación animal ha mostrado un efecto adverso sobre el feto pero no existen estudios adecuados en la mujer embarazada. Sólo deben usarse cuando los beneficios potenciales justifiquen los posibles riesgos fetales.
b. Categoría B de la FDA: sin riesgos informados. Son medicamentos que no han demostrado riesgo para el feto en la experimentación animal, aunque no existe información en la mujer embarazada.