Estimar cuántos de los pacientes ingresados en la UCI por un traumatismo serían candidatos a un programa de prevención secundaria por traumatismos relacionados con el consumo de alcohol y drogas mediante intervención motivacional breve y establecer qué factores impiden la realización de esta intervención.
MétodosSe incluyeron en el estudio todos los pacientes de entre 16 a 70años (n=242) ingresados en la UCI por lesiones traumáticas en 32meses no consecutivos (de noviembre de 2011 a marzo de 2015), coincidiendo con la implantación de un programa de cribado e intervención motivacional breve para traumatizados relacionados con el consumo de sustancias. El programa incluye el cribado de exposición a sustancias en el ingreso. Se recogieron prospectivamente variables sociodemográficas y clínicas.
ResultadosDel total de pacientes ingresados, a 38 (15,7%) no se les realizó la determinación a sustancias. Dieron resultado negativo 101 (49,5%) de los pacientes analizados. Las variables que en mayor proporción impedían la intervención entre los positivos fueron las secuelas neurológicas debidas al traumatismo (23 pacientes; 37,1%) y el trastorno psiquiátrico previo (18 pacientes; 29%). Ambas variables aparecieron asociadas al consumo: 9,9% negativos vs 22,3% positivos (p=0,001) y 3% negativos vs 17,5% positivos (p=0,016), respectivamente. El número de pacientes candidatos a intervención motivacional fue de 41, el 16,9% del total de ingresados.
ConclusionesCasi 2 de cada 10 pacientes fueron potenciales candidatos a la intervención. Los factores que en mayor proporción la impedían entre los positivos fueron los que aparecieron asociados al consumo. La mortalidad en la UCI se asoció con el incumplimiento del protocolo de cribado.
To estimate how many of the trauma patients admitted to ICU would be candidates for a secondary prevention programme for trauma related to alcohol or drug use by brief motivational intervention and to define what factors prevent that intervention being performed.
MethodsAll 16-70year old trauma patients (n=242) admitted to ICU in 32 non-consecutive months (November 2011 to March 2015) were included in the study, coinciding with the implementation of a screening and brief motivational intervention programme for trauma patients related to substance consumption. The programme includes screening for exposure to substances at admission. Sociodemographic and clinical variables were collected prospectively.
ResultsThe screening for substances was not performed in 38 (15.7%) of all admitted patients. Of the patients screened, 101 (49.5%) were negative. The variables that in greater proportion impeded intervention between screening positive patients were neurological damage due to the trauma with 23 patients (37.1%) and prior psychiatric disorder with 18 (29%). Both variables were associated with substance consumption: negatives 9.9% vs positive 22.3% (P=.001) and negatives 3% vs positive 17.5% (P=.016) respectively. The number of candidates for motivational intervention was 41, 16.9% of all admitted patients.
ConclusionsAlmost 2 out of 10 patients were potential candidates. The factors that in a greater proportion precluded the intervention were the same as those associated with consumption. Mortality in ICU was associated with non-compliance with the screening protocol.
La elección de un «momento propicio de enseñanza», para adopción de medidas encaminadas a la prevención y promoción de la salud, ha demostrado ser una estrategia efectiva. En esta dirección, los programas encaminados a la detección de alcohol y drogas en pacientes que son ingresados en un hospital por un traumatismo, y la posterior realización de una intervención motivacional breve durante la estancia hospitalaria, son iniciativas basadas en la evidencia que logran la disminución o abandono del consumo. Sin embargo, existen dudas de que este tipo de medidas puedan ser llevadas a cabo con éxito en entornos de cuidados intensivos, debido a las características de los pacientes ingresados.
Este trabajo analiza las situaciones que impiden la intervención motivacional breve en pacientes de trauma ingresados en una unidad de cuidados intensivos, para estimar cuántos de los pacientes se beneficiarían de esta técnica, describiendo cuáles son los factores que impiden la realización de esta intervención.
Implicaciones del estudioLa realización de intervenciones enfermeras de prevención secundaria en pacientes con traumatismo supone una oportunidad de desarrollo profesional basado en la evidencia y dentro de nuestro marco competencial. Un mayor conocimiento de la cantidad y de las características de los pacientes de cuidados intensivos que podrían beneficiarse de un programa de cribado e intervención motivacional breve debería animar al desarrollo de iniciativas encaminadas a la implantación de este tipo de programas, en coordinación con otros profesionales y unidades hospitalarias, así como impulsar nuevas investigaciones que profundicen en el conocimiento del impacto de estas iniciativas.
En ocasiones un término acuñado en inglés tiene difícil traducción a nuestra lengua, y esto ocurre con la expresión «teachable moment». Esta expresión puede traducirse como un «momento propicio de enseñanza» y se define, en ciencias de la salud, como una situación o conjunto de circunstancias que lleva a un individuo a modificar su comportamiento de salud de manera positiva1. Aprovechar la especial receptibilidad para la adopción de cambios de conducta que provoca la vivencia de ciertas situaciones ha sido intuitivamente aceptado como un foco importante para clínicos e investigadores interesados en la promoción y la educación para la salud, por lo que la efectividad de elegir el momento adecuado ha sido estudiada en múltiples contextos y situaciones2-13.
A veces es una condición positiva la que puede ser utilizada para la adopción de conductas de salud, como un embarazo4,10. Sin embargo, en otras ocasiones es la experiencia de efectos adversos relacionados con hábitos nocivos para la salud la que nos brinda la oportunidad de ayudar a nuestros pacientes a adoptar medidas efectivas de cambio de comportamiento. Un claro ejemplo son los pacientes que ingresan por enfermedades respiratorias relacionadas con el consumo de tabaco2, los que han sufrido un episodio cardiaco6,8 o los que han sufrido un traumatismo relacionado con el abuso de alcohol y/o el consumo de drogas14,15. En este sentido, existe evidencia de que el ingreso hospitalario supone una interrupción temporal de hábitos nocivos y que, por tanto, se genera una «ventana de oportunidad»16 para adoptar iniciativas que inicien el cambio.
Siguiendo esta línea, los programas Screening, Brief Intervention, and Referral to Treatment (SBIRT)17, para el cribado sistemático de alcohol, drogas y psicofármacos en traumatizados, la intervención (motivacional) breve y la derivación a tratamiento específico para las personas con problemas más severos han sido recomendados como un enfoque integral, basado en la evidencia en salud pública, para abordar la problemática del abuso de alcohol y el uso indebido de drogas18.
Una intervención motivacional breve (IMB)19 consiste en una entrevista semiestructurada de aproximadamente 30min que pretende lograr el cambio en algún comportamiento para promover estilos de vida más saludables. La IMB ha mostrado ser efectiva, y por ello en la actualidad se está estudiando su aplicación en diversos trastornos como diabetes20, obesidad21 y el consumo de tabaco22. Sin embargo, el ámbito de aplicación más extendido es el de las drogodependencias23.
La combinación del uso de la IMB, sumado a los beneficios de elegir el momento adecuado durante la estancia hospitalaria, podría estar detrás del éxito de los programas SBIRT. Sin embargo, aún existen dudas sobre qué tipo de ingresos deben considerarse como un momento propicio de enseñanza (ingresos en urgencias, unidades de cuidados intensivos [UCI], planta de hospitalización).
En nuestro país, un estudio piloto para la implantación de un programa de cribado de alcohol e intervención en lesionados de tráfico llevado a cabo en un servicio de urgencias concluyó que las dificultades para implantar este tipo de programas en urgencias eran patentes24. Por otro lado, parece evidente que las probabilidades de éxito aumentan si estas iniciativas se desarrollan en las plantas de hospitalización25, donde es más probable que existan un mayor número de «ventanas de oportunidad». Sin embargo, es en las UCI donde podrían encontrarse las oportunidades de mayor calidad12. En la UCI la gravedad de la situación sufrida coloca a la persona en una situación ideal para, con la ayuda necesaria, comenzar a adoptar medidas para el cambio. Aunque esta misma gravedad y las secuelas que se relacionan con ella son lo que podría impedir que un número suficiente de pacientes se beneficiara de un programa de cribado e intervención motivacional.
En base a lo anteriormente expuesto, se planteó este estudio con los siguientes objetivos:
- -
Determinar el porcentaje de pacientes ingresados en una UCI por traumatismo candidatos a un protocolo de cribado sistemático de consumo de sustancias y a IMB.
- -
Estimar los factores más prevalentes de no cumplimiento del protocolo del cribado + IMB en los pacientes con traumatismo.
- -
Analizar las diferencias en las características sociodemográficas y clínicas de los pacientes en los que no se cumplió el protocolo con las de los pacientes en los que sí se realizó.
Se llevó a cabo un estudio observacional analítico prospectivo realizado en la UCI del Complejo Hospitalario Universitario de Granada.
SujetosLos sujetos fueron seleccionados gracias a un proyecto de implantación de un programa de prevención secundaria de traumatismos potencialmente asociados al consumo de alcohol, drogas y psicofármacos. Este protocolo, aprobado por el Comité de Ética del Hospital, tiene como objetivo el cribado sistemático de la presencia de estas sustancias a todos los pacientes de entre 16 a 70años de edad que ingresen por un traumatismo, a fin de que los pacientes con un resultado positivo reciban IMB y/o sean derivados para una atención especializada18 previo consentimiento informado.
Los pacientes ingresados en la UCI eran candidatos primero al protocolo de cribado y después al de IMB cuando cumplían con los siguientes criterios de selección:
Criterios de inclusión en el programa de cribado- -
Ingreso por un traumatismo.
- -
Edad de 16-70años.
- -
Fallecimiento.
- -
Traslado inmediato a otro centro.
- -
Secuelas neurológicas.
- -
Lesión medular.
- -
Trastorno psiquiátrico previo.
Durante el periodo del estudio, el programa permaneció activo durante 32meses no consecutivos (debido a las discontinuidad de las fuentes de financiación): de noviembre de 2011 a octubre de 2012, de junio de 2013 a noviembre de 2013 y de junio de 2014 a marzo de 2015. Por tanto, la población elegible para este estudio fueron todos los pacientes ingresados en la UCI por lesiones traumáticas durante los períodos en los que estuvo activo dicho programa.
Recogida de datos y variablesFactores que impiden la realización de la IMBPara este estudio se definieron en el total de pacientes ingresados los factores que impedían la realización de la intervención motivacional:
- -
Incumplimiento del protocolo de cribado de sustancias.
- -
Resultado negativo a sustancias.
- -
Criterios de exclusión de la IMB entre los positivos a sustancias.
La recogida de las muestras se llevó a cabo al ingreso en UCI; el protocolo de nuestro hospital determina que la atención al trauma grave se lleve a cabo en la unidad de intensivos previa estabilización del paciente en urgencias si fuera necesario. La exposición al alcohol se determinó mediante cromatografía de gases, considerando resultado positivo un nivel de alcohol en sangre superior o igual a 0,3g/l. La presencia de drogas ilícitas (cannabis, cocaína, anfetaminas, metanfetaminas, heroína) y psicofármacos (benzodiacepinas, opiáceos recetados, barbitúricos y antidepresivos tricíclicos) se detectó mediante test de orina por inmunoanálisis de fluorescencia (LifeSign StatusFirst®)26. Para diferenciar a los pacientes con resultados positivos a benzodiacepinas y opiáceos debido a la administración de fármacos por los servicios de emergencias prehospitalarios o en urgencias de aquellos cuyo consumo ocurrió previo al traumatismo, se llevó a cabo la revisión de la historia clínica (hospitalaria y prehospitalaria) de todos los pacientes ingresados y entrevistas con los pacientes o sus familiares.
Otras variables sociodemográficas y clínicas incluidasPara definir la población de estudio y el análisis de los factores, durante la estancia del paciente en la UCI se recogieron de forma prospectiva: la edad, el sexo, el mecanismo lesional (accidente de tráfico, accidente deportivo, agresión, caídas al mismo nivel, caídas desde altura, golpes-cortes y otros mecanismos), la gravedad del traumatismo medida mediante el Injury Severity Score (ISS)27, el tiempo de estancia en la UCI y la mortalidad en la UCI.
Análisis de los datosPara analizar los factores que impidieron la IMB, en primer lugar se compararon las principales características demográficas y clínicas entre los pacientes con cribado realizado y en los que se incumplió el protocolo de cribado de sustancias, con el fin de determinar si alguna de estas variables aparecía asociada a dicho incumplimiento. Para calcular el total de pacientes candidatos a las IMB, al total de pacientes ingresados se le restaron los pacientes no cribados, los pacientes con resultado negativo a sustancias y los positivos que cumplían los criterios de exclusión de la IMB.
Para determinar qué características aparecían relacionadas con la detección del consumo y si existían diferencias en la distribución de los criterios de exclusión según el resultado positivo o negativo a sustancias, se compararon estas variables según la exposición. Por último, se compararon las características demográficas y clínicas entre los pacientes agrupados en función a si eran candidatos o no a la IMB, para así poder determinar las variables asociadas a la disponibilidad para intervención que podían dificultarla.
Para los análisis estadísticos, tras comprobar, mediante la prueba de Shapiro Wilk, la falta de normalidad en la distribución de las variables cuantitativas, se utilizaron la mediana y el rango intercuartílico [RIC] como medidas de tendencia central y dispersión, aplicando, para la comparación de estas variables, la prueba U de Mann-Whitney. Para examinar la asociación de variables categóricas se utilizó el test chi-cuadrado de Pearson. Todos los análisis fueron realizados mediante el programa SPSS 20.0 para Windows (SPSS, Chicago, IL), considerando significativos valores de p<0,05.
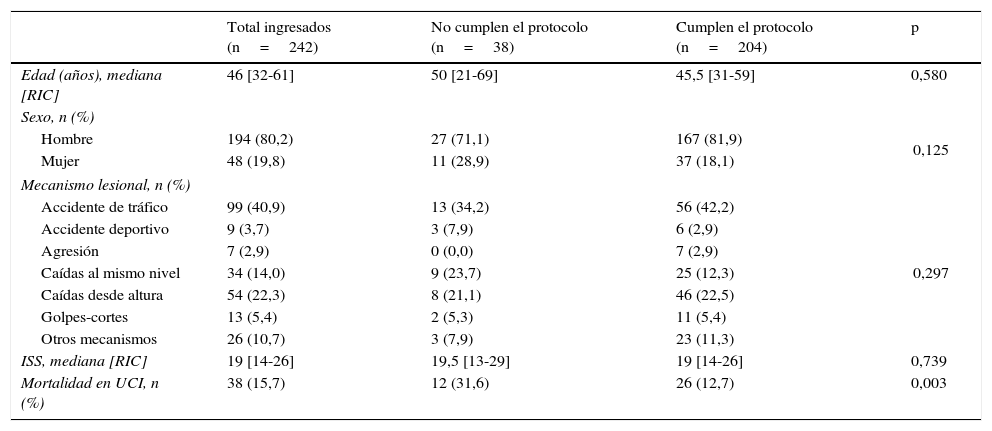
ResultadosDel total de pacientes ingresados (n=242), a 38 (15,7%) no se les realizó la determinación de alcohol, drogas y psicofármacos al ingreso, por incumplimiento del protocolo por parte del equipo de guardia, por lo que el número de pacientes analizados a sustancias fue de 204 (84,3%). En la comparación en la distribución de las variables entre los pacientes no analizados y los analizados (tabla 1) se encontró que, en estos últimos, la mortalidad fue significativamente menor (31,6% vs 12,7%; p<0,003).
Comparación de las principales características de los pacientes ingresados según el cumplimiento del protocolo de cribado de sustancias
| Total ingresados (n=242) | No cumplen el protocolo (n=38) | Cumplen el protocolo (n=204) | p | |
|---|---|---|---|---|
| Edad (años), mediana [RIC] | 46 [32-61] | 50 [21-69] | 45,5 [31-59] | 0,580 |
| Sexo, n (%) | ||||
| Hombre | 194 (80,2) | 27 (71,1) | 167 (81,9) | 0,125 |
| Mujer | 48 (19,8) | 11 (28,9) | 37 (18,1) | |
| Mecanismo lesional, n (%) | ||||
| Accidente de tráfico | 99 (40,9) | 13 (34,2) | 56 (42,2) | 0,297 |
| Accidente deportivo | 9 (3,7) | 3 (7,9) | 6 (2,9) | |
| Agresión | 7 (2,9) | 0 (0,0) | 7 (2,9) | |
| Caídas al mismo nivel | 34 (14,0) | 9 (23,7) | 25 (12,3) | |
| Caídas desde altura | 54 (22,3) | 8 (21,1) | 46 (22,5) | |
| Golpes-cortes | 13 (5,4) | 2 (5,3) | 11 (5,4) | |
| Otros mecanismos | 26 (10,7) | 3 (7,9) | 23 (11,3) | |
| ISS, mediana [RIC] | 19 [14-26] | 19,5 [13-29] | 19 [14-26] | 0,739 |
| Mortalidad en UCI, n (%) | 38 (15,7) | 12 (31,6) | 26 (12,7) | 0,003 |
RIC: rango intercuartil; ISS: Injury Severity Score.
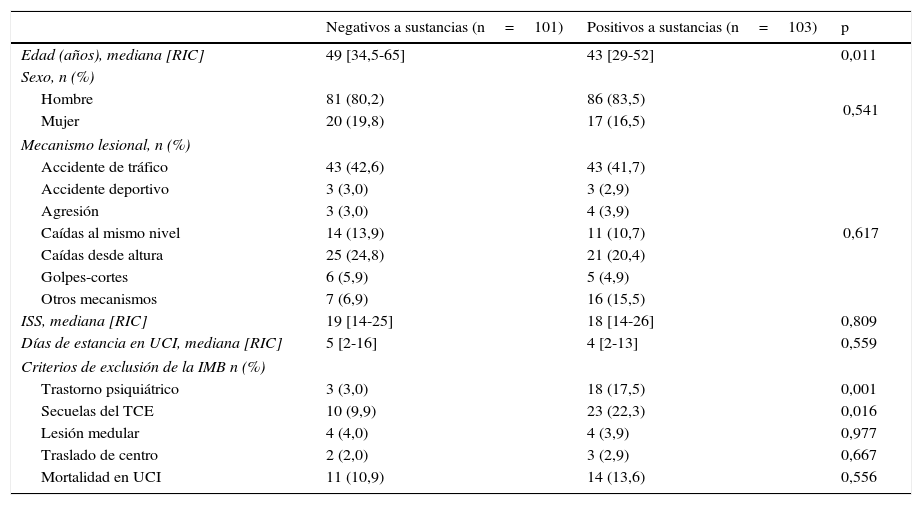
De los pacientes analizados, 101 (49,5%) dieron resultado negativo a sustancias. Entre los positivos, la sustancia más frecuentemente encontrada fue el alcohol en 76 pacientes (37,3% del total de analizados), seguida de las benzodiacepinas en 31 (15,7%), cannabis en 25 (12,3%), cocaína en 12 (5,9%), antidepresivos tricíclicos en 6 (2,9%), opiáceos no administrados en el hospital ni por emergencias prehospitalarias en 6 (2,9%), metadona en 4 (2%), barbitúricos en 3 (1,5%) y anfetaminas en 2 (1,0%).
Entre los pacientes positivos a sustancias, cumplieron criterios de exclusión de la IMB 62 pacientes: 14 (22,6% del total de positivos excluidos) fallecieron en la UCI, 3 (4,8%) fueron trasladados a otro centro, 23 (37,1%) sufrieron secuelas neurológicas debidas a un traumatismo craneoencefálico (TCE), 4 (6,4%) presentaron lesión medular y 18 (29%) padecían algún trastorno psiquiátrico diagnosticado. Por tanto, el número de pacientes candidatos a la IMB fue de 41, el 16,9% del total de pacientes ingresados de entre 16 a 70años.
En las características demográficas y clínicas de los grupos de negativos versus positivo a sustancias (tabla 2) encontramos que la mediana de edad fue 6años menor entre los pacientes positivos a alguna de las drogas analizadas (p<0,011). Los trastornos psiquiátricos y las secuelas neurológicas debidas a un TCE fueron las variables que aparecieron significativamente asociadas al consumo de sustancias, siendo además los motivos por los que se excluyeron un mayor número de candidatos a IMB de entre los positivos a sustancias.
Comparación de características de los pacientes según el resultado del cribado de sustancias
| Negativos a sustancias (n=101) | Positivos a sustancias (n=103) | p | |
|---|---|---|---|
| Edad (años), mediana [RIC] | 49 [34,5-65] | 43 [29-52] | 0,011 |
| Sexo, n (%) | |||
| Hombre | 81 (80,2) | 86 (83,5) | 0,541 |
| Mujer | 20 (19,8) | 17 (16,5) | |
| Mecanismo lesional, n (%) | |||
| Accidente de tráfico | 43 (42,6) | 43 (41,7) | 0,617 |
| Accidente deportivo | 3 (3,0) | 3 (2,9) | |
| Agresión | 3 (3,0) | 4 (3,9) | |
| Caídas al mismo nivel | 14 (13,9) | 11 (10,7) | |
| Caídas desde altura | 25 (24,8) | 21 (20,4) | |
| Golpes-cortes | 6 (5,9) | 5 (4,9) | |
| Otros mecanismos | 7 (6,9) | 16 (15,5) | |
| ISS, mediana [RIC] | 19 [14-25] | 18 [14-26] | 0,809 |
| Días de estancia en UCI, mediana [RIC] | 5 [2-16] | 4 [2-13] | 0,559 |
| Criterios de exclusión de la IMB n (%) | |||
| Trastorno psiquiátrico | 3 (3,0) | 18 (17,5) | 0,001 |
| Secuelas del TCE | 10 (9,9) | 23 (22,3) | 0,016 |
| Lesión medular | 4 (4,0) | 4 (3,9) | 0,977 |
| Traslado de centro | 2 (2,0) | 3 (2,9) | 0,667 |
| Mortalidad en UCI | 11 (10,9) | 14 (13,6) | 0,556 |
IMB: intervención motivacional breve; ISS: Injury Severity Score; RIC: rango intercuartil; TCE: traumatismo craneoencefálico.
Negativos: ninguna sustancia detectada; Positivos: positivos a cualquier sustancia.
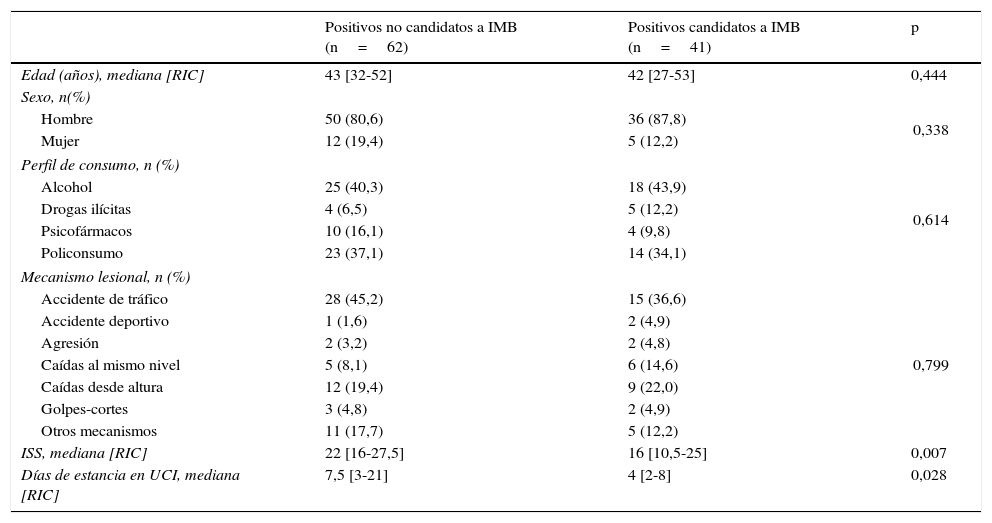
En cuanto a la comparación de las características de los pacientes candidatos y no candidatos a IMB (tabla 3), detectamos una gravedad del traumatismo 6 puntos de ISS menor en los candidatos (p<0,007) y una mediana de días de estancia en la UCI 3,5días más corta (p<0,028). No hay diferencias en la distribución del mecanismo lesional, siendo los accidentes de tráfico los más frecuentes en todos los grupos. El perfil de consumo de sustancias fue mayoritariamente de alcohol (43,9%), seguido de policonsumo (34,1%).
Comparación de características de los pacientes según si fueron o no candidatos a la intervención motivacional breve
| Positivos no candidatos a IMB (n=62) | Positivos candidatos a IMB (n=41) | p | |
|---|---|---|---|
| Edad (años), mediana [RIC] | 43 [32-52] | 42 [27-53] | 0,444 |
| Sexo, n(%) | |||
| Hombre | 50 (80,6) | 36 (87,8) | 0,338 |
| Mujer | 12 (19,4) | 5 (12,2) | |
| Perfil de consumo, n (%) | |||
| Alcohol | 25 (40,3) | 18 (43,9) | 0,614 |
| Drogas ilícitas | 4 (6,5) | 5 (12,2) | |
| Psicofármacos | 10 (16,1) | 4 (9,8) | |
| Policonsumo | 23 (37,1) | 14 (34,1) | |
| Mecanismo lesional, n (%) | |||
| Accidente de tráfico | 28 (45,2) | 15 (36,6) | 0,799 |
| Accidente deportivo | 1 (1,6) | 2 (4,9) | |
| Agresión | 2 (3,2) | 2 (4,8) | |
| Caídas al mismo nivel | 5 (8,1) | 6 (14,6) | |
| Caídas desde altura | 12 (19,4) | 9 (22,0) | |
| Golpes-cortes | 3 (4,8) | 2 (4,9) | |
| Otros mecanismos | 11 (17,7) | 5 (12,2) | |
| ISS, mediana [RIC] | 22 [16-27,5] | 16 [10,5-25] | 0,007 |
| Días de estancia en UCI, mediana [RIC] | 7,5 [3-21] | 4 [2-8] | 0,028 |
ISS: Injury Severity Score; RIC: rango intercuartil.
Alcohol: positivos solo a alcohol; Drogas ilícitas: positivos a cannabis, cocaína, anfetaminas, metanfetaminas y/o heroína; Policonsumo: positivos a una combinación de 2 o más sustancias de varios de los grupos anteriores; Psicofármacos: positivos a benzodiacepinas, opiáceos recetados, barbitúricos y/o antidepresivos tricíclicos.
Los resultados del presente estudio muestran que el 16,9% de total de pacientes de entre 16 a 70años ingresados en la UCI por un traumatismo serían candidatos a un programa de cribado sistemático de alcohol, drogas y psicofármacos para la realización de una IMB aprovechando el momento propicio de enseñanza que supone el ingreso en estas unidades. Los factores que en mayor proporción impedían la intervención entre los pacientes con resultado positivo a sustancias coincidieron con los que estaban significativamente vinculados con el consumo: las secuelas neurológicas debidas al traumatismo y los trastornos psiquiátricos previos. La mortalidad en la UCI se relacionó con el incumplimiento del protocolo de cribado.
El papel del alcohol como uno de los principales factores de riesgo a la hora de sufrir un traumatismo es bien conocido28, así como el de otras drogas diferentes al alcohol, como el cannabis, la cocaína, las anfetaminas y otras sustancias estimulantes29-33, e incluso psicofármacos con o sin receta, como las benzodiacepinas o los derivados opiáceos34,35. Estas investigaciones concluyen que la exposición al alcohol y/o a otras drogas conlleva un mayor riesgo de sufrir un traumatismo, independientemente del mecanismo lesional (accidente de tráfico, caídas, etc.). Además, el consumo de estas sustancias y la reincidencia de traumatismos están fuertemente asociados28,36.
Existe evidencia de que la IMB es una herramienta útil para luchar contra esta problemática. La IMB no solo podría disminuir el consumo23, sino que además hay datos que sugieren que puede reducir la reincidencia de traumatismos hasta en un 50%37, por lo que la implantación de programas SBIRT en centros de trauma ha demostrado ser una medida coste-efectiva38, lo que ha llevado a países como Estados Unidos a adoptar estos programas, como requisito obligatorio para acreditar centros de traumatología como de NivelI39.
Aunque la utilidad de los programas basados en SBIRT en pacientes traumatizados parece evidente, su implantación en las UCI está en entredicho por parte de algunos autores12. El argumento esgrimido es que, dado que la adopción de medidas debe basarse en la evidencia40, la cantidad de evidencia que apoya la inclusión de SBIRT en pacientes de UCI es insuficiente, incluyendo criterios de coste-efectividad, por lo que los esfuerzos deben centrarse en identificar los obstáculos para su implantación. En nuestro trabajo hemos detectado que las variables que se asocian con un resultado positivo a sustancias (trastorno psiquiátrico y secuelas neurológicas) son, precisamente, las que en mayor porcentaje impiden la realización de la IMB entre los positivos a sustancias (29 y 37,1%, respectivamente). El conocimiento de estos factores podría facilitar el diseño de estrategias para la optimización de los recursos, que podría inclinar la balanza a favor de la implantación de programas de cribado e IMB en UCI.
Por otro lado, las características de los pacientes candidatos a la intervención dibujan un perfil de paciente que es un hombre de mediana edad (42años), consumidor de alcohol o combinados, que sufrió un accidente de tráfico y que permaneció en cuidados intensivos durante una mediana de 4días. La gravedad del traumatismo es, lógicamente, menor en comparación con el grupo de no candidatos, pues la mortalidad se concentra íntegramente en este último. Una menor gravedad podría explicar que la mediana de los días de estancia en la UCI sea menor (4 vs 7,5) en el grupo de candidatos, lo que reduce la «ventana de oportunidad» de IMB.
Este estudio cuenta con la fortaleza de haberse realizado auspiciado por un programa pionero en nuestro país, donde nuestro grupo de investigación multidisciplinar, compuesto por enfermeros, médicos y psicólogos, lleva más de 5años trabajando para la implantación de un programa basado en SBIRT para pacientes con traumatismos asociados al consumo de sustancias que ingresen en la UCI o en planta, con la edad (16 a 70 años) como único criterio de selección para el cribado de alcohol, drogas y psicofármacos. Esto ha permitido que al 84,3% de los pacientes ingresados en la UCI se les hayan practicado estas determinaciones. Sin embargo, el mayor número de fallecidos en el grupo de pacientes no analizados (31,6% vs 12,7%) indica que los pacientes que fallecen están infrarrepresentados en la estimación. Esto puede deberse a un mayor incumplimiento, por parte del equipo de guardia, del protocolo de cribado de traumatizados con mayor frecuencia en los pacientes fallecidos, sobre todo en aquellos cuya gravedad en el ingreso podría retrasar el cumplimiento hasta que, a causa del fallecimiento, este ya no tuviera sentido.
Otra fortaleza importante del presente estudio es que se han diferenciado, mediante consulta de la historia clínica (hospitalaria y prehospitalaria) y entrevistas con los pacientes o sus familiares, a los pacientes cuyo resultado positivo a benzodiacepinas y opiáceos fue el resultados de la atención médica del traumatismo, de aquellos pacientes que consumían estas sustancias previamente. Esto nos ha permitido no tener que descartar a todos los pacientes positivos a estos grupos de fármacos tan frecuentes en el manejo del paciente con traumatismos.
Pese a las dificultades de intervención en pacientes de la UCI, creemos que la evidencia apoya la necesidad de implantación de programas SBIRT que aprovechen la eficacia contrastada de la IMB aplicada en el momento adecuado, mediante la suma de esfuerzos a diferentes niveles (urgencias, UCI, hospitalización) y con la coordinación de los distintos profesionales implicados, teniendo, las enfermeras, por sus características profesionales, un papel muy relevante en la aplicación de la IMB, refrendada además por la evidencia41-43.
Es importante señalar que, tal y como ocurrió en experiencias anteriores24, las barreras que dificultan la implantación de programas SBIRT no solo son la mala elección del momento adecuado y deficiencias en la información y formación de los profesionales implicados, sino que la falta de recursos, bien en forma de colaboración externa o mediante disponibilidad de tiempo por parte de la plantilla de enfermería, resulta determinante. La implicación por parte de instituciones, tanto gubernamentales mediante la dotación de medios, como de sociedades científicas con la difusión y recomendación de estos programas, supondría un respaldo muy valioso que podría aumentar la probabilidad de éxito de iniciativas basadas en la evidencia científica.
Entre las limitaciones presentes en nuestro estudio se encuentra la de no haber podido incluir en la estimación a los pacientes mayores de 70años y menores de 16años, dado que el protocolo de cribado del hospital no lo contempla, quedando limitado el espectro de detección. La decisión de adoptar esta franja de edad, por parte del proyecto de implantación del programa de cribado e IMB, viene determinada por los siguientes factores:
- -
La patología traumática en tramos de edad por encima de 70años difiere fuertemente del resto (predominan las caídas con fracturas frecuentemente espontáneas de cadera)44.
- -
La prevalencia de consumo de alcohol y drogas ilegales suele ser muy inferior en los extremos de edad, lo que hace poco eficientes los programas de cribado fuera de este rango17.
- -
Existe evidencia de que las características cognitivas fuera de este tramo de edad pueden ser una limitación importante a la hora de llevar a cabo una intervención motivacional de este tipo45,46.
Debido al diseño de este estudio, no es posible conocer cuántos de los candidatos hubieran finalmente rechazado la intervención, lo que supone una limitación a la hora de estimar con exactitud el número de pacientes que finalmente se hubieran beneficiado de la misma, por lo que estos datos deben interpretarse con precaución.
ConclusionesCasi 2 de cada 10 pacientes ingresados en la UCI por un traumatismo podrían beneficiarse de un programa de cribado e IMB, siendo las variables que en mayor proporción impiden la realización de la intervención, entre los positivos a sustancias, las secuelas neurológicas debidas al traumatismo y los trastornos psiquiátricos previos. La mortalidad en la UCI apareció asociada con el incumplimiento del protocolo de cribado, con un porcentaje de fallecidos entre los pacientes en los que el protocolo no se cumplió significativamente mayor que en los pacientes en los que sí se realizó.
El conocimiento de las barreras que impiden la intervención motivacional en la UCI puede ayudar a la adopción de estrategias más optimizadas de implantación de programas de promoción de salud mediante IMB en pacientes ingresados por un traumatismo en estas unidades, dirigidas a fomentar el abandono o disminución del consumo se sustancias y/o el abandono de conductas de riesgo de traumatismo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEste estudio ha sido parcialmente financiado por la Dirección General de Tráfico (Proyecto: Asistencia técnica para la implementación de Intervención Motivacional en accidentes relacionados con el alcohol y las drogas, Ref. 0100DGT22389) y por la Consejería de Salud de la Junta de Andalucía (Proyecto: Eficacia de la Intervención Motivacional Breve en el tratamiento de los pacientes ingresados por accidentes de tráfico relacionados con el consumo de drogas, Ref. PI-0691-2013).
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
A todo el equipo multidisciplinar de la unidad de cuidados intensivos del antiguo Hospital de Traumatología de Granada, por su implicación y participación en la implantación del protocolo de cribado e intervención motivacional breve.
Segundo premio a la mejor comunicación oral presentada en el XLII Congreso Nacional de la Sociedad Española de Enfermería Intensiva y Unidades Coronarias (SEEIUC), 19-22 de junio 2016, Valencia.