Los pacientes ingresados en unidades de cuidados intensivos son susceptibles de complicaciones pulmonares por múltiples causas (enfermedad de base, inmovilización, riesgo de infección, etc.). La principal intervención para prevenirlas y tratarlas es la fisioterapia respiratoria (FR), práctica habitual en el día a día de enfermería. Por ello se realizó esta revisión bibliográfica, con el objetivo de describir los métodos de FR más eficaces para la prevención y tratamiento de las complicaciones pulmonares en los pacientes ingresados en unidades de cuidados intensivos, diferenciando paciente intubado y no intubado.
MetodologíaSe llevó a cabo una revisión narrativa de la literatura en las bases de datos Pubmed, Cinahl y Cochrane Library. Los límites fueron el idioma, la evidencia de los últimos 15 años y la edad.
ResultadosLas técnicas de expansión pulmonar, tos, vibración, percusión, drenaje postural, espirometría incentivada y los sistemas oscilatorios y no oscilatorios presentan controversia en cuanto a la eficacia como método de fisioterapia respiratoria. En cambio, la ventilación mecánica no invasiva muestra clara evidencia de su beneficio. En el paciente intubado, la hiperinsuflación manual y la aspiración de secreciones son métodos eficaces para la prevención de complicaciones respiratorias. El resto de métodos de FR aplicados de forma aislada no han demostrado una clara eficacia.
Discusión y conclusionesLas técnicas de FR que han demostrado mejores resultados son la ventilación mecánica no invasiva para el paciente no intubado y la hiperinsuflación manual para el paciente intubado. Respecto al resto de técnicas existe mayor controversia. En ambos grupos de pacientes, la literatura muestra que la terapia combinada es la más eficaz.
Patients in intensive care unit are susceptible to complications due to different causes (underlying disease, immobilisation, infection risk…) The current main intervention in order to prevent these complications is respiratory physiotherapy, a common practice for nurses on a daily basis. Therefore, we decided to carry out this bibliographic review to describe the most efficient respiratory physiotherapy methods for the prevention and treatment of lung complications in patients in intensive care, taking into account the differences between intubated and non-intubated patients.
MethodologyThe bibliographic narrative review was carried out on literature available in Pubmed, Cinahl and Cochrane Library. The established limits were language, evidence over the last 15 years and age.
ResultsTechniques involving lung expansion, cough, vibration, percussion, postural drainage, incentive inspirometry and oscillatory and non-oscillatory systems are controversial regarding their efficacy as respiratory physiotherapy methods. However, non-invasive mechanical ventilation shows clear benefits. In the case of intubated patients, manual hyperinflation and secretion aspirations are highly efficient methods for the prevention of the potential complications mentioned above. In this case, other RP methods showed no clear efficiency when used individually.
DiscusSion and conclusionsNon-invasive mechanical ventilation (for non-intubated patients) and manual hyperinflation (for intubated patients) proved to be the respiratory physiotherapy methods with the best results. The other techniques are more controversial and the results are not so clear. In both types of patients this literature review suggests that combined therapy is the most efficient.
Los pacientes ingresados en unidades de cuidados intensivos son susceptibles de complicaciones pulmonares por múltiples causas (enfermedad de base, inmovilización, riesgo de infección, etc.). La principal intervención para prevenirlas y tratarlas es la fisioterapia respiratoria. Aunque es una práctica habitual en las unidades de cuidados intensivos, hay controversia sobre la eficacia de las diferentes técnicas.
Esta revisión pretende conocer las diferentes técnicas de fisioterapia respiratoria y la eficacia de las mismas en los pacientes de las unidades de cuidados intensivos tanto en el paciente intubado como en el extubado para en la práctica poder seleccionar las técnicas más beneficiosas.
Implicaciones del estudioConocer los diferentes ejercicios de fisioterapia respiratoria permite elaborar un plan de cuidados que recoja las técnicas más beneficiosas adecuándose a cada paciente.
Comprender los beneficios de los diferentes ejercicios nos ayuda a profundizar en la importancia de los mismos y su impacto en el paciente crítico, siendo necesaria la formación del equipo multidisciplinar y alumnas de postgrado.
Con relación a los ejercicios en los que la bibliografía encuentra que hay controversia, serían recomendables futuras investigaciones que estudiaran estos ejercicios.
Es habitual, en las unidades de cuidados intensivos (UCI), el ingreso de pacientes postoperados de cirugía cardiovascular, torácica o abdominal, así como los que presentan procesos agudos como sepsis o fallo respiratorio, entre otros. Todos ellos pueden desarrollar alteración en la oxigenación y/o ventilación1–6. Además, son susceptibles de complicaciones respiratorias debido a la enfermedad basal, la inmovilidad y las infecciones nosocomiales7,8. Las complicaciones más frecuentes son atelectasias, neumonía, derrame pulmonar e infección traqueobronquial9–14, siendo la neumonía la principal causa de mortalidad10,11,15,16. Estas se deben a respiraciones superficiales, al aumento de secreciones, a la disminución de la compliance pulmonar y a cambios en el tono muscular y en el parénquima pulmonar2,3,5,7,11,13,17–19. Otros factores, como el dolor, los efectos anestésicos residuales20 y el encamamiento durante períodos prolongados8,21, contribuyen a su desarrollo1,2,11. Se han encontrado porcentajes muy variados (2-88%) con relación a la incidencia de complicaciones en pacientes posquirúrgicos2,9,11. En el paciente intubado, se recogen 12 episodios de neumonía por 1.000 días de ventilación mecánica22. Estas complicaciones presentan altas tasas de morbimortalidad, incremento de los costes de hospitalización y aumento de días de estancia hospitalaria2,3,5,9,13–15,20,21,23–25.
Para prevenir o minimizar todas estas complicaciones pulmonares, la fisioterapia respiratoria (FR) representa un papel fundamental3,5,9,26 en las UCI8,23,27. La FR es uno de los componentes de la rehabilitación respiratoria28,29, intervención multidisciplinar que engloba, además, la evaluación del paciente, el ejercicio muscular, la educación, la intervención nutricional y el apoyo psicosocial28–31. Debido a que su aplicación es prolongada en el tiempo, y la mayoría de las veces la estancia del paciente en UCI es menor que la duración del programa completo, no es posible llevarla a cabo. Por ello, este estudio está centrado exclusivamente en la FR. Esta incluye una serie de técnicas cuyo objetivo general es mejorar la ventilación regional, el aclaramiento mucociliar, el intercambio de gases, la función de los músculos respiratorios, la disnea, la tolerancia al ejercicio y la calidad de vida relacionada con la salud28–30,32.
Aunque es una práctica habitual en las UCI, hay controversia sobre la eficacia de las diferentes técnicas26,33. Por ello, se ha realizado esta revisión bibliográfica, con el objetivo de describir los métodos de FR más eficaces para la prevención y tratamiento de las complicaciones pulmonares en los pacientes ingresados en UCI, diferenciando pacientes en respiración espontánea y pacientes intubados, sometidos a ventilación mecánica invasiva (VMI). En este trabajo se han considerado pacientes en respiración espontánea a aquellos que respiran por sí mismos y que no lo hacen a través de una vía aérea artificial.
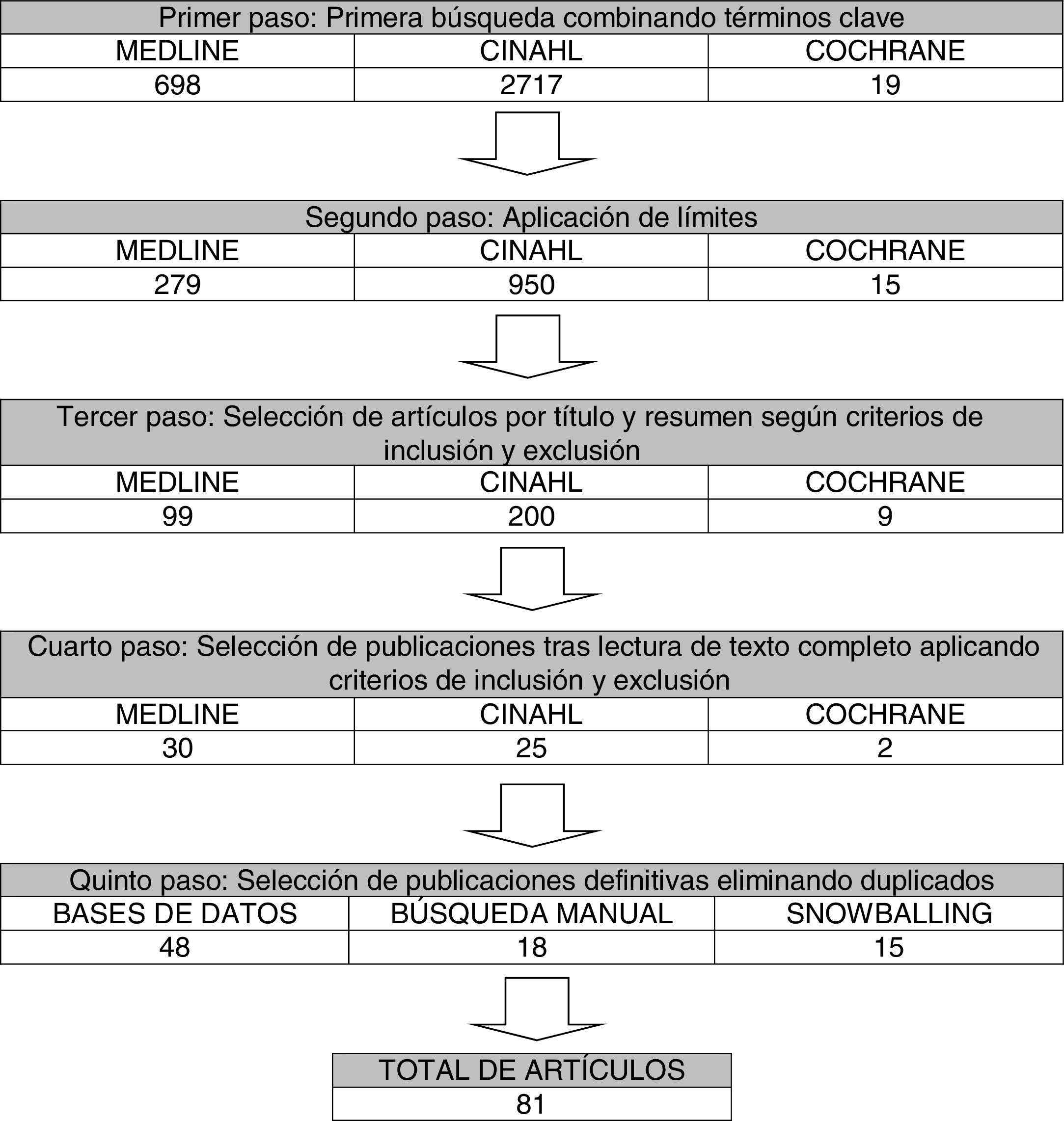
MetodologíaPara responder al objetivo, se realizó una revisión bibliográfica narrativa durante los meses de enero a agosto de 2016, en las bases de datos Pubmed, Cinahl y Cochrane Library. Asimismo, se revisaron páginas web de sociedades científicas de referencia (Sociedad Española de Neumología y Cirugía Torácica, American Association for Respiratory Care, European Respiratory Society Statement on Pulmonary Rehabilitation) y se realizaron búsquedas manuales en varias revistas relevantes del ámbito de la terapia respiratoria: Respiratory Care, Critical Care Nurse, Enfermería Intensiva. Además se revisaron las listas de referencias de los artículos seleccionados, para verificar si había estudios de interés (técnica de bola de nieve). Dichas búsquedas se limitaron por el idioma (inglés y español), año de publicación (últimos 15 años) y edad (personas>18 años).
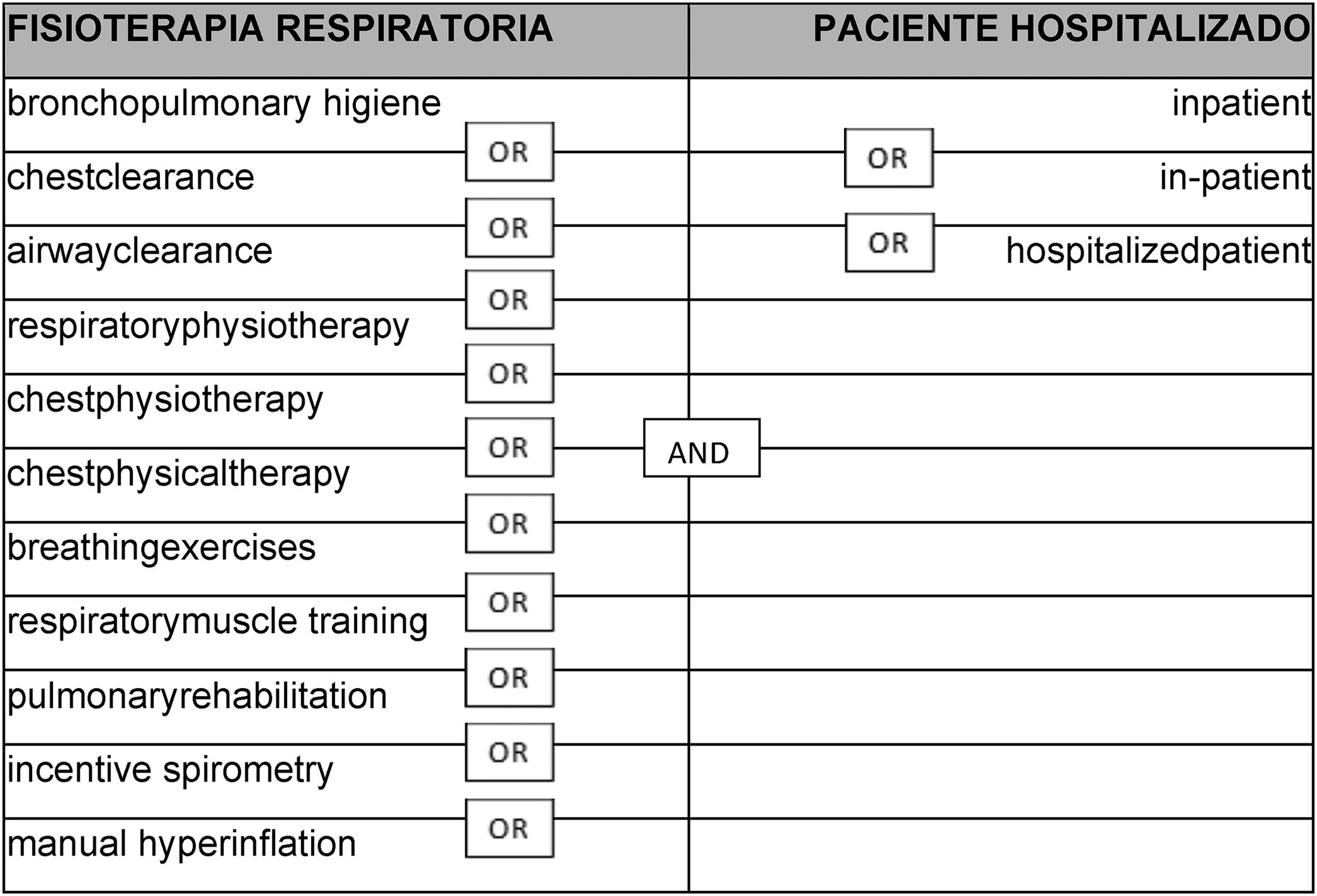
Los términos utilizados y su combinación con los operadores booleanos se muestran en la tabla 1. Inicialmente se introdujo el término de UCI en la búsqueda, pero debido a la escasez de artículos encontrados y la mayoría de ellos relacionados con el paciente intubado, se decidió excluirlo y realizar una búsqueda más amplia.
La selección de artículos se llevó a cabo según los criterios de inclusión y exclusión definidos en la tabla 2.
Criterios de inclusión y exclusión
| Criterios de inclusión | Criterios de exclusión |
|---|---|
| Artículos que hablan de fisioterapia respiratoria en pacientes hospitalizados | Artículos que hablan de fisioterapia respiratoria en niños |
| Artículos que tienen como objetivo la fisioterapia respiratoria a través de la movilización | |
| Artículos que hablan sobre la percepción de los pacientes sobre la fisioterapia respiratoria | |
| Artículos que tratan la fisioterapia respiratoria en el preoperatorio | |
| Literatura gris |
El flujo de artículos se describe en la figura 1.
ResultadosLos resultados obtenidos se clasifican en 2 grupos: a) Ejercicios de FR para pacientes en respiración espontánea y b) Ejercicios de FR para pacientes sometidos a VMI. En primer lugar se procede a describir cada una de las técnicas, para seguir con las ventajas e inconvenientes halladas en los artículos revisados. La tabla 3 recoge los artículos más relevantes de los diferentes ejercicios descritos.
Artículos más relevantes del estudio
| Autor y fecha de publicación | Diseño del estudio | Muestra | Objetivos | Intervención | Principales hallazgos |
|---|---|---|---|---|---|
| Clini y Ambrosino, 20058 | Revisión narrativa | Valorar la eficacia de las prácticas de fisioterapia respiratoria en los pacientes con insuficiencia respiratoria ingresados en UCI | La incorporación de vibraciones a un tratamiento combinado de fisioterapia torácica no mejoró significativamente los gases sanguíneos arteriales ni la distensibilidad pulmonar Técnicas de fisioterapia respiratoria, como el drenaje postural, la percusión o la vibración deben estudiarse más a fondo con muestras de mayor tamaño | ||
| Nascimento et al., 201411 | Revisión sistemática | 12 estudios de ensayos controlados aleatorios | Evaluar el efecto de la inspirometría incentivada, en comparación con ninguna terapia u otra terapia, en las complicaciones pulmonares postoperatorias y la mortalidad en adultos sometidos a cirugía abdominal superior | Hay evidencia de baja calidad con respecto a la falta de efectividad de la inspirometría incentivada para la prevención de complicaciones pulmonares postoperatorias en pacientes sometidos a cirugía abdominal superior | |
| Valenza-Demet et al., 201423 | Ensayo controlado aleatorizado | 104 pacientes hospitalizados con el diagnóstico de derrame pleural | Investigar los efectos de un protocolo de fisioterapia en pacientes con derrame pleural | Los pacientes fueron asignados aleatoriamente a un grupo control que recibía tratamiento estándar (tratamiento médico y drenaje) o un grupo de intervención tratado con fisioterapia agregada al tratamiento estándar. El programa de fisioterapia incluyó ejercicios de respiración profunda, movilizaciones y espirometría incentivada | Un programa de fisioterapia añadido al tratamiento estándar mejora los parámetros espirométricos (cambios en la capacidad vital, volumen y flujo espiratorio forzado), los hallazgos radiológicos y reduce la estancia hospitalaria en pacientes con derrame pleural |
| Park et al., 201250 | Estudio prospectivo simple ciego, aleatorizado | 66 pacientes | Valorar la eficacia de la terapia de oscilación de la pared torácica de alta frecuencia, en el postoperatorio inmediato de pacientes intervenidos de lobectomía por cáncer de pulmón no microcítico, en comparación con la fisioterapia torácica convencional | A los pacientes del grupo control se les realizaba fisioterapia torácica de percusión postoperatoria 4 veces al día. Los pacientes del grupo intervención recibieron 3 sesiones de tratamiento de oscilación de la pared torácica de alta frecuencia cada 8h durante 15min, comenzando 4h después de la cirugía | La terapia de oscilación de la pared torácica de alta frecuencia favorece la recuperación de la función pulmonar en el postoperatorio inmediato en comparación con la fisioterapia convencional |
| Guimaraes y Zin, 200852 | Ensayo controlado aleatorizado | 12 pacientes | Evaluar las consecuencias de la percusión torácica en pacientes sanos | Los pacientes fueron sometidos a sesiones de percusión torácica en decúbito lateral izquierdo, durante 2min. Posteriormente realizaron 10 respiraciones profundas y se analizó la mecánica pulmonar antes y después de la percusión y tras una respiración profunda | La percusión torácica provoca cambios en la mecánica respiratoria compatibles con el colapso pulmonar. Estos cambios son reversibles con inspiraciones profundas |
| Lunardi et al., 201559 | Ensayo controlado aleatorizado | 137 pacientes | Comparar los efectos de las técnicas de expansión pulmonar en cuanto a volúmenes pulmonares, activación de los músculos respiratorios e incidencia de complicaciones pulmonares postoperatorias, en pacientes intervenidos de cirugía mayor de abdomen superior | Los pacientes fueron asignados aleatoriamente en 4 grupos: control, inspirometría incentivada de flujo, respiración profunda e inspirometría incentivada de volumen. Cada intervención se realizó durante 5 días consecutivos. Posteriormente, fueron analizadas las complicaciones postoperatorias | Las técnicas de expansión pulmonar no provocan cambios en la mecánica toracoabdominal ni previenen las complicaciones pulmonares después de la cirugía abdominal. El uso de las técnicas de expansión pulmonar no debe prescribirse de manera rutinaria para prevenir las complicaciones pulmonares |
| Freitas et al., 201260 | Actualización de una revisión sistemática publicada en el 2012 | 592 participantes en 7 estudios | Comparar la inspirometría incentivada con cualquier tipo de fisioterapia profiláctica (CPAP; BIPAP…) para la prevención de complicaciones pulmonares postoperatorias, en adultos sometidos a cirugía de bypass de arteria coronaria | No hay evidencia de beneficio del uso de la inspirometría incentivada en la reducción de complicaciones pulmonares ni en la disminución de los efectos negativos sobre la función pulmonar en pacientes sometidos a cirugía de bypass de arteria coronaria Los pacientes que emplearon inspirometría incentivada tuvieron peor función pulmonar y oxigenación arterial en comparación con la respiración con presión positiva. No hubo mejoría en la fuerza muscular entre los participantes que usaron el Inspirómetro de incentivo Sin embargo, se necesitan estudios de mayor tamaño y con un diseño metodológico apropiado | |
| Lee et al., 201563 | Revisión bibliográfica | 7 estudios con 105 participantes | Determinar los efectos de las técnicas de eliminación de secreciones sobre: las tasas de exacerbación aguda, la incidencia de hospitalización, la calidad de vida, si son seguras y poseen efectos beneficiosos en individuos con bronquiectasias agudas y estables | Se analizaron ensayos aleatorios controlados paralelos y cruzados que compararon técnicas de eliminación de secreciones con ningún tratamiento, con técnicas de eliminación de secreciones simuladas o con tos dirigida en participantes con bronquiectasias | Las técnicas de eliminación de secreciones son seguras para los pacientes con bronquiectasias estables y pueden explicar las mejoras en la expectoración del esputo, de la función pulmonar, los síntomas y las complicaciones respiratorias El papel de estas técnicas en la exacerbación aguda de la bronquiectasia es desconocido |
| Freynet y Falcoz, 200866 | Revisión bibliográfica | 172 artículos | Valorar si la ventilación no invasiva asociada con la fisioterapia torácica es efectiva para prevenir complicaciones respiratorias en pacientes sometidos a cirugía de resección pulmonar | La ventilación no invasiva asociada a fisioterapia torácica es segura y efectiva para reducir las complicaciones postoperatorias y mejorar la recuperación del paciente | |
| Al-Mutairi et al., 201270 | Estudio aleatorizado | 108 pacientes | Evaluar el efecto del uso precoz de la terapia con presión positiva continua en las vías respiratorias para tratar o prevenir la atelectasia aguda en el postoperatorio de pacientes intervenidos de cirugía cardíaca, en particular fumadores y pacientes de edad avanzada | Los participantes se dividieron aleatoriamente en 3 grupos: terapia de espirometría incentivada, terapia de presión positiva continua cada 2h y terapia de presión positiva continua cada 4h. Se mide la capacidad inspiratoria, la frecuencia respiratoria, la frecuencia cardíaca y la saturación de oxígeno en todos los grupos | El uso temprano de CPAP durante media hora cada 2h tuvo los mejores resultados para reabrir los alvéolos colapsados después de la cirugía cardíaca |
| Blattner et al., 200882 | Ensayo clínico aleatorizado | 55 pacientes | Valorar si la hiperinsuflación manual en pacientes con revascularización miocárdica mejora la oxigenación y distensibilidad estática inmediata, favorece la extubación precoz, reduce las complicaciones pulmonares y la estancia hospitalaria | El grupo intervención recibió hiperinsuflación manual con presión espiratoria final positiva seguida de succión, mientras que el grupo control solo recibió succión | La hiperinsuflación manual mejora la oxigenación y la distensibilidad estática y reduce los tiempos de ventilación mecánica. La duración de la estancia hospitalaria y la incidencia de complicaciones pulmonares postoperatorias fueron similares en los 2 grupos |
| Paattanshetty y Gaude, 201090 | Ensayo clínico aleatorizado | 101 pacientes | Evaluar el efecto de la fisioterapia torácica multimodal en pacientes intubados y ventilados mecánicamente en las unidades de cuidados intensivos, para la prevención de la neumonía asociada a ventilación mecánica | El grupo control recibió hiperinsuflación manual y succión de secreciones. El grupo intervención recibió hiperinsuflación manual, succión de secreciones, drenaje postural y vibración. Ambos grupos fueron sometidos a tratamiento 2 veces al día hasta la extubación | La fisioterapia torácica multimodal disminuye la infección pulmonar y reduce significativamente las tasas de mortalidad en el paciente intubado con ventilación mecánica |
En la bibliografía revisada se encontraron diferentes métodos de FR tales como técnicas de expansión pulmonar, tos, vibración, percusión, drenaje postural, inspirometría incentivada (ISI), dispositivos oscilatorios y no oscilatorios y ventilación mecánica no invasiva (VMNI). A continuación, se describe cada uno de ellos.
Técnicas de expansión pulmonarSe entiende por técnicas de expansión pulmonar las respiraciones que potencian una inspiración profunda activa, con apnea antes de una espiración pasiva. Incluyen inspiraciones máximas, inspiraciones fraccionadas con apnea, respiraciones diafragmáticas y de labios fruncidos34. Están destinadas a reexpandir el tejido pulmonar y promover la movilización de secreciones23,35,36.
Algunos autores, además, exponen que en el individuo con musculatura debilitada pueden ser útiles para aumentar la capacidad de ejercicio37,38, la capacidad vital39,40, la fuerza muscular inspiratoria39–41, reducir la disnea37,38,40 y mejorar la calidad de vida39,41. Otros recogen que en los pacientes con EPOC, los ejercicios de labios fruncidos42,43 y la respiración diafragmática42 alivian la disnea. Igualmente Sutbeyaz et al.44 y Kyo Chul et al.45 reflejan beneficios en pacientes con daño cerebral. En todos los casos, los resultados obtenidos son consecuencia de un programa prolongado en el tiempo.
Por otro lado, en la literatura revisada se ha encontrado que estas técnicas no aportan beneficios8, aunque podrían ser útiles añadidas a la práctica de ejercicio muscular corporal34,37.
TosSe define como un mecanismo de defensa natural para eliminar elementos extraños en la vía aérea y exceso de secreciones por procesos patológicos. Puede originarse tanto voluntaria como involuntariamente46,47. Ante situaciones que contribuyen a una tos ineficaz existen diferentes técnicas para mejorar los resultados como la tos asistida manual o el insuflador-exuflador mecánico7,47.
Gosselink et al.33, en 2008, recogen que la tos es efectiva para aumentar la velocidad de flujo espiratorio, siendo necesario un adecuado volumen inspiratorio para su eficacia en la eliminación de secreciones. En cambio, De Chamoy y Eales48 encuentran que la tos, entre otras actividades, no obtiene beneficios en pacientes intervenidos de cirugía cardíaca valvular.
VibraciónEs la aplicación de un efecto oscilatorio sobre el aparato toracopulmonar, capaz de ser transmitido a las vías aéreas, para favorecer el transporte y eliminación de las secreciones bronquiales8. La vibración puede ser realizada externamente de manera manual durante la fase espiratoria8, o de forma mecánica mediante un aparato de vibración46,49.
En la literatura revisada solo se ha encontrado un artículo que justifique la vibración mecánica. Park et al.50 demuestran que la aplicación de vibración a través de un dispositivo en pacientes lobectomizados mejora la función pulmonar y la oxigenación arterial.
No se han encontrado artículos que justifiquen o rechacen la realización de esta técnica manual de manera aislada.
PercusiónEl efecto que persigue la percusión es provocar una oscilación en la pared torácica, que se transmita a los pulmones y a las vías aéreas, generando un desprendimiento y desplazamiento de las secreciones8. La percusión puede ser realizada manualmente golpeando la pared torácica sobre el área afectada del pulmón o con dispositivos mecánicos49. Martí et al.46 destacan que la aplicación de la maniobra de forma manual no alcanza la frecuencia necesaria (15-25Hz) para conseguir el efecto que persigue.
La evidencia que existe es controvertida y limitada. Algunos estudios han demostrado cierto aumento del transporte mucociliar durante el ejercicio de percusión49, pero sin demostrar que tenga un efecto mejor que otras técnicas. Una revisión sistemática dice que el beneficio en el uso de esta técnica es insuficiente51. Además, se describen efectos adversos como colapso pulmonar y/o neumoconstricción52.
El drenaje posturalEl drenaje postural consiste en facilitar el transporte de secreciones dentro del árbol bronquial gracias a la acción que genera la fuerza de la gravedad. Para conseguirlo, es necesario orientar el segmento bronquial a drenar hacia su máxima verticalidad, colocando al paciente en diferentes posturas46,49.
Bellone et al.53 recogen que el drenaje postural es seguro y efectivo en la eliminación de secreciones sin causar efectos indeseables en la saturación de oxígeno. Otros estudios8,49, afirman que su empleo en la UCI optimiza el transporte de oxígeno, mejora la ventilación/perfusión, incrementa el volumen pulmonar, reduciendo el trabajo respiratorio, minimizando el trabajo cardíaco y favoreciendo el aclaramiento mucociliar. Sin embargo, teniendo en cuenta las características de los pacientes de UCI, muchas veces las complicaciones del drenaje postural limitan su aplicación36,46,49. Además, Button y Boucher54 han comprobado que para facilitar mecánicamente el transporte mucociliar es necesario generar variaciones de flujos y presiones en el interior del árbol bronquial y no buscar el efecto de la fuerza de la gravedad.
Inspirometría incentivadaEs un dispositivo que anima a los pacientes a realizar una inspiración máxima sostenida para aumentar la expansión pulmonar23, globalmente utilizado para la profilaxis y el tratamiento de las complicaciones respiratorias3,5,6,11,20,35.
Como efectos positivos, algunos autores afirman que es útil para reexpandir alvéolos y revertir la hipoxemia postoperatoria11. Aumenta el volumen inspiratorio, permitiendo una ventilación uniforme durante el inicio de la inspiración18, así como la presión transpulmonar y la función de la musculatura inspiratoria55. Además, mejora la disnea, la gasometría arterial y la percepción de calidad relacionada con la salud en pacientes con EPOC, sin producir cambios en los parámetros de la función pulmonar55. Diferentes artículos avalan su uso en pacientes sometidos a cirugía abdominal6,20,56, cirugía cardíaca3,18,57 y en paciente traqueotomizados1. Disminuyen atelectasias y previene infecciones20,56, mejora la tolerancia al ejercicio3 y la musculatura respiratoria en comparación con la presión positiva intermitente18.
Hay que tener en cuenta que la eficacia de la ISI va a depender de que el paciente reciba buenas instrucciones y de una adecuada supervisión por parte de la enfermera en la realización de la técnica3.
A pesar de su amplio uso y los beneficios descritos, la evidencia que apoya su eficacia sigue siendo controvertida2,5,6,58,59. La revisión realizada por Carvalho et al.2 obtiene que no hay diferencias estadísticamente significativas entre aplicar tratamiento con ISI y no realizar ningún tratamiento de FR, en la prevención de complicaciones respiratorias en pacientes sometidos a cirugía cardíaca, torácica y abdominal. Esta afirmación queda reforzada por Do Nascimento et al.11, Guimarães et al.4, Gosselink et al.58 y Lunardi et al.59 quienes recogen los mismos resultados en pacientes sometidos a cirugía abdominal y torácica respectivamente. Varios autores concluyen que la ISI no ofrece ventajas frente a la tos60, a los ejercicios de respiración11,19,35,60 y a la VMNI2,60. Sin embargo, Agostini et al.35 refieren que en pacientes de riesgo (>75años, ASA>3, EPOC, fumador, IMC>30), sometidos a cirugía torácica, esta técnica presenta más beneficios para la prevención de complicaciones pulmonares que la FR convencional.
Dispositivos no oscilatorios y oscilatoriosLos dispositivos no oscilatorios como los sistemas de presión positiva espiratoria intermitente mejoran la función pulmonar postoperatoria a través de una respiración profunda, amplia y mantenida con el objetivo de mejorar el aclaramiento de secreciones10,30,46.
Roth et al.61 indican que los ejercicios de respiración con una resistencia en la espiración tienen efectos positivos en la capacidad pulmonar total en personas con tetraplejía, reduciendo así la morbilidad respiratoria y mejorando los resultados. Darbee et al.62 en 2004 obtiene los mismos resultados en pacientes con fibrosis quística.
Sin embargo, en la revisión bibliográfica de Rodriguez et al.9 en 2014 se refleja que no hubo diferencias estadísticamente significativas entre los pacientes que realizaron ejercicios de espiraciones con presión positiva espiratoria y los que efectuaron ejercicios de respiración profunda. Los resultados muestran que no disminuyeron las complicaciones pulmonares ni los días de estancia hospitalaria. En la misma línea, Orman y Westerdahl10 no obtienen beneficios en pacientes sometidos a cirugía abdominal y torácica.
En cuanto a los dispositivos oscilatorios, tienen características similares a los anteriores, pero gracias a la generación de un flujo oscilante que actúa en las propiedades de las secreciones favorecen el drenaje bronquial30,46.
Lee et al.63, en una revisión sistemática en pacientes con bronquiectasias, no justifican el uso de los mismos a largo plazo pese a los efectos positivos que describen (aumento expectoración, evita el colapso pulmonar, mejora el flujo espiratorio en pacientes con bronquiectasias y reduce el grado de hiperinsuflación pulmonar). Por contra, Figueiredo et al.64 encuentran que el uso de un dispositivo oscilatorio concreto usado en pacientes con bronquiectasias y con una producción de moco de 25ml diarios mejora la permeabilidad de la vía aérea y disminuye las resistencias pulmonares.
Ventilación mecánica no invasivaSe refiere al aporte de ventilación mecánica a los pulmones utilizando técnicas que no requieren una vía aérea endotraqueal65.
Se ha descrito una reducción de las complicaciones pulmonares, de la morbimortalidad, los costes y el tiempo de estancia hospitalaria con el uso de la presión positiva continua en el postoperatorio de la cirugía vascular5, torácica5,21,66,67, abdominal2,5,10 y cardíaca18. Se obtienen los mismos resultados en el tratamiento de la insuficiencia respiratoria hipercápnica en pacientes ancianos con exacerbación aguda de su EPOC68, y en pacientes con fibrosis quística, está descrito que disminuye el trabajo de los músculos inspiratorios69. También es beneficioso en el tratamiento de la insuficiencia respiratoria aguda postoperatoria66, previene la fatiga muscular postoperatoria18 y reduce el riesgo de intubación endotraqueal5,68. Además, incrementa la oxigenación5,47,66,67, mejora los beneficios de la rehabilitación pulmonar47,66, reexpande los alvéolos colapsados70, disminuye la disnea y aumenta la tolerancia al ejercicio30,32,67,71, incrementa significativamente la fuerza de los músculos respiratorios71 y no produce cambios significativos en la hemodinámica del paciente47,66.
En la revisión de Rodriguez et al.9 se evidencia una mejora significativa en los parámetros de la función pulmonar, en la gasometría arterial y una estancia hospitalaria más corta, en los pacientes que realizan FR con VMNI frente a los que realizan FR estándar (ISI y tos), tras una cirugía de resección pulmonar. Freitas et al.60 obtuvieron el mismo resultado en pacientes sometidos a cirugía cardíaca.
Como efectos negativos, el uso de la VMNI produce malestar y abrasiones en la piel en relación con la interface, e incomodidad por el ruido del dispositivo67.
Ejercicios de fisioterapia respiratoria para pacientes sometidos a ventilación mecánica invasivaEn la literatura revisada se encuentran diferentes métodos de FR dirigidos al paciente intubado. Se destaca: la hiperinsuflación, la aspiración de secreciones, el drenaje postural, la percusión, vibración y compresión. A continuación, se detalla cada uno de los ejercicios.
HiperinsuflaciónLos pacientes sometidos a ventilación mecánica, frecuentemente sedados y con restricción física, tienen una disminución del transporte mucociliar con la consecuente retención de secreciones. La hiperinsuflación pretende imitar los movimientos de la tos y desplazar las secreciones hacia la vía aérea superior72,73. Es por ello ampliamente utilizada en pacientes intubados como método de FR7,73–76. Se puede realizar con el ventilador o de forma manual75,77–79.
La hiperinsuflación manual (HM) previene atelectasias y reexpande los alvéolos colapsados8,49,73,74,76,78,80–82, mejora la oxigenación8,49,73,78,81–83, aumenta la compliance8,16,49,73,78,81,83 y la distensibilidad pulmonar8,82, favorece el movimiento de secreciones de la vía aérea16,49,76,78,81,82 y facilita el destete8,73,74,82. Diversos autores obtienen similares beneficios realizando la hiperinsuflación con el ventilador77,78,75. Sin embargo, en pacientes con altos requerimientos de PEEP está indicada la hiperinsuflación con el ventilador porque la pérdida de esta produce efectos negativos en el paciente77–79,84.
Existe discrepancia en cuanto a los efectos adversos que produce la HM. Algunos autores reflejan la ausencia de los mismos78,80,84. Otros, en cambio, describen disminución del índice cardíaco o aumento de la presión intracraneal49,73,74,85,86. En todos los casos, la HM está justificada si se realiza correctamente. Varios autores destacan que si la técnica no se realiza adecuadamente el número de complicaciones aumenta87,88.
Aspiración de secrecionesSu objetivo es eliminar las secreciones de la vía aérea central y estimular la tos49,74.
Se considera una medida con alto nivel de evidencia para la prevención de neumonía asociada a ventilación mecánica17,22. Choi et al.16 encuentran que la aspiración de secreciones por sí sola no produce efectos adversos en estos pacientes, por lo que puede ser utilizada con seguridad. Por contra, otros autores describen efectos negativos como hipoxemia, inestabilidad hemodinámica, erosión traqueobronquial, hemorragia y aumento de presión intracraneal49,89. Sin embargo, estas complicaciones se reducen con sedación49,89 y preoxigenación36,49. En pacientes con altos requerimientos de PEEP y FiO2, la aspiración de secreciones se realizará a través de un dispositivo de aspiración en línea o cerrado, para evitar la desconexión del ventilador33,79. En todos los casos, la aspiración está recomendada.
Drenaje posturalNo existen diferencias en cuanto a la técnica, objetivo, beneficios e inconvenientes en la realización del drenaje postural, entre los pacientes con VMI y los pacientes en respiración espontánea.
Percusión, vibración y compresiónNo se ha encontrado evidencia de que la percusión por sí sola produzca cambios en la función pulmonar en los pacientes intubados76. Del mismo modo, tampoco se ha descrito mejoría en la eliminación de secreciones8,23. Por contra, se han evidenciado efectos negativos como dolor, ansiedad, atelectasias y aumento del consumo de oxígeno88.
Con relación a la vibración y la compresión manual, no se han encontrado artículos que estudien estas técnicas de forma aislada, pero de manera combinada pueden ser útiles para ayudar a movilizar y eliminar secreciones8,90.
DiscusiónEn cuanto al paciente en respiración espontánea, se encuentra clara evidencia de la eficacia de la VMNI como método de FR en pacientes posquirúrgicos o con patología respiratoria2,5,9,10,21,66,67. Sin embargo, la evidencia de la eficacia de otros métodos de FR de forma aislada (tos, vibración, percusión, drenaje postural, técnicas de expansión pulmonar y sistemas oscilatorios y no oscilatorios) es más limitada.
La ISI es un método ampliamente utilizado en el que existe mucha controversia. Esto puede deberse a la dificultad para realizar estudios controlados y confirmar su beneficio en la prevención de complicaciones o en la disminución de días de estancia hospitalaria.
En cuanto al paciente intubado, se encuentra que la hiperinsuflación es claramente eficaz para mejorar la capacidad pulmonar y disminuir las complicaciones respiratorias. Del mismo modo, la aspiración se ha visto eficaz en la disminución de secreciones y en la prevención de neumonía asociada a ventilación mecánica. No ocurre lo mismo con el resto de los métodos de FR de forma aislada.
Cabe destacar que la eficacia de los diferentes métodos de FR aumenta cuando su uso se hace de manera conjunta. Nici et al.32 describen que la tos junto con la VMNI es más efectivo que toser solamente. Del mismo modo, la ISI combinada con la presión positiva al final de la espiración es más eficaz5,13. Además, la combinación del drenaje postural con percusión y espiración forzada mejora el aclaramiento mucoso en pacientes con EPOC y bronquiectasias32, y la asociación del drenaje postural con vibración y percusión mejora la capacidad vital forzada, la oxigenación arterial y la tolerancia al ejercicio entre otros aspectos91. Syed et al.38 reflejan que la percusión, el drenaje postural, la tos y la respiración diafragmática de manera combinada son eficaces para la eliminación de secreciones en pacientes con bronquiectasias. En la misma línea, las técnicas de vibración asociadas a una terapia multimodal mejoran la capacidad funcional92. En el paciente intubado, la asociación de varias técnicas ha demostrado efectos beneficiosos. La HM junto con la aspiración de secreciones favorece un mayor reclutamiento alveolar, reduce la resistencia en la vía aérea y mejora la compliance pulmonar16,27,36. Asimismo, la combinación de ambas con el drenaje postural y el decúbito lateral disminuye la incidencia de neumonía asociada a ventilación mecánica en pacientes intubados más de 7 días16,27,73. Este mismo resultado lo obtiene Ntoumenopoulos et al.17, combinando el drenaje postural con vibración y aspiración de secreciones. De igual forma, Berti et al.76 afirman que la asociación de técnicas, como la percusión, la HM acompañada de compresión del tórax en la espiración y la aspiración de secreciones, mejora de forma significativa el destete de la VMI, disminuye la estancia en la UCI y el alcance de la lesión pulmonar. Pattanshetty et al.90 asocian HM, vibración, aspiración y posición semifowler mejorando el proceso de destete y disminuyendo la mortalidad. Cork et al.93 describen que la posición semifowler, la hiperinsuflación con el ventilador, la vibración y la aspiración en línea mejoran la radiografía de tórax y la distensibilidad pulmonar en pacientes portadores de una membrana de oxigenación extracorpórea. Aunque se han descrito efectos adversos como el aumento del consumo de oxígeno y la producción de CO2, la combinación de técnicas en el paciente sometido a VMI se sigue recomendando78.
Por otro lado, la mayoría de los artículos revisados reflejan la importancia de acompañar la FR con un programa de movilización temprana9,16,17,19,21,24,35,37,94. Los efectos beneficiosos que describen son incremento de la saturación de oxígeno y reducción de la estancia hospitalaria entre otros12. Además, Morano et al.34 encuentran mejoras en la capacidad inspiratoria máxima, disminución en la incidencia de complicaciones postoperatorias y en los días de estancia hospitalaria, y Stiller27 en una revisión sistemática recoge que incrementa las tasas de éxito del destete del respirador. Igualmente Wong95 obtiene beneficios en la oxigenación arterial y en la radiografía pudiendo prevenir la intubación endotraqueal y la ventilación mecánica.
Como en todos los cuidados enfermeros, la elección de ejercicios tanto en el paciente intubado como en el no intubado debe realizarse atendiendo a las características individuales y sin perder de vista el objetivo a conseguir3,7,33,36. El éxito de la FR depende además de otros factores como el dolor, la nutrición y la capacidad funcional. Está descrito que la realización de inspiraciones profundas y toser eficazmente puede estar limitado por el dolor, afectando la expansión pulmonar y aumentando el riesgo de atelectasias1,5.
Para ello, el papel de la enfermera es fundamental. Esto exige una adecuada formación para asegurar la adherencia al tratamiento del paciente y prevenir complicaciones94,96. Por ejemplo, Hassanzadeh et al.97 destacan que una de las causas por las que no se encuentren beneficios asociados al uso de la ISI puede ser la falta de adhesión al tratamiento. En el paciente intubado, cuando la técnica de HM no se realiza correctamente, se desencadenan alteraciones hemodinámicas73,98–100. En esta misma línea Paulus et al.72 observan la baja tasa de complicaciones asociadas a la HM cuando esta es realizada por enfermeras experimentadas.
Todo ello hace necesario el desarrollo de guías de actuación y protocolos con el objetivo de unificar criterios y prevenir complicaciones33,101.
Una de las limitaciones de esta revisión ha sido la escasez de artículos que describen la FR en pacientes ingresados en UCI en respiración espontánea. Asimismo, muchos de los artículos encontrados hacen referencia a pacientes crónicos en programas de rehabilitación pulmonar. Además, la evidencia sobre cómo se deben combinar las terapias es escasa y no incluye todos los tipos de ejercicios.
ConclusionesCon relación al paciente en respiración espontánea, la bibliografía refleja que la VMNI es eficaz para prevenir complicaciones y mejorar la función pulmonar. Sin embargo, para el resto de las técnicas la evidencia es controvertida. Serían recomendables futuras investigaciones que estudien estos ejercicios.
En el paciente intubado, la técnica de HM presenta un claro beneficio siendo el mejor método de FR.
En ambos grupos de pacientes, la terapia combinada es la que presenta mejores resultados.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.