Los niveles de estrés y la ansiedad que sufren los padres y madres de niños con cardiopatía congénita (PMNCC) durante el ingreso para cirugía cardíaca de sus hijos pueden ser más elevados que los que sufren otros padres y madres que pasan por la misma experiencia.
ObjetivoEl objetivo general de este estudio fue medir el estrés y la ansiedad que sufren los PMNCC y los padres de niños tratados mediante cirugía renal (PMNCR) en relación con la intervención de sus hijos. El objetivo específico del estudio cuantitativo fue comparar el estrés y ansiedad global con relación al sexo, el momento del periodo perioperatorio y la cohorte. El objetivo general del apartado cualitativo es explorar la vivencia que tienen los PMNCC y PMNCR durante su estancia hospitalaria e identificar los factores específicos que influyen en la génesis del estrés y la ansiedad.
MétodoSe realizó un estudio de cohortes en el que se incluyeron los PMNCC y los PMNCR. La parte cuantitativa se realizó comparando las puntuaciones de 3cuestionarios que miden los niveles de estrés (PSS-14), ansiedad estado (STAIE) y ansiedad rasgo (STAIR) a lo largo de 3momentos perioperatorios. Paralelamente se hizo un estudio cualitativo con entrevistas semiestructuradas y recogida de diarios sobre los que se realizó un análisis fenomenológico descriptivo, según Munhall. El análisis del texto se realizó según la propuesta de Colaizzi.
ResultadosLos niveles de estrés y ansiedad fueron significativamente más altos en los PMNCC respecto a los PMNCR. Las madres de la cohorte cardíaca fueron las que presentaron las puntuaciones más altas en todas las escalas. En el estudio cualitativo emergieron 4temas: «estrés y ansiedad desde el momento del diagnóstico», «intervención quirúrgica como momento crítico», «dureza del postoperatorio en la Unidad de Cuidados Intensivos» y «alegría y agradecimiento versus dependencia y temor ante el futuro».
ConclusionesLos PMNCC sufren mayores niveles de estrés y ansiedad que los PMNCR, siendo las madres de la cohorte cardíaca las que sufren estos trastornos con mayor intensidad. Este estudio puede constituir un punto de partida para desarrollar estrategias que cubran estas necesidades parentales.
Levels of stress and anxiety suffered by parents of children with congenital heart disease (PCUCS) during their children's admission for cardiac surgery may be higher than those suffered by other parents who go through the same experience.
ObjectiveGeneral objective of this study was to measure the stress and anxiety suffered by PCUCS and parents of children undergoing renal surgery (PCURS) in relation to the intervention of their children. The specific objective of the quantitative study was to compare global stress and anxiety according to sex, time of the perioperative period, and cohort. The general objective of the qualitative section is to explore the experience that PCUCS and PCURS have during their hospital stay and to identify the specific factors that influence the genesis of stress and anxiety.
MethodA cohort study was carried out in which PCURS and PCUCS were included. The quantitative part was performed by comparing the scores of 3questionnaires that measure stress levels (PSS-14), state anxiety (STAIE) and trait anxiety (STAIR) throughout 3perioperative moments. At the same time, a qualitative study was carried out with semi-structured interviews and collection of diaries on which a descriptive phenomenological analysis was carried out, according to Munhall. The analysis of the text was carried out according to Colaizzi.
ResultsStress and anxiety levels were significantly higher in PCUCS compared to PCURS. Mothers in the cardiac cohort were those with the highest scores on all scales. In the qualitative study, 4themes emerged: “stress and anxiety from the moment of diagnosis”, “surgical intervention as a critical moment”, “harshness of the postoperative period in the Intensive Care Unit” and “joy and gratitude versus dependence and fear for the future”.
ConclusionsPCUCS suffer higher levels of stress and anxiety than PCURS, being the mothers of the cardiac cohort those who suffer these disorders with greater intensity. This study can constitute a starting point to develop strategies that cover these parental needs.
Los estudios realizados en otros países indican que los padres y madres de niños con cardiopatía congénita que van a ser tratados mediante cirugía cardíaca sufren elevados niveles de estrés y ansiedad.
Aunque en algunos estudios estos niveles fueron significativamente más altos en los padres y madres de pacientes tratados mediante cirugía cardíaca respecto a otros grupos de control en otros estudios no hubo tales diferencias.
¿Qué aporta?Es el primer estudio nacional que evalúa niveles de estrés y ansiedad en padres de niños cardiópatas realizado en nuestro país. Por otro lado, la utilización de metodología cuantitativa y cualitativa es novedosa en esta temática y nos permite cuantificar el estrés y la ansiedad, conocer las causas que lo provocan, así como conocer las vivencias de los padres y madres de niños que son tratados mediante cirugía cardíaca, por primera vez y sin estrategias de afrontamiento previas, durante el periodo perioperatorio.
Implicaciones del estudioEste estudio nos permite conocer los grupos familiares más susceptibles de sufrir estrés y ansiedad perioperatorias, además de conocer los momentos en que dicha vulnerabilidad es mayor y cuáles son sus causas. La implicación más importante de este estudio para la práctica clínica es que permitirá la implementación de medidas de apoyo informativo y psicológico para los padres, durante el periodo perioperatorio, así como la implantación de estrategias que mejoren el afrontamiento familiar de un niño/a sometido a cirugía cardíaca.
Las cardiopatías congénitas constituyen la malformación congénita más frecuente. En España la incidencia es de 13,6 casos por mil nacidos vivos1.
Los ingresos asociados a enfermedades graves o cirugía en los pacientes pediátricos provocan estrés en sus padres2. El estrés perioperatorio en los niños tratados mediante una intervención quirúrgica ha sido estudiado en sus aspectos psicológicos3,4 y fisiológicos5,6. Sin embargo, el nivel y la evolución del estrés y la ansiedad que sufren los padres a lo largo del proceso perioperatorio y las situaciones particulares que los provocan han sido poco estudiados. Hay estudios que señalan que algunos de estos padres sufrieron estrés postraumático en el postoperatorio de la cirugía de sus hijos7 y hasta la mitad presentaron síntomas de depresión o ansiedad en relación con el proceso quirúrgico8. Este estudio, que es novedoso en nuestro país, se ha realizado en PMNCC y en PMNCR, en un hospital terciario con certificación Iniciativa Hospitales Amigos de los Niños (IHAN), que contempla un modelo de cuidados centrados en la familia y en el que los padres tienen un papel fundamental en el cuidado continuado de sus hijos. Los padres de estos niños, que han sido ingresados en la UCIP y en unidades de hospitalización durante el proceso perioperatorio y que han pasado por experiencias similares a pesar de tener un factor de exposición al estrés y la ansiedad distinto, pueden tener niveles altos de estrés y ansiedad durante la estancia de sus hijos en el hospital, generando necesidades en los padres que es necesario atender. Este estudio nos permite conocer cómo es la primera vivencia de los PMNCC y PMNCR durante el periodo perioperatorio, cuando los padres no tienen estrategias de afrontamiento previas. El conocimiento de las causas que provocan estos trastornos nos ayudará a establecer estrategias para afrontarlos adecuadamente.
El objetivo general de este estudio es medir el estrés y la ansiedad que sufren los PMNCC y PMNCR en relación con la intervención de sus hijos. El objetivo específico del estudio cuantitativo es comparar el estrés y ansiedad global según el sexo, el momento del periodo perioperatorio y la cohorte. El objetivo del apartado cualitativo es explorar la vivencia que tienen los PMNCC y PMNCR relacionada con el periodo perioperatorio al que son sometidos sus hijos e identificar los factores que influyen en la génesis del estrés y la ansiedad.
Las preguntas que nos hacemos son:
- •
¿Los PMNCC tienen mayores niveles de estrés y ansiedad que los PMNCR?
- •
¿Podemos, a través del análisis de la experiencia vivida por estos padres y madres durante el proceso perioperatorio, identificar las causas que influyen en la génesis del estrés y la ansiedad?
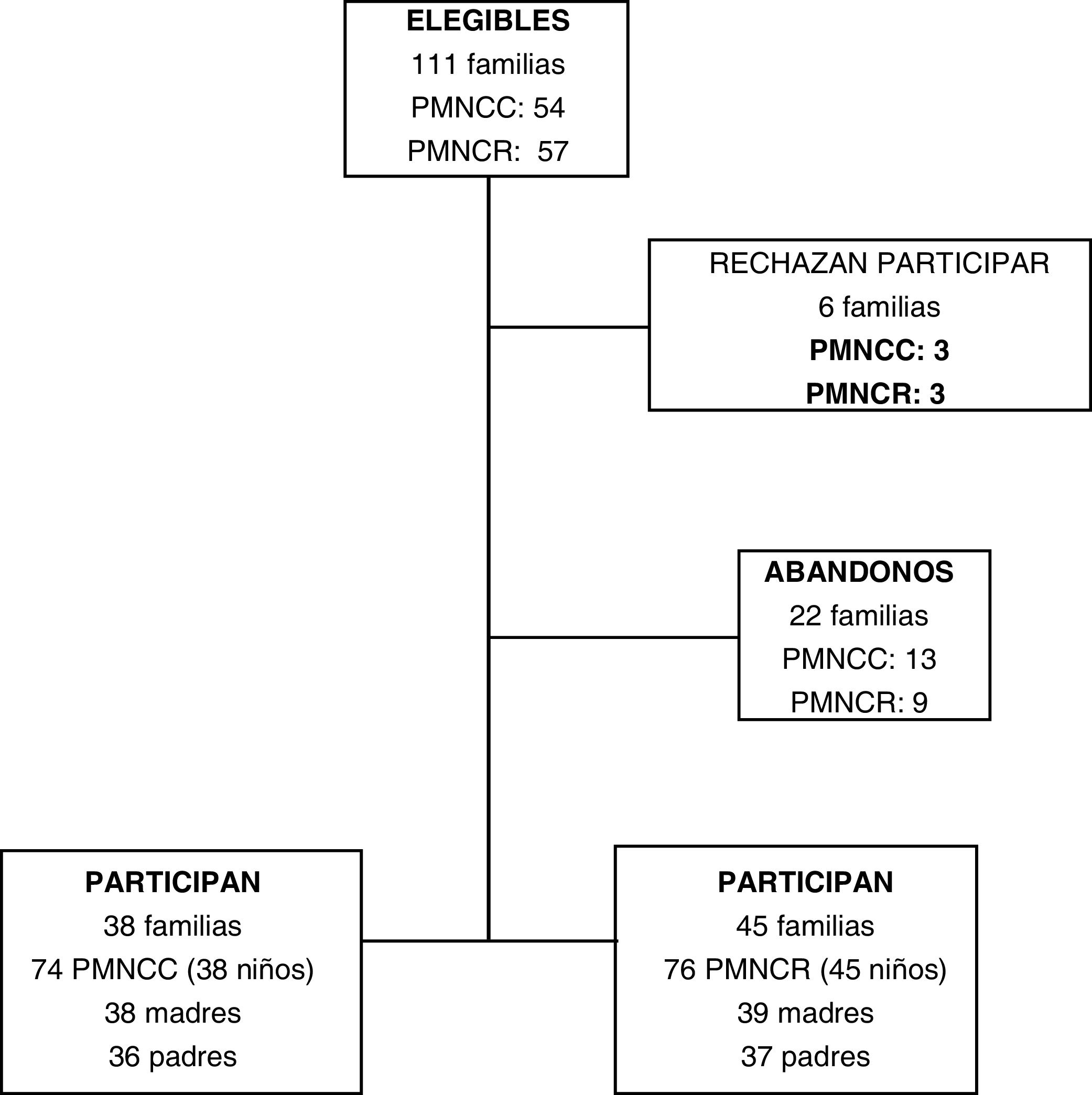
Se diseñó un estudio con metodología mixta. Por un lado, se hizo un estudio cuantitativo y analítico de cohortes y, paralelamente, un estudio cualitativo descriptivo fenomenológico. Se incluyeron todos los PMNCC y PMNCR cuyos hijos fueron ingresados y operados por primera vez entre enero del 2014 y julio del 2017 en un hospital terciario de Madrid. Los hijos de padres de ambas cohortes pueden tener asociados procesos graves, que precisen atención en la UCIP y su posterior estancia en unidades de hospitalización, por lo que los padres de estos niños tienen la posibilidad de pasar por la misma experiencia. Hay más padres de niños ingresados por otros motivos que pueden estar pasando por la misma situación, pero incluir una mayor variedad de pacientes y tipos de cirugía habría hecho más heterogénea la muestra y por lo tanto hubiese sido más difícil analizar los datos. El tamaño muestral fue de 74 PMNCC y 76 PMNCR (fig. 1). Todos los padres participantes firmaron el consentimiento informado. Fueron excluidos los padres que no entendían el castellano, tenían algún trastorno mental, los que tenían otro hijo con enfermedad crónica o discapacidad, los que habían pasado por más intervenciones quirúrgicas, y fueron retirados del estudio los que fallecieron durante el proceso perioperatorio.
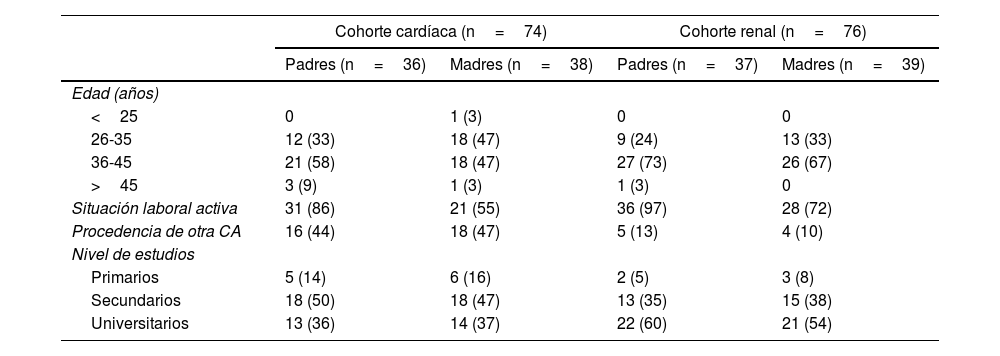
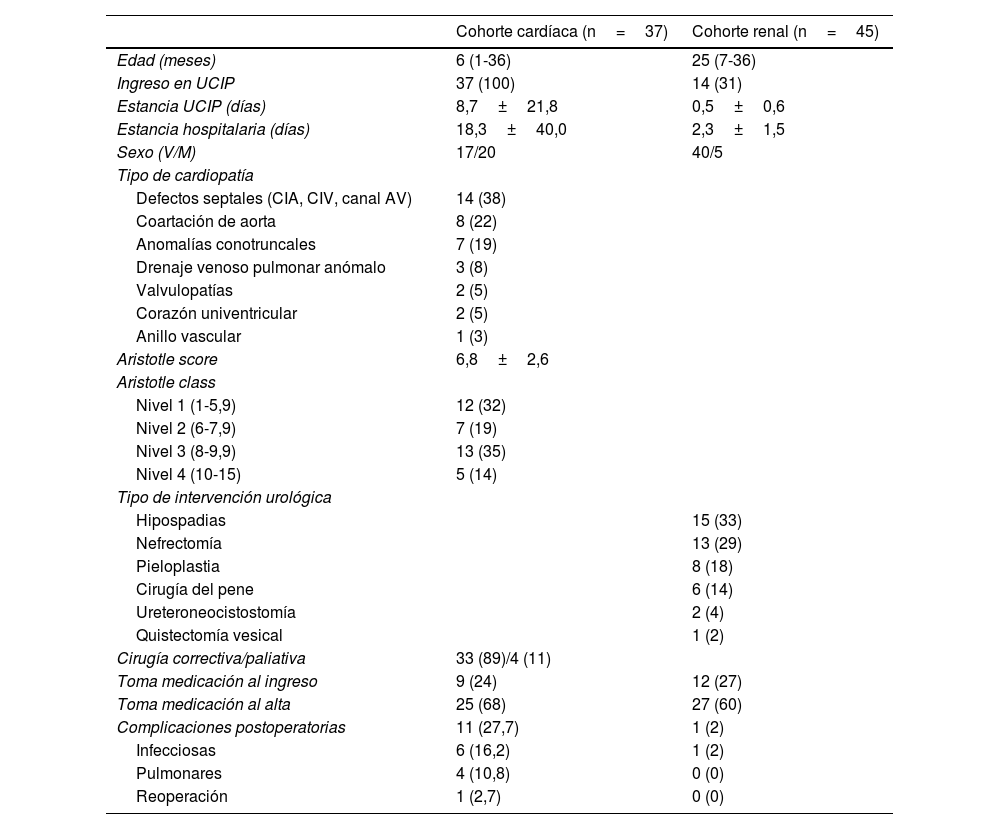
Se recogió una serie de variables sociodemográficas de los padres (tabla 1), así como variables clínicas de los niños en la tabla 2, que incluye, entre otros datos, el Aristotle Score (sistema de clasificación de cardiopatías por puntos en función de los posibles factores de riesgo para cada procedimiento, posibilidad de morbilidad, mortalidad y dificultad quirúrgica prevista).
Características sociodemográficas de padres y madres
| Cohorte cardíaca (n=74) | Cohorte renal (n=76) | |||
|---|---|---|---|---|
| Padres (n=36) | Madres (n=38) | Padres (n=37) | Madres (n=39) | |
| Edad (años) | ||||
| <25 | 0 | 1 (3) | 0 | 0 |
| 26-35 | 12 (33) | 18 (47) | 9 (24) | 13 (33) |
| 36-45 | 21 (58) | 18 (47) | 27 (73) | 26 (67) |
| >45 | 3 (9) | 1 (3) | 1 (3) | 0 |
| Situación laboral activa | 31 (86) | 21 (55) | 36 (97) | 28 (72) |
| Procedencia de otra CA | 16 (44) | 18 (47) | 5 (13) | 4 (10) |
| Nivel de estudios | ||||
| Primarios | 5 (14) | 6 (16) | 2 (5) | 3 (8) |
| Secundarios | 18 (50) | 18 (47) | 13 (35) | 15 (38) |
| Universitarios | 13 (36) | 14 (37) | 22 (60) | 21 (54) |
Los datos se expresan como n (%).
CA: comunidad autónoma.
Características de los niños
| Cohorte cardíaca (n=37) | Cohorte renal (n=45) | |
|---|---|---|
| Edad (meses) | 6 (1-36) | 25 (7-36) |
| Ingreso en UCIP | 37 (100) | 14 (31) |
| Estancia UCIP (días) | 8,7±21,8 | 0,5±0,6 |
| Estancia hospitalaria (días) | 18,3±40,0 | 2,3±1,5 |
| Sexo (V/M) | 17/20 | 40/5 |
| Tipo de cardiopatía | ||
| Defectos septales (CIA, CIV, canal AV) | 14 (38) | |
| Coartación de aorta | 8 (22) | |
| Anomalías conotruncales | 7 (19) | |
| Drenaje venoso pulmonar anómalo | 3 (8) | |
| Valvulopatías | 2 (5) | |
| Corazón univentricular | 2 (5) | |
| Anillo vascular | 1 (3) | |
| Aristotle score | 6,8±2,6 | |
| Aristotle class | ||
| Nivel 1 (1-5,9) | 12 (32) | |
| Nivel 2 (6-7,9) | 7 (19) | |
| Nivel 3 (8-9,9) | 13 (35) | |
| Nivel 4 (10-15) | 5 (14) | |
| Tipo de intervención urológica | ||
| Hipospadias | 15 (33) | |
| Nefrectomía | 13 (29) | |
| Pieloplastia | 8 (18) | |
| Cirugía del pene | 6 (14) | |
| Ureteroneocistostomía | 2 (4) | |
| Quistectomía vesical | 1 (2) | |
| Cirugía correctiva/paliativa | 33 (89)/4 (11) | |
| Toma medicación al ingreso | 9 (24) | 12 (27) |
| Toma medicación al alta | 25 (68) | 27 (60) |
| Complicaciones postoperatorias | 11 (27,7) | 1 (2) |
| Infecciosas | 6 (16,2) | 1 (2) |
| Pulmonares | 4 (10,8) | 0 (0) |
| Reoperación | 1 (2,7) | 0 (0) |
Los datos se expresan como n (%), media±desviación estándar o mediana (rango intercuartílico).
CIA: comunicación interauricular, CIV: comunicación interventricular, canal AV: canal aurículo-ventricular, UCIP: Unidad de Cuidados Intensivos Pediátricos; V/M: varones/mujeres.
Los datos cuantitativos respecto al estrés y la ansiedad de los padres se obtuvieron de las respuestas a 3cuestionarios validados, el Parental Stress Score (PSS-14) en su versión en castellano9 y el STAI10, en sus versiones estado (STAIE) y rasgo (STAIR). Estos cuestionarios debían rellenarse en 3momentos: ingreso, postoperatorio inmediato y prealta.
El PSS-14 es un instrumento fiable y válido para evaluar el estrés con una alta consistencia interna con un valor alfa de 0,819,11,12. Consta de 14ítems con una puntuación de 0 a 4, existiendo más estrés a medida que aumenta la puntuación. La puntuación máxima es 56 y el punto de corte que distingue el estrés patológico fue establecido en 2813.
El STAI permite realizar una autoevaluación de la ansiedad como estado transitorio (STAIE) y como rasgo latente de personalidad (STAIR)14. La puntuación máxima es 80 y los puntos de corte patológicos para el STAIR son de 26 para los padres y 33 para las madres, y de 29 para los padres y 32 para las madres en el STAIE14. Ambos test tienen una alta consistencia interna, entre 0,90-0,93 el STAIE y entre 0,84-0,87 el STAIR15.
Los cuestionarios para responder en el momento del ingreso, en el postoperatorio inmediato y al alta, se entregaron a los padres por parte de algún miembro del equipo investigador el día anterior a la intervención tras darles la información relativa al estudio. La información respecto al tipo y riesgos de la cirugía la realizaron los cirujanos cardíacos y los urólogos pediátricos.
Todos los análisis estadísticos se realizaron con el software SAS©, versión 9.4 del sistema SAS para Windows. Se comprobó la normalidad de las variables cuantitativas a través del test de Kolmogorov-Smirnov. Las variables cualitativas se describieron mediante la frecuencia absoluta y relativa. En el caso de las variables cuantitativas se describieron a través de la media y la desviación típica. La correlación entre variables continuas se estudió mediante el coeficiente de correlación de Pearson. Las comparaciones de las variables cuantitativas entre más de 2grupos se llevaron a cabo a través del análisis de la varianza (ANOVA) debido a su distribución normal. Los efectos significativos se siguieron con comparaciones por pares con la corrección de Bonferroni. En el caso de variables cualitativas se realizó el análisis de frecuencias con el test de la chi al cuadrado. En todos los análisis se consideró como estadísticamente significativo p valor<0,05.
En el apartado cualitativo, se realizó un análisis fenomenológico descriptivo y analítico siguiendo la metodología de Munhall16, buscando el conocimiento de las experiencias vividas y los sentimientos asociados. Para ello, el investigador principal realizó un muestreo intencional por propósito a partir de la base de datos generada para el componente cuantitativo e hizo 5entrevistas semiestructuradas a padres y madres de cada cohorte en un momento cercano al alta. Las entrevistas se hicieron, y grabaron, en una sala del hospital. Se siguió una guía de entrevista, elaborado por el equipo investigador en función de las áreas temáticas propuestas en los cuestionarios presentados en el apartado cuantitativo, en la que se preguntó por la situación personal del padre/madre ante el ingreso de su hijo, la relación padre/madre-hijo a lo largo del ingreso, la influencia del ingreso sobre la vida familiar, la relación con el entorno hospitalario y las perspectivas de futuro respecto a la situación clínica de su hijo. Además, se obtuvieron diarios de campo que 3madres estaban escribiendo por voluntad propia. Las entrevistas fueron grabadas y posteriormente se hizo una transcripción de las mismas. El análisis del texto se realizó de forma artesanal según la propuesta de Colaizzi17 (fig. 2), realizando 2lecturas de la transcripción grabada y elaborando una serie de códigos en función de los objetivos propuestos. Los códigos resultantes se agruparon en una lista de temas y posteriormente se describieron los resultados hallados, incluyendo los verbatims asociados. Los resultados cualitativos se obtuvieron bajo los criterios de frecuencia e intensidad en los códigos y temas. Se encontró una saturación de los datos a partir de la cuarta entrevista de cada cohorte, momento en el que se observó que la capacidad de producir códigos y temas transcendentes con el objeto de estudio disminuyó, dejando de tener sentido seguir a partir de la quinta entrevista de cada cohorte por empezar a ser redundantes.
Los resultados obtenidos en este estudio fueron validados por las personas entrevistadas, durante la entrevista y posteriormente, tras enviarles el audio, la transcripción y los resultados obtenidos para asegurar la veracidad de la información. Otro criterio de calidad empleado fue la triangulación de metodologías que incluye este trabajo, al utilizar las metodologías cuantitativa y cualitativa para observar desde distintos prismas el mismo objeto de estudio. El Comité Ético del hospital aprobó el estudio (número 13/211).
ResultadosLa participación se ofertó a 111 familias de las 2cohortes; 54 familias de PMNCC y 57 de PMNCR. Seis declinaron su participación desde el inicio (5,4%) y 22 familias (19,8%) abandonaron la participación más adelante. Finalmente 150 padres y madres participaron en el cumplimiento de los cuestionarios, 74 en la de PMNCC (38 familias) y 76 en la cohorte de PMNCR (45 familias) (fig. 1). La descripción de los datos sociodemográficos y clínicos de los padres y niños se muestra en las tablas 1 y 2.
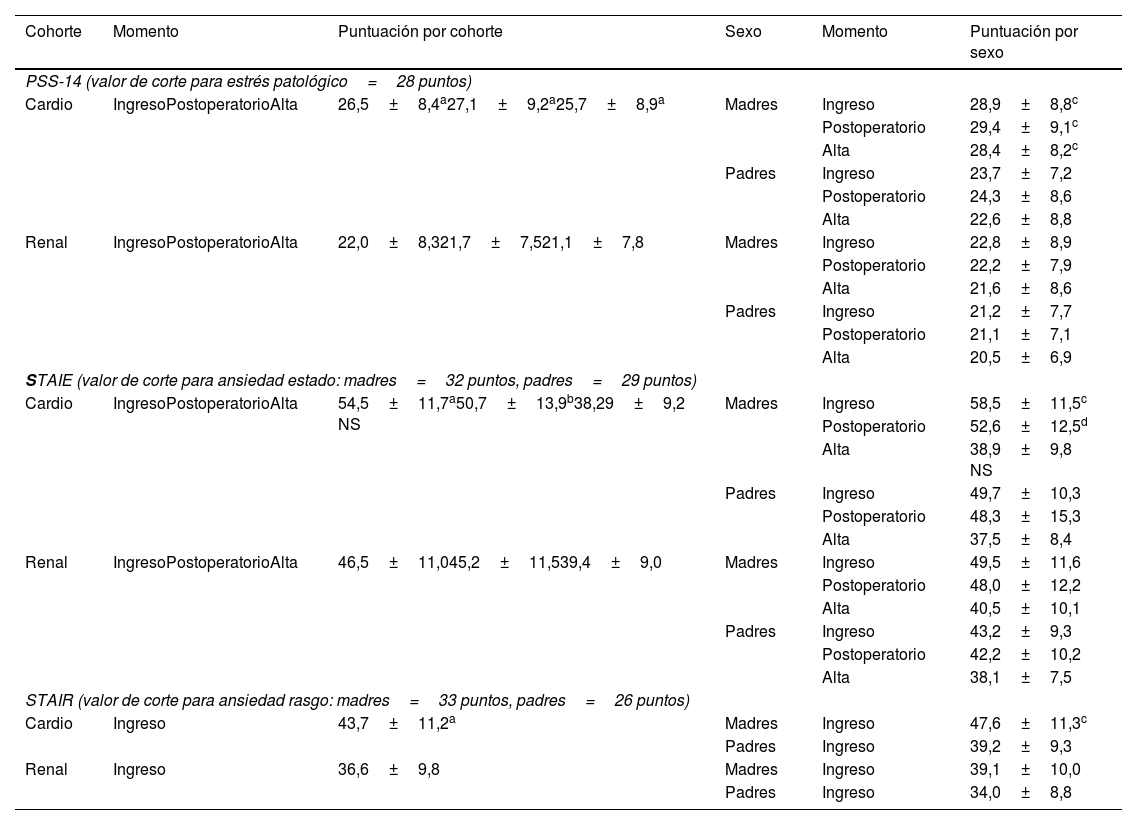
Estudio cuantitativoEstrés parental, cuestionario PSS-14 (tabla 3)Las puntuaciones para el estrés parental fueron significativamente mayores en la cohorte cardíaca que en la renal en los 3momentos, ingreso (26,5±8,4 vs 22,0±8,3), postoperatorio inmediato (27,1±9,2 vs. 21,7±7,5) y prealta (25,7±8,9 vs. 21,1±7,8). Fueron las madres de la cohorte cardíaca las únicas que superaron el valor de corte patológico para este test (28 puntos) y sus puntuaciones fueron más altas de forma estadísticamente significativa respecto a cada uno de los otros 3 grupos (padres de cardíaca y PMNCR) en los 3momentos estudiados (ingreso 28,9±8,8; postoperatorio 29,4±9,1 y momento cercano al alta 28,4±8,2). Los niveles de estrés fueron estables a lo largo de la estancia hospitalaria en todos los grupos.
Resultados de los test PSS-14, STAIE y STAIR segmentados por cohorte y sexo
| Cohorte | Momento | Puntuación por cohorte | Sexo | Momento | Puntuación por sexo |
|---|---|---|---|---|---|
| PSS-14 (valor de corte para estrés patológico=28 puntos) | |||||
| Cardio | IngresoPostoperatorioAlta | 26,5±8,4a27,1±9,2a25,7±8,9a | Madres | Ingreso | 28,9±8,8c |
| Postoperatorio | 29,4±9,1c | ||||
| Alta | 28,4±8,2c | ||||
| Padres | Ingreso | 23,7±7,2 | |||
| Postoperatorio | 24,3±8,6 | ||||
| Alta | 22,6±8,8 | ||||
| Renal | IngresoPostoperatorioAlta | 22,0±8,321,7±7,521,1±7,8 | Madres | Ingreso | 22,8±8,9 |
| Postoperatorio | 22,2±7,9 | ||||
| Alta | 21,6±8,6 | ||||
| Padres | Ingreso | 21,2±7,7 | |||
| Postoperatorio | 21,1±7,1 | ||||
| Alta | 20,5±6,9 | ||||
| STAIE (valor de corte para ansiedad estado: madres=32 puntos, padres=29 puntos) | |||||
| Cardio | IngresoPostoperatorioAlta | 54,5±11,7a50,7±13,9b38,29±9,2 NS | Madres | Ingreso | 58,5±11,5c |
| Postoperatorio | 52,6±12,5d | ||||
| Alta | 38,9±9,8 NS | ||||
| Padres | Ingreso | 49,7±10,3 | |||
| Postoperatorio | 48,3±15,3 | ||||
| Alta | 37,5±8,4 | ||||
| Renal | IngresoPostoperatorioAlta | 46,5±11,045,2±11,539,4±9,0 | Madres | Ingreso | 49,5±11,6 |
| Postoperatorio | 48,0±12,2 | ||||
| Alta | 40,5±10,1 | ||||
| Padres | Ingreso | 43,2±9,3 | |||
| Postoperatorio | 42,2±10,2 | ||||
| Alta | 38,1±7,5 | ||||
| STAIR (valor de corte para ansiedad rasgo: madres=33 puntos, padres=26 puntos) | |||||
| Cardio | Ingreso | 43,7±11,2a | Madres | Ingreso | 47,6±11,3c |
| Padres | Ingreso | 39,2±9,3 | |||
| Renal | Ingreso | 36,6±9,8 | Madres | Ingreso | 39,1±10,0 |
| Padres | Ingreso | 34,0±8,8 | |||
Los datos se expresan como n (número de observaciones) y media±desviación estándar.
El nivel de ansiedad estado fue superior al valor de corte en padres y madres de ambas cohortes, en los 3momentos de medición. El nivel de ansiedad estado fue mayor en la cohorte de PMNCC que en la de PMNCR en el momento del ingreso y en el postoperatorio inmediato (54,5±11,7 y 50,7±13,9 vs. 46,5±11,0 y 45,2±11,5, respectivamente), pero no al alta. Nuevamente, fueron las madres de la cohorte cardíaca las que tuvieron valores significativamente más altos respecto a los otros 3grupos en las puntuaciones al ingreso y respecto a los padres de la cohorte renal en el postoperatorio inmediato (58,5±11,5 y 52,6±12,5, respectivamente). Respecto a la evolución temporal de la ansiedad estado, las puntuaciones fueron bajando de forma estadísticamente significativa en ambas cohortes desde el momento del ingreso hasta el momento del alta hospitalaria (p<0,0001).
Ansiedad rasgo, cuestionario STAIR (tabla 3)El nivel de ansiedad rasgo fue superior al valor de corte en ambas cohortes. También en este cuestionario las madres de la cohorte cardíaca tuvieron valores significativamente más altos en el ingreso (47,6±11,3) respecto a los otros 3grupos.
Ni los niveles de estrés ni los de ansiedad se correlacionaron con la gravedad de la cardiopatía (Aristotle score), el tipo de cirugía, la presencia de complicaciones postoperatorias, la procedencia de otra comunidad autónoma, la duración de la estancia total hospitalaria, la duración de estancia en la UCIP o la necesidad de medicación al alta en la cohorte de PMNCC. Tampoco hubo correlación con ninguna de las variables sociodemográficas de los padres. Hay que destacar que las madres de la cohorte cardíaca fueron las que estaban en situación laboral no activa en una mayor proporción respecto a los otros grupos (p<0,0001).
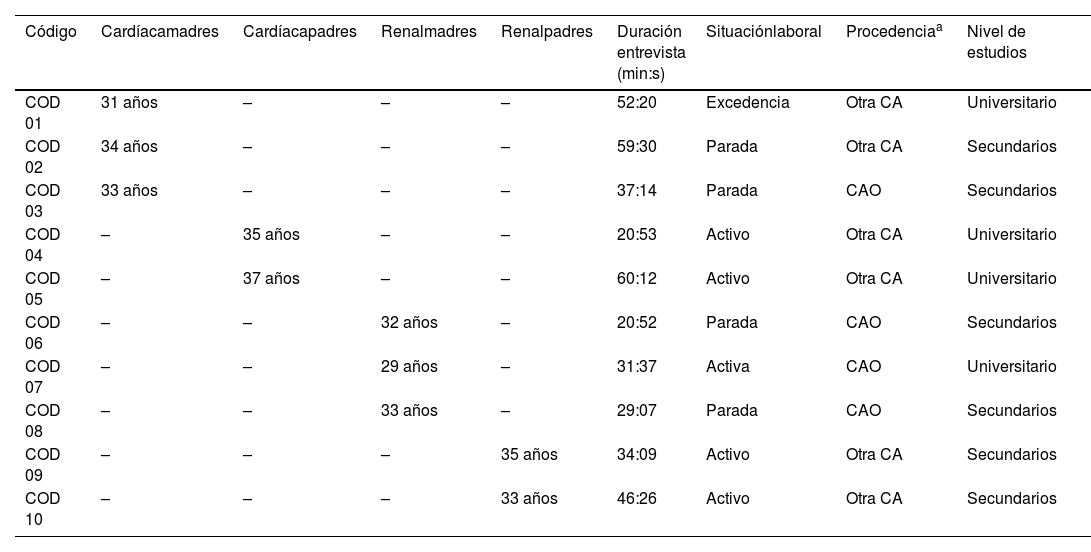
Estudio cualitativoLos datos respecto a edad, sexo, cohorte, duración de las entrevistas y datos sociodemográficos se recogen en la tabla 4. Se hicieron 5 entrevistas por cada cohorte. El muestreo se hizo siguiendo el criterio de intencionalidad por propósito. La saturación de los datos se estableció cuando se produjo la disminución de aparición de temas y subtemas relevantes de cara a los objetivos establecidos. Las sensaciones y sentimientos, agrupadas en esfera personal, familiar/social e institucional, así como las preocupaciones emergentes y las necesidades no satisfechas se recogen en la tabla 5. A continuación, exponemos aquellos sentimientos más relevantes que se extrajeron de las entrevistas y los diarios escritos por los padres relacionados con el estrés y la ansiedad, y que fueron validados por los propios entrevistados.
Características de los participantes en las entrevistas
| Código | Cardíacamadres | Cardíacapadres | Renalmadres | Renalpadres | Duración entrevista (min:s) | Situaciónlaboral | Procedenciaa | Nivel de estudios |
|---|---|---|---|---|---|---|---|---|
| COD 01 | 31 años | – | – | – | 52:20 | Excedencia | Otra CA | Universitario |
| COD 02 | 34 años | – | – | – | 59:30 | Parada | Otra CA | Secundarios |
| COD 03 | 33 años | – | – | – | 37:14 | Parada | CAO | Secundarios |
| COD 04 | – | 35 años | – | – | 20:53 | Activo | Otra CA | Universitario |
| COD 05 | – | 37 años | – | – | 60:12 | Activo | Otra CA | Universitario |
| COD 06 | – | – | 32 años | – | 20:52 | Parada | CAO | Secundarios |
| COD 07 | – | – | 29 años | – | 31:37 | Activa | CAO | Universitario |
| COD 08 | – | – | 33 años | – | 29:07 | Parada | CAO | Secundarios |
| COD 09 | – | – | – | 35 años | 34:09 | Activo | Otra CA | Secundarios |
| COD 10 | – | – | – | 33 años | 46:26 | Activo | Otra CA | Secundarios |
Sensaciones, sentimientos y necesidades por satisfacer
| Sensaciones y sentimientos positivos |
| Agradecimiento por la implicación de los profesionales sanitarios |
| Confianza en la institución y en los profesionales |
| Alegría ante resultados satisfactorios |
| Alegría en el reencuentro con su hijo tras la operación |
| Sentirse útiles durante el proceso |
| Esperanza |
| Capacidad de resiliencia durante todo el proceso |
| Sensaciones y sentimientos negativos |
| Nivel personal |
| Estrés |
| Ansiedad |
| Tristeza |
| Angustia |
| Desamparo |
| Soledad |
| Fatalismo |
| Pérdida de la noción del tiempo |
| Desesperación ante evolución postoperatoria lenta |
| Dificultad para comprender y asumir la situación |
| Sufrimiento |
| Miedo e incertidumbre ante la muerte o las secuelas postoperatorias |
| Sensación de secuestro hospitalario |
| Impotencia |
| Derrumbamiento personal ante lo vivido y lo que queda por vivir |
| Sentimiento de «montaña rusa» emocional |
| A nivel familiar/social |
| Aislamiento autoimpuesto |
| Abandono por parte de otros miembros de la familia |
| Estrés familiar |
| Desorganización familiar |
| Creación de una vida paralela a la que tenían |
| Lejanía de su lugar de residencia |
| Incertidumbre respecto al futuro familiar |
| Búsqueda de normalización familiar y social |
| Respecto al hospital |
| Medio agresivo |
| Dependencia de los cuidados hospitalarios |
| Sensación de que su vida actual está rodeada de personal sanitario |
| Necesidades por cubrir |
| Apoyo psicológico |
| Información clara y comprensible |
| Permanecer físicamente al lado de su hijo |
El diagnóstico prenatal de una anomalía cardíaca o renal supuso un primer momento de estrés y ansiedad en ambas cohortes, aunque más marcada en la cohorte de PMNCC. «Cuando llegó la semana 28 se encontraron un corazón más grande casi que el feto, que hasta un ignorante como yo vi que algo pasaba, porque era un corazón enorme» (COD 2). «Ahí ya la palabra cardiopatía y ya… dices tú… ¡ay, madre!, esto ya no pinta bien pero (…) Entonces ya es cuando ves la gravedad (…) tenéis que ir a… a un centro de… ¿de tercer nivel, se dice? De tercer nivel, entonces bueno, tenéis que ir a Madrid, y entonces todo eso ya, me acuerdo que era todo como una nube, lo que me decía él» (COD 3). «Nunca me olvidaré de aquella frase. “Este niño tiene una cardiopatía” (…) Y mi marido igual… peor, se puso blanco ahí el pobre casi. Y ahí nos quedamos en aquel cuarto y él se fue y bueno nos dejó ahí supongo que, como ya sabe… lo que hay, pues para que tuviéramos nuestro momento de… de asimilarlo, de llorar, de lo que fuera. Y entonces bueno, pues luego a partir de ahí fue horroroso, fue horroroso» (COD 4).
La realización de pruebas diagnósticas, la estancia hospitalaria por un tiempo indeterminado, los servicios sanitarios prestados por desconocidos, la salida de sus domicilios, así como los problemas laborales y el desembolso económico supusieron un estrés y ansiedad añadidos. «Ya desde que nace lo llevas mal. Después están las pruebas que hay que hacerle, pincharle y ponerle una vía… ¡horrible! O sea, a mí los hospitales los veo y me dan pavor» (COD 6). «Conlleva (llora) deshacerte de tu vida, porque… yo tuve que venir aquí con una maleta, sin saber a lo que lo que me... lo que me esperaba y dejando atrás todo lo que yo había pensado, había planificado, porque todo se había roto (…), con una ansiedad y estrés enormes porque no sabes lo que va a pasar y tienes que montar una vida paralela a la que tenías en casa y, por supuesto, claro, sin tu entorno, sin tu gente, sin tu familia, sin tus amigos. Yo he sentido muchísima soledad» (COD3). «Todo nos ha supuesto mucho dinero, aquí ha habido que alquilar un piso, muchos viajes. Gracias a que hemos tenido muchísima familia que ha venido a ayudarnos, si no hubiéramos tenido que contratar aquí una persona para que el tiempo que yo hubiera estado en la UCI con el niño hubiera estado con mi otro hijo en casa, mientras mi marido trabajaba... Es que la cuestión de la logística familiar se complica muchísimo» (COD 2).
La inminencia de la intervención fue manifestada por la mayoría de los padres como un momento especialmente complicado desde el punto de vista emocional. La preparación para el quirófano, la espera durante la intervención, la incertidumbre respecto al resultado, incluyendo la posibilidad de perder a su hijo, supusieron niveles elevados de estrés y ansiedad. «A las 6:30 estábamos en pie, a las 7:15 de la mañana estábamos aquí y nada, estuvimos con ella hasta que subió al quirófano. Estuvimos luego esperando… ansiedad, obviamente ansiedad» (COD 4). «Pero claro, tú lo ves, en aquella cuna, que lo acompañamos hasta el quirófano y te da un dolor, una cosa… Dices tú “¿lo volveré a ver cuándo salga del quirófano?”» (COD 3). «Pues mirar el reloj cada 10 min… o menos, a ver si pasa el tiempo, a ver si pasa el tiempo, a ver si pasa el tiempo, y estar, pues eso, pensando qué pasará, pensando qué pasará, irá todo bien, estarán… ya, ya le habrán hecho esto, ya le habrán anestesiado... y mirando el reloj, mirando el reloj, mirando el reloj y llorando… y mirando el reloj y llorando» (COD 1).
Respecto a la estancia en UCIP los padres mostraron como causas fundamentales de su estrés y ansiedad la sensación inicial de frialdad, la contaminación acústica que suponen los sonidos de las máquinas, asociados a la desorientación inicial, los nervios, las dudas y los miedos ante lo desconocido y ante la situación clínica, y el aspecto exterior de sus hijos. «Empiezas a ver todo lo que trae alrededor la operación. Luego ves ese ritmo frenético que tiene la UCI, que tú no estás acostumbrado ni nada el primer día. Drogas para acá, súbele tal, súbele cual… y tú ves a tu chiquillo ahí… Y luego la imagen que también no se me olvida… todo ensangrentado, ¡ay, Dios!» (COD 3). «Y empezaron a ponerle todo… todo el aparataje y cogerle vía aquí, ponle vía allá, ponle no sé qué de control, no sé qué de pantalla, ¡bah!, me salí de la UCIP y ya me fui a… a partos, donde estaba M para decirle dónde habían llevado a su hijo. Y con la tristeza y ansiedad nos subimos a la habitación. Una tristeza… y un silencio… pues… sepulcral. Entramos en una planta con niños, con… gemidos y lloros de… otros bebés…p ero nosotros sin ningún bebé. Y fue una situación pues… pues… dura» (COD 2).
La necesidad de utilización de técnicas altamente invasivas, como la oxigenación por membrana extracorpórea (ECMO) constituyó un factor que elevó marcadamente los niveles de estrés y ansiedad durante su estancia en la UCIP, debido al impacto visual que genera la situación y a las posibles consecuencias negativas que supone su utilización. «Nos quedamos con la ECMO, con la máquina, la extracorpórea, o sea, “¡sobre todo que no salga con la ECMO, sobre todo que no salga con la ECMO!”» (COD 5). «Muy estresante porque también los riesgos de la extracorpórea son muchos, aparte de que no vuelva a funcionar…. y el miedo de que se le quede una disfunción renal... que no suele pasar, pero… pero es lo que yo pensaba…» (COD 1). «Entonces ya fui a hablar con el cirujano, “mire, que como me ha dicho esto, que les había costado retirar la extracorpórea, si eso tiene alguna repercusión en el postoperatorio, si va a ser más largo, si voy a estar más tiempo, si va a tener… alguna repercusión…. en los órganos”. Claro, luego ya procesando la información dije: “¡ay, madre mía! Y eso, ¿tendrá algún problema?, ¿habrá quedado alguna secuela en algún órgano?”» (COD 3).
Por otro lado, el hecho de estar alejados físicamente de sus hijos, no saber si les necesita y el desconocimiento de su estado físico de forma actualizada les generaron una ansiedad y estrés notables durante todo el ingreso del niño. «Acostarme, imposible, no he podido, pero no he podido por la ansiedad que me creaba estar fuera… a lo mejor está llorando y me necesita y no estoy ahí…me creaba… tal ansiedad que digo “¡es que no me puedo acostar!”» (COD 1). «Estuviste un mes sin cogerlo… Sí. Un mes, ¡ah, bueno! mira, volviendo atrás que me preguntaste antes cuál fue el mejor momento de la UCI y te dije cuando nos… cuando nos fuimos, pues acabo de recordar otro que también, que fue cuando… cuando me lo dejaron coger, que fue casi al final» (COD 3).
La evolución clínica tórpida en algunos casos, la imposibilidad para seguir con su vida previa al diagnóstico y de ver de forma clara el futuro personal, familiar y laboral, produjeron niveles altos de estrés y ansiedad en el postoperatorio. «Es que esto no va a cambiar nunca…. porque la frase “poco a poco” me la voy a tatuar. Porque es verdad que no puedes hablar de tiempo cuando vienes aquí, pero tú tienes una vida. Que muchas cosas las puedes apartar, pero otras no» (COD 2). «Sí, o sea el ver que… veíamos luz al final del túnel, porque yo esto lo veo siempre, lo he visto con mucha oscuridad, o sea, sí, poco a poco, pero todo oscuro, no ver nunca.... pues mira, el final está ahí. No, es que no lo ves, ni ves el final, ni ves cómo será el final, ni cuándo» (COD 1).
El alta inminente, la dependencia de los cuidados hospitalarios y el temor a prestar cuidados inadecuados o insuficientes a su hijo tras el alta generaron ansiedad y estrés elevados en los padres de ambas cohortes, que fueron más marcados en el discurso de los PMNCC. «Pues fíjate que estoy en la planta y echo de menos la UCIP (…). Cuando sales de allí te das cuenta de que no vas a tener a un médico estupendo, pegado a tu hijo toda la vida, ni a una enfermera que te solucione la situación» (COD 2). «Ese es mi temor… el grosor de burbuja que tiene que tener mi hijo. Porque claro, yo les digo, ¿y qué vamos a hacer cuando mi hijo coja algo? Y me dicen: “intentar que no lo coja”. Pero claro, es que tiene un hermano, un hermano que va al cole, que va a venir con un catarro… y que se lo va a pegar, porque yo a mi hijo mayor no le puedo desterrar, no le puedo decir: “¿no estás malo? … ¡te vas con los abuelos!» (COD 1). «No sé lo que va a suponer cuando… esté con mi hijo en casa, no sé cómo nos va a limitar, no sé qué cuidados especiales va a necesitar, no sé cómo va a ser su vida, no sé, es un interrogante, porque toda la vida del niño, ha estado aquí, en el hospital, tiene 3meses» (COD 5). «¿Y cómo ves el futuro otra vez en casa? ¡Ah!, pues ya muy bien, ya me veo con el carrito por allí. A veces me vienen un poco esos fantasmas, de (…) un poco de temor. Aunque yo intento ser muy optimista ya te digo que, que cuando…. me agobio, prefiero no pensar en el… vivo el momento y el día a día» (COD 3). «Creo que cuando vuelva a casa voy a sentir una sensación como… como si hubiera estado secuestrada. El otro día lo pensaba, llevo tanto tiempo aquí que he desconectado de todo… de todo, no sé cómo va al mundo, no sé lo que ha pasado en estos 3meses, no sé, no… no… cuando vuelva a casa otra vez va a resultarme super… impactante e incluso temo que me bloquee porque va a ser una situación… muy, muy… diferente a lo que he vivido durante estos 3meses, que se reduce a una vida de hospital, de casa a hospital, hospital casa… hablar con médicos, estar con… enfermeras, enfermeros… esta es… mi vida, entonces cuando me vaya a casa pues… no sé...» (COD 4).
Un porcentaje significativo de PMNCC sufre trastornos psicológicos en relación con los cuidados que sus hijos precisan por su enfermedad18,19. Estos trastornos se acentúan en momentos críticos como es el perioperatorio de la cirugía cardíaca. En un estudio, hasta un 30% de los PMNCC fueron diagnosticados de trastorno por estrés postraumático7 y entre el 25-50% presentaron síntomas de depresión o ansiedad8,20.
En nuestra serie, los PMNCC presentaron niveles más altos de estrés que los PMNCR. En la literatura existen estudios controvertidos en este sentido; en algunos, los PMNCC presentan mayor nivel de estrés respecto a los controles21,22, mientras que en otros no existen diferencias sustanciales23. En el estudio de Diffin et al.21 se compararon los niveles de ansiedad y depresión en padres y madres de neonatos con cardiopatía congénita durante su ingreso en UCIP, a los 6 meses y al año, con los de un grupo control de padres y madres de niños sanos, y las puntuaciones para ansiedad y depresión fueron significativamente más altas en la cohorte cardíaca durante el ingreso en la UCIP. Sin embargo, los niveles de estrés y ansiedad no mostraron diferencias significativas entre la cohorte cardíaca y la de control a los 6 y 12 meses tras la cirugía. En nuestro estudio, los niveles postoperatorios de estrés y ansiedad también fueron más elevados en la cohorte de PMNCC en el periodo de ingreso en la UCIP respecto a la cohorte de PMNCR. De la misma forma, en el estudio de Sarajuuri et al.22 los padres y madres de niños con corazón univentricular presentaron mayores niveles de estrés cuando fueron comparados con los de niños sanos a los 18 meses de vida. En nuestra serie, los PMNCC con hijos con corazón univentricular fueron escasos y nuestra medición fue distinta, aunque también encontramos diferencias significativas entre los grupos. Por otro lado, en el estudio de Golfenshtein et al.23 se estudiaron los niveles de estrés en un grupo de padres y madres de niños operados de cardiopatía congénita al alta de la cirugía, a los 3, 6, 9 y 12 meses tras la cirugía y vieron que las puntuaciones en la escala de estrés se mantenían en el percentil 50 desde los 3 meses tras el alta de la cirugía, no existiendo por lo tanto valores excesivamente altos en esos periodos, algo que difiere de nuestros resultados al alta hospitalaria.
En el estudio que presentamos, las madres de los niños tratados mediante cirugía cardíaca son las que presentaron las puntuaciones más altas en la escala de estrés (en el ingreso 28,8±8,8; postoperatorio inmediato 29,4±9,1 y en el alta 28,4±8,2 (tabla 3), siendo las únicas que estuvieron por encima de los valores de corte considerados patológicos (28 puntos). Este es un hallazgo que se repite en la mayoría de los trabajos que estudian el estrés paterno asociado a cirugía cardíaca y puede ser explicado por el hecho de que las madres suelen ser las cuidadoras principales de sus hijos en el ámbito hospitalario7,20-22,24.
Respecto al riesgo quirúrgico asociado a la complejidad de la cardiopatía (Aristotle score y Aristotle class)25, en nuestra serie no hubo diferencias significativas entre los niveles de estrés en función de la complejidad de la intervención ni del hecho que la cirugía fuera correctiva o paliativa. Este es un hallazgo que se repite en otros estudios23,23,26,27. Tan solo los padres de niños con síndrome de corazón izquierdo hipoplásico o corazón univentricular han mostrado mayores niveles de estrés que los que presentan otro tipo de cardiopatías22,28-30, pero en nuestra serie este tipo de pacientes fue muy escaso.
Respecto a la ansiedad estado, nuestro estudio muestra un nivel por encima de los valores de corte en ambas cohortes (29 para los padres y 32 para las madres) y es mayor en la cohorte de PMNCC que en la cohorte de PMNCR. De nuevo, las madres de la cohorte cardíaca son las que tuvieron puntuaciones más altas coincidiendo con la mayoría de las series en las que las madres presentaron mayores niveles de ansiedad21,31,32 y existiendo una diferencia significativamente estadística respecto a los otros 3grupos en el ingreso y en el postoperatorio inmediato (tabla 3). Al contrario que los niveles de estrés, que se mostraron estables a lo largo del ingreso, los niveles de ansiedad estado descendieron progresivamente desde el ingreso hasta el alta. Respecto a la evolución temporal de la ansiedad tras la cirugía, los datos en la bibliografía son divergentes. En algunos estudios los niveles de ansiedad disminuyeron con el tiempo21,26, mientras que en otros los niveles se mantuvieron por encima de los controles hasta 3 años tras la cirugía29,33.
El valor de añadir un estudio cualitativo al estudio cuantitativo reside en la posibilidad de conocer y analizar las causas más importantes en cada momento del periodo perioperatorio que generan el estrés y la ansiedad en los padres. Conocer estas causas nos ayudará a diseñar en el futuro estrategias para combatirlas.
Cuando describimos las causas de dicho estrés encontramos que este se inicia en el momento del diagnóstico de la cardiopatía. Como se recoge en otros estudios, en este momento los padres refirieron sentirse en estado de shock, abrumados, con el «corazón roto»34. Este momento de shock es independiente de que el diagnóstico se haga en periodo prenatal o posnatal, así como del tipo de cardiopatía34,35. Nuestros hallazgos indican que el estrés por el que pasan los padres cuando se diagnostica el mal que tiene su hijo comienza, generalmente, desde mucho antes del nacimiento y el uso de términos como «cardiopatía» puede provocar en los padres un estado de estrés, ansiedad e incluso shock asociado a estos síntomas, que se prolongan en el tiempo. Muchos de estos padres sufren estrés y ansiedad desde las semanas 26-28 de gestación en adelante, por lo que pueden llegar al ingreso del niño en el hospital, y en concordancia con los datos cuantitativos, con un nivel de estrés y ansiedad elevados.
Durante el ingreso, los padres perciben el hospital como un «medio hostil» en el que desconocen los espacios y al personal que atiende a sus hijos. Como se refiere en el estudio de Thomi et al.35,36, los padres se sienten como «lanzados abruptamente a un mundo desconocido e impredecible en el que deben aprender a manejarse». Nuestros resultados indican que entran en un mundo en el que no conocen a nadie, no conocen el medio, tienen que cambiar de residencia e incluso cambiar de comunidad autónoma para que puedan atender correctamente a su hijo, dejando su lugar de comodidad, bienestar y generando una situación de disfuncionalidad individual y familiar, producida al modificar la logística de su vida a nivel familiar, económico y social, desde una perspectiva individual o nuclear familiar y, en muchos casos, en soledad. Estos aspectos también están señalados en su estudio por Kosta et al.37.
El día de la cirugía es señalado uniformemente en la mayoría de los estudios como un momento crítico. La separación para llevarle al quirófano y la espera durante la intervención quirúrgica fue descrita en otros estudios como un «estar sentado sobre pinchos»34 o como un «tiempo de oscuridad»35 en el que no sabían lo que le estaba pasando a su hijo, lo cual generó una gran incertidumbre sobre todo en los padres de niños tratados mediante cirugía cardíaca que tienen que afrontar la posibilidad del fallecimiento de su hijo34,36,38. De acuerdo a esto, en nuestro estudio, la espera a la entrada en el quirófano y la espera durante el acto quirúrgico, asociadas a la incertidumbre que supuso ese periodo, generaron niveles muy altos de estrés y ansiedad en los padres. La escasez de información recibida durante el acto quirúrgico, la incertidumbre sobre lo que estaba pasando en el quirófano y el miedo a recibir malas noticias facilitaron la existencia de la agudización de estos sentimientos.
Durante el ingreso en la UCIP, uno de los motivos del aumento del estrés y la ansiedad de los padres son los ruidos, las alarmas y el ambiente de «alta tecnología», además de la sensación de incapacidad para ayudar a su hijo35. La pérdida transitoria del rol parental fue frustrante para los padres durante su estancia en UCIP. Y este es un hecho que se ve agravado cuando la evolución del postoperatorio es tórpido, porque esa pérdida transitoria del rol parental se alarga en demasía en el tiempo. Durante el postoperatorio en la UCIP, los padres sienten que solo pueden esperar a ver qué ocurre con su hijo, dejándolo en manos de desconocidos, sintiéndose solos, alejados de sus hijos y en un ambiente también desconocido para ellos que, en ocasiones, es referido como «inicialmente frío». A pesar de estar rodeados de personal sanitario, en el momento del ingreso en UCIP la sensación que tienen los padres es de soledad, y el alejamiento de sus hijos no tiene un sentido físico, sino un sentido relacionado con no corresponder a la satisfacción de las necesidades de sus hijos. Además, un aspecto que los padres han reflejado como muy estresante y generador de ansiedad es el uso de la ECMO, debido a la situación real de peligro que implica esta técnica.
Por otro lado, y tras ese periodo inicial frío, a la mayoría de los padres el entorno de la UCIP les proporcionó una seguridad respecto a los cuidados de su hijo, en la medida que fueron entablando relación y cogiendo confianza. Los cuidados que facilitó el personal de la UCIP durante el tiempo del postoperatorio pueden hacer que la transición a la planta y el proceso del alta a sus domicilios generen de nuevo un aumento en el estrés y ansiedad, debido a la creación de una situación de dependencia en los cuidados y al paso a un nuevo espacio hospitalario con personal diferente. La salida del hospital también generó estrés y ansiedad porque marca el momento en el que los padres, tras un periodo en el que han perdido el rol parental respecto al cuidado de sus hijos, tienen que retomar ese rol. Mostraron dudas respecto a su capacidad para cuidar adecuadamente a sus hijos, y esto les generó estrés y ansiedad. Los padres entrevistados refieren que la vuelta a casa no iba a ser fácil, ya que estaba llena de retos y se consideraban insuficientemente preparados para cumplir con el rol parental. De acuerdo a otros estudios, en nuestro trabajo también vemos que en este momento es donde confluyen la alegría de la vuelta a casa y por otro lado las incertidumbres respecto a los cuidados y necesidades de su hijo35,36.
Una de las limitaciones de este estudio es que los pacientes de la cohorte cardíaca tuvieron un mayor porcentaje de ingreso en UCIP, mayor duración del ingreso y provenían con mayor frecuencia de otras comunidades autónomas (44% padres y 47% madres) respecto a la cohorte renal (13% padres y 10% madres). Esto puede haber influido en aumentar los niveles de estrés y ansiedad de la cohorte cardíaca. El hecho de que los niveles de estrés no se modifiquen en el tiempo, como sí ha pasado con los niveles de ansiedad puede significar que el cuestionario PSS-14 no sea suficientemente sensible para detectar cambios en un corto espacio de tiempo.
Basándonos en los resultados de nuestro estudio podrían plantearse futuras líneas de investigación que estudiasen la utilidad de algunas intervenciones enfermeras encaminadas a la reducción del estrés y ansiedad de los padres y madres durante el ingreso de sus hijos.
ConclusionesLos PMNCC sufren mayores niveles de estrés y ansiedad que los PMNCR, siendo las madres de la cohorte cardíaca las que sufren estos trastornos con mayor intensidad.
El análisis de la experiencia perioperatoria de estos padres y madres muestra un gran número de sensaciones y sentimientos tanto positivos como negativos en la esfera de lo personal, lo familiar/social y respecto al hospital.
Entre los sentimientos positivos destacan el agradecimiento y la confianza en los profesionales y la institución. Los negativos van desde el estrés, la ansiedad, la angustia, el desamparo o la impotencia en lo personal hasta el abandono por otros miembros de la familia, la desorganización o la incertidumbre respecto al futuro en lo familiar/social. Respecto al hospital, los padres y madres lo viven por un lado como un medio agresivo, pero por otro lado manifiestan su dependencia de este respecto a los cuidados de su hijo.
Asimismo, los padres refieren una serie de necesidades no satisfechas como apoyo psicológico, más información o poder permanecer más tiempo con sus hijos.
Basándonos en estos sentimientos y necesidades se deberían diseñar intervenciones enfermeras encaminadas a disminuir el estrés y ansiedad de los padres en relación con la cirugía de sus hijos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.