Evaluar el conocimiento y habilidades de enfermeras y médicos en ventilación mecánica no invasiva en diferentes contextos: equipamiento e influencias contextuales.
MétodoEstudio descriptivo transversal en 4 unidades de cuidados intensivos (una quirúrgica, 3 polivalentes), una reanimación posquirúrgica, 2 áreas de urgencias y 3 salas de hospitalización, de 4 hospitales (3 universitarios y uno general) con 407 profesionales. Se administró una encuesta con 13 ítems, evaluando la validez del contenido (índice de Kappa 0,97 [95% IC: 0,965-0,975]).
ResultadosRespondieron el 63,7% de las enfermeras y el 39% de los médicos. El porcentaje de respuestas correctas fue del 50%. Con una puntuación del 1 al 5, en la que a menor puntuación más conocimiento, las enfermeras puntuaron 3,27±0,5 vs. 2,62±0,5 los médicos (diferencia de la media 0,65 [IC 95%: 0,48-0,82; p<0,001]). No hubo diferencias entre hospitales o unidades (p=0,07 y p=0,09). Un porcentaje notable de profesionales identificó como estrategia para mejorar la sincronización paciente-ventilador «tapar el puerto espiratorio» (fugas intencionadas) y apretar la máscara a la cara del paciente (fugas no intencionadas) (28,2% unidad de cuidados intensivos, 22,5% urgencias, 8,3% reanimación posquirúrgica, 61,5% hospitalización), sin diferencia entre enfermeras y médicos (27,9% vs. 23,4%, p=0,6). El 50% de las enfermeras respondieron correctamente cómo seleccionar el tamaño adecuado de máscara y el 11,7% conocía que la máscara debe ajustarse permitiendo el paso de 2 dedos.
ConclusionesNo hubo diferencias en el conocimiento por unidades entre enfermeras y médicos. La falta de conocimiento relacionada con la terapia de la ventilación mecánica no invasiva es dependiente de la formación recibida y del material disponible en la unidad. Para reducir la confusión entre fugas intencionadas y no intencionadas se recomienda usar un solo tipo de ventilador y mantener un entrenamiento regular de las enfermeras.
To assess non-invasive ventilation knowledge and skills among nurses and physicians in different contexts: equipment and contextual influences.
MethodCross-sectional, descriptive study in 4 intensive care units (ICU) (1 surgical, 3 medical-surgical), 1 postsurgical recovery unit, 2 emergency departments (ED) and 3 wards, in 4 hospitals (3 university, 1 community) with 407 professionals. A 13-item survey, validated in the setting, was applied (Kappa index, 0.97 (95% CI [.965–.975]).
ResultsNurses (63.7% response); physicians (39% response). The overall percentage of correct responses was 50%. Scored from 1 to 5, with lower scores reflecting more knowledge, nurses scored 3.27±.5 vs 2.62±.5 physicians, respectively (mean difference,.65 (95% CI: .48-.82, P<.001). There were no differences between hospitals or units (P=.07 and P=.09). A notable percentage of respondents incorrectly identified the patient-ventilator synchronization strategy as “covering the expiratory port” (intentional leaks) and pressing the mask against the patient's face (unintentional leaks) (28.2% ICU, 22.5% ED, 8.3% postoperative resuscitation, 61.5% wards), with no difference between nurses and physicians (27.9% vs 23.4%, P=.6). Only 50% of nurse respondents correctly answered a question about measuring mask size and just 11.7% of the nurses knew the “2-finger fit” adjustment.
ConclusionsThere was no difference in nurses’ and physicians’ knowledge according to the setting studied. The lack of knowledge regarding NIV therapy depended on training received and material available. To reduce the existent confusion between intentional and nonintentional leak, the use of a single type of NIV supply and providing an appropriate level of training for nurses is recommended.
Se constata la falta de protocolos sobre cómo implementar y monitorizar la VNI en las diferentes unidades donde se utiliza esta técnica (UCI, urgencias, reanimación posquirúrgica y salas), así como la diversidad del material, tanto fungible (interfaz y sistemas de fijación) como ventiladores (convencional o específico de VNI). Las encuestas realizadas en salas de hospitalización de Italia y en las UCI de Francia destacaron la falta de formación de las enfermeras en cuanto a conocimiento y habilidades en el manejo de la VNI. En España solo se ha realizado previamente un estudio sobre el conocimiento de las enfermeras en VNI.
¿Qué aporta este estudio?La falta de conocimiento relativa a la terapia de la VNI depende de la formación recibida y del material disponible. Los médicos suelen ser los docentes en esta terapia, dificultando que las enfermeras puedan formarse en las habilidades que les competen. Cuanto mayor es la variabilidad de los ventiladores, mayor es la confusión con el material fungible adecuado para cada uno, siendo causa de errores en cuanto a tolerancia a la fuga de aire (intencionada frente a no intencionada).
Implicaciones del estudioExpertos en VNI (enfermeras y médicos) validaron la encuesta, que puede usarse para evaluar el nivel de conocimientos y habilidades de los profesionales, y utilizar los resultados como punto de partida para llevar a cabo una formación personalizada en la propia unidad con el propósito de mejorar la implementación y monitorización de la VNI.
Los objetivos principales de la ventilación mecánica no invasiva (VNI) son evitar la intubación traqueal, facilitar la extubación temprana y evitar la reintubación1, y reducir el riesgo de neumonía asociada a la ventilación2. Durante los últimos 20 años se ha incrementado el uso de la VNI a nivel internacional, según lo reportado por Esteban et al.3 para Europa y por Walkey y Wiener4 en Estados Unidos. Sin embargo, a pesar del incremento de su uso, sigue existiendo variabilidad en cuanto a la aplicación del tratamiento por falta de protocolos, los estándares de cuidados y los registros de datos, principalmente dependiendo de la unidad en la que ingresan los pacientes para realizar la VNI5–8. Numerosos estudios han identificado los factores de riesgo de fracaso de la VNI, diferenciando entre insuficiencia respiratoria aguda (IRA) e insuficiencia respiratoria crónica agudizada (IRCA)3,4,9–11, y una revisión sistemática reciente incluyó las complicaciones de la VNI12, aun cuando estas se reportaron únicamente en el 45% de los estudios revisados.
La selección de la interfaz constituye el elemento clave del éxito o fracaso de la terapia, porque afecta al bienestar del paciente y evita la fuga de aire excesiva, lo cual es importante para optimizar la sincronización paciente-ventilador13,14. Los profesionales sanitarios deben ser también capaces de seleccionar debidamente qué pacientes se pueden beneficiar más de la VNI, así como identificar los signos de fracaso de la misma, iniciando precozmente la intubación traqueal y la ventilación mecánica invasiva cuando esté indicado, ya que la demora en su inicio se relaciona con aumento de la mortalidad3.
El éxito de la terapia de VNI depende de la efectividad del equipo. Los médicos indican la terapia y especifican la unidad en la que debe iniciarse, mientras que las enfermeras (o fisioterapeutas respiratorios, en Estados Unidos, Australia y algunos países europeos15,16) son responsables de las habilidades necesarias para conseguir unos óptimos resultados en la terapia: seleccionar la interfaz correcta, posicionarla debidamente, aportar cuidados al paciente y registrar los datos. La encuesta internacional de Crimi et al.5 preguntó a los médicos acerca de la interfaz de elección, ya que no eran únicamente responsables de la elección del ventilador, sino también de la interfaz, mientras que en España la selección de dicha interfaz es competencia de las enfermeras, según lo evidenciado por estudios previos realizados por nuestro equipo de investigación8,17. Cabrini18 en salas de hospitalización de Italia, y Montravers19 en las unidades de cuidados intensivos (UCI) de Francia, destacaron la formación insuficiente de las enfermeras en cuanto a conocimiento y habilidades de manejo de la VNI. En España solo se ha realizado un estudio previo sobre el conocimiento de VNI por parte de las enfermeras17 y, dado que el éxito de dicha técnica depende del trabajo de equipo entre enfermeras y médicos (normalmente los fisioterapeutas no están involucrados en la terapia en España), el presente estudio trata de evaluar los conocimientos y habilidades en VNI entre enfermeras y médicos en diferentes tipos de hospitales (universitarios frente a no universitarios) y unidades: UCI, reanimación posquirúrgica, servicios de urgencias y salas de hospitalización.
MétodosEstudio transversal, descriptivo, multicéntrico, en 3 hospitales universitarios (Hospital Universitari de Bellvitge, Hospital Dr. Josep Trueta de Girona y Hospital Clínic de Barcelona) y un hospital general no universitario (Consorci Hospitalari de Vic) durante el primer semestre de 2016. Participaron todas las enfermeras y médicos (n=407) de 4 UCI (una quirúrgica, 3 médico-quirúrgicas), 3 unidades de reanimación (una posquirúrgica, 2 en servicios de urgencias [SU]) y 3 salas generales. No había fisioterapeutas respiratorios en las unidades participantes.
Se incluyó a las enfermeras y médicos contratados como personal fijo sin restricción de tiempo y categoría profesional (también se incluyó al personal de fin de semana). Solo se excluyó a los médicos que no realizaban guardias de 24horas, ya que consideramos que podían prescribir la VNI, pero no supervisaban su mantenimiento. Se controlaron las variables independientes para identificar la muestra analizada, tales como años de experiencia profesional, experiencia en el servicio y experiencia en VNI.
Recopilación de los datosInvestigadores con experiencia académica y clínica en VNI diseñaron y validaron la encuesta, que incluyó 13 preguntas con opción de respuesta múltiple.
Los ítems fueron generados a partir de una revisión bibliográfica realizada por el equipo investigador, y la validez de contenido fue valorada mediante la técnica Delphi en 28 profesionales sanitarios procedentes de los hospitales participantes. Se respetó la ratio habitual en las unidades entre médico-enfermera para seleccionar a los participantes de la prueba piloto: en la UCI 6 médicos y 13 enfermeras (1:6), en SU 2 médicos y 5 enfermeras (1:3) y 2 enfermeras de las salas de medicina general. Realizaron comentarios sobre 3 aspectos de la encuesta: claridad (¿existe alguna cuestión ambigua? En tal caso, ¿cuál? ¿Alguna sugerencia para que las cuestiones sean más claras?), validez nominal (¿puede eliminarse alguna cuestión?) y validez del contenido (¿debe incluirse alguna cuestión adicional?). La encuesta fue revisada conforme a los comentarios recibidos. No se eliminó ni añadió ningún ítem, pero se modificó la redacción de 4 de ellos. La versión final tuvo un Índice Kappa de 0,97 (IC 95% [0,965-0,975]. No se calculó el tiempo ideal de respuesta, ya que se observó una alta variabilidad en el estudio piloto. Se aporta en la tabla 1 la relación de preguntas y las respuestas correctas se incluyen como anexo 1.
Encuesta de conocimientos y habilidades en VNI para profesionales de la salud
| 1. ¿Cuáles son las indicaciones para la VNI? |
| a) Insuficiencia respiratoria aguda en pacientes con EPOC, EAP, en inmunodeprimidos o en el postoperatorio |
| b) Pacientes con síndrome distrés respiratorio agudo y/o EPOC |
| c) Pacientes con pH<7,15 |
| d) a y b son ciertas |
| e) No contesto |
| 2. ¿Cuáles son los criterios para iniciar la VNI en la UCI? |
| a) No mejora de signos y síntomas después de 2h de VNI fuera de la UCI |
| b) Insuficiencia respiratoria que requiere FiO2>0,4 |
| c) Escasa experiencia de la plantilla de médicos y enfermeras en hospitalización |
| d) Todas son ciertas |
| e) No contesto |
| 3. Son indicadores de fracaso de la VNI: |
| a) Incapacidad para mejorar los síntomas (principalmente frecuencia respiratoria [FR]) |
| b) Desincronización con el respirador |
| c) pH>7,35 |
| d) a y b son ciertas |
| e) No contesto |
| 4. La presión de soporte administrada durante la VNI con una modalidad BIPAP |
| a) Es la suma de las presiones entre la presión positiva al final de la espiración (EPAP) y la presión positiva en la inspiración (IPAP) |
| b) La diferencia de presión entre IPAP y EPAP |
| c) La presión máxima conseguida en la vía aérea |
| d) No existe presión de soporte en la VNI |
| e) No contesto |
| 5. Para mejorar la eficacia de la VNI se deben modificar los parámetros del respirador de la siguiente manera: |
| a) Aumentar IPAP 2cmH2O cada 5minutos en función del volumen corriente resultante |
| b) Aumentar FiO2 |
| c)Aumentar EPAP según reclutamiento |
| d)a y c son ciertas |
| e) No contesto |
| 6. La programación de los respiradores específicos de VNI es: |
| a) Modalidad S/T (espontánea-temporizada) siempre |
| b) Rampa intermedia |
| c) Trigger espiratorio 40-70% del flujo |
| d) Ninguna es cierta |
| e) No contesto |
| 7. Son estrategias para facilitar la sincronización del paciente con el respirador: |
| a) Sellar la interfaz a la cara del paciente para que no haya fugas y tapar el orificio de la máscara por donde escapa el aire |
| b) Cambiar el respirador a modalidad S/T(espontánea-temporizada) o A/C(asistida-controlada) según tipo de respirador, con una FR similar a la espontánea del paciente |
| c) Aplicar presión positiva al final de la espiración externa o aumentarla |
| d) b y c son ciertas |
| e) No contesto |
| 8. Son factores predictivos de éxito de la VNI: |
| a) Mejora del pH, pCO2 y PaO2/FiO2 a las 2horas de inicio de la VNI respecto los valores iniciales |
| b) Disminución de la FR y del tiraje |
| c) Aumento del volumen corriente espirado |
| d) Todas son ciertas |
| e) No contesto |
| 9. Son complicaciones de la VNI: |
| a) Agitación del paciente |
| b) Desadaptación paciente-ventilador |
| c) Atelectasias |
| d) Todas son ciertas |
| e) No contesto |
| 10. En la insuficiencia respiratoria aguda la interfaz más adecuada es: |
| a) Mascarilla buconasal siempre |
| b) Mascarilla nasal |
| c) Mascarilla buconasal non vented (sin puerto de exhalación) si se utilizan respiradores convencionales |
| d) Cualquier tipo de mascarilla buconasal |
| e) No contesto |
| 11. En relación con la colocación de la interfaz: |
| a) El ajuste de la mascarilla ha de permitir el paso de 2 dedos |
| b) Colocar la interfaz a la cara del paciente y una vez adaptada, iniciar la ventilación, cuando el paciente no esté muy hipoxémico |
| c) Iniciar la ventilación y después adaptar la interfaz a la cara del paciente |
| d) Todas son ciertas |
| e) No contesto |
| 12. Los cuidados enfermeros durante la VNI son los siguientes: |
| a) Asegurar la permeabilidad de la vía aérea humidificando secreciones, proteger la piel, prevenir la aparición de conjuntivitis |
| b) Fisioterapia respiratoria |
| c) Ajustar frecuentemente la interfaz para corregir fugas excesivas |
| d) a y c son ciertas |
| e) Todas son ciertas |
| f) No contesto |
| 13. La talla adecuada de la mascarilla buconasal se mide de la siguiente forma: |
| a) Los límites han de caer justo por encima del puente nasal, por debajo del labio inferior y por los laterales, al costado de los surcos nasogenianos |
| b) Si la duda está entre 2 tallas consecutivas, ejemplo mediana y pequeña, siempre escogeremos la más pequeña |
| c) La mascarilla debe incluir parte de la barbilla, hasta casi por debajo el maxilar inferior |
| d) a y b son ciertas |
| e) No contesto |
Se generaron distintas versiones de la encuesta, alternando respuestas y opciones de respuesta, con la finalidad de dificultar la respuesta en grupo.
La encuesta se entregó a los participantes en formato papel por parte del investigador principal de cada hospital. En la portada se explicaron el propósito y los objetivos del estudio, al igual que el hecho de que la devolución de la encuesta cumplimentada indicaba un consentimiento informado a participar. Todas las encuestas se recogieron a los 30 días de su cumplimentación. A tal fin se dispuso de un contenedor. Se protegió la confidencialidad de manera estricta mediante la acumulación de los datos reportados. El comité de ética clínica de cada hospital participante aprobó el estudio.
Se analizaron las siguientes variables:
- •
Conocimiento de las enfermeras acerca del tipo, tamaño y colocación adecuados de la mascarilla de VNI (cuestiones 10, 11 y 13).
- •
Conocimiento de los médicos acerca de la indicación de VNI (cuestión 1), unidad donde debería realizarse (cuestión 2), programación del ventilador (cuestiones 4, 5 y 6); sus respuestas a la cuestión 10 (una competencia enfermera en nuestro contexto) se analizaron también para comparar con los estudios europeos que realizaban la misma pregunta a los médicos5.
- •
Ambos profesionales: factores predictivos del éxito y fracaso de la VNI (cuestiones 8 y 3, respectivamente), estrategias para facilitar la sincronización paciente/respirador (cuestión 7), complicaciones de la VNI (cuestión 9) e intervenciones enfermeras durante la VNI (cuestión 12).
La variabilidad de los conocimientos entre profesionales se calculó asignando el valor 1 a la respuesta correcta, el valor 3 a la respuesta «no respondo» y el valor 5 a la respuesta incorrecta, por lo que cuanto más alta fuera la puntuación menor era el conocimiento del profesional. Se contactó a los supervisores de la unidad para determinar qué tipo de ventilador, interfaz y demás dispositivos se utilizaban rutinariamente (anexo 2) y si se había proporcionado formación relativa a VNI en un plazo de 3 años (anexo 3).
Análisis de los datosEl análisis descriptivo de las respuestas de los participantes incluyó la frecuencia y porcentaje de respuestas correctas e incorrectas para cada cuestión. En un segundo análisis, se codificó cuantitativamente la variable respuesta, asignando un valor de 1 a una respuesta correcta, 3 a «no respondo» y 5 a una respuesta incorrecta. Se describió y comparó la puntuación media (desviación estándar) para cada ítem, dependiendo de si era una cuestión para médicos (ítems 1, 2, 4, 5, 6), enfermeras (ítems 10, 11, 13) o ambos (ítems 3, 7, 8, 9, 12) y por último por unidades y profesiones. Se realizó el análisis inferencial mediante las pruebas de Fisher o Chi cuadrado, según el caso, para las variables cualitativas, y la prueba «t» de Student para las cuantitativas. Se analizaron como subgrupos las unidades con características similares (4 UCI y 2 SU). Se consideró significativo un valor p<0,05. Todos los análisis estadísticos se realizaron utilizando IBM SPSS Statistics v. 18 (IBM Statistics®, Markham, ON, Canadá).
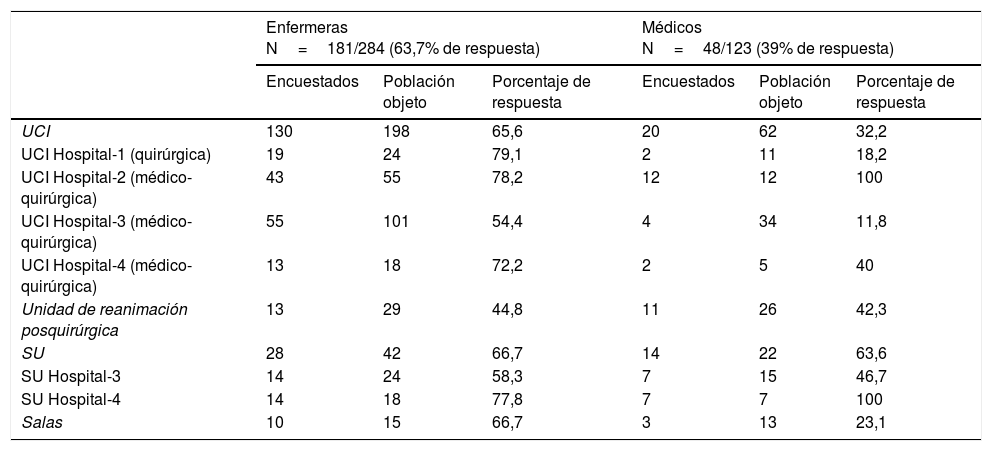
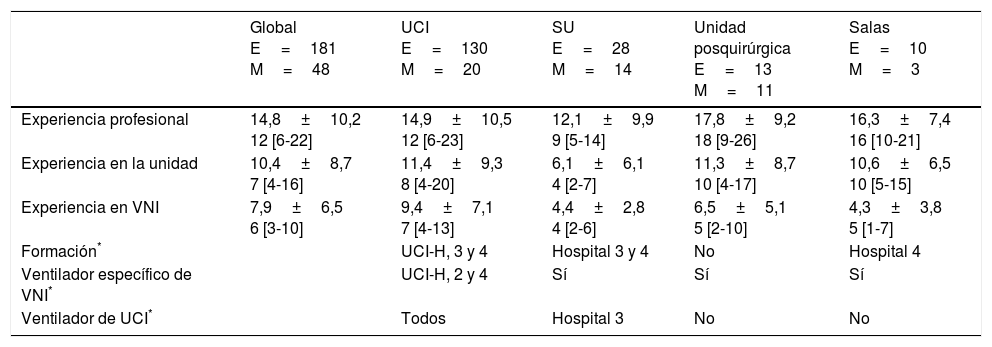
ResultadosComparamos las encuestas cumplimentadas con el número de profesionales registrados en las unidades (tabla 2), respondiendo a la encuesta 181 enfermeras (63,7%) y 48 médicos (39%), siendo superior la participación por unidades de enfermeras que de médicos, principalmente en salas y UCI. En la tabla 3 se describen las características de los profesionales registrados por unidad (años de experiencia clínica en la unidad y en la terapia VNI). Los profesionales del SU reflejaron una menor experiencia en la propia unidad (diferencia media [DM] de 5,4 años, IC 95% [3,1-7,8], p<0,001) y también en VNI (DM de 4,9 años, IC 95% [3,5-6,5]), en comparación con los profesionales de UCI, hecho que se repitió al comparar la experiencia en VNI de los profesionales de las salas de medicina general y los profesionales de UCI (DM de 5,1 años [IC 95%: 2,4-7,7], p=0,001). Estas diferencias no se observaron al comparar los servicios de urgencias de los hospitales 3 y 4 (hospital universitario y general, respectivamente): los profesionales de urgencias no difirieron en cuanto a años de experiencia profesional (4 [1,5-6] vs. 4 [2-9], p=0,96), dentro de la unidad (ambos 1 [1-2], p=0,99), o en VNI (5 [3,5-6] vs 3 [2-5], p=0,08).
Porcentaje de respuestas por unidad y categoría profesional
| Enfermeras N=181/284 (63,7% de respuesta) | Médicos N=48/123 (39% de respuesta) | |||||
|---|---|---|---|---|---|---|
| Encuestados | Población objeto | Porcentaje de respuesta | Encuestados | Población objeto | Porcentaje de respuesta | |
| UCI | 130 | 198 | 65,6 | 20 | 62 | 32,2 |
| UCI Hospital-1 (quirúrgica) | 19 | 24 | 79,1 | 2 | 11 | 18,2 |
| UCI Hospital-2 (médico-quirúrgica) | 43 | 55 | 78,2 | 12 | 12 | 100 |
| UCI Hospital-3 (médico-quirúrgica) | 55 | 101 | 54,4 | 4 | 34 | 11,8 |
| UCI Hospital-4 (médico-quirúrgica) | 13 | 18 | 72,2 | 2 | 5 | 40 |
| Unidad de reanimación posquirúrgica | 13 | 29 | 44,8 | 11 | 26 | 42,3 |
| SU | 28 | 42 | 66,7 | 14 | 22 | 63,6 |
| SU Hospital-3 | 14 | 24 | 58,3 | 7 | 15 | 46,7 |
| SU Hospital-4 | 14 | 18 | 77,8 | 7 | 7 | 100 |
| Salas | 10 | 15 | 66,7 | 3 | 13 | 23,1 |
UCI: unidad de cuidados intensivos; SU: servicio de urgencias.
Los hospitales 1, 2, 3 son hospitales universitarios; el hospital 4 es un hospital general no universitario.
Años de experiencia en la unidad y con la terapia de la VNI por parte de enfermeras y médicos
| Global E=181 M=48 | UCI E=130 M=20 | SU E=28 M=14 | Unidad posquirúrgica E=13 M=11 | Salas E=10 M=3 | |
|---|---|---|---|---|---|
| Experiencia profesional | 14,8±10,2 12 [6-22] | 14,9±10,5 12 [6-23] | 12,1±9,9 9 [5-14] | 17,8±9,2 18 [9-26] | 16,3±7,4 16 [10-21] |
| Experiencia en la unidad | 10,4±8,7 7 [4-16] | 11,4±9,3 8 [4-20] | 6,1±6,1 4 [2-7] | 11,3±8,7 10 [4-17] | 10,6±6,5 10 [5-15] |
| Experiencia en VNI | 7,9±6,5 6 [3-10] | 9,4±7,1 7 [4-13] | 4,4±2,8 4 [2-6] | 6,5±5,1 5 [2-10] | 4,3±3,8 5 [1-7] |
| Formación* | UCI-H, 3 y 4 | Hospital 3 y 4 | No | Hospital 4 | |
| Ventilador específico de VNI* | UCI-H, 2 y 4 | Sí | Sí | Sí | |
| Ventilador de UCI* | Todos | Hospital 3 | No | No |
E: enfermeras; H: hospital; M: médicos.
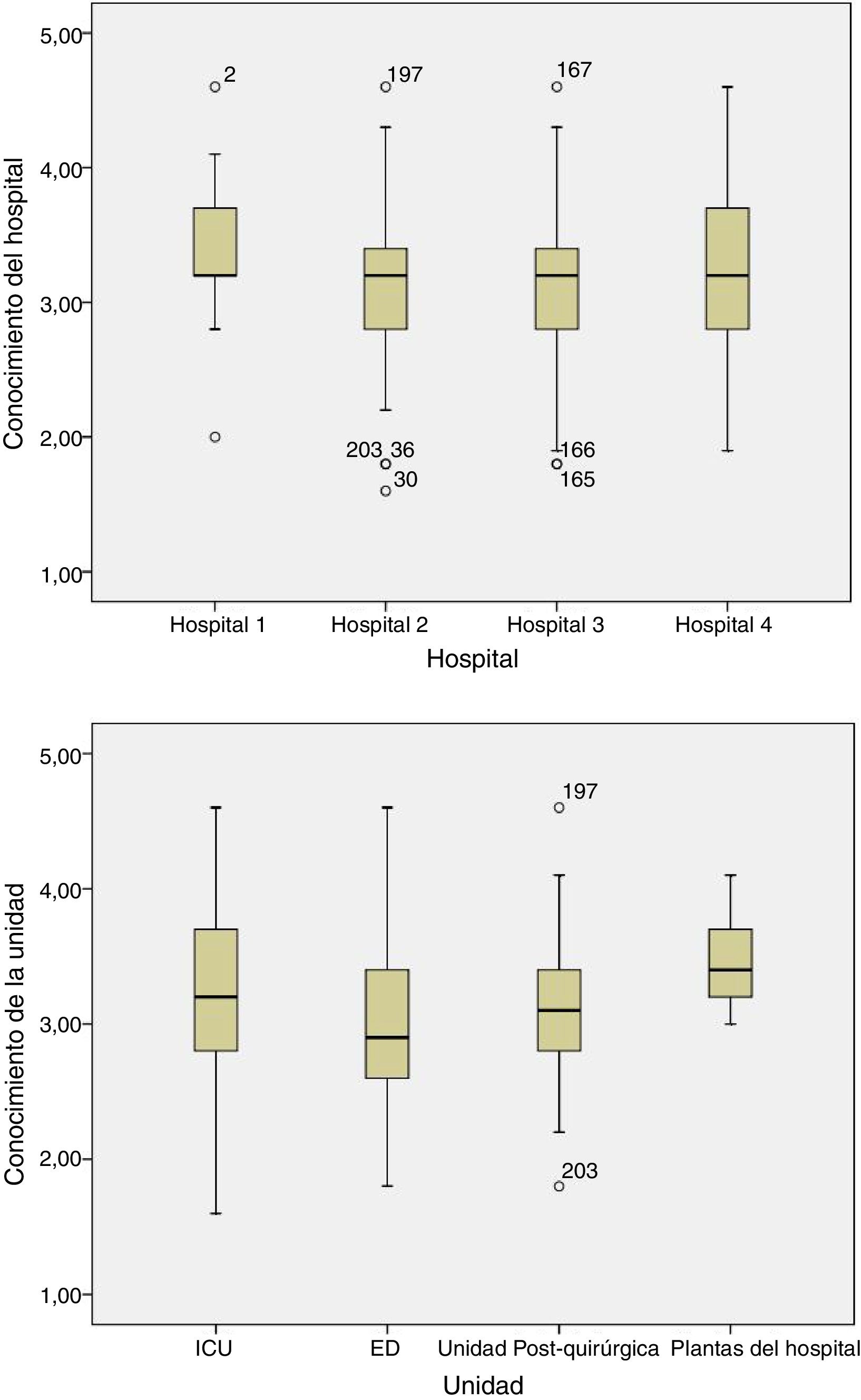
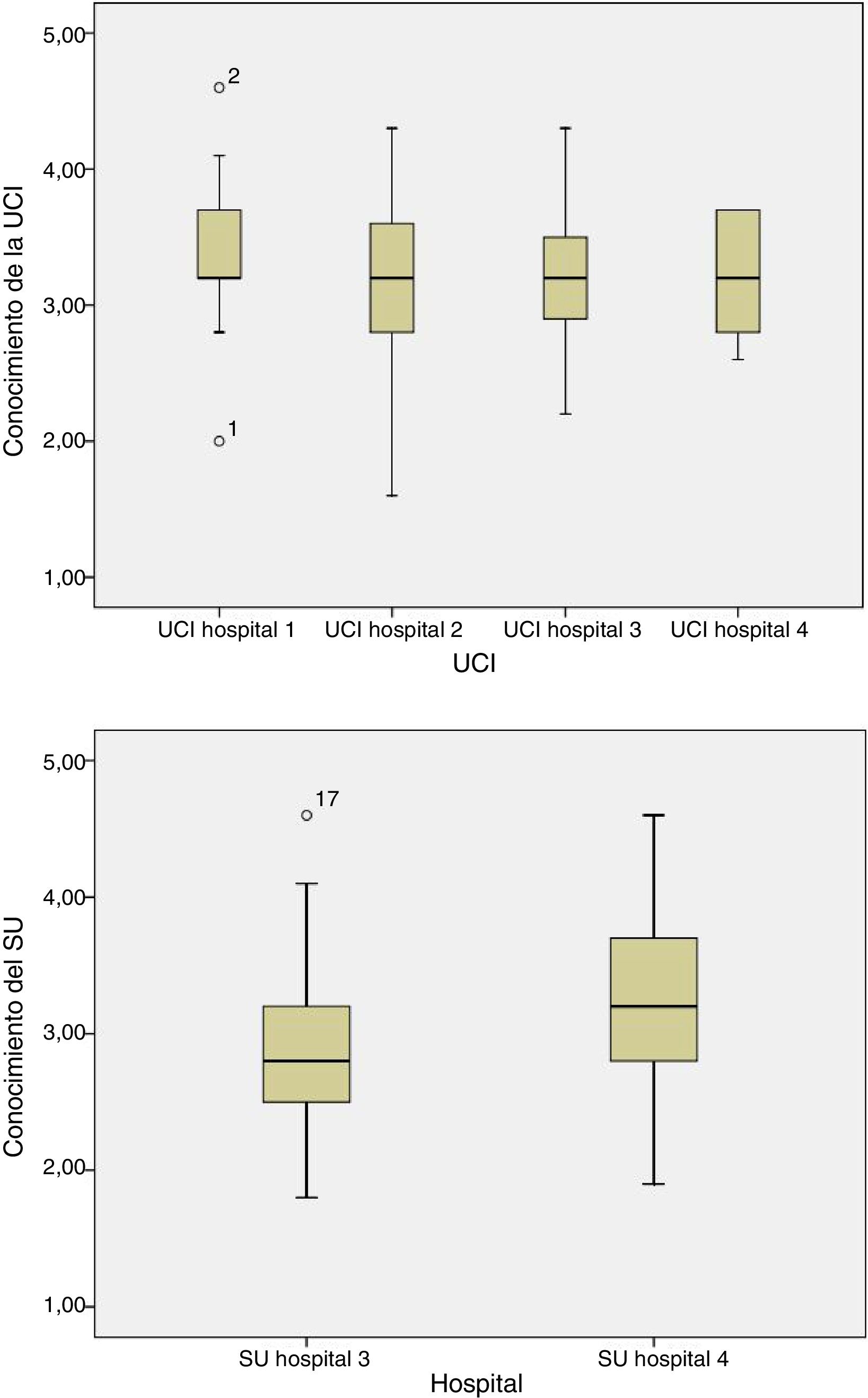
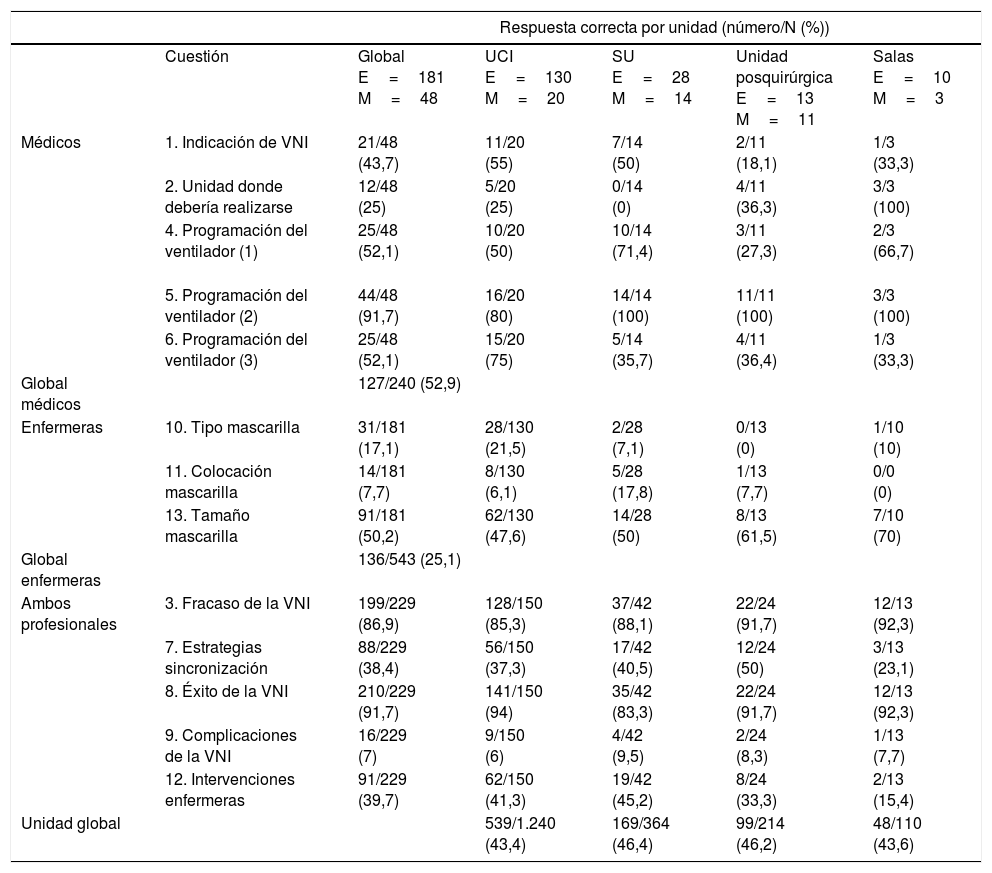
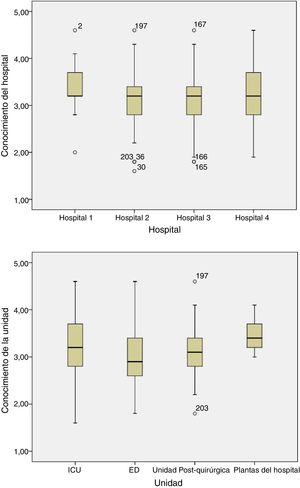
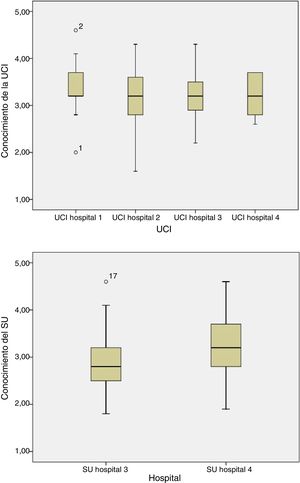
Con relación a las competencias enfermeras el 25,1% de los encuestados respondió correctamente. Cerca del 50% de las respuestas fueron correctas para cada unidad (tabla 4), sin producirse diferencias entre hospitales o tipos de unidad (p=0,07 y p=0,09, respectivamente [fig. 1]) o entre UCI (p=0,2) o SU o unidades de reanimación (p=0,1) de los diferentes hospitales (fig. 2).
Porcentaje de respuesta por unidad y categoría profesional
| Respuesta correcta por unidad (número/N (%)) | ||||||
|---|---|---|---|---|---|---|
| Cuestión | Global E=181 M=48 | UCI E=130 M=20 | SU E=28 M=14 | Unidad posquirúrgica E=13 M=11 | Salas E=10 M=3 | |
| Médicos | 1. Indicación de VNI | 21/48 (43,7) | 11/20 (55) | 7/14 (50) | 2/11 (18,1) | 1/3 (33,3) |
| 2. Unidad donde debería realizarse | 12/48 (25) | 5/20 (25) | 0/14 (0) | 4/11 (36,3) | 3/3 (100) | |
| 4. Programación del ventilador (1) | 25/48 (52,1) | 10/20 (50) | 10/14 (71,4) | 3/11 (27,3) | 2/3 (66,7) | |
| 5. Programación del ventilador (2) | 44/48 (91,7) | 16/20 (80) | 14/14 (100) | 11/11 (100) | 3/3 (100) | |
| 6. Programación del ventilador (3) | 25/48 (52,1) | 15/20 (75) | 5/14 (35,7) | 4/11 (36,4) | 1/3 (33,3) | |
| Global médicos | 127/240 (52,9) | |||||
| Enfermeras | 10. Tipo mascarilla | 31/181 (17,1) | 28/130 (21,5) | 2/28 (7,1) | 0/13 (0) | 1/10 (10) |
| 11. Colocación mascarilla | 14/181 (7,7) | 8/130 (6,1) | 5/28 (17,8) | 1/13 (7,7) | 0/0 (0) | |
| 13. Tamaño mascarilla | 91/181 (50,2) | 62/130 (47,6) | 14/28 (50) | 8/13 (61,5) | 7/10 (70) | |
| Global enfermeras | 136/543 (25,1) | |||||
| Ambos profesionales | 3. Fracaso de la VNI | 199/229 (86,9) | 128/150 (85,3) | 37/42 (88,1) | 22/24 (91,7) | 12/13 (92,3) |
| 7. Estrategias sincronización | 88/229 (38,4) | 56/150 (37,3) | 17/42 (40,5) | 12/24 (50) | 3/13 (23,1) | |
| 8. Éxito de la VNI | 210/229 (91,7) | 141/150 (94) | 35/42 (83,3) | 22/24 (91,7) | 12/13 (92,3) | |
| 9. Complicaciones de la VNI | 16/229 (7) | 9/150 (6) | 4/42 (9,5) | 2/24 (8,3) | 1/13 (7,7) | |
| 12. Intervenciones enfermeras | 91/229 (39,7) | 62/150 (41,3) | 19/42 (45,2) | 8/24 (33,3) | 2/13 (15,4) | |
| Unidad global | 539/1.240 (43,4) | 169/364 (46,4) | 99/214 (46,2) | 48/110 (43,6) | ||
E: enfermeras; M: médicos.
Puntuación media por hospital y unidad.
Los hospitales 1, 2, 3 son hospitales universitarios; el hospital 4 es un hospital general no universitario.
UCI: unidad de cuidados intensivos, SU: servicio de urgencias.
Las respuestas correctas se puntuaron con 1 punto, la «no respuesta» como 3 y la respuesta incorrecta como 5. La mayor puntuación reflejó un menor conocimiento.
Puntuación media por unidad: unidad de cuidados intensivos (UCI) y servicio de urgencias (SU)
Los hospitales 1, 2, 3 son hospitales universitarios; el hospital 4 es un hospital general no universitario.
UCI: unidad de cuidados intensivos; SU: servicio de urgencias.
Las respuestas correctas se puntuaron con 1 punto, la «no respuesta» como 3 y la respuesta incorrecta como 5. La mayor puntuación reflejó un menor conocimiento.
Sin embargo, entre las profesiones las enfermeras reflejaron un menor conocimiento que los médicos (3,27±0,5 vs. 2,73±0,5, diferencia media, 0,54 [IC 95%: 0,37-0,71] p<0,001). Excluyendo la cuestión acerca de la elección del tipo correcto de interfaz (#10) mejoró la puntuación comparativa de los médicos (diferencia media 0,65 [IC 95%: 0,48-0,82], p<0,001). El porcentaje de participación de los médicos es inferior al de enfermeras por unidad y globalmente (tabla 2). El conocimiento de los médicos no puede extrapolarse al conocimiento general en sus unidades, excepto en los servicios de urgencias, donde la tasa de participación fue del 63,6%.
Resultados sobre el conocimiento de los médicosIndicaciones de ventilación mecánica no invasiva (cuestión 1)En general, el 43,8% de los médicos sabía que la enfermedad pulmonar obstructiva crónica (EPOC) o el edema agudo de pulmón cardiogénico (EAP) tienen el mismo nivel de evidencia. El 52,1% restante respondió que estaba igualmente indicado para EPOC y síndrome de distrés respiratorio agudo. Los médicos de la unidad de reanimación posquirúrgica reflejaron el porcentaje menor de respuestas correctas.
Unidad en la que debería realizarse la ventilación mecánica no invasiva (cuestión 2)Los médicos de urgencias no consideraron la falta de experiencia en VNI como criterio de admisión de los pacientes en la UCI para recibir terapia de VNI (0% SU vs. 100% salas [p<0,001], 36,4% unidad de reanimación posquirúrgica [p=0,03], 26,3% UCI [p=0,04]).
Programación del ventilador (cuestiones 4-6)Los médicos del SU (10/12) y de las salas de medicina general (2/3) definieron la presión de soporte como la diferencia entre la presión positiva inspiratoria en la vía aérea y la presión positiva espiratoria en la vía aérea (EPAP), en comparación con los médicos de la unidad post-quirúrgica (3/11) y de UCI (10/20). Todos los médicos de urgencias, unidad posquirúrgica y de las salas de medicina general, aunque únicamente 16/20 en las UCI, sabían el modo de utilizar presión positiva inspiratoria en la vía aérea y presión positiva espiratoria en la vía aérea para mejorar el reclutamiento alveolar y optimizar la eficacia de la VNI. Entre los médicos de UCI 15/20 sabían que los respiradores específicos de VNI no deben programarse siempre en modo espontáneo/temporizado (S/T) o rampa intermedia, y que el trigger de la espiración no es un parámetro programable en los modelos más antiguos. Cinco de entre 14 médicos de urgencias y 4/11 médicos de la reanimación posquirúrgica respondieron correctamente. Dos de entre 3 médicos de medicina general indicaron que siempre realizaban la programación en modo S/T. Las diferencias entre unidades no fueron significativas, debido al pequeño tamaño de la muestra.
Resultados sobre el conocimiento de las enfermerasTipo de selección, tamaño y colocación de la mascarilla (cuestiones 10, 11 y 13)La mayoría de las enfermeras (69,6%) respondieron que debería utilizarse mascarilla oronasal o facial en la IRA con los ventiladores de la UCI, pero solo el 17,1% especificó la mascarilla non vented, sin puerto de exhalación; el porcentaje de respuestas correctas fue superior en las UCI con respecto a otras unidades, sin lograr significación estadística. No se produjo diferencia entre los profesionales sanitarios (17,1% de enfermeras vs. 29,2% de médicos, p=0,07).
La mitad de las enfermeras, sin diferencias entre las unidades, sabían cómo medir el tamaño de la mascarilla adecuado, debiéndose elegir la de menor tamaño en caso de duda. Pocas enfermeras (11,7%) indicaron que el ajuste de la mascarilla debería permitir introducir 2 dedos bajo el borde, encontrándose una diferencia significativa entre las enfermeras de UCI y SU (6,2% vs. 18,5%, respectivamente; p=0,03).
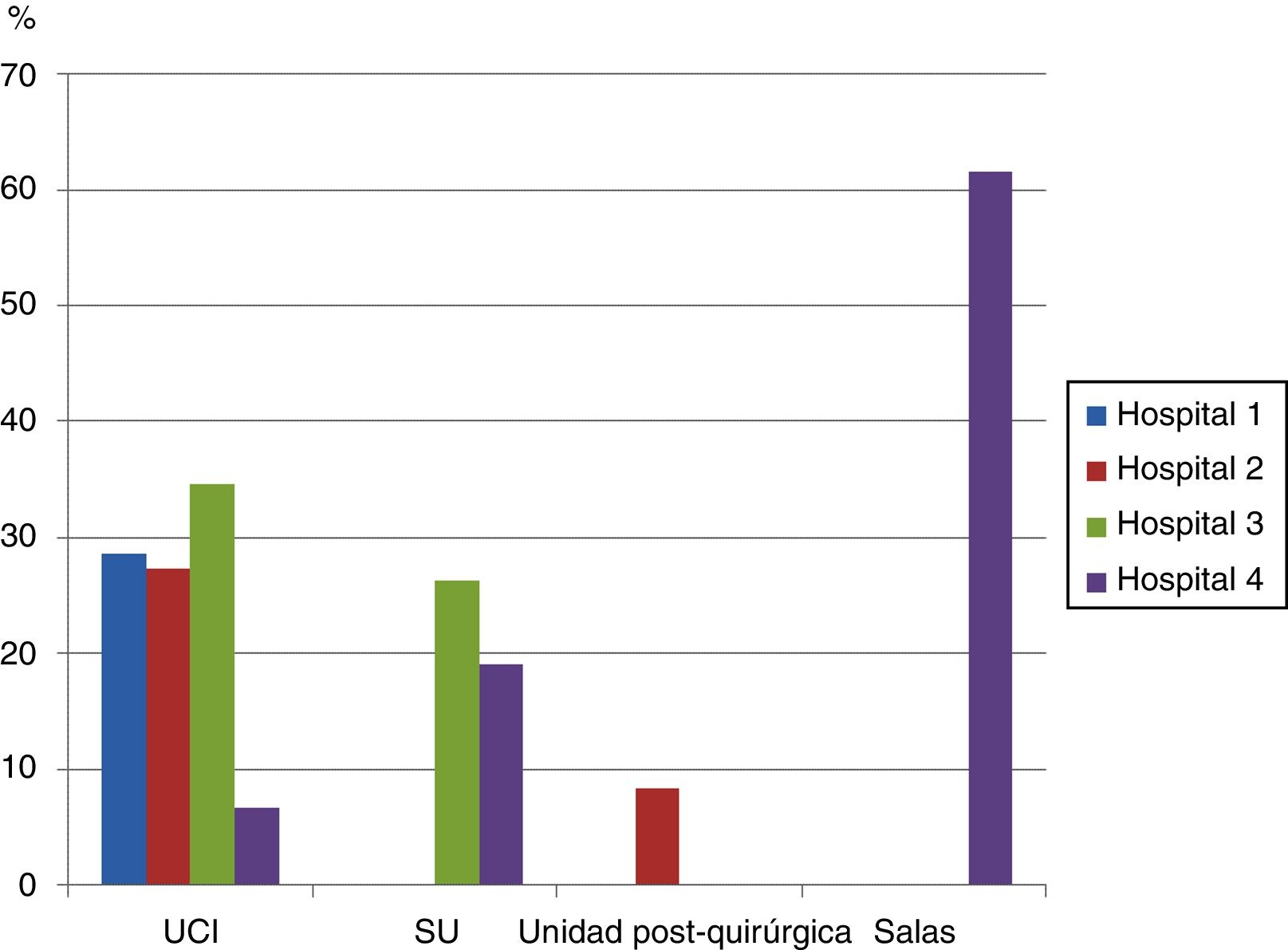
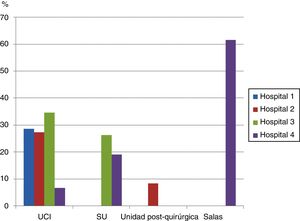
Resultados comparando ambos profesionalesEstrategias para facilitar la sincronía paciente-ventilador (cuestión 7)Como estrategia para facilitar la sincronización paciente-ventilador muchos profesionales eligieron «sellar la interfaz a la cara del paciente para evitar fugas y tapar la apertura de la mascarilla cuando existan fugas de aire» (28,2% UCI, 22,5% SU, 8,3% unidad posquirúrgica, 61,5% plantas de medicina general, observándose una diferencia significativa entre las 2 últimas unidades, p=0,001). No se produjo diferencia significativa entre enfermeras y médicos (27,9% vs. 23,4%, p=0,6); la figura 3 muestra las diferencias entre unidades y hospitales.
Porcentaje de médicos y enfermeras de cada unidad que respondieron afirmativamente a la cuestión acerca de si cubrir el puerto de exhalación y presionar la mascarilla contra la cara del paciente es una estrategia adecuada para mejorar la sincronización entre paciente y respirador.
La diferencia entre las UCI del hospital 3 y el hospital 4 se aproximó a la significación estadística, p=0,05.
Solo las UCI quirúrgicas identificaron la agitación como una complicación de la VNI, en comparación con otras UCI (33,3% vs. 1,8% hospital-2 [p<0,001], 1,7% hospital-3 [p<0,001], y 0% hospital-4 [p=0,02]).
En general, solo el 7% de los encuestados identificó la agitación como una complicación potencial, sin diferencias entre las unidades o profesiones (enfermeras 6,6% vs. médicos 8,3%, p=0,7).
Intervenciones enfermeras durante la ventilación mecánica no invasiva (cuestión 12)Bastantes profesionales de UCI y SU (41,3% y 45,2%, respectivamente) consideraron necesaria la fisioterapia respiratoria durante la VNI, en comparación con los profesionales de las salas de medicina general (15,4%, p=0,05). Más de la mitad de los médicos (54,2%) y enfermeras (55,1%) no consideraron la fisioterapia respiratoria como una intervención enfermera (p=1). En la comparación de los hospitales 3 y 4 (universitario y general no universitario, respectivamente), los profesionales del hospital 3 incluyeron con más frecuencia la fisioterapia respiratoria como parte de los cuidados de la VNI (61,9% vs. 28,6% en SU, p=0,03, y 50% vs. 20% en UCI, p=0,04, respectivamente).
DiscusiónAunque las UCI tenían más experiencia en VNI, esto no se reflejó en un mayor conocimiento en comparación con las demás unidades estudiadas, quizás debido a la existencia de los ventiladores específicos de VNI, que son más conocidos y más frecuentemente utilizados fuera de las UCI. Las enfermeras parecieron tener más claro qué tipo de interfaz seleccionar cuando existía menos variedad de material a utilizar. No se produjo ninguna diferencia entre los diferentes hospitales estudiados. Las enfermeras reflejaron un conocimiento inferior al de los médicos, debido a que estos últimos son los docentes en los cursos de formación a las enfermeras en cuanto a las habilidades que les competen durante la VNI, lo cual significa que dicha formación podía ser únicamente teórica, y que las enfermeras no recibieron la formación adecuada en cuanto a sus competencias propias (selección del tamaño de la interfaz y colocación correcta). Este hecho lo evidencian las respuestas de ambos profesionales en cuanto a que todos ellos cubrirían el puerto de exhalación en una mascarilla vented (fuga intencionada) para mejorar la sincronización paciente-ventilador.
La mitad de los médicos encuestados considerarían la VNI de igual modo en EPOC y síndrome de distrés respiratorio agudo, aunque la indicación de VNI tiene nivel de evidencia 1 y 3, respectivamente1,20. De hecho, el uso de la VNI en Estados Unidos se incrementó en un 400% en los pacientes con IRA entre 2000 y 2009, en comparación con el 250% en los pacientes con EPOC4. En España Fernández-Vivas et al.21 analizaron únicamente las UCI y concluyeron que la VNI está infrautilizada en los pacientes con EPOC y EAP, aunque su uso en los pacientes con IRA, en comparación con otras enfermedades, se ha quintuplicado, pasando del 12% al 64% de los casos. En los estudios en SU Andreu-Ballester et al.22 en España y Oszancak et al.23 en Estados Unidos reportaron que el uso de la VNI en pacientes de EPOC se ha trasladado de la UCI a los SU.
Las respuestas de los médicos pueden reflejar la práctica habitual de la propia unidad de trabajo. En comparación con las UCI y SU, las respuestas correctas fueron inferiores en la unidad de recuperación posquirúrgica y en las salas de medicina general, donde la indicación de la VNI está claramente asociada a la prevención de la IRA en el posoperatorio, o en la IRCA, respectivamente.
Aunque los médicos de las UCI fueron los pioneros de la VNI, su conocimiento sobre la programación de los ventiladores específicos de VNI no fue superior a la de los médicos de los SU o de medicina general. Una encuesta europea reciente, realizada por Crimi et al.5, reflejó que los intensivistas y anestesiólogos prefieren los ventiladores convencionales de UCI con un módulo de VNI, mientras que los internistas y neumólogos eligen los ventiladores específicos de VNI.
Las enfermeras que trabajan en las UCI, donde se utilizan principalmente los ventiladores convencionales, eran más conscientes de que la mascarilla de elección debería ser not vented, porque dichos ventiladores no requieren fugas intencionadas de aire, dada la presencia de circuitos respiratorios con doble rama, inspiratoria y espiratoria. Por tanto, es lógico que las enfermeras de UCI en los hospitales universitarios 1 y 3 reflejaran intolerancia a las fugas de aire; un tercio de ellas cubriría el puerto de exhalación para mejorar la sincronización paciente-ventilador, debido a que no estaban familiarizadas con las fugas de aire intencionadas. Por otro lado, en las unidades que cuentan únicamente con ventiladores específicos de VNI (SU y salas de medicina general en el hospital 4 y unidad de reanimación del hospital 2), las enfermeras no familiarizadas con las mascarillas not vented estaban convencidas de la necesidad de utilizar una mascarilla vented con un puerto de exhalación para eliminar el dióxido de carbono. Los ventiladores que ellas utilizan tienen únicamente un circuito, por lo que están más acostumbradas a las fugas de aire intencionadas.
El presente estudio reflejó que el uso de los diferentes tipos de equipamiento de VNI genera confusión; este hallazgo concuerda con las conclusiones alcanzadas por Stieglitz et al.24,25. En las unidades que tienen ambos tipos de equipamiento (la UCI del hospital 2 y el SU del hospital 3) existía confusión entre los profesionales sanitarios; el porcentaje que cubriría el puerto de exhalación fue igual al de las unidades que solo utilizaban ventiladores convencionales con mascarilla not vented (las UCI en los hospitales 1 y 3). Solo los profesionales del hospital 4, un hospital general no universitario, tuvieron clara esta cuestión.
La falta de conocimiento entre los encuestados (principalmente las enfermeras) que trabajan en las salas de medicina general fue más preocupante. Dos tercios de ellas cubrirían el puerto de exhalación, aun cuando solo utilizaran ventiladores específicos de VNI. En un estudio realizado por Cabrini et al.18 solo 12 de las 90 enfermeras de la sala de medicina general habían recibido la formación adecuada en cuanto a terapia de VNI. Aun cuando la VNI es iniciada y monitorizada principalmente por las enfermeras en los hospitales europeos15, existe una falta general de formación que concurre con los resultados del presente estudio. Esto es especialmente cierto para las habilidades de las que las enfermeras se responsabilizan: seleccionar la mascarilla facial más adecuada y asegurarla debidamente. Ello se debe probablemente a un entrenamiento mediante prueba y error con respecto a la formación, utilizando los equipamientos disponibles en la unidad, sin oportunidades de participar en las sesiones de formación impartidas por las enfermeras expertas y practicar en los simuladores de baja fidelidad o en un paciente estandarizado. Montravers et al.19 realizaron una encuesta en las UCI de Francia, concluyendo que las enfermeras habían recibido formación en VNI en tan solo el 39% de las unidades, siendo impartida esta formación por médicos en el 87% de los casos, junto con pocas horas de formación práctica por parte de la industria. Ninguno de estos docentes tenía experiencia real con respecto al ajuste de la mascarilla de VNI o la monitorización de la respuesta del paciente a la terapia. Es importante que las enfermeras cuenten con formadores que conozcan cómo elegir y ajustar el tamaño de la mascarilla adecuado (muchos pacientes no conservan sus dientes, tienen narices prominentes, etc.) y que hayan cuidado a los pacientes día y noche, tratando de que la mascarilla permanezca en su lugar a lo largo de la terapia. Estas intervenciones enfermeras son clave para la gestión de las fugas de aire y, por tanto, son esenciales para la correcta sincronización paciente-ventilador9.
Esto nos lleva a debatir acerca de las fugas no intencionadas entre la mascarilla y la piel del paciente, que ambos tipos de ventiladores (convencional y específico de VNI) pueden compensar sin problema alguno14. El éxito de la VNI depende de un cambio de actitud: tolerancia de las fugas sin obviar el control de las mismas. Las fugas no intencionadas guardan relación con la regla de «adaptación con 2 dedos», que evita presionar la mascarilla con demasiada fuerza hacia la cara, haciendo que el paciente se sienta incómodo, y pueda ser causa de retirada de la VNI. Al mismo tiempo, las fugas de aire deben supervisarse, ya que la pérdida excesiva puede originar una asincronía paciente-ventilador y el fracaso de la terapia13,14.
A pesar de la evidente relación entre sedación y agitación26, en nuestro estudio los únicos profesionales que identificaron la agitación como una complicación potencial de la VNI fueron los profesionales de la UCI quirúrgica, en las que los pacientes, como posoperados, han estado recientemente sedados. La falta de concienciación en otras unidades es preocupante, ya que una revisión realizada por Hilbert et al.27 encontró que entre el 9% y el 22% de los pacientes no puede tolerar la VNI debido a dolor, incomodidad, claustrofobia o agitación. Esta complicación puede originar también la suspensión de la terapia de VNI, ya que el paciente agitado retira la mascarilla o sus arneses, incrementando las fugas y, por lo tanto, la asincronía.
En cuanto a la necesidad de fisioterapia respiratoria durante la VNI, muchos pacientes ingresados en el hospital con IRCA están estables10,28 y pueden manejar sus secreciones. Por tanto, es razonable que los profesionales de dichas unidades no identificaran la fisioterapia respiratoria como parte de los cuidados de la VNI. Por contra, esta terapia es esencial para el éxito de la VNI en pacientes con IRA que reciben cuidados en las UCI, SU y unidades de reanimación posquirúrgica29,30. Sin embargo, encontramos diferencias entre las respuestas de los profesionales del hospital general no universitario respecto los hospitales universitarios, en el que un elevado porcentaje de profesionales de las UCI y SU consideraron necesaria la fisioterapia respiratoria. Según Ozsancak et al.23 en los hospitales no universitarios la indicación más frecuente de la VNI se debe a IRCA; el manejo de las secreciones es rutinario en estos pacientes, y los profesionales sanitarios no lo contemplan como una responsabilidad por su parte. Sin embargo, supone un motivo de preocupación que las enfermeras no reconocieran la fisioterapia como una actividad enfermera. La edición más reciente de Nursing Intervention Classification31 sigue registrando la «fisioterapia torácica» (Nursing Intervention Classification 3230) como una actividad de las enfermeras. Además, la fisioterapia puede ser muy necesaria cuando, tal y como refleja la encuesta europea realizada por Crimi et al.5, solo el 50% de los pacientes recibe humidificación durante la terapia de VNI. Aunque no está recomendado el clapping torácico clásico, pueden utilizarse nuevas técnicas como la percusión torácica o intrapulmonar de alta frecuencia29. Esto subraya la necesidad de la formación continua de las enfermeras, para garantizar la mejor práctica en los cuidados al paciente con VNI, no solo en cuanto a la elección y ajuste de la mascarilla adecuada, sino también para gestionar la sedación, agitación y secreciones.
LimitacionesEn esta primera fase de nuestro proyecto se utilizó una encuesta para valorar el conocimiento y las habilidades; somos conscientes de que esta metodología tiene menos validez interna que la aportada por la observación directa de los profesionales durante la terapia de VNI. Aceptamos este riesgo porque no encontramos evidencia de ningún análisis similar en nuestra área de conocimiento.
Los resultados de las respuestas de los médicos deben interpretarse con precaución, porque la tasa de respuesta fue del 39%; sin embargo, esto supera la tasa reportada en otros estudios (por ejemplo el 27% en el estudio de Devlin et al.32), pero es un 12% inferior al 51,3% reportado por Crimi et al.5.
No estratificamos el promedio de las respuestas de los médicos acorde a su unidad de pertinencia en el análisis cuantitativo. Este hecho limita la generalización de los resultados en este grupo, aunque se realizó un análisis cualitativo diferencial por unidad.
ConclusionesNo existieron diferencias en cuanto a conocimiento de enfermeras y médicos entre ninguno de los hospitales estudiados. Para reducir la confusión existente entre fugas intencionadas (mascarillas vented) y no intencionadas (fuga entre la piel y la interfaz), se aconseja que el material para la VNI sea de un solo tipo y mantener un nivel adecuado de formación en habilidades específicas para ambos grupos, tales como la selección, el tamaño y el ajuste de la mascarilla para las enfermeras. Estos profesionales mostraron tener más claro qué tipo de interfaz seleccionar cuando existía menos variedad en cuanto a los equipamientos a utilizar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este estudio fue financiado por la European Federation of Critical Care Nursing Associations (EfCCNa Research Awards 2013).