Conocer la efectividad de la gestión clínica de los profesionales de atención primaria de salud en el ámbito del Sistema de Protección Integral de la Infancia «Chile Crece Contigo» y la Red Protege.
MétodoEstudio observacional, descriptivo, con información disponible desde fuentes secundarias del Sistema Chile Crece Contigo, realizado en la comuna de Pudahuel, Santiago de Chile. La población fue de 1.656 mujeres embarazadas adscritas el año 2009 al Sistema Chile Crece Contigo. La vulnerabilidad social se midió con la ficha de protección social. Se seleccionaron variables sociodemográficas y de prestaciones del Sistema Chile Crece Contigo. Se contó con una base de datos bruta y depurada. El procesamiento y análisis de los datos se realizó por medio del programa estadístico Statistical Package Social Sciences y Excel. Se calcularon estadísticos descriptivos de frecuencia, posición y dispersión. Se contó con la certificación del Comité de Ética Científico de la Facultad de Enfermería.
ResultadosSe observó un 91,4% de vulnerabilidad social detectada por tamizaje institucional (ficha de protección social). El riesgo psicosocial fue mayor en mujeres con vulnerabilidad social (42,0 vs. 28,2%) reconociéndose como más frecuente el insuficiente apoyo familiar, los síntomas depresivos, violencia de género, abuso de sustancias y conflictos con la maternidad. En las prestaciones universales, específicas e integradas no se cumplió con el 100% del acceso a las mismas.
ConclusionesLa invisibilidad de la vulnerabilidad social y la baja efectividad de la transferencia de beneficios a mujeres/niños-as socialmente vulnerables merece el desarrollo de competencias de gestión clínica contextualizada e integrada en los profesionales de atención primaria de salud.
Knowing the effectiveness of clinical management of primary care health in the field of Integral Protection System for Children “Chile Crece Contigo” and “Red Protege”.
MethodObservational, descriptive, with information available from secondary sources of Chile Crece Contigo system in the district of Pudahuel, Santiago de Chile. The population was 1,656 pregnant women assigned to Chile Crece Contigo system in 2009. Social vulnerability was measured with the Social Protection Record. Sociodemographic and Chile Crece Contigo system performance variables were selected. It featured a raw and refined database. Processing and analysis of data was performed using the statistical program Statistical Package for Social Sciences and Excel. Descriptive statistics for frequency, position and dispersion were calculated. Certification of Scientific Ethics Committee of the School of Nursing was granted.
ResultsA 91.4% of institutional social vulnerability detected by screening social protection record was observed. Psychosocial risk was higher in women with social vulnerability (42.0 vs. 28.2%) more often recognized as inadequate family support, depressive symptoms, domestic violence, substance abuse and conflicts with motherhood. In the universal, specific and integrated performance it was not met with 100% access to benefits.
ConclusionsThe invisibility of the social vulnerability and low effectiveness of the transfer of benefits to socially vulnerable women/children deserves skills development of contextualized and integrated clinical management professionals in primary health care.
La evaluación de los procesos es un aspecto esencial de las políticas públicas sociales, por la trascendencia que tiene su efectividad e impacto en grupos y territorios vulnerables. En los centros públicos de atención primaria de salud no existe una política sistemática de evaluación de la gestión clínica del sistema de protección integral de la infancia.
¿Qué aporta?Este estudio aporta evidencias preliminares sobre la efectividad del acceso que tuvieron las mujeres y sus familias a los beneficios del Sistema de Protección Integral de la Infancia Chile Crece Contigo. Los registros incompletos y fragmentados de las fuentes de datos institucionales limitaron la precisión del conocimiento sobre la efectividad de la gestión clínica integrada de los profesionales en la red pública de atención primaria de salud. Lo anterior, justifica acciones para mejorar los estándares de calidad de los sistemas de información.
La pobreza y las inequidades sociales han sido descritas como los factores de riesgo más potencialmente nocivos para la salud de la población, cuyas consecuencias se manifiestan desde las edades más tempranas, se reproducen en la vida adulta y se transmiten a las generaciones siguientes1,2.
El concepto de desigualdad en salud, ha sido definido como las desigualdades asociadas a los niveles de ventaja/desventaja que tienen los grupos sociales3 y constituye inequidad toda diferencia o desigualdad reducible, vinculada a condiciones heterogéneas de vida, incluso cuando las personas en situación de pobreza tienen igualdad de acceso a los servicios de salud3. Las evidencias científicas han demostrado que existe una asociación entre la brecha de ingresos entre ricos y pobres con la tasa de mortalidad y con problemas de salud física y mental4, afectando las trayectorias de vida de las personas, en términos de posibilidades y oportunidades4–6.
La condición de mayor vulnerabilidad social se asocia a mayores niveles de estrés y ansiedad de la madre antes y durante el embarazo y, como consecuencia, mayor incidencia de prematuridad, bajo peso al nacer, destete precoz, deficiente calidad del cuidado del niño, mayores tasas de rezago, retraso del desarrollo infantil, déficit atencional e hiperactividad, problemas del lenguaje, deficiente competencia social y el comportamiento del individuo para toda la vida1,6. La enfermedad coronaria, diabetes tipo 2, accidentes vasculares, hipertensión y mayores tasas de mortalidad en la adultez están asociadas con antecedentes de desnutrición fetal y bajo peso al nacer7.
También se ha señalado que la salud reproductiva, neonatal, mental y familiar se deteriora cuando las mujeres tienen empleos precarios, con embarazos sin seguridad social, habitabilidad informal e insegura de la vivienda, baja escolaridad, riesgo psicosocial, ausencia de la pareja en el hogar y alta tasa de dependencia8,9. La perspectiva de los determinantes sociales, culturales y políticos de la salud ha permitido comprender el mecanismo que subyace como sustrato en las «causas de las causas» y en las rutas o procesos de producción de las inequidades10,11.
En Chile, la política pública de protección social ha sido diseñada bajo la perspectiva de derechos universales garantizados, que moviliza la necesidad de una práctica sanitaria proactiva que asegure la calidad, pertinencia, integralidad y efectividad de la gestión clínica del cuidado en la disminución de las brechas de equidad, especialmente, en la población más vulnerable12. El Sistema Chile Crece Contigo (SChCC) es una propuesta sistémica de la Red de Protección Social (Red Protege) en la que convergen diversos servicios públicos para asegurar el máximo de oportunidades a niños/as y sus familias, especialmente al 40% más pobre, dada la importancia de la inversión en los primeros años de los integrantes de los grupos más vulnerables y reconociendo el impacto que esta inversión tendrá a lo largo de toda la vida del individuo se crea la Red de Protección Social (Red Protege) en la que convergen diversos servicios públicos para asegurar el máximo de oportunidades a niños/as y sus familias, especialmente al 40% más pobre de la población de Chile13,14.
El sentido integrador de la política, definió para las instituciones y equipos de trabajo la responsabilidad de gestionar la implementación, financiación, provisión y regulación de los servicios ofrecidos15, condición que ha exigido capacidades de respuesta contextualizadas y nuevas formas de organización institucional16. La colaboración interinstitucional entre salud y las instituciones de gobierno local se consideran como la mejor práctica para lograr efectividad y eficacia de los recursos de salud en personas pobres.
Considerando la importancia de la política pública referida al SChCC y la Red Protege en la compensación de la desigualdad de la sociedad chilena17 y, con el propósito de reunir antecedentes para la discusión y evaluación, las autoras realizaron un estudio cuyo objetivo fue conocer la efectividad de la gestión clínica de los profesionales de atención primaria de salud en el ámbito del Sistema de Protección Integral de la Infancia «Chile Crece Contigo» y la Red Protege.
MétodoEl estudio se realiza a través de un diseño correlacional, descriptivo, con la información disponible del Ministerio de Planificación del Sistema de Integrado de Información Social, específicamente del SChCC como fuente secundaria. En cuanto a su localización, el estudio se llevó a cabo en la comuna de Pudahuel, con autorización de la Corporación Municipal de Desarrollo Social y la Dirección de Salud del gobierno local. El universo poblacional fueron 1.656 mujeres embarazadas y sus respectivas familias que, durante el año 2009, se adscribieron al SChCC y cuya vulnerabilidad social fue establecida por aplicación de la ficha de protección social (FPS). Recolección de datos: se utilizaron fuentes secundarias provenientes de bases de datos institucionales. Se contó con una base de datos bruta configurada en Statistical Packege Social Sciences, la cual fue entregada y empalmada por el Ministerio de Planificación. La planilla contenía datos sobre ficha de ingreso del primer control de la gestante, FPS y prestaciones sociales. Análisis de los datos: los resultados sobre variables sociodemográficas fueron analizados y publicados en la primera fase del proyecto «Efectividad y Eficacia del SChCC en la disminución de brechas de equidad social en la Infancia»18. El análisis actual de los datos corresponde a la transferencia de las prestaciones del sistema, individuales y agrupadas en ítems y clasificadas en escalas de medidas nominales, ordinales, de intervalo y de razón. Se calcularon estadígrafos descriptivos de frecuencia, posición y dispersión. Se utilizó el programa estadístico Statistical Packege Social Sciences. Se contó con la autorización y certificación del Comité de Ética Científico de la Facultad de Enfermería y la autorización de la Corporación de Social del gobierno local y del Ministerio de Planificación. A las autoridades de las instituciones involucradas se garantizó la confidencialidad y secreto estadístico de los datos.
ResultadosLa magnitud de vulnerabilidad social (VS), detectada por el sistema de cribado institucional (FPS), fue alta (91,4%), es decir, 514 familias lograron puntajes inferiores a 11.735 puntos. En la población con VS, 779 familias (51,4%) presentaron la condición de «pobreza dura», menos de 4.213 puntos en la FPS, lo que según los criterios de Ministerio de Planificación les garantizó el acceso a prestaciones de la red de protección social (Programa Puente y Chile Solidario)18.
En relación con el acompañamiento clínico que deben realizar los profesionales de salud, se consideran importante los resultados sobre la valoración de la VS desde la perspectiva clínica, porque se confirmaron disparidades sustantivas entre la detección de vulnerabilidad por tamizaje y por percepción del profesional de salud que aplicó la encuesta del Primer Control de la Gestante (91,4 vs.26,6%). Este hecho es relevante, porque los equipos planifican la gestión clínica a través de los datos que recogen y procesan. La presencia de riesgo psicosocial fue mayor en mujeres con VS (42,0 vs. 28,2%), siendo los más referidos el insuficiente apoyo familiar, los síntomas depresivos, violencia de género, abuso de sustancias y conflictos con la maternidad. Las gestantes consideradas como vulnerables presentaban en una mayor proporción bajos niveles educativos18.
El 50% de las gestantes desarrollaba algún tipo de actividad remunerada, sin embargo, el grupo más vulnerable presentó la mayor proporción (50,5%). Las cotizaciones por trabajo confirman que el empleo precario está asociado a los sectores más vulnerables ya que solo un tercio tenía cotizaciones. Adicionalmente, el 70,4% de los hogares vulnerables tenía jefatura femenina, la que redujo a un 41,5% en el caso de los hogares no vulnerables18.
Respecto al perfil familiar de la familia de la gestante, se constató ausencia de pareja en el núcleo familiar. Las condiciones de habitabilidad eran estructuralmente precarias, residían en viviendas y sitios cedidos (60,3 y 61,8% respectivamente). Una de cada dos familias compartían la vivienda y, en 2 de cada tres viviendas el baño no era de uso exclusivo de la familia. En la misma línea, a través del perfil de las familias fue posible establecer que apenas un 27,7% de las gestantes y sus familias cuentan con una vivienda propia, mientras que el resto debe hacer uso de viviendas pertenecientes a terceros. Observándose nuevamente que la mayor proporción de gestantes y/o sus familias como propietarias de las viviendas se sitúa en la categoría de mujeres no vulnerables 45,1%18.
La mayor parte de las gestantes (98%) acceden a agua potable mediante red pública, observándose diferencias solo con respecto a las características del medidor de la vivienda de acuerdo al nivel de vulnerabilidad de las gestantes. En gestantes con mayor vulnerabilidad social, se observó que el acceso a agua provenía de sistemas no potables como pozos, ríos o vertientes18.
En suma, las familias vulnerables de las gestantes mostraron una situación más adversa respecto a riesgo psicosocial, discapacidad, hacinamiento, relación de dependencia, seguridad social, condiciones de habitabilidad y, precariedad laboral y económica18.
En la evaluación de la efectividad de la política pública de protección social, se verificó la entrega de prestaciones universales, específicas e integradas, de la política pública de protección social (Red Protege) para las 1.656 familias de las gestantes adscritas al SChCC, según requisitos establecidos por los programas respectivos.
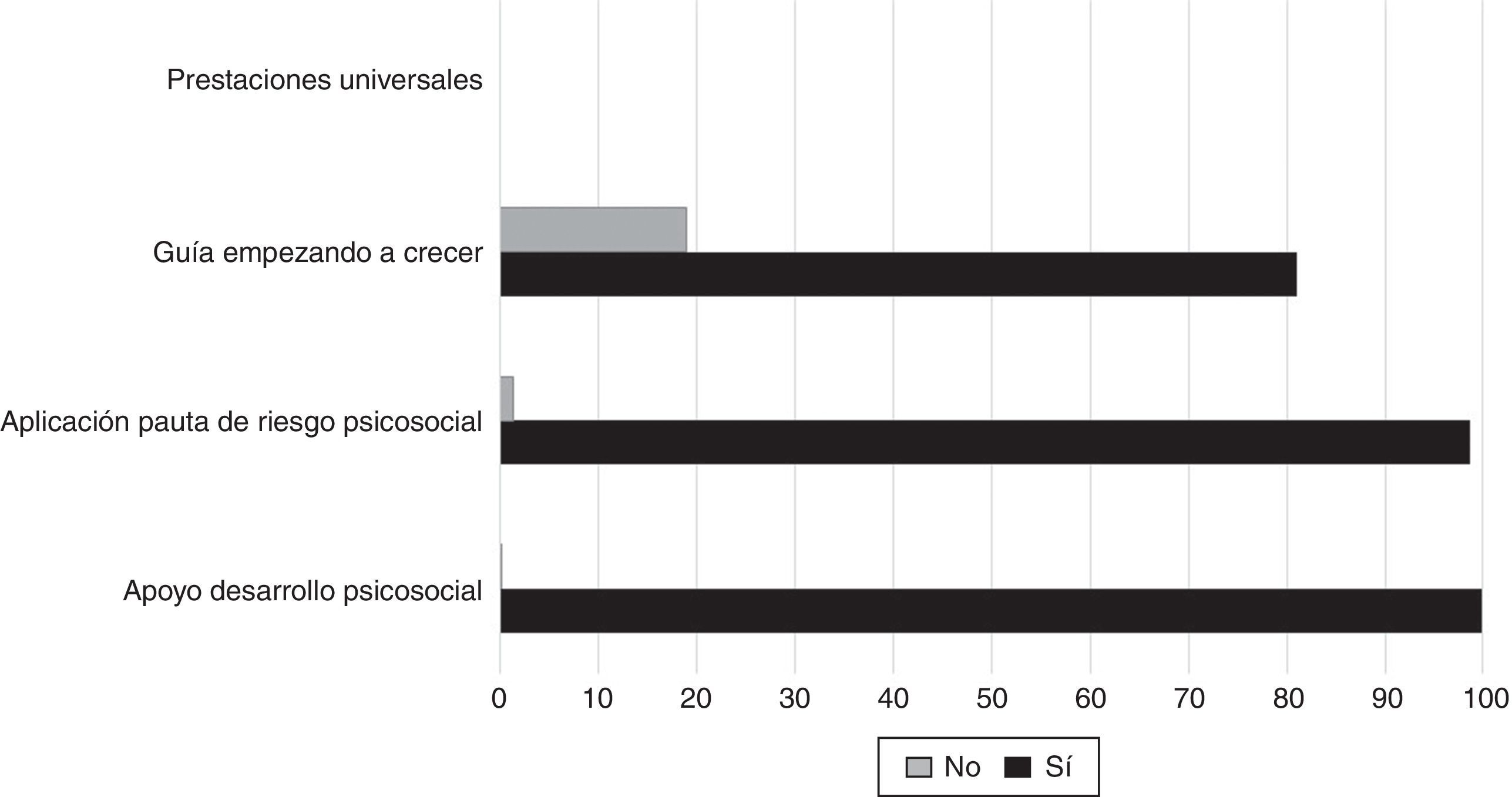
La gestión clínica de las transferencias universales es de exclusiva responsabilidad de los profesionales de la salud y en las específicas y diferenciadas, la entrega es de responsabilidad compartida con otros sectores sociales. La base de datos contenía registros sobre aplicación de la pauta de riesgo psicosocial, entrega de la guía «empezando a crecer» y apoyo al desarrollo psicosocial. En las tres, no se cumplió con el 100% de la entrega. En el caso de la pauta de riesgo psicosocial, es un medio de tamizaje que focaliza la oferta de prestaciones en grupos con determinantes que se relacionan con prácticas de crianza insegura (fig. 1).
No fue posible evaluar la efectividad de prestaciones específicas porque la base no tenía registros sobre ello. El acceso a visita domiciliaria es una prestación realizada solo en el 32% de las gestantes adscritas con riesgo psicosocial, Este hecho reviste una importancia significativa en la gestión de acompañamiento clínico y para las acciones de monitorización y vigilancia del desarrollo infantil en grupos socialmente vulnerables.
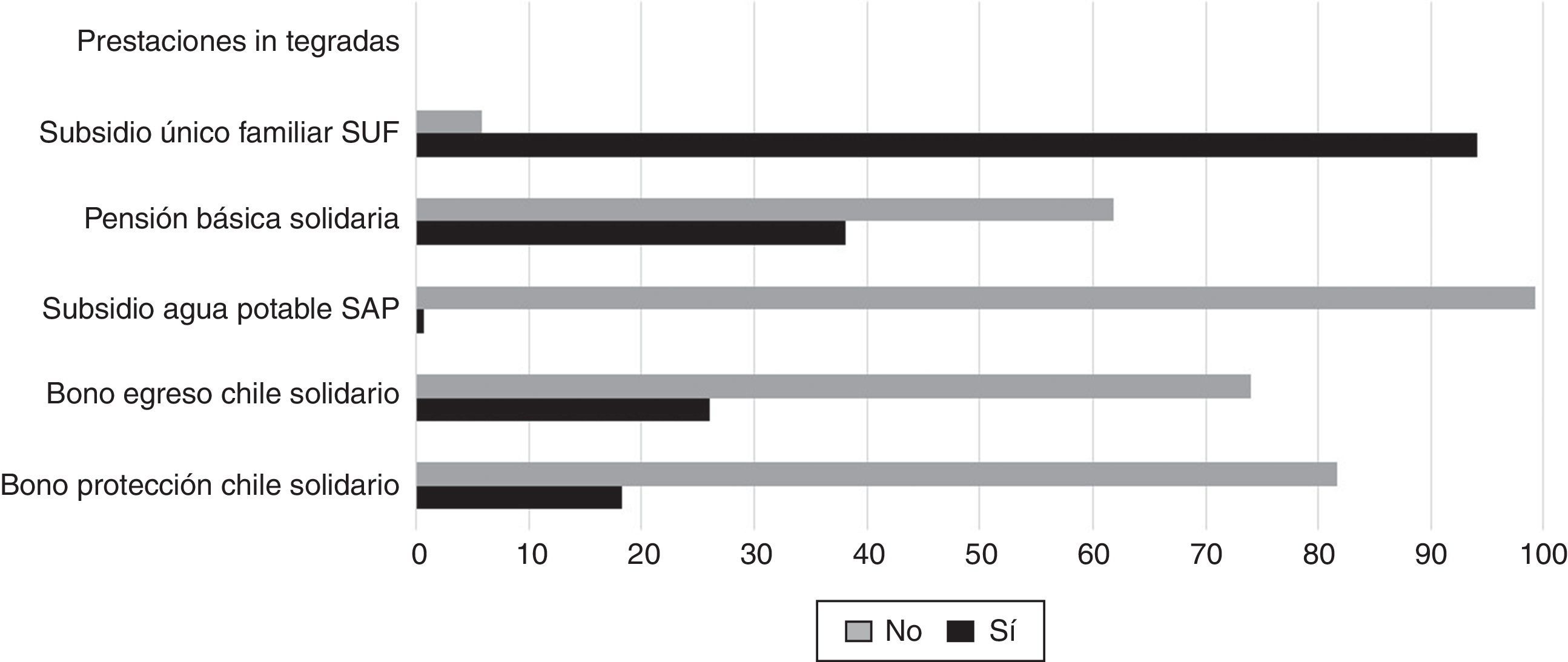
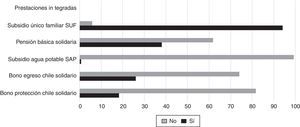
Para la evaluación de la entrega de prestaciones integradas, se contó con los registros de los Programas Puente, Chile Solidario y subsidio único familiar asociado a la gestación. El 10,2% de las 1.656 familias recibieron las prestaciones del Programa Puente, que en el caso de las familias de extrema pobreza favoreció solo al 56%. En los registros se constató que una de cada 4 familias que aplicaba recibió el bono de egreso Chile solidario, menos de un 20% recibió el bono de protección Chile solidario, solo un 0,7% utilizó el subsidio al consumo de agua potable y menos de un 40% recibió la pensión básica solidaria (fig. 2).
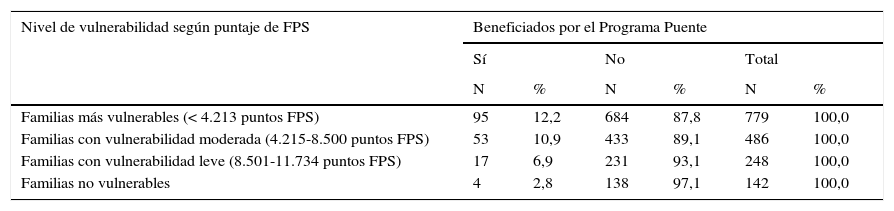
El 10,2% de las 1.656 familias recibieron las prestaciones del Programa Puente, que en el caso de las familias de extrema vulnerabilidad favoreció solo al 12,2%, el resto de los beneficiados fueron familias que no cumplían con los requisitos establecidos por el programa, lo que revela una gestión clínica que no controla el cumplimiento del programa acorde a la condición de vulnerabilidad de la población beneficiaria (tabla 1).
Entrega de prestaciones del Programa Puente a familias de gestantes adscritas al Sistema Chile Crece Contigo
| Nivel de vulnerabilidad según puntaje de FPS | Beneficiados por el Programa Puente | |||||
|---|---|---|---|---|---|---|
| Sí | No | Total | ||||
| N | % | N | % | N | % | |
| Familias más vulnerables (< 4.213 puntos FPS) | 95 | 12,2 | 684 | 87,8 | 779 | 100,0 |
| Familias con vulnerabilidad moderada (4.215-8.500 puntos FPS) | 53 | 10,9 | 433 | 89,1 | 486 | 100,0 |
| Familias con vulnerabilidad leve (8.501-11.734 puntos FPS) | 17 | 6,9 | 231 | 93,1 | 248 | 100,0 |
| Familias no vulnerables | 4 | 2,8 | 138 | 97,1 | 142 | 100,0 |
El análisis de la literatura revisada demuestra que existe invisibilidad de la vulnerabilidad social de las personas que se atienden en los centros de salud, que los usuarios la intuyen como una falta de comprensión a su condición de vulnerabilidad y pobreza18,19.
La vulnerabilidad es un término relativamente complejo, que requiere de niveles de comprensión, fundamentados en marcos teóricos capaces de analizar múltiples variables, esto es, las interrelaciones e interconexiones que participan en el complejo proceso de salud20. Su comprensión implica la renovación en las prácticas de gestión en salud, especialmente en lo que se refiere a las acciones de promoción y prevención20,21.
La invisibilidad de la vulnerabilidad social afecta la relación y comunicación entre funcionarios y las usuarias de servicios de salud. Como consecuencia, se construye una gestión clínica que tiende a normar, desde la perspectiva cultural de los profesionales, los hábitos, las creencias, los valores y anular las explicaciones de las personas. Es decir, es una gestión que por la invisibilidad excluye la dimensión social y los significados culturales de grupos poblaciones en desventaja psicosocial.
Es evidente que la efectividad del SChCC se ve afectada por esta situación, fundamentalmente, porque los profesionales de salud no han desarrollado competencias en una gestión clínica sistémica e interactiva que considere la diversidad de determinantes sociales22. Cuando se produzca este cambio en la gestión sanitaria, se logrará avanzar en la disminución de las brechas de equidad social promoviendo la protección y fortalecimiento de la estructura y funcionamiento familiar, a través de los diferentes programas de la política pública de protección social13,23.
También, las explicaciones de la baja efectividad del SChCC, se puede complementar con los informes de evaluación del Programa de Apoyo al Desarrollo Biopsicosocial que señalan problemas de implementación, déficit de recursos del área psicosocial, enfermeros(as), y profesionales acreditados en la escala de observación vincular13. A su vez, los equipos de salud han señalado que las principales dificultades para llevar a cabo la gestión de instalación del programa se relacionó con la falta de capacitación e inducción y las tensiones que se originaron entre la puesta en práctica del enfoque biopsicosocial y la gestión integrada entre los centros de salud con otros sectores sociales de la red comunal24.
La Organización Mundial de la Salud, ha señalado que para avanzar hacia una mayor equidad en salud se debe fortalecer la gestión asociada de los equipos de salud involucrados en la política pública. El proceso debe considerar cuatro ejes: i) «alfabetización» sobre el contexto sociocultural; ii) contenido y fundamentos de la política pública de protección social; iii) la ética social; iv) complementariedad del paradigma biomédico con el paradigma psicosocial en la gestión clínica y prácticas de trabajo integradas, tanto en el intrasector como con el intersector3,10,25. Como consecuencia, los equipos de trabajo fortalecerán competencias sobre el compromiso social y ético que tienen con el resguardo de los derechos sociales de las personas4,25,26.
La complejidad de las dinámicas actuales de los grupos vulnerables respecto a salud y los enfoques de los modelos de atención integral han definido acelerados cambios en la organización institucional, que no ha sido paralelo con el desarrollo de competencias en la gestión del talento humano27. Por lo anterior, es preciso reorientar y renovar los conocimientos, competencias, habilidades y actitudes en los equipos de atención primaria, con el propósito de mejorar su gestión en los procesos de implementación, ejecución, cooperación, comunicación, monitorización y seguimiento de la estrategia del SChCC. De esta manera, se podrá mejorar el acceso universal a los beneficios sociales y disminuir las brechas de equidad12,27.
La política de protección social es una política compensatoria de las desigualdades sociales, que requiere la generación de vínculos, confianzas y redes sociales en la gestión clínica de procesos transformadores, donde coexiste el reconocimiento de la vulnerabilidad social. Es una forma de responder a los desafíos actuales de mejorar el desarrollo del capital humano en estrategias de atención más inclusiva e integradora a los servicios esenciales de la atención primaria de salud12,27–29.
FinanciaciónProyecto patrocinado y financiado por la Vicerrectoría de Investigación y Doctorado, Universidad Andrés Bello, DI-21-10/R.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.