El aumento de las enfermedades crónicas y el envejecimiento progresivo de la población es una fuente de preocupación y de ocupación para los diferentes organismos que tienen bajo su responsabilidad el cuidado de la salud. Ello ha motivado que se generen multitud de documentos enfocados al análisis de la situación y de la atención de las enfermedades crónicas, así como recomendaciones de la OMS para que los países y los servicios de salud diseñen e implementen estrategias que permitan abordar la demanda existente, controlar y prevenir las enfermedades crónicas.
Paralelamente a esta amenaza, surge la necesidad de dar respuesta a la demanda que genera la cronicidad en toda su dimensión, y desde los diferentes sistemas se va, cada vez con más fuerza, manifestando la necesidad de contar para ello con equipos multidisciplinares, en los que la enfermera cobra cada vez más valor. A la vez que la cronicidad supone una amenaza por los costes que genera, es también una oportunidad para la Enfermería estar allí donde se precisa de cuidados avanzados, realizados por profesionales con competencias clínicas avanzadas y reconocidas, para llevar a cabo la gestión de casos y el seguimiento y control de pacientes crónicos complejos. Los diferentes servicios del Sistema Nacional de Salud, están incorporando, aunque no con el desarrollo que sería deseable, enfermeras que desempeñan diversos roles (gestoras de casos, enfermeras de enlace, enfermeras de práctica avanzada, etc, etc).
Es, pues, el momento de que las autoridades sanitarias determinen en la relación de puestos funcionales la figura de la Enfermera de Práctica Avanzada, y con ello se podrá avanzar en el desarrollo de unas competencias unificadas en todo el Sistema Nacional de Salud. De las experiencias realizadas, hemos aprendido que las Enfermeras de Práctica Avanzada son un recurso que facilita la sostenibilidad de los servicios, por la eficiencia demostrada en los resultados obtenidos en la atención a pacientes crónicos y crónicos complejos.
The increase in chronic diseases and the progressive ageing of the population is a source of concern for the different agencies with responsibility for health care. This has led to the creation of many documents focused on the analysis of the current situation and care of chronic diseases, including the WHO recommendations intended to assist countries and health services design and implement strategies that will address the existing demand, control and prevention of chronic diseases.
In addition, there is a need to respond to the demand generated by chronic diseases in every sense, and from the different systems it is becoming more difficult to get enough support from multidisciplinary teams where the nurse has a central importance. While chronic diseases are becoming a threat due to the costs they generate, it is also an opportunity for nursing to be at the forefront for advanced care requirements, performed by professionals with recognized advanced clinical skills and ability for case management while monitoring and controlling complex chronic patients. The different services of the National Health System have introduced nurses that play different roles (cases managers, liaison nurses, advanced practice nurses and so on). However, it could be argued that they are not being trained to a desirable development level.
It is therefore time for health care authorities to determine the role of the advanced practice nurse in relation to functional positions, and allow them to make an advance in the development of unified skills for the whole National Health System. From our experience we have learned that the advanced practice nurse is a resource that helps in the sustainability of services, thanks to the efficiency shown in the results obtained from the care given to both chronic and complex chronic patients.
La atención a los pacientes crónicos constituye uno de los principales retos para la mayoría de los sistemas de salud. En Europa existe una alta preocupación por diseñar e implementar estrategias para su abordaje, derivada de la situación existente ante el progresivo envejecimiento de la población. En España no es menor la preocupación, por las consecuencias de dicho envejecimiento, unida a la necesidad de dar respuesta al incremento de las enfermedades crónicas y a la comorbilidad existente. Situación que lleva unido el alto coste en servicios y prestaciones que el abordaje de estos problemas de salud tiene para el Sistema y para los diferentes Servicios de Salud de las comunidades autónomas que lo integran.
La Organización Mundial de la Salud (OMS) viene alertando y haciendo recomendaciones a los países para que instauren estrategias para el abordaje de las enfermedades no transmisibles. El informe de la directora de la OMS publicado en diciembre de1999 nos aporta cifras de la magnitud de este problema: «Se estima que en 1998 solamente las enfermedades no transmisibles han contribuido a casi el 60% (31,7 millones) de las defunciones mundiales y al 43% de la carga mundial de morbilidad. Sobre la base de las tendencias actuales se prevé que, para 2020, estas enfermedades serán la causa del 73% de la mortalidad y del 60% de la carga de morbilidad»1.
En dicho informe se señala como objetivo el deber de intensificar la atención sanitaria a las personas con enfermedades no transmisibles (que básicamente incluyen las enfermedades crónicas) y en especial hacerlo desde la atención primaria de salud. Se indica también que debe hacerse con reformas en el sector sanitario y con intervenciones eficientes.
En nuestro país, la preocupación por abordar de una mejor manera la cronicidad se manifiesta en numerosos estudios publicados. Así, en el 2003, la Agencia de Evaluación de Tecnologías Sanitarias publica los resultados de un estudio de la Revisión de intervenciones en atención primaria para mejorar el control de las enfermedades crónicas2. Tras el análisis de diferentes modelos y estrategias de atención a crónicos, una de sus conclusiones es que si se quiere mejorar la calidad y efectividad en las enfermedades crónicas, las intervenciones que se realicen deberán combinar, al menos, estrategias organizativas, de diseño asistencial y de autocontrol de la enfermedad por los pacientes, si se quieren conseguir buenos resultados clínicos. Plantean en dicho estudio que es preciso adoptar una visión sistémica con pacientes y sistema sanitario proactivos, para poder mejorar la calidad asistencial y la efectividad de las intervenciones en las enfermedades crónicas. Hay que hacer a los pacientes «protagonistas activos» en el manejo de su enfermedad.
Un informe de la OMS de 2005 sobre prevención de enfermedades crónicas nos muestra el impacto creciente que tienen las enfermedades crónicas, tanto en países de ingresos medios como en los de ingresos bajos, y la necesidad urgente de prever y comprender su relevancia, de manera que la intervención urgente contra ellas es una cuestión cada vez más importante3. Mantiene que cada país, independientemente de su nivel de recursos, puede incorporar mejoras importantes para la prevención y el control de las enfermedades crónicas, y que, aunque se requieran recursos para ello, se pueden conseguir muchas cosas a un costo reducido, seguros de que el beneficio será mayor que lo invertido. Dicho estudio deja de manifiesto que, para conseguirlo, el liderazgo es esencial y que este «tendrá mucho más impacto que la simple inversión de capital adicional en unos sistemas de salud sobrecargados».
Diferentes y cualificados autores han aportado su análisis y pensamiento de la situación que desde hace años aqueja al Sistema Nacional de Salud (SNS) y en línea con la OMS han realizado aportaciones que pueden mejorar la situación y sobre todo hacer que el SNS sea más sostenible y eficiente. Casajuana4, en un artículo publicado en 2005 apunta la necesidad de ajustar unos recursos económicos limitados a un incremento exponencial de los costes sanitarios. Este autor se cuestiona si el tiempo, de por sí limitado, en los centros de salud de atención primaria (AP) se está empleando en hacer cosas realmente efectivas y se utiliza por tanto de manera eficiente. En su reflexión (sobre el trabajo que realizan los médicos en AP) expone que se deberían plantear qué actividades podrían dejar de hacer para disponer de más tiempo y dedicarlo a otras actividades «más efectivas y eficientes». Entre las cuestiones que plantea para resolver el problema expuesto en su reflexión está el control de los pacientes crónicos, que (salvando las actuaciones que sea estrictamente necesario que las realice el médico de AP), debería ser efectuado por la enfermera de AP, en su convencimiento de que estas actuaciones serían más eficientes. Es importante esta reflexión por la importancia que una adecuada gestión de los recursos ajustada a las competencias de los profesionales que intervienen en la atención de los ciudadanos tiene para la sostenibilidad del Sistema de Salud. Otros autores5 mantienen que hay que tener en cuenta el potencial de las enfermeras para determinar qué profesional es más resolutivo en la atención a crónicos y hacerlo al menor coste.
Por otra parte, un artículo publicado por R. Bengoa en 2008, que lleva por título Empantanados6, resalta la situación en la que se encuentra el SNS, y sugiere realizar cambios que eviten que determinados factores de riesgo que desencadenan muchas de las enfermedades crónicas sigan en aumento. En el SNS la cronicidad produce el 60% de los ingresos en hospitales y el 80% de las consultas en AP, y mantiene el autor que, de seguir así, las consecuencias serán imprevisibles, por lo que dado que se está ante el «reto sanitario más importante de estas décadas» habrá que cambiar el modelo para no perder la oportunidad, y cambiarlo de un enfoque centrado en las enfermedades agudas a otro que centre el foco en los enfermos crónicos, si queremos controlar esta epidemia que es la cronicidad. En este artículo el autor insiste en que hay que conseguir una mayor continuidad en la atención integrando procesos asistenciales y asegurando que el paciente esté en el «radar» durante todo el proceso.
La Agencia vasca de Evaluación de Tecnologías, OSTEBA, publicó en 2009 un estudio sobre Mejora de la atención al paciente mayor con patología crónica7. En dicho estudio, los autores realizan tras el análisis de la situación en el ámbito del País Vasco, una serie de recomendaciones para la gestión asistencial, como la necesidad de reorganizar y reforzar los equipos de AP, de forma que este sea el ámbito desde el que se preste la atención a los pacientes con patología crónica y se realice su atención integral en el domicilio. Es en AP donde los autores recomiendan que se realice la valoración y «prestación de cuidados integrales e interdisciplinarios en pacientes con incapacidad grave y necesidades de cuidados complejos en su entorno familiar habitual». Los investigadores recomiendan asimismo poner en marcha, tras el alta hospitalaria, mecanismos de seguimiento y comunicación con otros niveles (AP y sociosanitario), para propiciar la agilización de las altas, una mejor integración de los pacientes a su entorno y realizar mayor prevención de reingresos.
Enfermería de Práctica Avanzada y atención al paciente crónicoLa Enfermera de Práctica Avanzada (EPA), surge en EE. UU. en los años 70 del pasado siglo, como Advanced Practice Registered Nurse. La Advanced Practice Registered Nurse sustituye al término especialización, y en EE. UU. se define para 4 ámbitos de actuación enfermera: matrona, anestesista, clínica y practicante. Con posterioridad (década de los 90) se desarrolla en Canadá, con las Nurse Practitioners y se hace en contextos de formación de segundo ciclo (máster) o tercer ciclo (doctorado) de estudios en Enfermería. Es posteriormente cuando se va desarrollando también en otros países, como Reino Unido, Australia, Nueva Zelanda, Holanda, Suecia, Irlanda8. En definitiva, que esta figura lleva ya unos cuantos años de avance en otros países.
El Consejo Internacional de Enfermería recoge en el informe9Definición y características de las funciones de la enfermera de atención directa/enfermería de práctica avanzada que: …es una enfermera especialista que ha adquirido la base de conocimientos de experto, las capacidades de adopción de decisiones complejas y las competencias clínicas necesarias para el ejercicio profesional ampliado…
Dicho informe incluye también otros aspectos, como la formación, la naturaleza de su práctica profesional y otros mecanismos reglamentarios que cada país deberá implantar para regular el ejercicio de la EPA, entre los que se incluyen el derecho a diagnosticar, autoridad para recetar medicamentos, autoridad para instaurar tratamientos, autoridad para remitir clientes a otros profesionales, y autoridad para admitir pacientes en los hospitales, entre otras recomendaciones9.
Por su parte, la Asociación de Enfermeras de Canadá centra las competencias de la EPA en el desarrollo de habilidades clínicas, habilidades de investigación, habilidades de liderazgo y competencia en consulta y colaboración10 y las recoge en una publicación realizada en febrero de 2008.
En España, son muchas las comunidades autónomas que han puesto en marcha nuevas figuras que tienen un perfil diferenciado de competencias ampliadas, respecto de las que confiere la formación básica del diplomado en Enfermería, y que han sido desarrolladas para dar respuesta a las nuevas demandas de atención, en diferentes circunstancias y ámbitos asistenciales.
En el País Vasco, a partir de la puesta en marcha de la Estrategia para el abordaje de la cronicidad en Euskadi11, se inicia un proyecto cuyo objetivo era la definición e implementación de competencias avanzadas de Enfermería, con el fin de perfilar e implementar roles mejor adaptados a las necesidades de los pacientes crónicos complejos, para lo que se puso en marcha un grupo de trabajo multidisciplinar, impulsado por el Departamento de Sanidad y Consumo y el Servicio Vasco de Salud (Osakidetza). Se inició en 2010 y, tras reflexionar sobre los diferentes marcos competenciales existentes en otros países y en las diferentes comunidades autónomas, e identificar necesidades de formación en relación con los mismos, se elaboró una propuesta para el desarrollo de las nuevas competencias con 3 figuras, enfermera gestora de enlace hospitalario (EGEH), enfermera gestora de continuidad (EGC) y enfermera gestora de competencias avanzadas (EGCA), pilotadas y posteriormente desplegadas con el enfoque de atención a la cronicidad y complejidad que se expone a continuación.
De la revisión realizada, podemos decir que las diferentes figuras creadas en los distintos Servicios autonómicos de Salud serían:
- -
Andalucía. Es a partir del Decreto 137/2002, de 30 de abril, de apoyo a las familias andaluzas12 cuando se crea la figura de la EGC, con 2 figuras: EGC comunitaria y EGC hospitalaria. El modelo andaluz está orientado a dar servicios a pacientes en domicilio y a sus cuidadoras/es con carácter integrador y colaborativo entre los diferentes proveedores de servicios sanitarios (AP, atención especializada [AE], servicios sociales, etc.). Con este propósito, las enfermeras ayudan al paciente y familia a recorrer el sistema de salud con eficiencia, minimizando elementos de fragmentación, discontinuidad y/o duplicidad en la asistencia13.
- -
Aragón. Se desarrollan 2 figuras: enfermera de valoración y gestión de casos, y enfermera de enlace de sector, que son incorporadas en el marco del programa de Atención al enfermo crónico dependiente que pone en marcha el Gobierno de Aragón. La enfermera de valoración y gestión de casos junto con la enfermera de enlace de sector se encargan de coordinar la transición al domicilio tras el alta hospitalaria de los enfermos dependientes. También de mejorar la coordinación del equipo de AP con la red social y sanitaria, como elemento de garantía de la continuidad de cuidados, y de garantizar el uso adecuado del material de ayuda técnicas para el cuidado de los pacientes13.
- -
Canarias. Desarrollan la figura de la enfermera comunitaria de enlace, que se encuadra dentro del denominado Servicio de continuidad de cuidados en domicilio, y su trabajo es el de gestión de casos. Realiza una captación de las personas inmovilizadas y sus cuidadoras, y tras una completa valoración inicial, propone y consensúa un plan de cuidados con los profesionales responsables de la atención, y gestiona, si fuera necesario, recursos complementarios para el cuidado. Asimismo dan formación a las personas cuidadoras, a través de talleres periódicos, y gestionan el material de apoyo para el cuidado en el hogar, siendo responsables de la continuidad de los cuidados cuando los pacientes ingresan o son dados de alta del hospital13,14.
- -
Cataluña. Desarrollan la figura de la enfermera gestora de casos de AE y de AP. El modelo de gestión de casos hace un abordaje integral en las situaciones de complejidad, dependencia y fragilidad desarrollando prácticas avanzadas y dando respuesta a las necesidades crecientes de la población; asimismo, la función de enlace asegura la continuidad de cuidados entre los diferentes niveles asistenciales. La gestora de casos ofrece servicios coordinados e integrados de atención sociosanitaria orientados a las necesidades de la persona, la familia y el entorno, promoviendo la independencia y el autocuidado, con un abordaje multidimensional, de forma efectiva, eficiente y sostenible, sistematizando la coordinación para garantizar la continuidad asistencial12–17.
- -
Comunidad de Madrid. Incorpora el modelo del gestor de casos como elemento aglutinador que, ante la dependencia de cuidados, gestiona los mismos de manera adecuada y eficiente. El papel de «gestor de casos» está implícito en la actividad de enfermería de AP. El modelo conceptual en el que se basa está focalizado en la atención individualizada de los pacientes, y en la consecución de objetivos específicos, estructurado en un tiempo previamente establecido y que utiliza correctamente los recursos adecuados para conseguir dichos objetivos. El gestor planifica y coordina la globalidad de los cuidados que precisa el enfermo, garantizando el nivel de calidad y disminuyendo los costes derivados del cuidado fragmentado13.
- -
Región de Murcia. Incorpora la figura de EGC. El modelo de gestión de casos lo plantean como un «modelo holístico de atención integrada, coordinada y continuada; que aporta una comprensión global del ser humano; centrado en dar respuesta a las necesidades de las personas; basado en la colaboración interprofesional sistemática y dinámica; orientado hacia la planificación de los cuidados y la coordinación de los recursos disponibles en la comunidad para mejorar el bienestar y la calidad a lo largo y ancho de la vida»15. Se enfoca a dar atención a las personas que, por su proceso de salud-enfermedad, se encuentran en situación de complejidad, dar atención a personas cuidadoras y orientarlo a satisfacer las necesidades integrando las intervenciones.
- -
Comunidad Valenciana. Incorporan 2 figuras: la EGC hospitalaria y la EGC comunitaria, con objetivos y actividades específicas que en cada uno de los niveles de atención, para garantizar la continuidad de la atención en la transición del hospital al domicilio, favoreciendo la coordinación y la continuidad de los cuidados, por medio de la identificación y control de pacientes complejos, la actuación integrada de los agentes domiciliarios, la gestión personalizada de los casos complejos y el apoyo a los cuidadores13. Su razón de ser es la mejora de la atención de los casos complejos y de sus cuidadores; trabajan en colaboración con las enfermeras referentes del paciente tanto en AP como en hospital-UHD16.
Como puede observarse del resumen de las diferentes figuras existentes en el conjunto de comunidades autónomas, la gestora de casos es una figura común para la mayoría de las comunidades siendo su intervención la que más se ha instaurado para hacer frente a la demanda de atención de la población crónica compleja.
Actualmente, existe un amplio debate sobre la EPA y las diferentes figuras que se han ido implementando18–25 en los diferentes servicios de salud, y ello demuestra que se echa en falta una definición del marco de actuación que debería tener la EPA en nuestro país. Se han implementando diferentes figuras, la mayoría como gestoras de casos, y se han ido incorporando intervenciones consideradas por el Consejo Internacional de Enfermeras de práctica avanzada, con roles nuevos que puedan dar respuesta a la demanda de atención proveniente de pacientes con situaciones complejas que derivan de la cronicidad, pluripatología, fragilidad y envejecimiento. Tal vez sería más eficaz definir las competencias y el nivel de formación que deberían tener estos profesionales y disponer de un marco normativo claro, con el que legitimar la actividad de la EPA, ante los demás profesionales y ante la sociedad. Autores de reconocido prestigio, como Morales Asencio, que investiga sobre la situación de los diferentes modelos y las circunstancias que pueden frenar o acelerar la EPA en España, opinan que desarrollar un modelo de EPA «ofrece vías más que justificadas para su planteamiento en los Servicios de Salud, como una alternativa con un potencial nicho de efectividad y eficiencia superiores en muchos casos a otro tipo de medidas»19.
Se hace necesario, por tanto, una definición para el sistema de salud de la EPA, a partir de un marco normativo (¿LOPS?) que defina su perfil, requerimientos, responsabilidad y ámbitos de actuación. Nuestra legislación no regula específicamente la EPA, pero regula el Grado de Enfermería, requisito imprescindible para el desarrollo de esta nueva figura y que puede considerarse por tanto un punto de partida en el que sostener la evolución posterior de la profesión de Enfermería18. La regulación profesional permite definir el marco de ejercicio profesional, ha de marcar el alcance de la práctica y, en este sentido, habría que responder qué puede hacer una EPA que no pueda hacer otra enfermera. Seguidamente, tendría que hacer factible un cuerpo de estándares de educación y competencia para el ejercicio y, por último, debería ser capaz de delimitar un sistema de responsabilidad19.
Pero lejos de caer en el pesimismo por la inexistencia en nuestro entorno de una definición para la EPA, hay que ser optimista por la respuesta que desde los diferentes servicios de salud están dando las enfermeras a la atención a los problemas de salud derivados de esta epidemia de cronicidad y envejecimiento. Son cada vez más las enfermeras que bien a través de la gestión de casos, bien de otras figuras incorporadas en la gestión de pacientes crónicos complejos y atención a cuidadores demuestran que como profesionales son costo-efectivas y muy resolutivas, para un sistema de salud que necesita eficiencia y sostenibilidad si quiere mantener sus prestaciones.
Son numerosas las publicaciones recientes que recogen resultados de trabajos donde se pone de manifiesto esa eficiencia, tanto en la prevención de ingresos como en disminución de urgencias y beneficios para los pacientes y sus familias y para las organizaciones que disponen de ese profesional más cualificado. A continuación se citan algunos ejemplos de diferentes artículos revisados:
- -
J.C. Contel, en un artículo reciente, presenta un cuadro de la Universidad de Birmingham, con el nivel de evidencia y efecto que tienen los diferentes modelos de atención a crónicos, y que la literatura especializada avala con buenos resultados20, donde la atención telefónica proactiva realizada por enfermeras en la atención a pacientes crónicos tiene una evidencia alta, con un efecto positivo y una alta prioridad entre los evaluados.
- -
Leiva-Moral realiza un trabajo sobre los resultados de 16 estudios sobre eficacia enfermera en gestión de casos, para conocer la evidencia científica existente en relación con su eficacia, y concluye que el modelo de gestión de casos se presenta como una posible herramienta eficaz dentro de las políticas sociosanitarias, añadiendo que la EGC requiere un perfil de enfermera avanzada21.
- -
Por su parte, Céline Goulet y otros autores, de la Universidad de Montreal mantienen que son numerosos los éxitos de las EPA. «El trabajo que las enfermeras de práctica avanzada han logrado hasta ahora es inmenso y su contribución ha sido esencial para la implementación de estrategias para el cambio del cuidado enfermero y la mejora de la calidad del mismo. A pesar de los numerosos logros y del alto nivel de su práctica profesional, las enfermeras de práctica avanzada luchan todavía por el completo reconocimiento de su rol». Plantean que ya es el momento de tomar decisiones y participar en las políticas de salud. Creen, sin embargo, que la ambigüedad existente sobre la esencia de la Enfermería de Práctica Avanzada y las poco desarrolladas habilidades políticas de las enfermeras pueden ser 2 de los factores que contribuyen a ello22.
- -
María Neus Padilla et al., en un estudio que publican sobre seguimiento telefónico realizado por enfermeras a 1.400 pacientes con insuficiencia cardíaca, concluyen que se dan «tendencias positivas en el autocuidado, cumplimiento farmacológico, adherencia al autocontrol del peso y el aumento de la cobertura vacunal antineumocócica»23. Sostienen en su artículo la utilidad que tiene la atención telefónica como estrategia de atención compartida para el seguimiento de los pacientes crónicos, refrendando esta afirmación con los resultados de la encuesta realizada a los mismos pacientes, en los que se recogía que este seguimiento les aportaba refuerzo de los conocimientos sobre su enfermedad, seguridad y tranquilidad.
- -
El Centro Colaborador Español del Instituto Joanna Briggs, en una publicación de 2010, que reproduce del Best Practice information sheet, incluye una revisión de 7 estudios con el objeto de presentar la mejor evidencia disponible acerca del papel de las EPA en centros de atención a personas mayores, y concluyen que los resultados «fueron positivos para fomentar la introducción de la EPA en los centros de atención a personas mayores»24, entre otras razones, porque en los estudios analizados se daba una tasa de hospitalización menor en las situaciones donde se integraban las EPA dentro del equipo asistencial, con una reducción también de las tasas de ingresos por urgencias, frente a los resultados obtenidos en los equipos que no disponían de EPA.
- -
El trabajo de reciente publicación La contribución de la enfermera de práctica avanzada como respuesta a las necesidades cambiantes de la salud de la población»25 plantea el reto existente en la actualidad de demostrar los beneficios añadidos que reporta la EPA tanto para los pacientes como para su familia, en los centros donde se dispone de este recurso, frente a los que realizan la asistencia de forma tradicional, con enfermeras que no incorporan una práctica avanzada en el manejo de la atención a pacientes crónicos, al tiempo que resume, dicho artículo, la evidencia de resultados en cuidados que la EPA tiene para las organizaciones por los resultados en salud que se obtienen de sus intervenciones. Los autores también aportan sugerencias sobre la necesidad de regular mediante normativa específica las funciones de la EPA soportada en la evidencia de la mejora en salud que tienen sus intervenciones.
En el País Vasco se definieron 14 proyectos para abordar la estrategia para el abordaje de la cronicidad en Euskadi. Proyectos estratégicos que contribuyen a generar e implementar el cambio para hacer realidad las políticas y la visión en cada una de sus dimensiones.
El consejero Bengoa en el preámbulo de la publicación de dicha estrategia sostiene que «…ante el avance de las enfermedades crónicas es necesario complementar ese sistema con uno que razone tanto en términos de cuidar como de curar, uno que ofrezca continuidad de cuidados a lo largo de una vida, con el potencial añadido de prevenir hospitalizaciones innecesarias y reducir costes»11. Basado en esta y otras premisas, se desarrolló el Proyecto n.o 8 de la estrategia: «Definición e implementación de competencias avanzadas de Enfermería»26, con el objetivo de «desarrollar y desplegar en la práctica nuevos roles de enfermería, enfocados hacia la atención a la cronicidad», dentro de la línea del continuo de atención, en el marco de la «Estrategia para afrontar el reto de la cronicidad en Euskadi».
El abordaje de este proyecto se realizó con una metodología basada en la investigación-acción. El proyecto fue liderado por la asesora de Enfermería de Osakidetza con el apoyo de O+berri. Instituto vasco de Innovación Sanitaria.
Se formaron 3 equipos de trabajo y un grupo de trabajo:
- 1.
Equipo de trabajo de la lógica del proyecto (ETLP)
- 2.
Equipo de trabajo de apoyo metodológico (ETAM)
- 3.
Equipo de trabajo de formación (ETF) para pilotos
Grupo de trabajo (GTPS): Formado por profesionales de todos los niveles de la organización (Osakidetza) y de otras instituciones, y profesionales de O+berri. La función de este grupo de trabajo fue elaborar los documentos base de trabajo, con las propuestas de figuras a pilotar y validar. Los perfiles de los componentes del grupo fueron: enfermeras de AP y AE, oficina de la estrategia de crónicos, gerencias del AP y AE, directivos asistenciales médicos y de enfermería, mandos intermedios de enfermería, responsables de docencia e investigación, representante de colegios de profesionales de enfermería, representante de EFEKEZE, representantes de: EUE de Osakidetza y EUE de la UPV (Donosti).
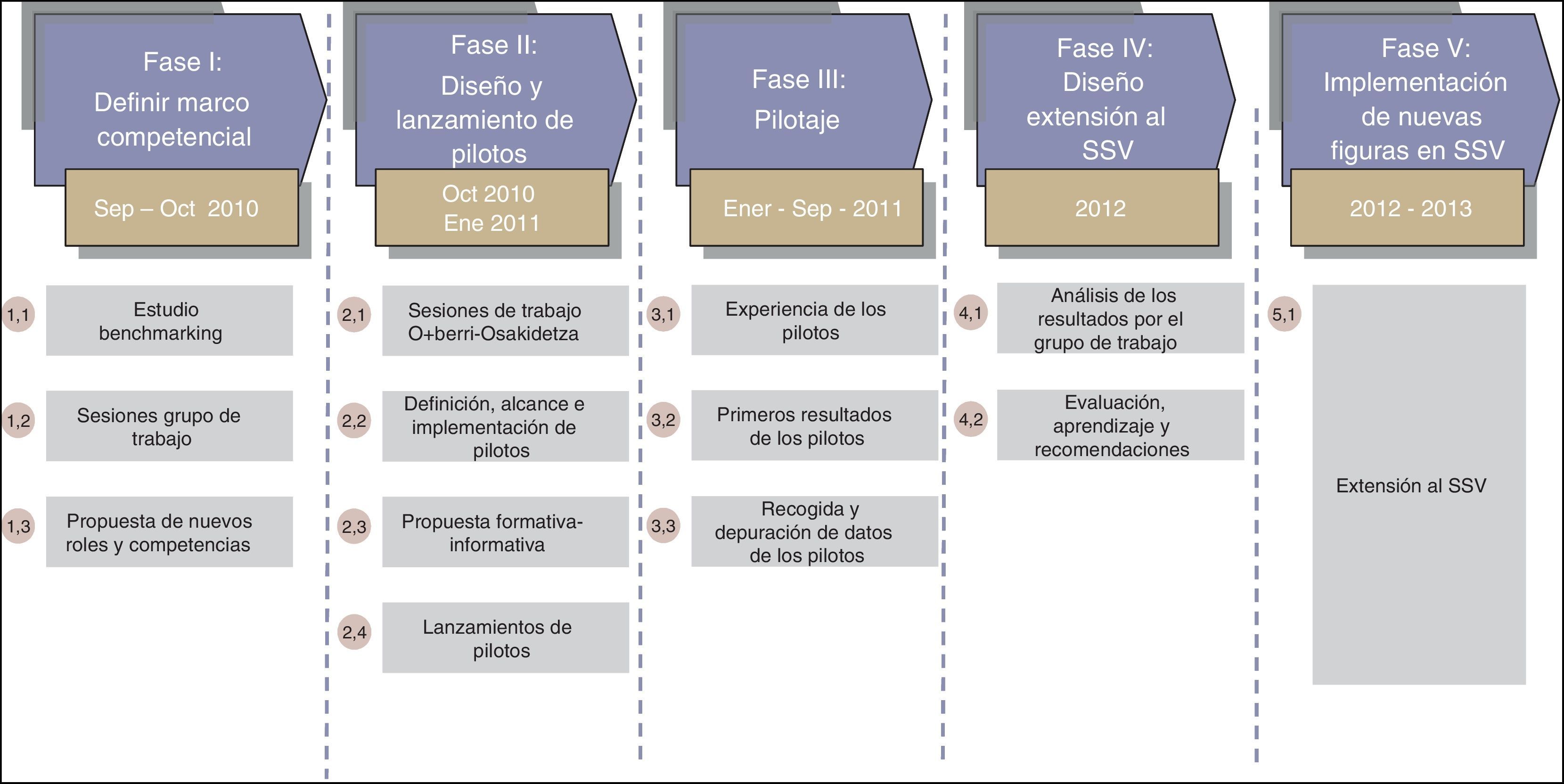
Se definió una estrategia y una metodología para su puesta en marcha que contemplaba 5 fases (fig. 1):
Estrategia y metodología para la puesta en marcha del GPTS. Fuente: Osakidetza, Servicio Vasco de Salud26.
Fase I.- Definición marco competencial: estudio benchmarking. Acciones: análisis, diseño y definición de las nuevas competencias de enfermería a través de la realización de un benchmarking nacional e internacional de experiencias en enfermería de gestión de caso, mediante grupo de trabajo interdisciplinar.
Fase II.- Diseño, formación y lanzamiento de pilotos. Identificación y formación de los nuevos roles a pilotar:
- o
EGEH,
- o
EGC y
- o
EGCA.
Fase III.- Pilotajes. Desarrollo del estudio, de octubre de 2010 a diciembre de 2011. Compuesto por 8 pilotos en el que han intervenido 24 enfermeras distribuidas en un total de 21 organizaciones sanitarias entre hospitales y comarcas de atención primaria. Aproximadamente 900 pacientes captados.
- o
Piloto 1.- Centros de Hondarribia; Dunboa e Irún Centro y Hospital de Bidasoa (EGC).
- o
Piloto 2.- H. Universitario Donostia (EGEH) y Centro Beraun (EGC).
- o
Piloto 3.- H. Universitario Cruces (EGEH) y Comarca Uribe Costa (EGCA).
- o
Piloto 4.- H. Santa Marina (EGEH) y Comarca Bilbao (EGCA).
- o
Piloto 5.- H. San Eloy (supervisoras-EGEH) y Comarca Ezkerraldea (EGC).
- o
Piloto 6.- H. Universitario Araba (2 EGEH) y Comarca Araba (EGC).
- o
Piloto 7.- H. Zumárraga (EGEH) y Comarca Mendebaldea (EGCA).
- o
Piloto 8.- Tolosaldea (EGC) y la Clínica la Asunción.
Fase IV.- Evaluación y reflexión estratégica27 a partir de resultados. Para la evaluación de la eficacia de estos roles se utilizaron cuestionarios de calidad de vida, de satisfacción de pacientes y cuidadores, de satisfacción de profesionales, y registros de reingresos y de las intervenciones realizadas.
Fase V.- Implementación y despliegue de las figuras de nuevas competencias en Osakidetza.
Se definieron objetivos generales y específicos del proyecto26.
Generales:
- •
Elaborar una propuesta para el desarrollo de competencias avanzadas de enfermería enfocadas hacia la atención a la cronicidad en Osakidetza.
- •
Reflexionar sobre posibles marcos competenciales y necesidades para su implantación y despliegue en el Sistema Vasco de Salud.
Específicos:
- •
Identificar nuevas competencias en las enfermeras de Osakidetza para la atención integrada y continua al paciente crónico.
- •
Diseñar e implantar las competencias a través de las experiencias piloto.
- •
Evaluar la eficacia de las competencias pilotadas en resultados de salud y calidad de vida en personas con patologías complejas de larga duración, así como su satisfacción con la atención y la de los profesionales implicados.
Acciones realizadas:
Durante 2011 se pilotaron las diferentes figuras (EGEH, EGC y EGCA) en el conjunto del Sistema Vasco de Salud. Para ello, se dotó a estas figuras de un marco competencial para la atención y seguimiento de pacientes crónicos pluripatológicos, contribuyendo dentro del equipo de salud a un mejor abordaje de los mismos, a minimizar las agudizaciones y a mantener a los pacientes en mejores condiciones y, a ser posible, en su domicilio habitual.
En la evaluación se identificaron algunas sinergias con otros proyecto de la estrategia de cronicidad de Euskadi, y se fueron coordinando con los distintos agentes involucrados en la atención y cuidados de los pacientes crónicos, de los diferentes niveles de atención, y que posteriormente han sido tenidas en cuenta en el despliegue de las nuevas competencias realizado durante el 2012 y principios del 2013.
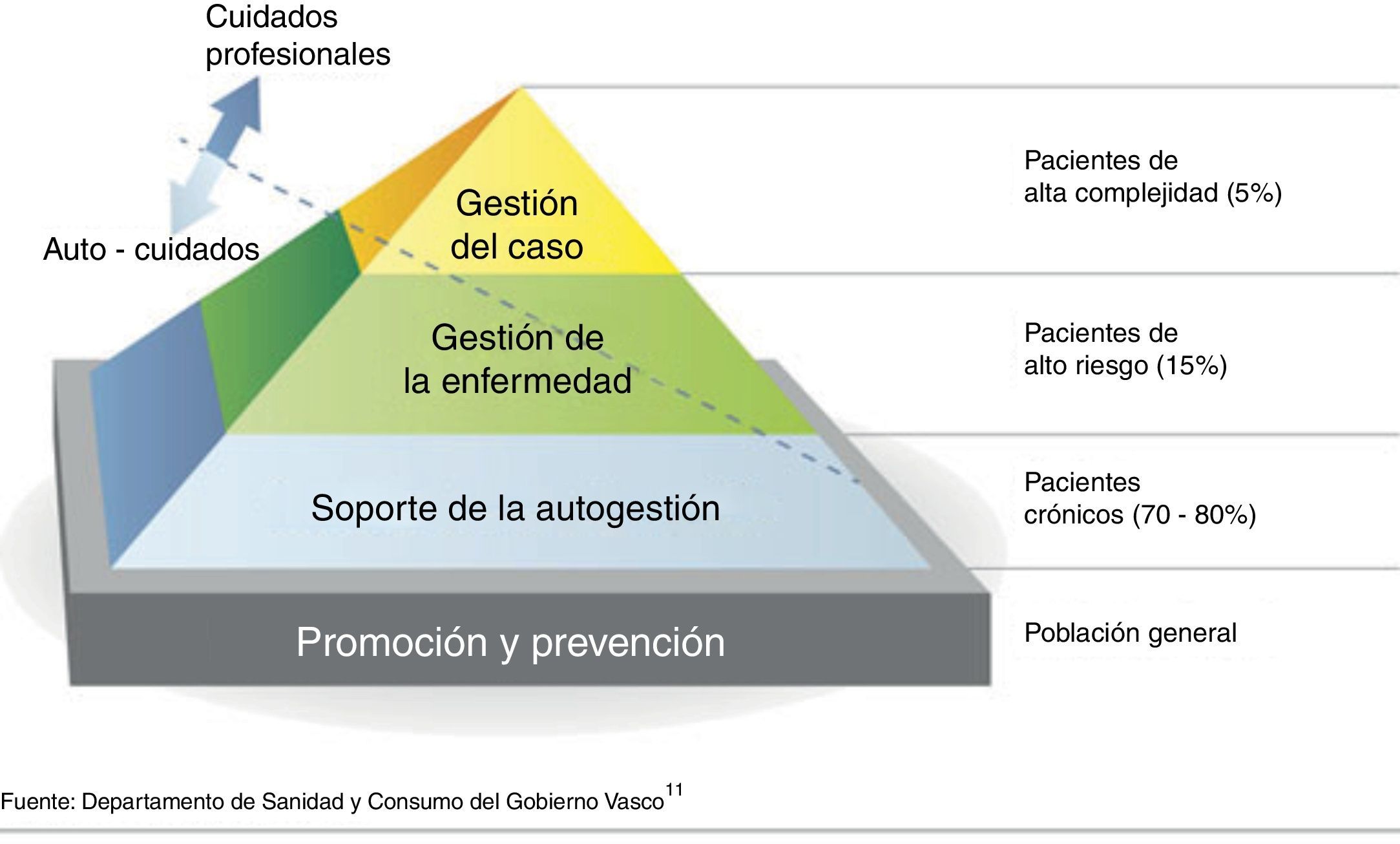
Con la implementación de estas nuevas figuras se aborda en Osakidetza lo que en otros países se denomina la gestión del caso. Se ha utilizado como referencia el modelo de Kaiser Permanente adaptado, actuando estas nuevas figuras durante su pilotaje sobre el 5% de los pacientes de alta complejidad definidos en el vértice superior de la pirámide Kaiser (fig. 2)11:
Las funciones asignadas a las enfermeras de nuevas competencias26 fueron:
Para la EGEH (ámbito hospitalario)
- •
Identificación del paciente.
- •
Conocer la situación de los problemas de salud al ingreso y al alta, con información específica a tener en cuenta a la hora de planificar cuidados.
- •
Información sobre cuidador principal. Valoración del riesgo del cuidador principal.
- •
Valoración integral funcional incluyendo Barthel al alta.
- •
Seguimiento de incidencias e intervenciones relevantes durante el ingreso.
- •
Propuestas/recomendaciones para el paciente/cuidador.
- •
Propuestas/recomendaciones de continuidad de cuidados para enfermería del nivel asistencial que precise.
- •
Participar en la planificación del alta, garantizando que se realice la continuidad de cuidados con un plan de atención al alta individualizado para el paciente e indicaciones para el cuidador, ante su salida del hospital.
- •
Garantizar la continuidad, coordinación y seguimiento del paciente tanto si el destino al alta es el domicilio u otro nivel asistencial.
La EGEH sustenta su principal función en la coordinación de cuidados orientada a conseguir la máxima independencia y autonomía posible de los pacientes y sus familias en el domicilio, realizando las gestiones necesarias de coordinación para alcanzarlo. Planificará con la EGCA o la EGC (dependiendo de la estabilidad del paciente) y la enfermera referente del paciente la adecuada transición al domicilio.
Su población diana son todas aquellas personas ingresadas en el hospital que por la complejidad de su estado de salud requieren la coordinación con diferentes profesionales/servicios/recursos para garantizar una atención integral y continuada, que dé respuesta a las necesidades del paciente y cuidador.
Para la EGC (ámbito de AP):
- •
Captación de pacientes dependientes que requieren abordaje integral entre diferentes agentes sanitarios.
- •
Identificar personas en riesgo de ingresar y personas con carga patológica más alta.
- •
Procurar el cuidado menos invasivo.
- •
Establecer alianzas con el resto de los profesionales de AP/AE.
- •
Garantizar continuidad asistencial en pacientes que requieren cuidado y tratamientos necesarios para abordaje de su proceso de salud, velando por una buena coordinación entre niveles asistenciales.
- •
Garantizar la existencia de un plan personalizado de cuidados.
- •
Información sobre cuidador principal. Valoración del riesgo del cuidador principal.
- •
Dotarles de herramientas y conocimientos para manejarse en la evolución de la enfermedad.
- •
Integrar y coordinar servicios sanitarios y sociales, en especial ante el conocimiento de la posible alta de un paciente.
- •
Añadir valor al proceso asistencial.
La función de la EGC es definir, planificar y coordinar los cuidados de los pacientes crónicos o con situaciones complejas, que requieren una atención coordinada a lo largo del Sistema Sanitario, siendo la AP su principal área de actuación.
Para la EGCA (ámbito de AP):
- •
Identificación de personas con alto riesgo.
- •
Apoyo del autocuidado y del automanejo, y facilitar la independencia.
- •
Promoción de la salud y prevención de la enfermedad y complicaciones secundarias evitables.
- •
Liderazgo en la coordinación de cuidados complejos.
- •
Competencias clínicas avanzadas para pacientes crónicos complejos.
- •
Gestión proactiva de patologías complejas.
- •
Alianzas estratégicas con otros agentes partícipes en el proceso de atención.
La EGCA, en la práctica, prevé, gestiona y unifica servicios de enfermería así como cuidados clínicos avanzados y personalizados, a pacientes vulnerables, priorizando la atención en el domicilio coordinándose con la EGEH del hospital de referencia y la enfermera de AP como principal agente de cuidados.
Resultados del pilotaje realizadoTras la evaluación de los datos obtenidos del pilotaje de nuevas competencias enfermeras26, a través de 3 figuras diferenciadas, se ha puesto de manifiesto:
- -
Que se puede mejorar la calidad de la asistencia y la coordinación con el ámbito sociosanitario, aunque aún quede margen para la mejora.
- -
Que se pueden disminuir ingresos urgentes y estancias evitables en pacientes pluripatológicos complejos.
- -
Que mejora la satisfacción con la atención recibida, en el grupo de pacientes complejos y en sus cuidadoras.
- -
Que la innovación en cuidados es necesaria.
Los resultados obtenidos reflejan:
- -
Buena captación de pacientes susceptibles de beneficiarse, por su condición de pluripatológicos, de la intervención coordinada desde los distintos ámbitos abordados en los pilotos.
- -
Alta satisfacción de los pacientes y de sus cuidadores, con valoración muy positiva del servicio que prestan los profesionales que han intervenido en el pilotaje, que se muestra mayor en el caso de la EGCA.
- -
Valoración positiva de la función educadora de las enfermeras (EGC y EGCA).
- -
Valoración positiva de la planificación para el alta hospitalaria, por parte de las EGEH.
Con las nuevas competencias pilotadas en Osakidetza, se ha podido hacer frente a necesidades del sistema como:
- •
Reducir reingresos evitables y complicaciones.
- •
Trasladar los cuidados al domicilio.
- •
Cuidar y formar a pacientes activos.
- •
Favorecer los cuidados en el continuo de la enfermedad.
- •
Involucrar a pacientes y cuidadores en la enfermedad.
Se recoge también que la asunción de las competencias de la EGC se puede realizar por las enfermeras de los equipos de AP y utilizar un sistema de información integrado con definición de estándares de actividad y protocolos de actuación.
Despliegue realizado en OsakidetzaTras el pilotaje, se ha iniciado un despliegue de enfermeras de competencias avanzadas en toda la red. Se decidió hacerlo de las figuras EGEH y EGCA, al entender, por los resultados y por la reflexión estratégica realizada, que el contenido asignado a la EGC era perfectamente asumible por las enfermeras de equipos de AP. Para poder realizar el despliegue, a través de los diferentes ámbitos asistenciales se realizó formación específica a más de 200 enfermeras.
El despliegue se incorporó como un objetivo de los contratos programa de 2012, a través de los planes de intervención poblacional para la atención a pacientes pluripatológicos. Según el número de enfermos pluripatológicos complejos, estimados en 2012 mediante estratificación, se estimó que sería necesario desarrollar 71 EGCA en el País Vasco, y a lo largo de dicho año se pudo conseguir 14. El número de EGEH desplegadas en el mismo año fue 18. La implementación se realizó con los recursos existentes, buscando eficiencias a partir de medidas de tipo organizativo tomadas por las diferentes Organizaciones de Servicios.
Conclusiones y áreas de mejoraSe constata la identificación de «fracturas» para la integración de los diferentes sistemas (social y sanitario). La no existencia de un mapa de recursos sociales, y la falta de información sobre la existencia de canales de comunicación con dichos recursos, ha dificultado en ocasiones el adecuado traspaso de los pacientes captados a dicho nivel. Dicha dificultad ha sido solventada de manera puntual por parte de las enfermeras de competencias avanzadas que se han pilotado. No obstante, se trata de un área de mejora a solventar de manera organizativa. La existencia de un proyecto estratégico que aborda la colaboración sociosanitaria permitirá a los diferentes agentes una mayor coordinación en este ámbito que minimice las fracturas existentes26.
No en todos los pilotos se ha entendido por los profesionales del centro la presencia de las nuevas figuras que se iban a pilotar. Entendemos que se trata de un cambio en la cultura asistencial que requerirá de mayor tiempo de abordaje y de conocimiento de los profesionales de los beneficios aportados por esta estrategia en general, y la actividad de estas figuras en particular26.
La educación de pacientes y cuidadores para su propio cuidado es un área con margen de mejora, que ya se está abordando en otros proyectos de la estrategia de cronicidad26.
Derivado de los resultados de los 8 pilotos y de la reflexión estratégica realizada el 24 de septiembre de 2012 y en la que participaron 120 profesionales del ámbito clínico y de gestión, se pueden sintetizar algunas conclusiones, extraídas de las respuestas y debate de los asistentes:
«Las nuevas figuras aportan una mejor adaptación de los cuidados a las necesidades de los pacientes crónicos, acercando los cuidados al domicilio, dando no solo una mejor atención a pacientes y sus cuidadores, sino creando una confianza mutua, contribuyendo a “empoderar” al paciente y garantizando su seguridad gracias a la coordinación entre los diferentes niveles asistenciales. Asimismo contribuyen a mejorar la eficiencia derivada de una mejor utilización de los recursos.
Debería existir una cartera de servicios propia o reordenarse la existente, de forma que la atención a la cronicidad fuera un elemento habitual y normalizado. Cartera de servicios homogénea, consensuada y darla a conocer a toda la sociedad»27.
Las diferentes figuras enfermeras implementadas en nuestra comunidad significan un gran paso en el desarrollo de un nuevo modelo de atención, que da respuesta a la realidad social y sanitaria actual, contribuyendo con ello a hacer más sostenible el sistema sanitario, y participando de manera activa a su transformación, colaborando en el reto de afrontar la cronicidad en Euskadi en las diferentes líneas estratégicas planteadas en la anterior legislatura. El Consejero de Salud de la presente legislatura ha estructurado su estrategia para el departamento de Salud de Euskadi en 6 líneas generales:
- 1.
Las personas como eje central de la acción.
- 2.
La cronicidad, la vejez y la dependencia.
- 3.
Sostenibilidad del sistema sanitario.
- 4.
Las personas que trabajan en el sistema sanitario.
- 5.
La innovación y la investigación.
- 6.
Actuaciones en materia de consumo.
Respecto de las competencias avanzadas de Enfermería, el Consejero Darpón, en la comparecencia de presentación de las líneas generales del Departamento de Salud para esta legislatura manifestaba lo siguiente:
- –
«Consideramos que debemos incidir en el desarrollo y despliegue en las organizaciones de Osakidetza de 2 de estos perfiles, la enfermera de enlace hospitalario y la enfermera de práctica avanzada en atención primaria.
- –
Vamos a realizar un despliegue efectivo de estos 2 roles mediante la reorientación de profesionales de enfermería hacia los nuevos perfiles. No se trata exclusivamente de aumentar el número de enfermeras sino de modificar las funciones actuales de la Enfermería para alinearlas con las necesidades de continuidad de cuidados que tienen los pacientes, y en especial las necesidades de los pacientes complejos y pluripatológicos.
- –
Las enfermeras de enlace hospitalario facilitarán la continuidad de cuidados de los pacientes que requieren hospitalización tanto al ingreso como al alta.
- –
Las Enfermeras de Práctica Avanzada permitirán un mejor manejo de los pacientes complejos en su domicilio, facilitando también la interacción con los servicios sociales de base.
- –
En definitiva, potenciar el papel de la Enfermería, unos profesionales importantes en la atención sanitaria, que irán paulatinamente asumiendo mayores responsabilidades en los cuidados del paciente.»28.
Esto significa que la existencia de enfermeras de competencias avanzadas en nuestra comunidad está respaldada y que mantienen un papel importante para el abordaje y seguimiento de los pacientes crónicos complejos, así como en la atención y cuidados a los cuidadores de los mismos, contribuyendo con ello a alcanzar mejoras en la calidad de la atención y en la coordinación.
Conflicto de interesesLa autora declara no tener ningún conflicto de intereses.
A todas las personas que han participado en alguna de las fases del proyecto: «Competencias avanzadas de enfermería» pilotado en Osakidetza, SVS. Sin sus valiosas aportaciones no habría sido posible realizar este artículo, ni dar a conocer las experiencias en el avance y desarrollo de las competencias enfermeras.