Las interacciones farmacológicas se producen cuando la actividad de un fármaco se ve modificada por la acción de otro, ya sea aumentando o disminuyendo su efecto. Determinadas interacciones pueden comportar un fracaso terapéutico o provocar toxicidad, por lo que es necesario identificarlas de forma precoz para poder optimizar el tratamiento, garantizando su eficacia y seguridad1.
Presentamos un caso clínico en el que un paciente recibió simultáneamente voriconazol y tamsulosina, un antagonista del receptor adrenérgico α1A, observándose una interacción farmacológica relevante clínicamente.
Varón de 66 años fumador y hábito enólico activo, que ingresó por síndrome constitucional, sensación distérmica y tos con expectoración de 2 meses de evolución. Como antecedentes patológicos presentaba hipertensión arterial, dislipidemia, síndrome de Leriche, hiperuricemia y lesiones residuales pulmonares por haber padecido tuberculosis pulmonar a los 17 y 25 años. En la exploración física inicial destacaba un estado caquéctico, el paciente estaba febril y a la auscultación respiratoria presentaba hipofonesis en lóbulo superior izquierdo.
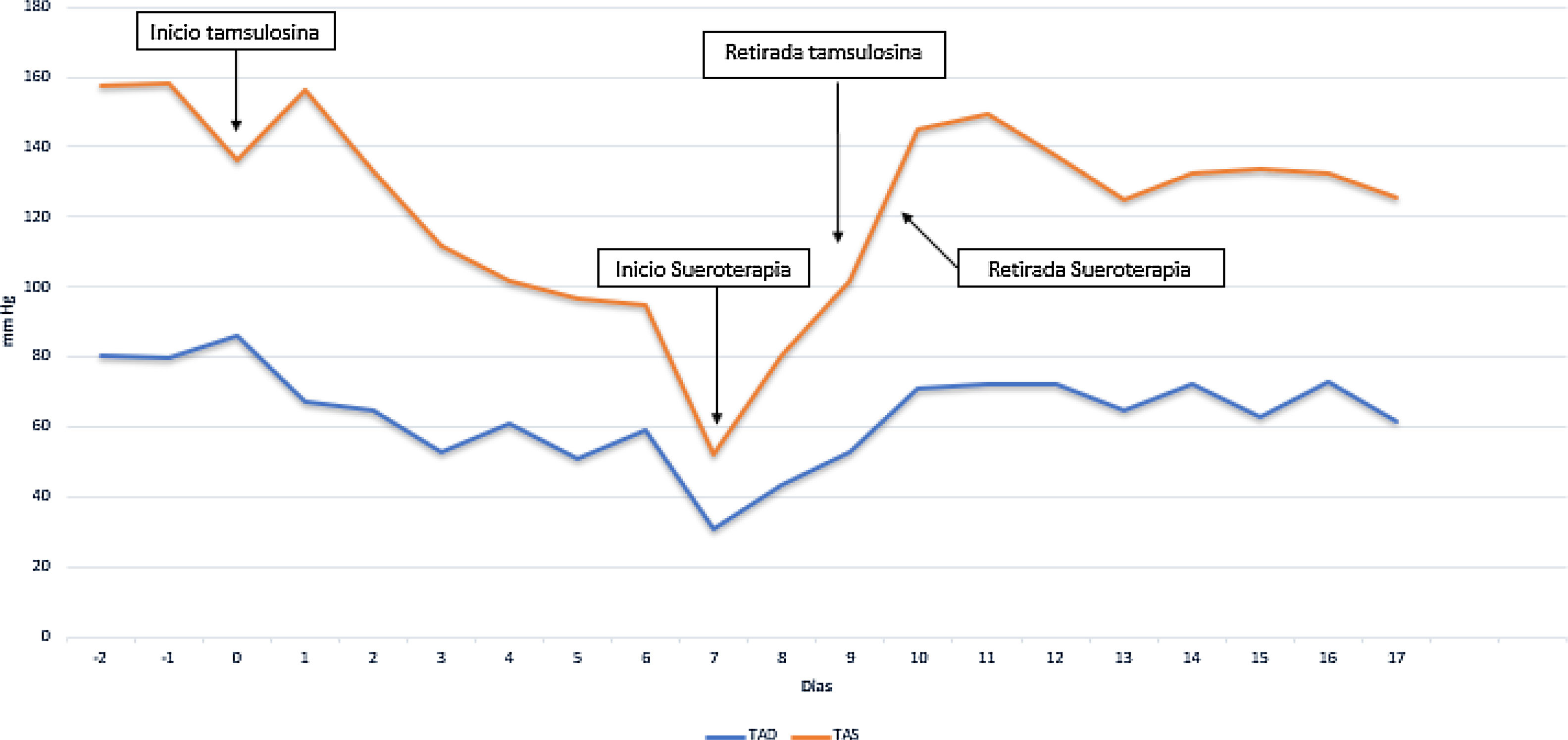
En la radiografía de tórax, y en la TAC torácica se objetivan múltiples bullas pulmonares junto a ocupación de ellas y opacidades pulmonares de predominio izquierdos. Se realizaron múltiples cultivos de esputo que resultaron positivos para Aspergillus fumigatus. Las precipitinas para Aspergillus fumigatus también fueron positivas. Dado el cuadro clínico junto a los hallazgos radiológicos y mircobiológicos se orientó como una aspergilosis broncopulmonar crónica cavitada por lo que se inició tratamiento con voriconazol y amfotericina B nebulizada. A las 2 semanas de ingreso, el paciente presentó un episodio de retención aguda de orina que obligó a practicarle un sondaje vesical e iniciar tamsulosina para facilitar su manejo, fármaco nunca antes prescrito en el paciente. Siete días después del inicio de tamsulosina se registró un episodio de disminución brusca y sintomática de la tensión arterial (TA), con valores de tensión arterial sistólica de hasta 52mm Hg y tensión arterial diastólica de 31mm Hg, sin evidencia de hipovolemia (ni sangrado, ni deshidratación), ni alteración que sugiriesen un shock cardiogénico o séptico (con revisión de hemocultivos negativos). Se administraron 500ml de suero fisiológico, consiguiendo incrementar la tensión arterial sistólica a 80mm Hg y la tensión arterial diastólica a 43mm Hg. Posteriormente se instauró sueroterapia con mejoría progresiva de la TA (fig. 1).
En el proceso de revisión diaria del tratamiento, después de constatar que no se había realizado cambios recientes en el tratamiento antihipertensivo (estaba en tratamiento con amlodipino 5mg de manera crónica), se observó la posibilidad de interacción farmacológica entre voriconazol y tamsulosina. La administración simultánea de ambos fármacos puede originar un incremento de las concentraciones plasmáticas de tamsulosina por inhibición de tu metabolismo, acompañado de un aumento de su efecto farmacológico. En el caso descrito, la interacción farmacológica se manifestó como una potenciación del efecto hipotensor de la tamsulosina. Consecuentemente, se revisó la relación beneficio/riesgo de mantener tamsulosina en el esquema farmacoterapéutico y finalmente se decidió retirar el fármaco. Durante los siguientes días la TA del paciente fue incrementándose de manera progresiva, pudiéndose retirar las medidas de soporte instauradas y logrando un control de la TA en rangos de normalidad.
La tamsulosina es un sustrato de las isoenzimas del citocromo-P450 2D6 (CYP2D6) y 3A4 (CYP3A4)2. El voriconazol es metabolizado principalmente por las isoenzimas CYP2C19 y, en menor medida por, CYP3A4 y CYP2C9. Además, tiene el potencial de ser un inhibidor de estas 3 isoenzimas, considerándose un inhibidor potente del CYP3A43,4. Se ha demostrado que la administración conjunta de tamsulosina con inhibidores potentes del CYP2D6 solo tiene un efecto limitado sobre la exposición a tamsulosina, mientras que con inhibidores potentes del CYP3A4 la duplican3,5,6. En este caso, la coadministración de tamsulosina y voriconazol se relacionó con cambios hemodinámicos (hipotensión) derivados del posible incremento de la concentración plasmática de tamsulosina. Cabe destacar que en la bibliografía no existe ningún caso publicado que relacione esta interacción. Sin embargo, al no disponer de estudio farmacocinético, no se puede descartar la posibilidad de que se trate de un «fenómeno de primera dosis» asociado al inicio de tratamientos con tamsulosina7, aunque en este caso el efecto clínico se observo a los 7 días del inicio.
Teniendo en cuenta el potencial de interacción farmacológica entre tamsulosina (sustrato) y voriconazol (inhibidor) y la relevancia clínica de un posible aumento de la actividad hipotensora de tamsulosina, se debería valorar adecuadamente la relación beneficio/riesgo de la administración simultánea de los 2 fármacos, planteando alternativas siempre que sea posible.