Varón de 42 años, fumador activo, homosexual, con antecedentes de infección por virus de la inmunodeficiencia humana (VIH) estadio A1 desde 2009, actualmente en monoterapia con darunavir/cobicistat con buen control viroinmunológico (<20 copias/ml y 750 linfocitos CD4/mm3, respectivamente), y sífilis tratada correctamente en 2015. Acudió a consulta externa por cuadro clínico de 2 meses de evolución consistente en deposiciones diarreicas cuantiosas en número, acuosas, sin productos patológicos, que no respetaba el descanso nocturno y sin relación con la ingesta o el ayuno, junto a dolor abdominal tipo cólico. Negaba fiebre, náuseas, vómitos o rectorragia, así como relaciones sexuales de riesgo recientes. En la analítica realizada, no había alteraciones hematimétricas; la función renal, parámetros hepáticos e iones fueron normales, así como la tirotropina. Destacaba elevación de IgE (2.699UI/ml). Serología de sífilis: RPR negativo, anticuerpos totales y TPHA positivos. Estudio de huevos y parásitos en heces obtenido con 3 muestras fue negativo, así como el coprocultivo, la determinación de antígeno de Cryptosporidium spp. y Giardia spp., los anticuerpos anti-transglutaminasa, HLA-DQ2/DQ8, anti-Saccharomyces cerevisiae y calprotectina fecal. La tomografía computarizada de abdomen no mostró hallazgos patológicos. Se realizó una colonoscopia informada como normal, tomándose biopsias de la mucosa colónica.
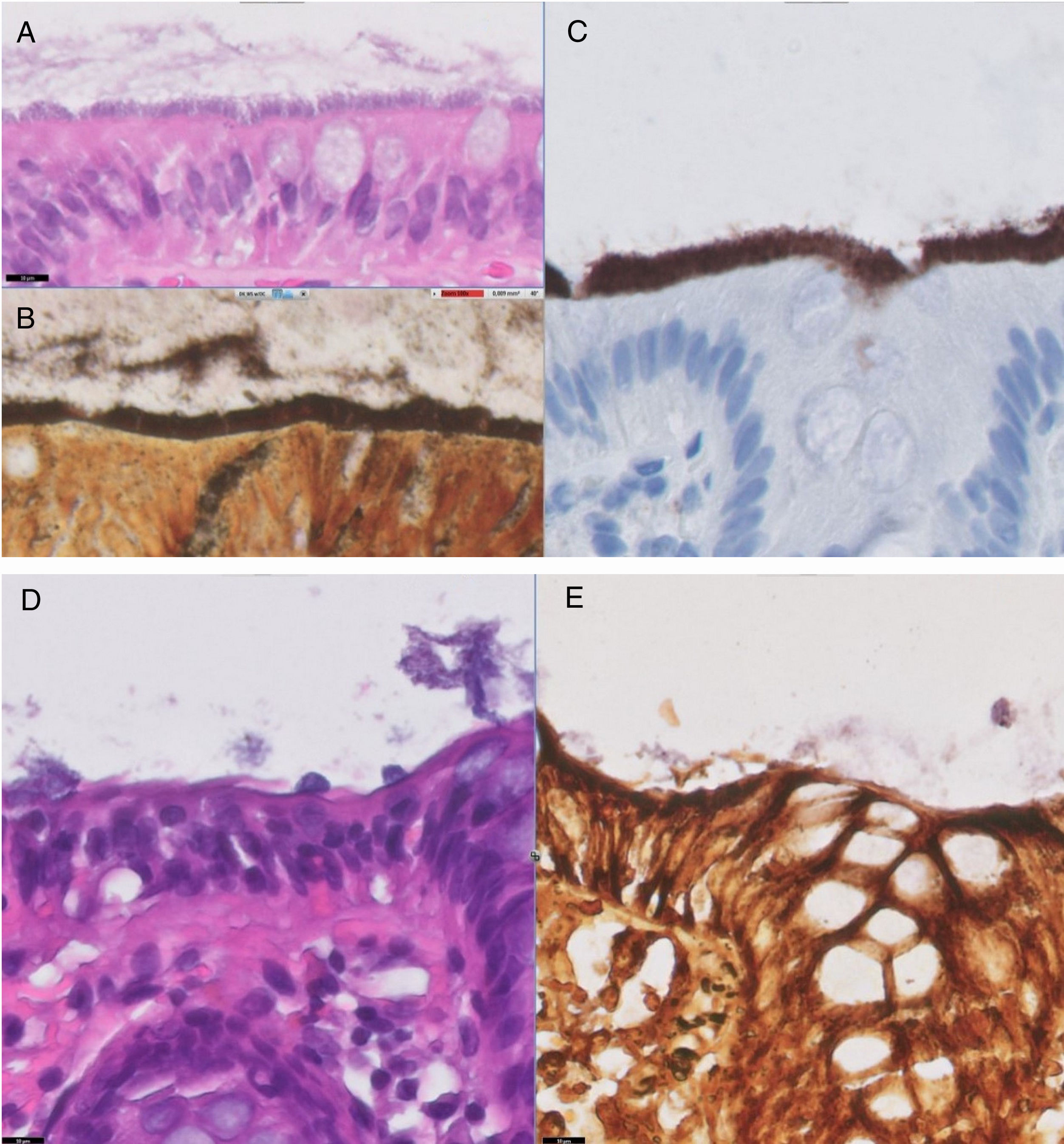
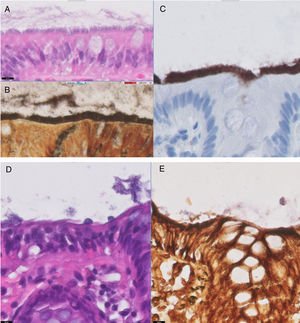
EvoluciónEl resultado anatomopatológico fue una imagen en cepillo en todo el borde del epitelio intestinal que se teñía con la tinción de Warthin-Starry (figs. A y B); tinción estándar para la detección de espiroquetas. Se realizó tinción con anticuerpo policlonal anti-Treponema pallidum por inmunohistoquímica en mucosa colónica que resultó positiva debido a la reacción cruzada existente con el género Brachyspira1, sugerente todo ello de espiroquetosis intestinal (fig. C). Se instauró tratamiento con metronidazol a dosis de 500mg/3 veces al día/durante 10 días, con mejoría parcial, pero persistencia de clínica abdominal y diarrea, por lo que se administró un segundo ciclo. Tras el mismo, el paciente mejoró hasta encontrarse asintomático y las biopsias obtenidas en la colonoscopia de control (figs. D y E) revelaron signos de colitis linfoplasmocitaria crónica leve sin signos de espiroquetosis (Warthin-Starry negativo).
El estudio microscópico con hematoxilina-eosina (A) muestra una mucosa colónica con capa basófila que corresponde a la franja de microorganismos de la superficie luminal del epitelio colónico. La imagen B corresponde a la tinción histoquímica de Warthin-Starry, objetivando microorganismos teñidos con la impregnación argéntica en la superficie luminal del epitelio colónico, correspondiendo a espiroquetas. En la imagen C se observa la tinción inmunohistoquímica positiva para el anticuerpo antitreponema en la superficie luminal del epitelio colónico. Tras el tratamiento, la imagen D (hematoxilina-eosina) muestra una mucosa colónica sin la presencia de la capa basófila en la superficie luminal del epitelio colónico. En la imagen E se confirma la ausencia de microorganismos con la tinción histoquímica de Warthin-Starry.
La espiroquetosis intestinal, descrita inicialmente en 19672, consiste en una colonización de la membrana apical de la mucosa colónica y del apéndice por espiroquetas del género Brachyspira, siendo estas 2 especies, Brachyspira aalborgi y Brachyspira pilosicoli3, las principales responsables de infección en humanos, aunque sus reservorios principales son otros mamíferos (cerdos, primates…) y aves (pollos), principalmente de B. pilosicoli4.
Su prevalencia es variable en función del área geográfica, siendo del 1,1-5% en países desarrollados y hasta más del 30% en países en vías de desarrollo5. Es más frecuente en hombres que tienen sexo con hombres y VIH positivos, postulándose una transmisión feco-oral y sexual4,5.
En un alto porcentaje de casos es asintomática, y constituye un hallazgo endoscópico, no obstante, puede ser causa de náuseas, dolor abdominal, diarrea, rectorragia6, pérdida de peso y, muy raramente, de hepatitis y bacteriemia7. Es frecuente la coinfección con otros microorganismos como H. pylori, Shigella, Giardia o Salmonella7.
La colonoscopia no suele mostrar alteraciones macroscópicas, aunque pueden objetivarse eritema, pústulas e incluso úlceras, que pueden simular una enfermedad inflamatoria intestinal8,9. Al ser bacterias anaerobias de crecimiento lento, el cultivo no suele ser útil y tampoco son visualizables mediante la tinción de Gram, por lo que el diagnóstico se realiza mediante la identificación de espiroquetas en el borde del epitelio intestinal mediante las tinciones de hematoxilina-eosina y Warthin-Starry, mostrando una imagen denominada «falsa barrera epitelial» o «falso borde en cepillo»10. En ocasiones existen signos de inflamación mucosa. La aplicación de técnicas moleculares como la reacción en cadena de la polimerasa (PCR) permite la identificación de la especie6,10.
En los casos asintomáticos debidos a un hallazgo casual no estaría indicado el tratamiento antibiótico. En los casos sintomáticos, se han utilizado macrólidos, clindamicina y metronidazol5, siendo este último el más empleado y considerado de elección, aunque no existen evidencias al respecto. La duración del tratamiento no está estipulada, así como la dosis6, aunque suele utilizarse 500mg/cada 6 u 8h/durante 5 a 10 días. La recidiva es frecuente, pudiendo requerir de varios ciclos para su eliminación. La mejoría de la clínica y la desaparición de las lesiones histológicas en biopsias de control son los mejores indicadores de curación de la misma.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.