Caso clínico
Mujer de 63 años diagnosticada previamente de hidatidosis hepática calcificada que fue intervenida de tumoración quística ovárica para el que se realizó tratamiento quirúrgico (histerectomía y doble anexectomía). Durante el acto quirúrgico se produjo rotura del quiste en la cavidad peritoneal liberándose un contenido líquido con formaciones similares a "pellejos de uva", realizándose limpieza quirúrgica con suero hipertónico e iniciándose tratamiento con mebendazol oral 300 mg/8 h, que se suspendió a los 3 meses por intolerancia gastrointestinal.
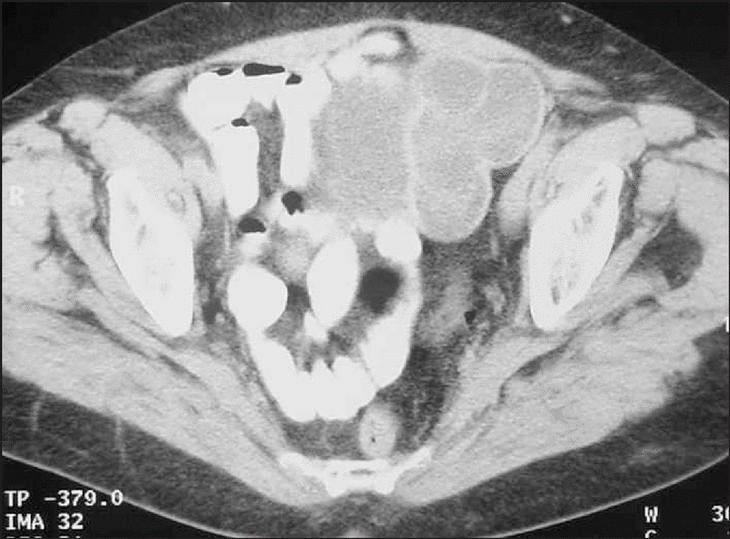
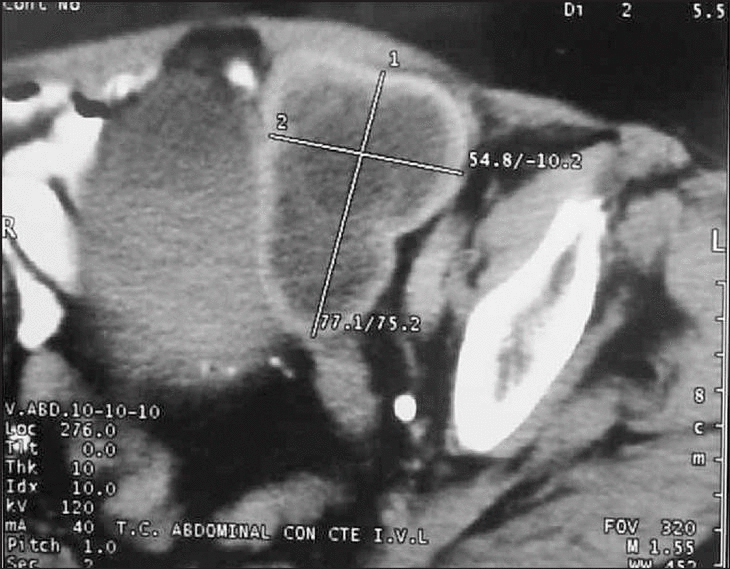
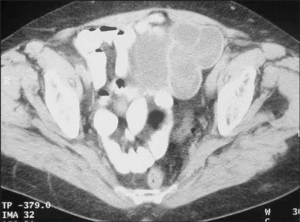
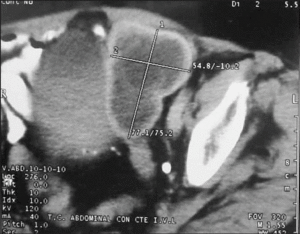
Seis meses después la paciente estaba asintomática y con técnicas de imagen (ecografía y tomografía computarizada [TC]) se observó la aparición de una tumoración quística en la cara posterolateral izquierda de la vejiga (figs. 1 y 2) y serología positiva (hemaglutinación indirecta) a títulos altos (1/4096).
Figura 1. Imagen de TC de la pelvis: en localización paravesical izquierda se observa una imagen de lesión quística polilobulada con pared gruesa y contenido vesicular.
Figura 2. Imagen de TC de la pelvis: se observa la lesión quística con diferentes densidades de aproximadamente 8 x 4,5 cm.
Se decidió tratamiento conservador y controles periódicos, y se reinició mebendazol oral (500 mg/8 h). Durante 8 años la paciente se mantuvo asintomática con niveles de títulos serológicos para hidatidosis estables (en torno a 1/8192) y con estabilización del tamaño del quiste.
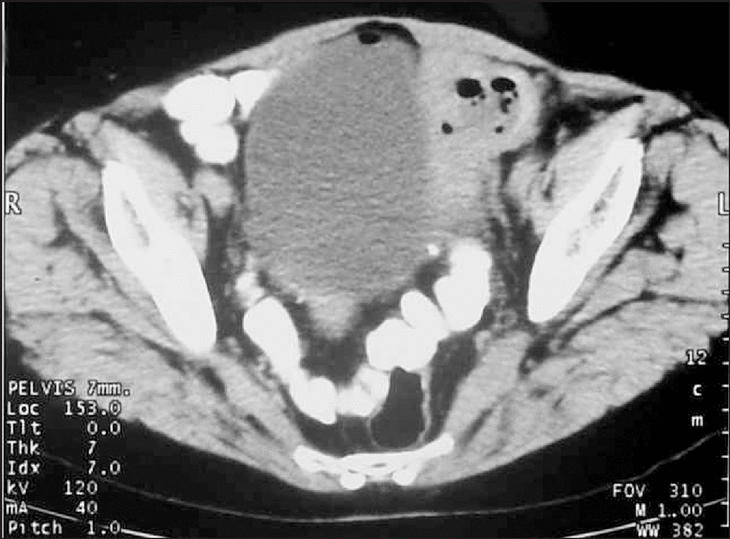
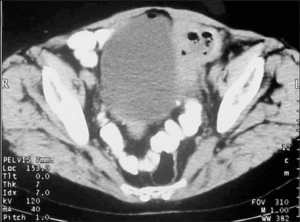
Acudió a la consulta por cuadro de sintomatología urinaria con disuria y hematuria, así como la emisión de "pellejos de uva" en la orina. No refería alteración del ritmo ni de las características de la deposición. El urocultivo fue negativo, la histopatología de la orina era compatible con paredes de quiste hidatídico y las técnicas de imagen (ecografía-TC) demostraron una disminución significativa del tamaño del quiste con imágenes aéreas tanto a nivel del quiste como dentro de la vejiga (fig. 3).
Figura 3. Imagen de TC de la pelvis: quiste paravesical izquierdo con menor tamaño que en las imágenes previas, con aire en su interior y en la cúpula vesical.
Evolución
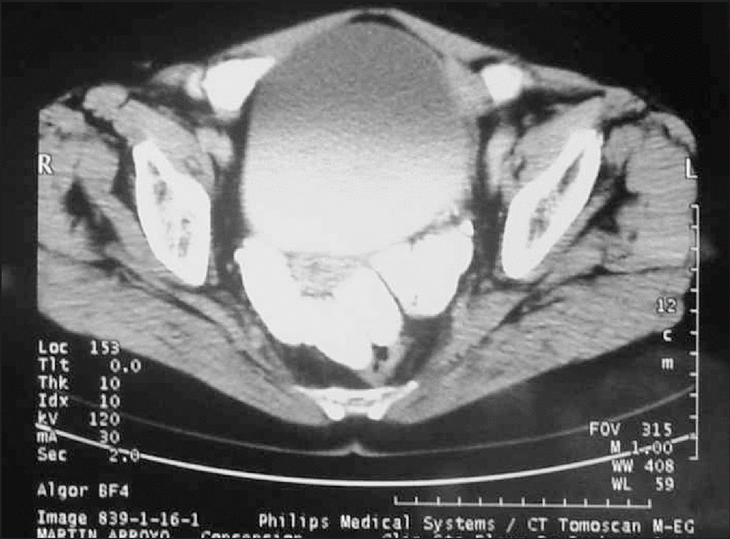
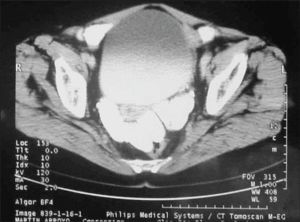
Se realizó un tránsito gastrointestinal y un enema opaco donde no se evidenció comunicación del quiste ni de la vejiga con el tubo digestivo. Se decidió tratamiento conservador (no quirúrgico) iniciándose tratamiento farmacológico con albendazol 400 mg/12 h por vía oral durante 3 meses, y el tamaño del quiste se redujo hasta desaparecer por completo 12 meses después (fig. 4).
Figura 4. Imagen de TC de la pelvis han desaparecido las imágenes quísticas paravesicales y el aire intravesical.
Comentario final
La hidatidosis retrovesical es una forma de presentación poco frecuente que representa entre el 0,1-0,5% de todos los quistes hidatídicos1. Las mayores series publicadas en la literatura están realizadas en países donde esta enfermedad es endémica; en especial en el área mediterránea, y no suelen superar los 30 casos recogidos a lo largo de varios años1-4. En nuestro país se ha descrito en los últimos años algún caso aislado5-7. La mayor parte de los casos ocurre como consecuencia de la rotura de algún quiste abdominal o pélvico y su diseminación por el saco de Douglas durante un acto quirúrgico con fines diagnósticos o terapéuticos.
Esta forma de hidatidosis suele manifestarse clínicamente con sintomatología urinaria inespecífica2,4 como disuria, polaquiuria y tenesmo e incluso cono retención urinaria6. Ocasionalmente (no más del 15% de las hidatidosis retrovesicales2) pueden fistulizarse: sobre todo a la vejiga8,9 o algún órgano adyacente (como vagina o colon10). Cuando existe una fístula quistovesical, la presencia de hidatiduria (orina con material gelatinoso y la presencia de "pellejos de uva") es patognomónico de quiste hidatídico fistulizado a la vía urinaria.
El diagnóstico de las hidatidosis retrovesicales suele basarse en los antecedentes del paciente (cirugía abdominal o pélvica por hidatidosis) y se confirma con la serología y las técnicas de imagen2 (ecografía y TC).
El tratamiento de esta entidad suele ser quirúrgico en la mayor parte de los casos con la resección del quiste2-4, aunque en ocasiones por las características del quiste o la situación clínica del paciente se decide una actitud conservadora y tratamiento farmacológico con benzimidazoles11,12.
Respecto al tratamiento de las fístulas quistovesicales se suele recomendar el cierre quirúrgico de la misma, aunque se han descrito 2 casos en la literatura como el nuestro de curación "espontánea" sin cirugía13.
En nuestra paciente se decidió un tratamiento no quirúrgico de la hidatidosis retrovesical produciéndose una evolución favorable de forma espontánea al producirse la fistulización a vejiga. La utilización a partir de este momento de albendazol por vía oral puede haber contribuido en alguna medida a que la fístula quistovesical se haya resuelto sin cirugía.