Caso clínico
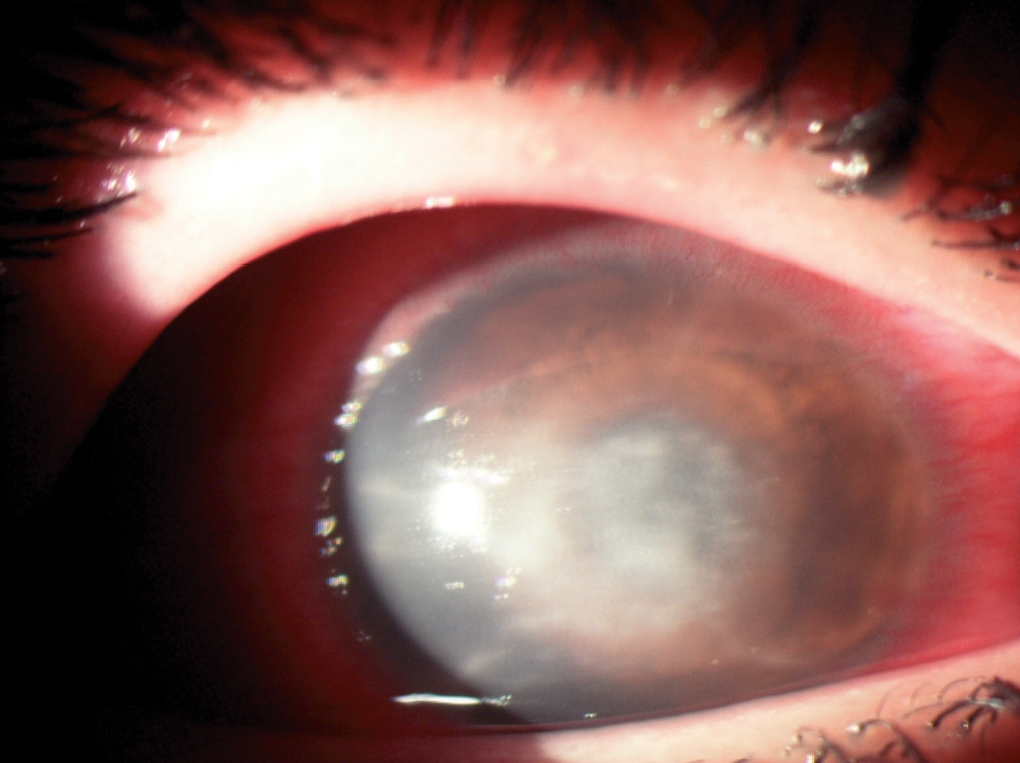
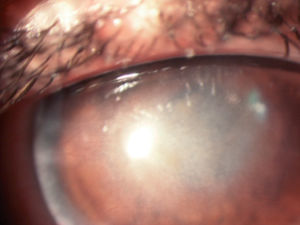
Varón de 15 años, usuario de lentes de contacto blandas, que acudió a la consulta de oftalmología por dolor, enrojecimiento y disminución de agudeza visual en el ojo derecho. El paciente refirió utilizar las lentillas más de 12 h al día y no ser cuidadoso en la limpieza de las mismas. La biomicroscopia anterior mostró un pequeño infiltrado estromal anterior con edema adyacente y queratitis punctata superficial circular que fue tratada con pomada de aureomicina cada 8 h. Tres días más tarde el dolor había aumentado y en la exploración se apreció aumento del infiltrado estromal central con defecto epitelial que captaba fluoresceína, infiltrados subepiteliales granulares alrededor, queratoneuritis e inyección ciliar y escleral importantes, sin reacción de cámara anterior (fig. 1). Ante la sospecha de absceso corneal infeccioso se tomaron muestras mediante raspado para investigación de bacterias y hongos. El tratamiento inicial consistió en colirios de ciprofloxacino y de ceftazidima reforzado en dosis horaria y ciclopléjico cada 8 h. Dado que a las 48 h el paciente continuaba aquejando dolor intenso, no se observó mejoría de las lesiones corneales y el cultivo era estéril, se planteó la posible etiología parasitaria; por ello se tomó muestra para investigación de parásitos y se indicó al enfermo que entregase en el laboratorio de microbiología el estuche de las lentillas; el colirio de ciprofloxacino fue sustituido por polimixina B-neomicina-gramcidina y se añadió ibuprofeno oral, obteniéndose una ligera disminución del infiltrado estromal a las 48 h.
Figura 1. Estadio inicial: infiltrado estromal y subepitelial granular con queratoneuritis e intensas limbitis y escleritis.
La segunda muestra corneal y el líquido de conservación procedente del estuche de las lentes fueron examinados en fresco y sembrados en tubos con salino de Page y en placas de agar no nutriente con una cepa de Escherichia coli; además, el líquido procedente del estuche fue procesado para cultivo bacteriológico y de hongos.
Evolución
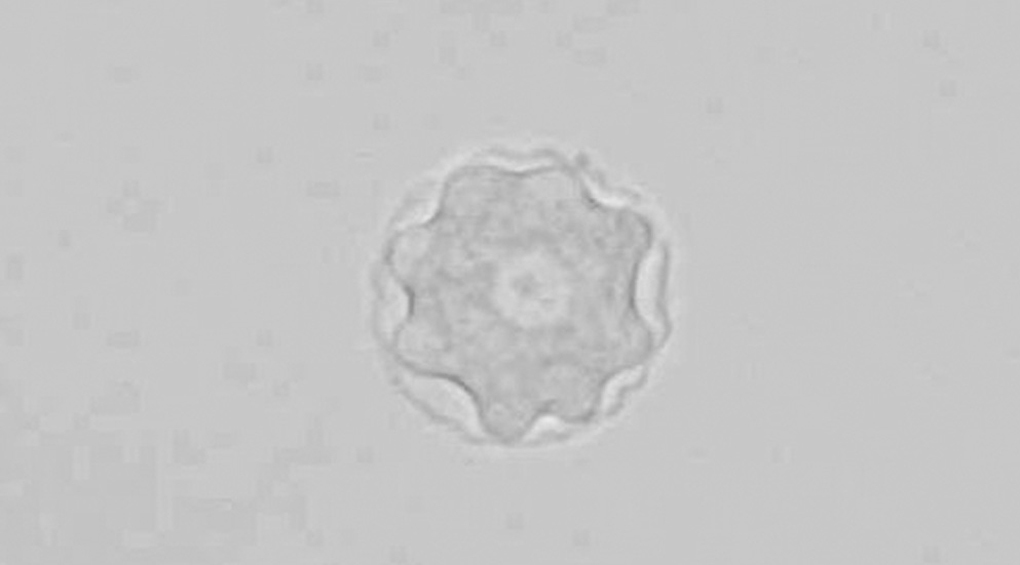
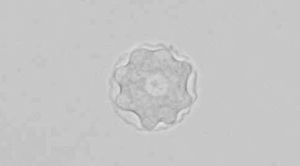
A los 4 días de incubación, en el agar no nutriente sembrado con la muestra corneal se observaron quistes (fig. 2) y trofozoítos característicos de Acanthamoeba spp. Posteriormente, los subcultivos en agar no nutriente de los tubos con salino de Page inoculados con la muestra corneal y con el líquido de conservación de las lentes también mostraron quistes y trofozoítos de Acanthamoeba spp. En los cultivos convencionales del líquido se aisló una flora mixta compuesta por bacilos gramnegativos y hongos levaduriformes y miceliales, congruente con la defectuosa higiene con la que se manejaban las lentes.
Figura 2. Quiste de Acanthamoeba spp. procedente de cultivo en agar no nutriente (x40).
Se añadieron al tratamiento 200 mg de itraconazol oral cada 12 h y pomada de clotrimazol al 1% durante 48 h hasta disponer de colirio de isotianato de propamidina. A los 7 días de asociar al tratamiento el colirio de propamidina al 1%, en dosis horaria, la inyección había disminuido, la úlcera estaba epitelizada, algunos infiltrados perineurales habían desaparecido y el infiltrado estromal era más transparente y menos extenso, ocupando sólo el centro de la córnea.
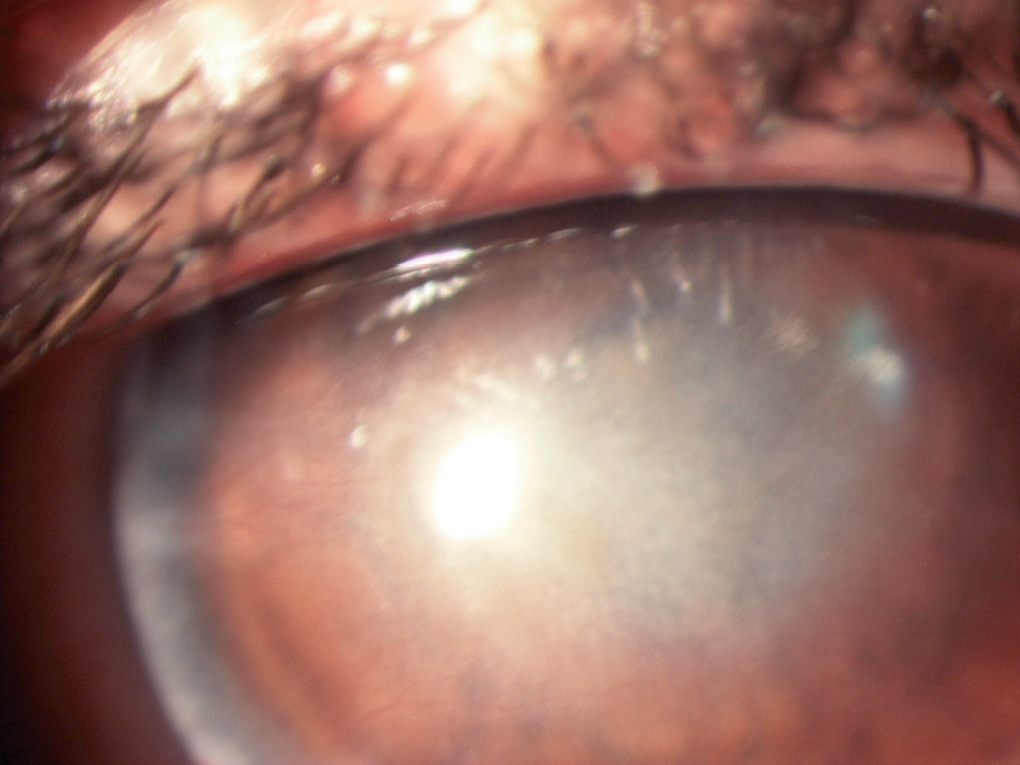
Ante la mejoría clínica se redujeron progresivamente las dosis de antimicrobianos hasta continuar sólo con tratamiento tópico de mantenimiento con polimixina B-neomicina-gramcidina y propapimidina cuatro veces al día durante 9 semanas. Actualmente, a los 5 meses de inicio del cuadro, continúa con los mismos fármacos, administrados tres veces al día, y presenta leucoma estromal central con pannus corneal sin signos de recidiva (fig. 3).
Figura 3. Estadio avanzado: leucoma corneal y pannus.
Comentario
Acanthamoeba spp. son protozoos que se encuentran habitualmente en el suelo y el agua; junto con Naegleria spp. y Balamuthia spp. constituyen la categoría de amebas de vida libre que se comportan como patógenos oportunistas 1. Entre las especies de Acanthamoeba, A. castellanii, A. hatchetti, A. polyphaga, A. culbertsoni, A. rhysodes, A. lugdunensis, A. quina y A. griffini han sido asociadas con queratitis, si bien las tres primeras son las más frecuentemente aisladas de estas lesiones oculares 2. La incidencia de queratitis causada por Acanthamoeba spp. ha aumentado considerablemente. El 85% de los casos se produce en portadores de lentes de contacto, representando el 5% de las queratitis infecciosas que se dan en éstos 3; los microtraumatismos corneales provocados por el uso de las lentes de contacto y las deficientes condiciones de higiene en el manejo de éstas favorecen la invasión por parte de Acanthamoeba spp. 4,5. La queratitis por Acanthamoeba spp. es muy dolorosa e invalidante. En las fases iniciales se caracteriza por queratopatía punteada, seudodendritas, infiltrados subepiteliales e infiltrados perineurales. Las lesiones más tardías (más de 2 meses) son pérdida de epitelio, infiltrado estromal anular y uveítis. La limbitis es frecuente tanto en fases tempranas como en las avanzadas. Cuando el proceso se cronifica el infiltrado tiende a localizarse en el centro corneal. En la fase final la córnea aparece reepitelizada con un leucoma denso y vascularizado 4,5.
Ante una sospecha de queratitis por Acanthamoeba spp. se debe intentar confirmar el diagnóstico clínico mediante examen en fresco y cultivo xénico de las muestras obtenidas por raspado o biopsia 3; para una recuperación óptima, la siembra en los medios específicos debe efectuarse en el transcurso de las 2 h siguientes a su obtención 6. El rendimiento del examen directo es escaso 3 pero cuando es positivo proporciona un diagnóstico inmediato. Para el cultivo xénico se recomienda emplear un agar no nutriente con salino de Page 6 y un tubo con salino de Page 3, previamente inoculados con una cepa viva de Escherichia coli o Enterobacter aerogenes, que deben ser incubados a 37 °C en atmósfera ambiental durante 10 días 6. Tras una semana de incubación, una gota del medio líquido puede ser examinado entre porta y cubre en busca de formas compatibles de Acanthamoeba spp.; simultáneamente, se realizará un subcultivo en agar no nutriente 3. Examinando la superficie del agar con un microscopio invertido o convencional (invirtiendo la placa) con el objetivo x10 1,6 se puede observar la presencia de quistes y trofozoítos característicos a partir del primer o segundo día de incubación 1.
Las técnicas moleculares podrían llegar a ser de gran utilidad para el diagnóstico precoz de la queratitis causada por Acanthamoeba spp. La detección en muestras clínicas de secuencias del ADN de la subunidad 18S del ribosoma tras amplificación mediante PCR es, según algunos autores, tan sensible como el examen directo (87%) y tan específica como el cultivo (98%) para el diagnóstico de la queratitis causada por Acanthamoeba spp. 7. Sin embargo, a diferencia del cultivo xénico, estas técnicas no están aún al alcance de la mayoría de los laboratorios clínicos.
La identificación del género Acanthamoeba es sencilla por la característica forma poligonal de los quistes, pero no hay métodos universalmente aceptados para clasificar las cepas a nivel de especie. Se han descrito métodos moleculares, como la secuenciación del ADN ribosomal de la subunidad 18S, que pueden constituir una alternativa a los métodos de identificación basados en criterios morfológicos y de tolerancia a distintas temperaturas 2.
El pronóstico depende de la instauración precoz del tratamiento 8,9; por tanto, esta etiología debe ser contemplada ante toda queratitis atípica en portador de lentes de contacto o queratitis crónica refractaria al tratamiento antibiótico. El tratamiento más aceptado consiste en la terapia tópica combinada con isotianato de propamidina y biguanidas que son los antiamebianos tópicos más eficaces y tienen actividad quisticida. Otros medicamentos que tienen menor utilidad frente a los quistes de Acanthamoeba spp. son los aminoglucósidos tópicos (neomicina, paromomicina) y los imidazoles tópicos como clotrimazol al 1% y miconazol al 1% 10. En caso de limbitis importante pueden asociarse itraconazol oral y antiinflamatorios no esteroideos 4,5.
Agradecimientos
Agradecemos al Dr. Cuevas Santos, del Servicio de Anatomía Patológica del Hospital Universitario de Guadalajara, su ayuda en la realización de las microfotografías.
Correspondencia: Dra. Teresa Pérez-Pomata.
Servicio de Microbiología. Hospital General de Móstoles.
Río Júcar, s/n. 28935 Móstoles. Madrid. España.
Correo electrónico: tperez.hmtl@buzon.salud.madrid.org
Manuscrito recibido el 28-2-2005; aceptado el 27-5-2005.