Paciente de 41 años, que acude al Servicio de Oftalmología para revisión de lesión en ojo izquierdo, diagnosticada como úlcera herpética una semana antes en Urgencias y tratada con aciclovir y tobramicina tópicos. La lesión era de aparición espontánea, sin traumatismo previo; el paciente no era portador de lentes de contacto. Como antecedentes de interés, fue intervenido 12 años antes de queratectomía fotorefractiva miópica con láser excímer. Presentaba intenso edema corneal, con infiltrado paracentral de aspecto blanquecino. Se diagnostica queratitis bacteriana y se pauta tratamiento con ceftazidima y vancomicina IV, además de colirios reforzados de estos mismos fármacos.
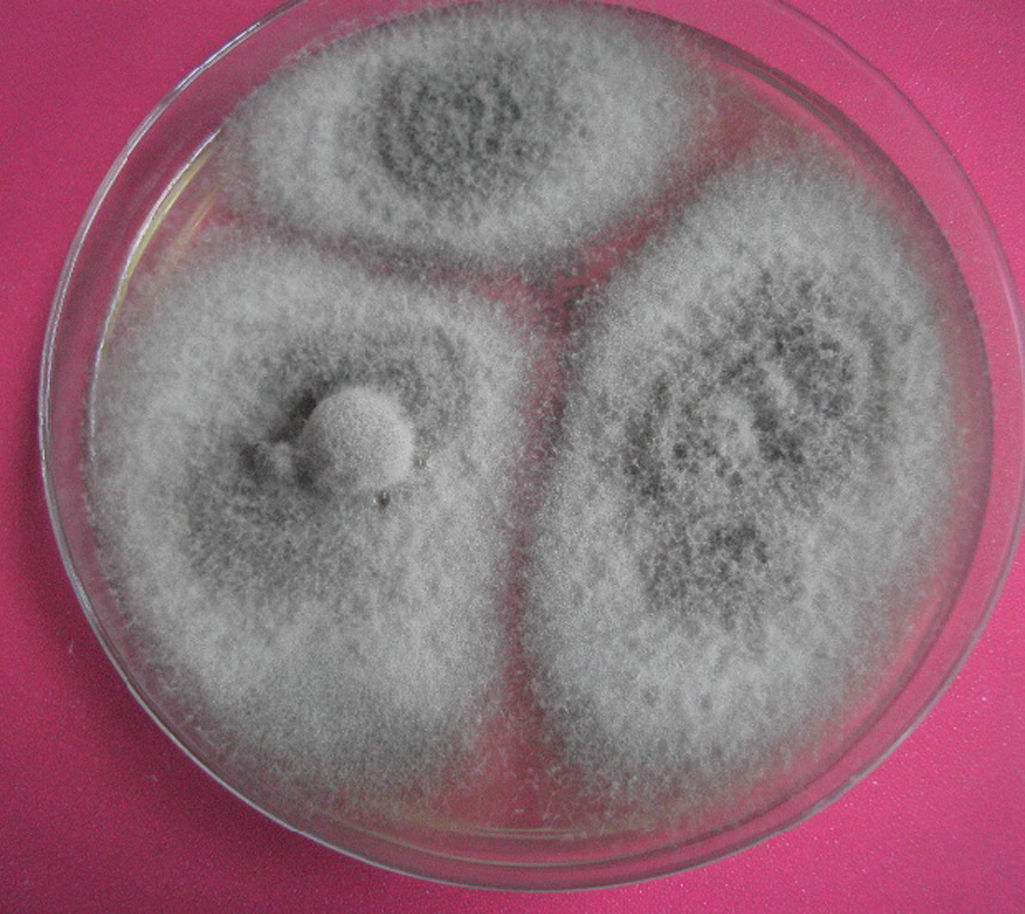
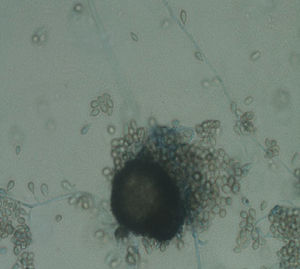
Se obtuvo raspado corneal de la lesión y se inoculó en medios de agar sangre, agar chocolate y agar Sabouraud. A los 5 días de incubación se obtuvo el crecimiento en los tres medios de un hongo filamentoso en cultivo puro que al cabo de 15 días de incubación mostró el aspecto de la figura 1.
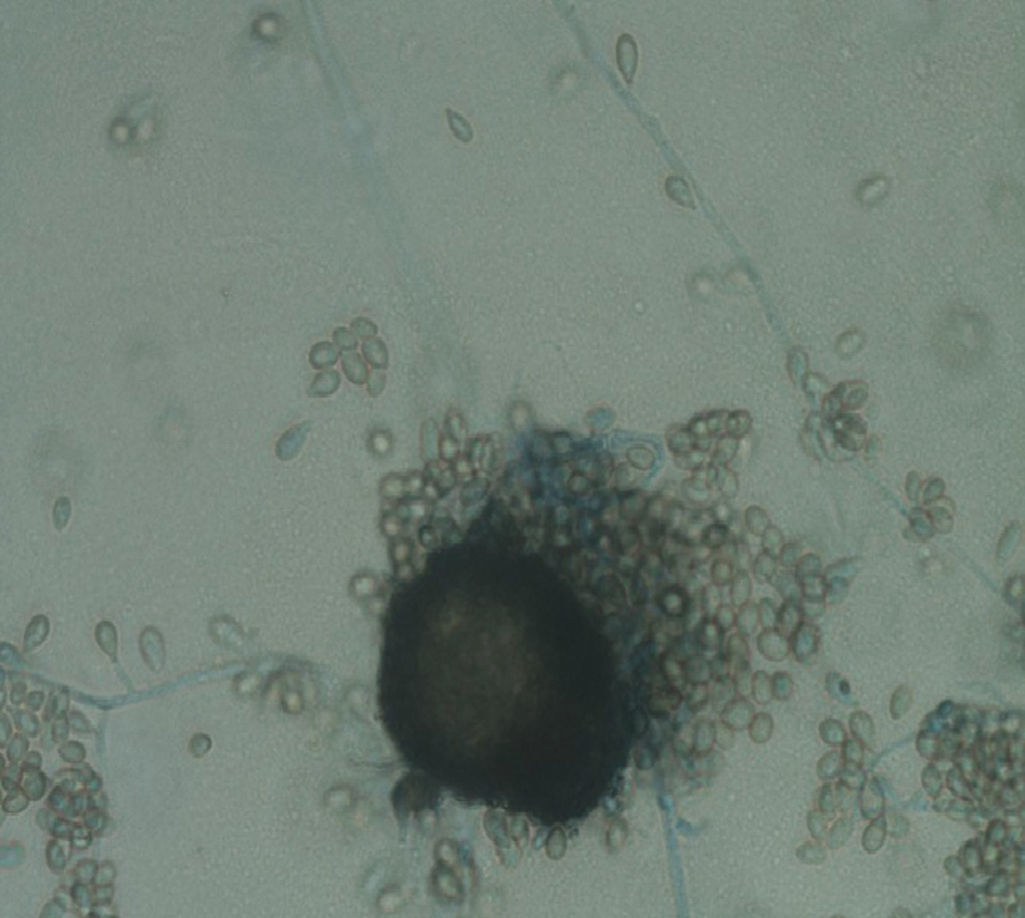
Al examen microscópico con azul de lactofenol se observaron hifas y conidias hialinas; la incubación prolongada (20 días) permitió observar cleistotecias compatibles con Pseudallescheria spp. (fig. 2).
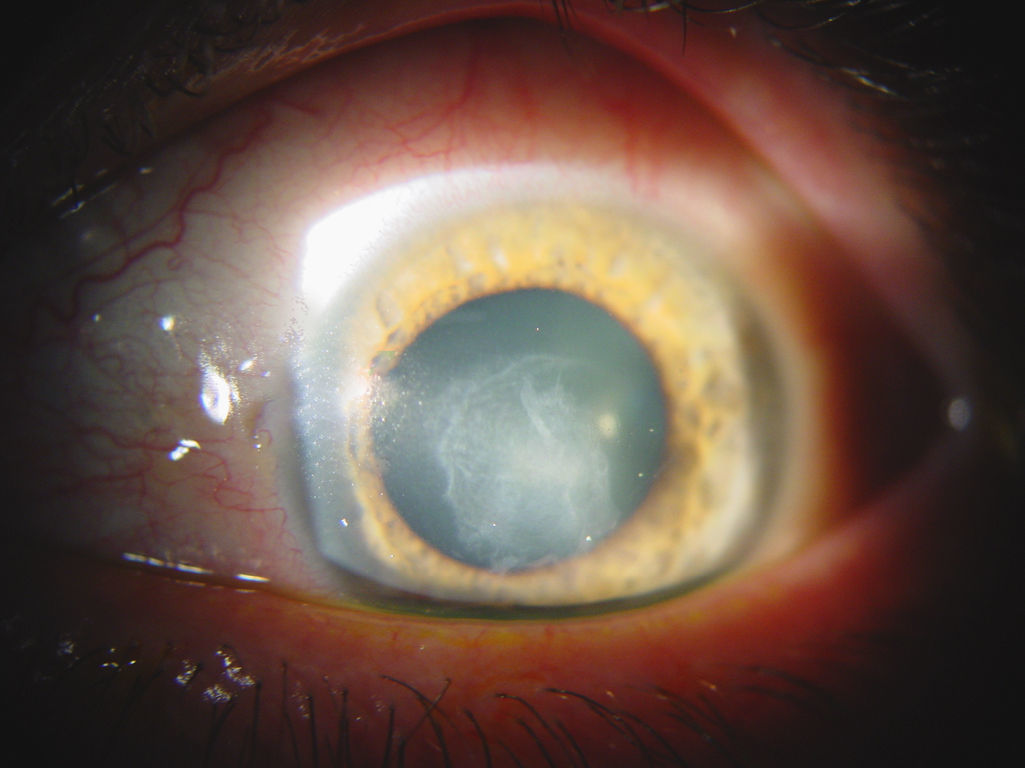
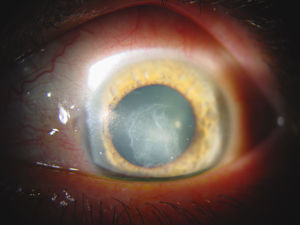
EvoluciónSe pautó tratamiento con voriconazol 400mg/12h iv el primer día, seguido de 200mg/12h por vía oral, apreciándose una clara mejoría de la lesión a partir de la semana de tratamiento. Al cabo de un mes de tratamiento se procedió a revisión, objetivándose leucoma corneal central y adelgazamiento corneal nasal (fig. 3). El paciente permanece actualmente en lista de espera para queratoplastia lamelar profunda.
El hongo se remitió al Servicio de Micología del Centro Nacional de Microbiología, siendo identificado como Pseudallescheria boydii (P. boydii) mediante secuenciación del gen de la β-tubulina con un 100% de identidad. La determinación de la sensibilidad se realizó siguiendo la metodología EUCAST1, y los valores de CMI obtenidos fueron: anfotericina B >16, terbinafina > 16, caspofungina 4, itraconazol > 8, voriconazol 1, y posaconazol 0,5 (datos expresados en μg/ml).
ComentarioP. boydii es un hongo filamentoso ubicuo, que se puede encontrar en tierra, estiércol y aguas contaminadas2. Es capaz de causar un amplio rango de enfermedades, desde colonización transitoria del tracto respiratorio, reacciones broncopulmonares alérgicas, infección localizada invasiva, hasta infección diseminada en pacientes inmunodeprimidos.
La taxonomía del complejo P. boydii ha cambiado recientemente. El anamorfo de P. boydii hasta hace poco se consideraba que era Scedosporium apiospermum; sin embargo, este hongo se considera ahora una especie diferente3-5.
Aunque poco frecuente, la queratitis es probablemente la presentación clínica más común de la infección por el complejo P. boydii en pacientes inmunocompetentes. Se han descrito casos en pacientes con y sin antecedentes de traumatismo ocular. Los síntomas suelen ser dolor ocular, fotofobia, sensación de cuerpo extraño, eritema conjuntival o corneal, lagrimeo y cambios en la agudeza visual. Las infecciones corneales por Pseudallescheria pueden llevar a una franca ulceración corneal, abrasión, infiltrado, perforación e hipopión6.
Miconazol ha sido el antifúngico más utilizado para el tratamiento de estas queratitis hasta años recientes, en los cuales ha sido sustituido por voriconazol7. La resolución de la infección es más favorable que hace unos años, habiendo disminuido la necesidad de evisceración o enucleación; sin embargo, en casos severos debe procederse a queratoplastia además del tratamiento antimicótico.
Las especies del complejo P. boydii muestran CMI elevadas frente a anfotericina B e itraconazol, siendo voriconazol el antifúngico más activo in vitro, seguido de posaconazol8; es importante reseñar que otro hongo relacionado, Scedosporium prolificans, presenta unas CMI elevadas frente a la mayor parte de los antifúngicos existentes7. Este hecho hace necesaria una correcta identificación del hongo aislado a nivel de especie, siendo necesario el empleo de técnicas moleculares, que al mismo tiempo permitirían conocer la epidemiología, factores de riesgo y patrones de sensibilidad de las especies del complejo. Por este motivo, se recomienda enviar las cepas aisladas clínicamente significativas a un laboratorio de referencia9.