Varón de 21 años de edad que acude a urgencias por presentar fiebre alta de 2 días de evolución, dolor de cabeza y confusión. A la exploración física destacaba temperatura de 38°C, frecuencia cardiaca de 120lpm, frecuencia respiratoria de 31rpm y tensión arterial de 80/50mmHg. Otro hallazgo de interés fue la presencia de adenopatías laterocervicales. No se observaba exantema ni enantema. Los datos de laboratorio al ingreso revelaron una leucocitosis de 9,8×109/l y 140×109/l plaquetas. Los datos de gasometría arterial eran los siguientes, pH 7,18; PaCO2 47mmHg; HCO3 17 mmol/l, y EB –10 mEq/l. El líquido cefalorraquídeo obtenido por punción lumbar fue normal. En base al cuadro clínico, se hizo un diagnóstico de presunción de septicemia meningocócica, y el paciente fue hospitalizado en la unidad de cuidados intensivos. Se trató al paciente con fluidoterapia, fármacos vasoactivos y antibióticos (cefotaxima y vancomicina 2g/6h, 1g/12g, vía endovenosa).
En las horas siguientes el paciente presentaba áreas purpúricas que no blanqueaban a la digitopresión localizadas en extremidades superiores e inferiores, tronco y cara. Los nuevos datos de laboratorio revelaron un recuento de glóbulos blancos 13,6×109/l y 20×109/l plaquetas, alteraciones en la coagulación con un tiempo de protrombina de 20%, tiempo de cefalina indetectable, fibrinógeno de 60mg/dl y dímero D 9.632ng/ml.
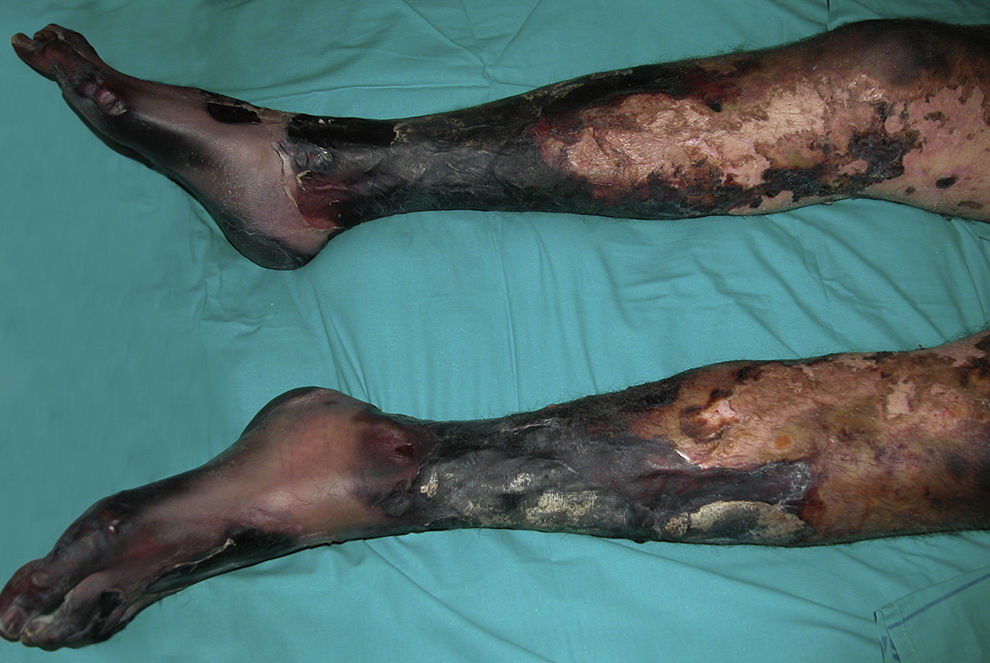
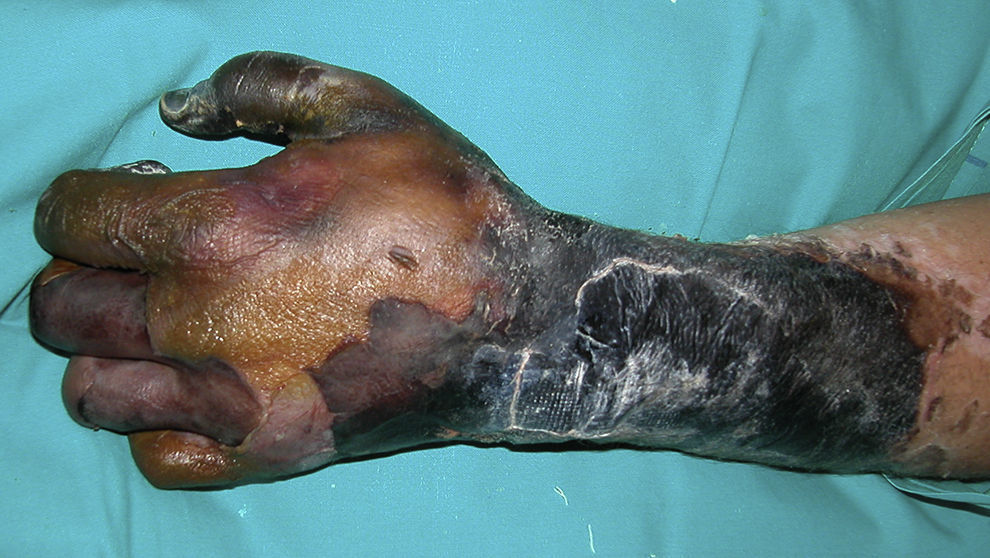
EvoluciónFinalmente se recibió el resultado de los hemocultivos que fueron positivos para Neisseria meningitidis (N. meningitidis). Con el diagnóstico final de Purpura fulminans por sepsis meningocócica. Dos semanas después, el paciente fue extubado. Las lesiones ampollosas evolucionaron hacia lesiones necróticas con escaras firmemente adheridas, (figs. 1 y 2). Finalmente, el paciente fue trasladado al servicio de cirugía plástica, donde se le realizó amputación transtibial bilateral y amputación de ambas manos. En las otras lesiones necróticas del tronco y de la cara se desbridaron las escaras y se recubrieron con injertos laminares.
La Purpura fulminans es una enfermedad potencialmente mortal que se caracteriza por la aparición repentina de áreas extensas de hemorragia cutánea progresiva y necrosis1, el primero en describir esta entidad fue Henoch en 18872. Los primeros casos descritos correspondían a niños, por lo que se pensó que era una enfermedad exclusiva de la edad infantil3. Su etiología se puede dividir en 3 grandes grupos, el primero y el más frecuente es el secundario a sepsis, otro grupo asociado a trastornos hereditarios de coagulación (deficiencias de proteína C o S) y, finalmente, aquellos en los que no se encuentra ninguna causa etiológica, los idiopáticos1.
Dentro de las infecciones que causan Purpura fulminans se encuentran las sepsis por S. aureus, Streptococcus beta-hemolítico del grupo A y B, S. pneumoniae, H. influenzae, N. meningitidis, H. aegyptius, infecciones por Rickettsias y también por virus fundamentalmente virus varicela-zóster4. La bacteria N. meningitidis es uno de los agentes más frecuentemente relacionados, esto es debido a la fuerte adhesión de N. meningitidis a los vasos dérmicos con el subsecuente daño vascular local y púrpura5.
Debido a que el reconocimiento temprano de su presentación clínica y la administración precoz de antibióticos son los 2 factores que más influyen en la disminución de sus altas tasas de mortalidad, es una enfermedad que debemos de conocer y sospechar precozmente6.