Caso clínico
Mujer de 31 años ex adicta a drogas por vía parenteral, consumidora de heroína y cocaína inhaladas; ex bebedora de más de 60 g/día. Fue diagnosticada de hepatopatía crónica de origen mixto (serología virus de la hepatitis C positiva y alcohol) sin descompensaciones previas. Serología virus de la inmunodeficiencia humana, negativa. Alérgica a penicilinas.
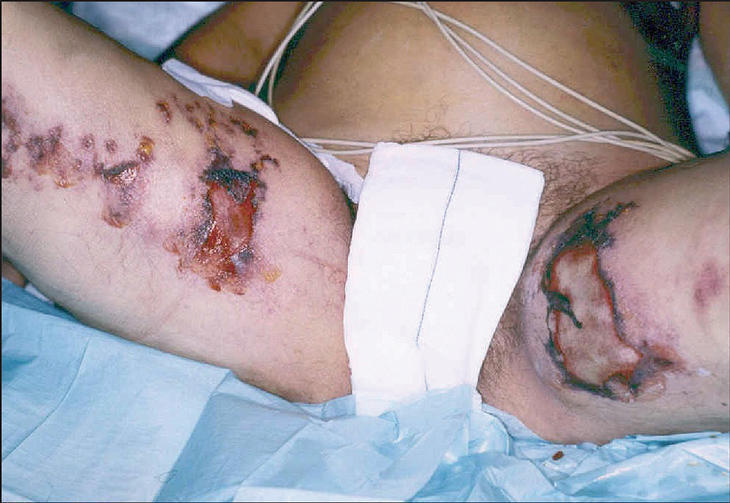
Acude a urgencias por fiebre de 3 días de evolución con dolor y aumento del perímetro abdominal y edemas en miembros inferiores. Aparece consciente, orientada, taquipneica y con ictericia de piel y mucosas. Su presión arterial era de 100/60 mmHg, frecuencia cardíaca de 125 lat./min y temperatura axilar de 37,2 °C. La auscultación cardiopulmonar mostraba crepitantes bilaterales hasta campos medios, y presentaba semiología de ascitis no a tensión con hepatomegalia de 3 cm y dolorimiento difuso a la palpación abdominal. En las extremidades inferiores existía edema blando hasta región inguinal y en la cara interna de ambos muslos lesiones cutáneas negruzcas con perfil geográfico sobre un fondo eritematoso y ampollas.
En la analítica destacaba: hemoglobina, 10,3 g/dl; leucocitos, 5.200 cél./ml con 41% de segmentados y 15% de cayados; y plaquetas, 20.000 cél./ml. La actividad de protrombina era del 32%, y la creatinina sérica de 1,45 mg/dl. Las proteínas totales eran 5,8 g/100 ml siendo la albuminemia de 2,4 g/100 ml.
Se realizó radiografía de tórax que mostró infiltrado alveolar bilateral y ecografía abdominal con hepatosplenomegalia homogénea y líquido libre intraabdominal. Se procedió a realizar paracentesis diagnóstica extrayéndose líquido turbio con más de 250 polimorfonucleares/ml, estableciéndose el diagnóstico de peritonitis bacteriana espontánea.
Evolución y diagnóstico
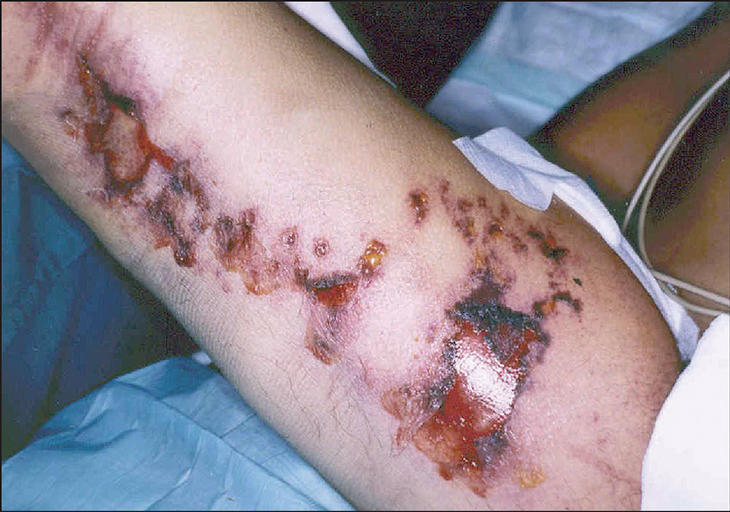
Durante su estancia en el servicio de urgencias la paciente desarrolló hipotensión refractaria, oliguria e insuficiencia respiratoria progresiva, y precisó ingreso en cuidados intensivos. Tras la toma de cultivos de sangre, contenido de las flictenas, líquido ascítico y aspirado bronquial se inició tratamiento con levofloxacino. A pesar de las medidas de soporte vital (ventilación mecánica, fármacos vasoactivos, hemofiltración), la paciente empeora, progresando la ictericia y las lesiones de muslos (figs. 1 y 2) y falleció por síndrome de fracaso multiorgánico al noveno día del ingreso.
Figura 1. Aumento del perímetro abdominal y lesiones necrosantes en ambos muslos.
Figura 2. Lesiones inflamatorias ampollosas y ulceronecróticas que afectan a toda la región del muslo.
El estudio microbiológico de la muestras de líquido peritoneal, sangre y lesiones cutáneas reveló al tercero, cuarto y quinto día, respectivamente, crecimiento de Haemophilus influenzae betalactamasa negativo serotipo b.
Comentario
El cuadro de esta paciente fue una peritonitis bacteriana espontánea por H. influenzae asociada a afectación de piel y tejidos blandos y sepsis, manifestación poco usual de las infecciones por este microorganismo1-3. En este sentido, hubiera sido importante disponer de una prueba de imagen (tomografía computarizada [TC] o resonancia magnética [RM]) abdominal, para poder caracterizar las lesiones necrosantes de forma correcta, bien como fascitis necrosante o mionecrosis, En todo caso, el término de infección necrosante de partes blandas es una denominación aceptada cuyo uso debería generalizarse para unificar la terminología4.
H. influenzae es un cocobacilo gramnegativo que forma parte de la flora orofaríngea del individuo sano, y puede oscilar del 50 al 80 el porcentaje de adultos portadores. Se estima que el 3-5% de ellos tienen cepas capsuladas serotipificables, principalmente el serotipo b1. Causa diversos procesos patológicos que se han clasificado en dos grupos: infecciones invasivas (siendo las más importantes sepsis, meningitis, epiglotitis, celulitis, osteoartritis) y formas clínicas no invasivas (conjuntivitis, sinusitis, otitis, infecciones en bronquitis crónica)1,5. Existen otras entidades más raras como peritonitis, piomiositis, pielonefritis, salpingitis o pericarditis6. La mayoría de infecciones graves y, en particular, la meningitis y epiglotitis, se producen en edades comprendidas entre 3 meses y 3 años, causadas especialmente por cepas capsuladas del serotipo b. Las cepas no capsuladas causan predominantemente infecciones no invasivas, aunque con menor frecuencia pueden producir neumonía y sepsis en adultos generalmente con factores predisponentes1,2,7.
El principal factor defensor frente a la enfermedad invasiva reside en el desarrollo de inmunidad frente al polisacárido capsular PRP (polirribosil-ribitol-fosfato)1,5. En niños de 3 meses a 3 años caen los títulos de anticuerpos maternos hasta que realcanzan títulos protectores a partir de los 4 o 5 años de edad. El complemento también representa un papel defensivo importante pues tanto las cepas capsuladas como no estimulan ambas vías1,5. Así, la deficiencia de complemento (demostrada posteriormente en la enferma) asociada a la anesplenia funcional por la hepatopatía de base son importantes en la patogénesis de la infección por este microorganismo, y en nuestro caso de su manifestación como peritonitis bacteriana espontánea de evolución grave3. La asociación de infección necrosante de partes blandas es un suceso raro aunque descrito en la literatura médica8. Generalmente, estas infecciones necrosantes están causadas por Streptococcus pyogenes (no aislado en nuestro caso y causan cuadros graves incluso en pacientes sin enfermedad de base9. Una intervención quirúrgica precoz modifica favorablemente la supervivencia de estos enfermos, aunque en el caso de nuestra paciente la coexistencia de una hepatopatía descompensada y el contexto de sepsis grave no la hacían una buena candidata quirúrgica.
La incidencia anual de enfermedad invasiva en adultos es de 0,4-1,7 casos/100.000 habitantes, de los cuales el 60% de ellos presentan cepas no capsuladas y de las capsuladas la mayor parte son serotipo b10,11. El contexto clínico es fundamental para el diagnóstico, sobre todo en los casos con semiología respiratoria donde la valoración del aislamiento en esputo puede ser difícil. La obtención del germen en una muestra obtenida por procedimiento invasivo o a partir de un líquido orgánico estéril debe considerarse definitivo. La detección del antígeno capsular en suero, líquido cefalorraquídeo y orina por análisis de inmunoabsorción ligado a enzimas (ELISA), inmunoelectroforesis o aglutinación, poseen buena especificidad dependiendo de la enfermedad subyacente5.
El tratamiento de estas infecciones debe realizarse con amoxicilina-ácido clavulánico, cefalosporinas de segunda o tercera generación o fluorquinolonas (excepto en niños), incluyendo las de última generación. La invasividad de la infección determinará el antibiótico y la vía, de tal modo que por ejemplo en meningitis se elegiría una cefalosporina de tercera generación. Otras alternativas terapéuticas son ampicilina-sulbactam, cloranfenicol, aztreonam o meropenem. La azitromicina o telitromicina sólo se recomiendan en infecciones localizadas sin riesgo de bacteriemia o meningitis10-12. Aunque existe vacunación efectiva frente a estos gérmenes, que podría incluir a grupos de adultos susceptibles, esta paciente no estaba inmunizada.