Sr. Editor: La tuberculosis del sistema nervioso central, especialmente en su forma de meningitis, es la forma más grave de infección extrapulmonar por Mycobacterium tuberculosis1. Su incidencia actual es desconocida aunque se estima que en torno al 10% de los pacientes con tuberculosis tienen afectación del sistema nervioso central. Esta incidencia se encuentra en aumento en países desarrollados debido a múltiples factores (emigración, poblaciones marginales, infección por el virus de la inmunodeficiencia humana [VIH], resistencias). La morbimortalidad de la meningitis tuberculosa (MTB) es elevada y produce importantes secuelas neurológicas en un 25% de los casos2.
Presentamos, por ello, el caso con desenlace fatal de una paciente joven diagnosticada finalmente de MTB multirresistente.
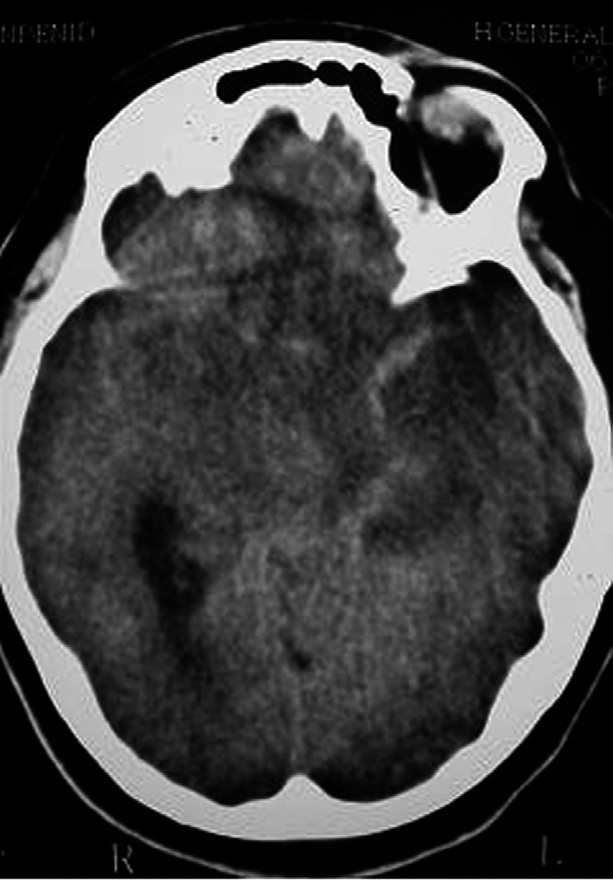
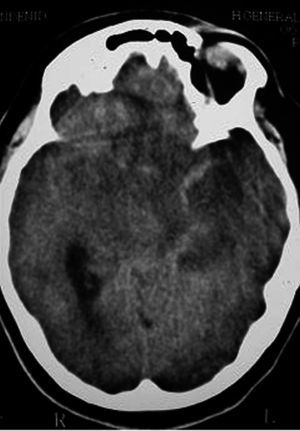
Mujer de 26 años, natural de Almería, que trabajaba en el momento del diagnóstico en la huerta de Alicante, con antecedentes de hirsutismo y cefaleas tensionales. Presentó 10 días antes del ingreso hospitalario un cuadro clínico de fiebre, cefalea y molestias urinarias, que fue tratado ambulatoriamente con amoxicilina/ácido clavulánico y después con ciprofloxacino, sin experimentar mejoría. Al ingreso destacaba fiebre de 38 °C, con estado general conservado, estaba consciente y orientada, con valoración de 15 puntos en la escala de Glasgow, pero presentaba rigidez nucal y signos meníngeos. No había alteración de pares craneales. El resto de la exploración física fue normal. En las exploraciones complementarias, el hemograma fue normal, la velocidad de sedimentación globular (VSG), de 53 mm/1.ª hora, y en la bioquímica hemática destacaba glucemia 98 g/dl, GOT 53 U/l, GGT 95 U/l, LDH 488 U/l, FA 151 U/l, y proteína C reactiva de 10 mg/dl. El sedimento de orina fue normal. La radiografía de tórax, la ecografía abdominal y la tomografía computarizada (TC) cerebral no mostraron hallazgos significativos o patológicos. Se practicó una punción lumbar, en la cual se obtuvo un líquido cefalorraquídeo (LCR) claro, con glucosa 30 mg/dl, proteínas de 214 g/dl y leucocitos de 320/μl (90% linfocitos). Las aglutinaciones con partículas de látex del LCR para Streptococcus pneumoniae, Haemophilus influenzae, Neisseria meninigitidis serogrupo B, Escherichia coli K1 y Streptococcus agalactiae fueron negativas. Las serologías en sangre y LCR para Brucella spp., sífilis y VIH fueron negativas. La tinción de Ziehl en LCR no observó bacilos ácido-alcohol resistentes (BAAR) y la tinción de tinta china junto con la aglutinación de látex fueron negativas para Cryptococcus spp. La prueba de Mantoux fue de 8 mm de diámetro a las 72 h. Con posterioridad, el cultivo del LCR para bacterias y hongos fue negativo, y siguió su incubación en medios para micobacterias. Al ingreso se había iniciado tratamiento empírico con cefotaxima, y a las 48 h se repitió la punción lumbar, obteniendo un LCR con glucosa de 23 mg/dl, proteínas de 183 mg/dl y adenosina desaminasa (ADA) de 9,3 U/l. En el fondo de ojo se apreciaba papiledema, sin imágenes de tubérculos coroideos. Se inició tratamiento con isoniacida más rifampicina y pirazinamida, aparte de añadir dexametasona a dosis de 12 mg/día. A la semana del ingreso, la enferma seguía con fiebre alta y empeoró el nivel de conciencia, la puntuación del Glasgow cayó a 11 y apareció signo de Babinsky bilateral con midriasis hiporreactiva. Se realizó nueva TC cerebral que mostró dilatación panventricular y borramiento de los surcos corticales, sin desplazamiento de la línea media. Se consultó al servicio de Neurocirugía, el cual desestimó en ese momento la implantación de una derivación ventricular, y la enferma fue trasladada a la unidad de cuidados intensivos (UCI). Se asoció meropenem y vancomicina al tratamiento previo, manteniendo los corticoides. A las 72 h de ingreso en UCI sufrió un nuevo deterioro neurológico asociado con signos de descerebración, por lo que hubo de ser intubada y sometida a ventilación mecánica. En una nueva TC existían ahora edema cerebral y múltiples infartos de pequeño tamaño en ganglios basales y cápsula externa, con un pequeño infarto hemorrágico en el cuerpo calloso. Se colocó un catéter para medición de la presión intracraneal (PIC) que mostró cifras elevadas. Se inició tratamiento con barbitúricos, pero la PIC no mejoró. Al cuarto día de estancia en UCI apareció midriasis arreactiva y ausencia de reflejos. En nueva TC se detectó un área hipodensa en territorio de la arteria cerebral media, con "signo de la cuerda" sugestivo de trombosis de ese vaso (fig. 1). Se diagnosticó muerte cerebral, confirmada con el estudio de potenciales evocados, posterior presentación de bradicardia e hipotensión progresiva para finalmente fallecer. Diez días después de la muerte se recibió el resultado del cultivo del LCR en medios para micobacterias, en el que se aisló M. tuberculosis complex. El estudio de sensibilidad de la cepa mostró resistencia a isoniacida, rifampicina, etambutol, estreptomicina y ácido paraaminosalicílico (PAS), y sensible también a pirazinamida, etionamida, kanamicina y cicloserina. No se concedió la autopsia, pero se supuso que la enferma falleció a consecuencia de la hipertensión intracraneal refractaria y secundaria a infarto isquémico en territorio de la arteria cerebral media, con posibles focos de vasculitis asociada.
Figura 1. TC craneal que muestra área hipodensa en territorio de la arteria cerebral media con "signo de la cuerda" sugestivo de trombosis de ese vaso.
La paciente no había tenido exposición conocida a enfermos con tuberculosis ni viajado por áreas geográficas donde la endemia tuberculosa fuera elevada y con alta prevalencia de resistencia a tuberculostáticos. No existían factores de riesgo ni inmunosupresión conocida y no había estado ingresada con anterioridad en otros centros.
La tuberculosis multirresistente (TBC-MR) es un problema importante de salud a nivel mundial. Se estima que la mediana de prevalencia de resistencia a un fármaco es del 11,3% y a cuatro fármacos, del 1,8%3. En la Comunidad Valenciana, la frecuencia global de cepas resistentes es del 5%, con una mayor prevalencia en pacientes extranjeros (13,1% frente a 3,7%). Un 9,4% de las cepas aisladas es multirresistente, con una prevalencia del 0,5% de la población estudiada4. La resistencia primaria es fundamentalmente monorresistente, y entre las cepas con resistencia adquirida predomina la multirresistencia o polirresistencia. Se considera la existencia de multirresistencia cuando existe resistencia al menos a isoniacida y rifampicina; por polirresistencia se acepta la situación con resistencia a más de un fármaco, pero sin incluir isoniacida y rifampicina de forma simultánea. Las causas de la multirresistencia incluyen la incorrecta prescripción (en dosis y/o duración) y la mala adherencia al tratamiento. Las consecuencias de la misma suponen mayor complejidad e incomodidad del tratamiento para el enfermo, con una duración temporal mayor, elevado coste económico y peor tolerancia por los múltiples efectos adversos, lo cual, a su vez, genera de nuevo un inadecuado cumplimiento del tratamiento. En la mayoría de los casos de TBC-MR había existido exposición previa, directa o indirecta, al uso de tuberculostáticos5.
Durante mucho tiempo no se ha dispuesto de estudios aleatorizados amplios respecto al tratamiento de la TB-MR sino sólo de series de casos, todos ellos muy heterogéneos, en los que el índice de respuesta variaba entre el 56 y el 96%6,7. Más recientemente se ha publicado un estudio aleatorizado, doble ciego, en el cual el empleo de dexametasona en MTB conseguía reducir la mortalidad de manera significativa, al igual que los efectos adversos de los fármacos, si bien no parecía disminuir la tasa de secuelas graves8. La detección genotípica de la resistencia en M. tuberculosis ha permitido en los últimos tiempos un avance espectacular en el conocimiento de los mecanismos moleculares de la misma, y la detección de alteraciones genómicas podría ser útil en la determinación de la resistencia, y constituir una alternativa potencial o un complemento a los antibiogramas clásicos realizados sobre cepas obtenidas mediante cultivo. Su principal ventaja sería la rapidez de detección, fundamental en casos como el comentado, pero estos métodos aún deben ser contrastados y no son accesibles para todos los centros.
Por fortuna, una serie de nuevos fármacos con actividad antimicobacteriana se encuentran ahora disponibles para configurar esquemas de tratamiento combinado, eficaces a la par que complejos, frente a estas cepas que exhiben fenómenos de multirresistencia. Las fluorquinolonas de primera generación (ciprofloxacino y ofloxacino) están aprobadas como fármacos de segunda línea en TBC-MR; sin embargo, los ensayos clínicos con levofloxacino y ofloxacino aún son escasos, aunque parece que levofloxacino muestra mayor eficacia que ofloxacino cuando se incorpora a los regímenes de tratamiento. La experiencia clínica con moxifloxacino y gatifloxacino es limitada, por lo que actualmente no se consideran de elección a la espera de nuevos resultados de estudios clínicos. La introducción en un futuro de fármacos aún en estudio como macrólidos (claritromicina), azálidos (azitromicina) y las oxazolidinonas (linezolid)9 aumentará el arsenal terapéutico contra esta patología.