Paciente varón de 36 años con únicos antecedentes de mononucleosis en la infancia, tabaquismo, consumo ocasional de alcohol y cocaína por vía nasal.
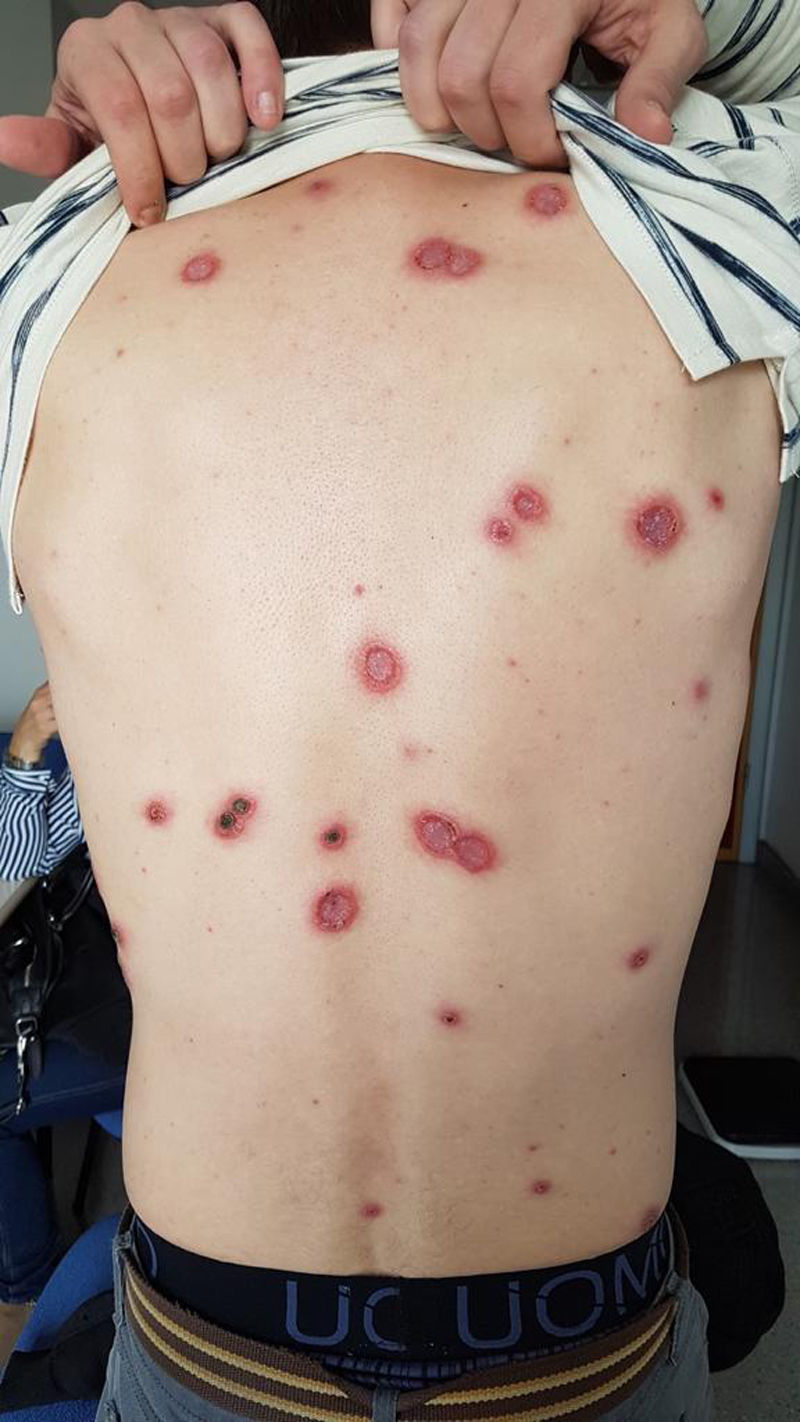
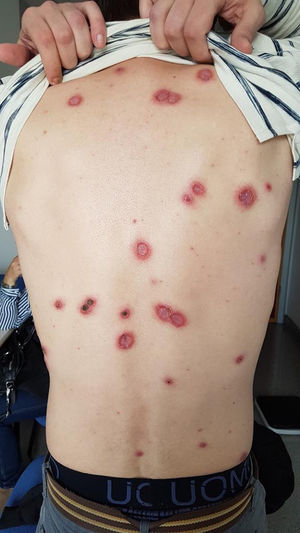
Presenta lesiones (fig. 1) de un mes de evolución, primero vesiculosas, de predominio en tronco, cuero cabelludo y extremidades. Las lesiones no son pruriginosas, tienen tendencia a progresar con aumento de tamaño, fondo necrótico y borde sobreelevado eritematoso. Inicialmente se sospecha de etiología viral (varicela) y se inicia tratamiento antiviral tópico y oral por siete días sin mejoría. A la exploración destacan las lesiones descritas y una adenopatía laterocervical izquierda sin otras alteraciones reseñables.
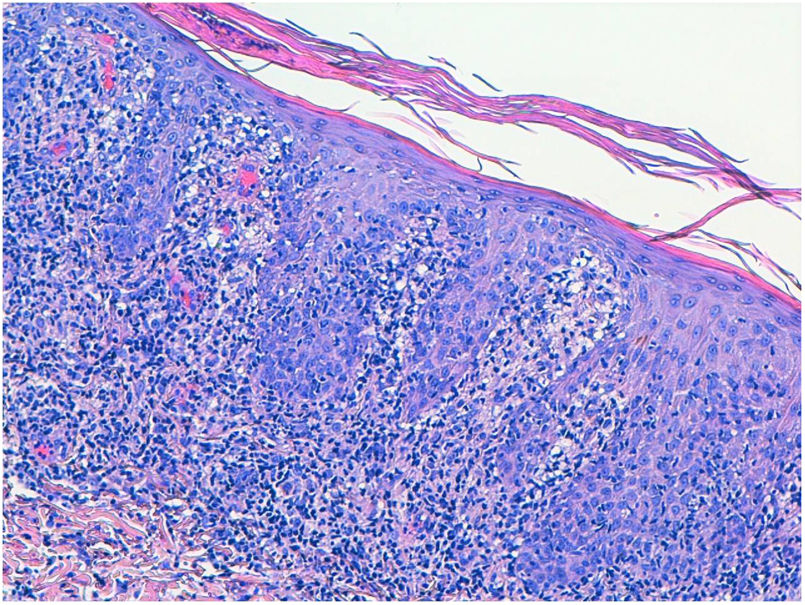
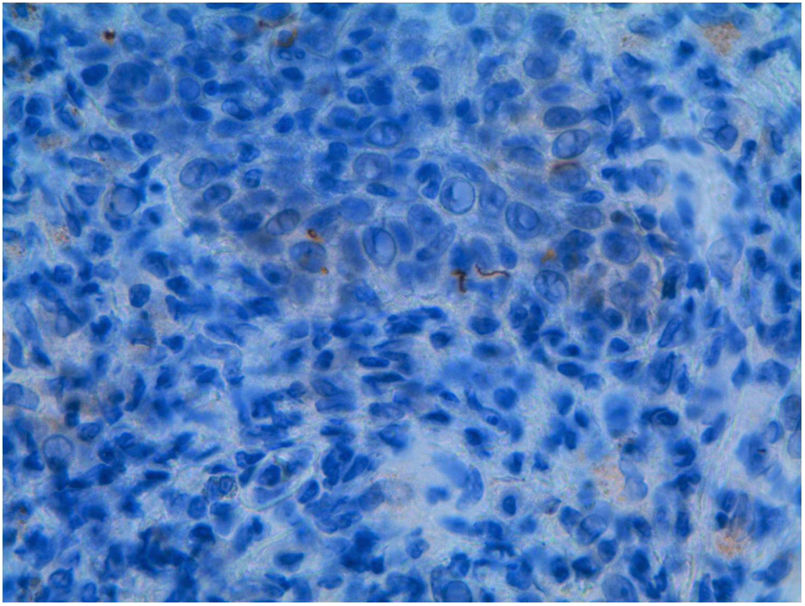
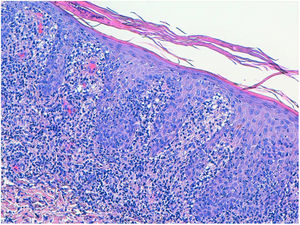
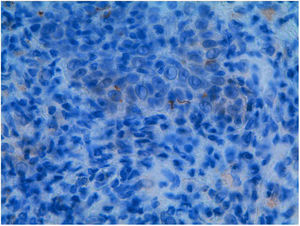
EvoluciónSe solicita serología para el VIH con resultado positivo, viremia plasmática 133.000 copias/mL (log 5,1) y linfocitos CD4 220/mm3. En el despistaje de otras enfermedades de transmisión sexual se descartan hepatitis A, B y C, con el resultado para pruebas treponémicas positivas, TPPA 4 (+) y Ac. Treponema pallidum positivos. RPR 1/1, esta última negativa por posible efecto prozone (resultado falsamente negativo en las pruebas no treponémicas que se pueden observar en paciente con infección VIH). La anatomía patológica de las lesiones mediante técnicas de inmunohistoquímica (figs. 2 y 3) demuestra la presencia de espiroquetas en la epidermis. La clínica junto con la anatomía patológica orientan al diagnóstico de sífilis maligna (SM). Ante la situación de inmunosupresión realizamos exploración oftalmológica y punción lumbar para descartar afectación silente de otros órganos por el estado de inmunosupresión, resultando ambas normales.
Inicia tratamiento antirretroviral con dolutegravir, emtricitabina y tenofovir. Tratamos como sífilis latente tardía por el estado de inmunosupresión, cumple tres dosis semanales de penicilina G benzatina 2,4 MU.
En el control tras cinco semanas desaparecen las lesiones necróticas con presencia de máculas hiperpigmentadas.
DiscusiónLa coinfección entre VIH y sífilis es compleja y los pacientes pueden presentar alteraciones en la respuesta serológica a la infección, respuesta inadecuada al tratamiento o manifestaciones clínicas atípicas1. La SM es una forma de sífilis secundaria, ulcerativa agresiva, con afectación del estado general debido a una endarteritis oclusiva causada por la infección2. Cursa con pústulas diseminadas que evolucionan a nódulos ulcerados con una superficie necrótica o hiperqueratósica, ocasionalmente de aspecto rupioide u ostráceo3,4. Predominan en tronco y extremidades, aunque también puede afectar a mucosas, palmas, plantas y cuero cabelludo. La fiebre y los síntomas constitucionales pueden preceder a la clínica cutánea. El estado inmunológico de estos pacientes no parece ser determinante para el desarrollo de la SM, ya que un 80% de los infectados por VIH descritos tienen más de 200 CD4/mm3 y la totalidad de ellos no han padecido una infección oportunista previa
Todo ello evidencia una posible interacción del Treponema pallidum con el virus del VIH o un defecto inmunológico funcional como posibles causas del desarrollo de la enfermedad, más que un déficit inmunológico cuantitativo5.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.