La fascitis necrosante (FN) es una enfermedad infecciosa grave que resulta de la afectación progresiva de la fascia muscular y la grasa subcutánea. Inicialmente, la piel y el tejido celular subcutáneo no se ven alteradas, lo cual dificulta su diagnóstico, siendo de vital importancia su sospecha clínica1. El diagnóstico de confirmación de esta entidad se establece con una exploración quirúrgica, visualizando la fascia y los planos musculares1,2.
Las exploraciones radiológicas son de ayuda al diagnóstico, pero no deberían retrasar la intervención quirúrgica en casos de alta sospecha clínica3. Actualmente se considera a la tomografía computarizada (TC) la prueba radiológica inicial de elección. La ecografía clínica realizada por el propio médico responsable se presenta como una alternativa válida para confirmar o descartar múltiples enfermedades y así guiarnos en el diagnóstico diferencial. Es una prueba rápida, de bajo coste, inocua y reproducible4. La disponibilidad de los ecógrafos en los servicios de urgencias hospitalarias (SUH) posibilita agilizar los tiempos de espera en el proceso diagnóstico y tomar decisiones integradas con la clínica4.
Presentamos el caso de una mujer de 68 años que fue traída a nuestro SUH por bajo nivel de consciencia desde 12h antes. Como antecedentes relevantes presentaba una lumbalgia crónica intervenida quirúrgicamente 4 años antes, para la cual tomaba paracetamol 1g/cada 8h, tramadol 50mg/cada 8h y clonazepam 0,5mg/cada 12h. Acudió al SUH por bajo nivel de consciencia, que según familiares se produjo tras aumentar la ingesta de dexketoprofeno 25mg, tramadol 75mg/cada 8h y clonazepam 1mg/cada 12h pautados por mal control del dolor tras haber sufrido una caída con traumatismo en cadera izquierda 7 días antes.
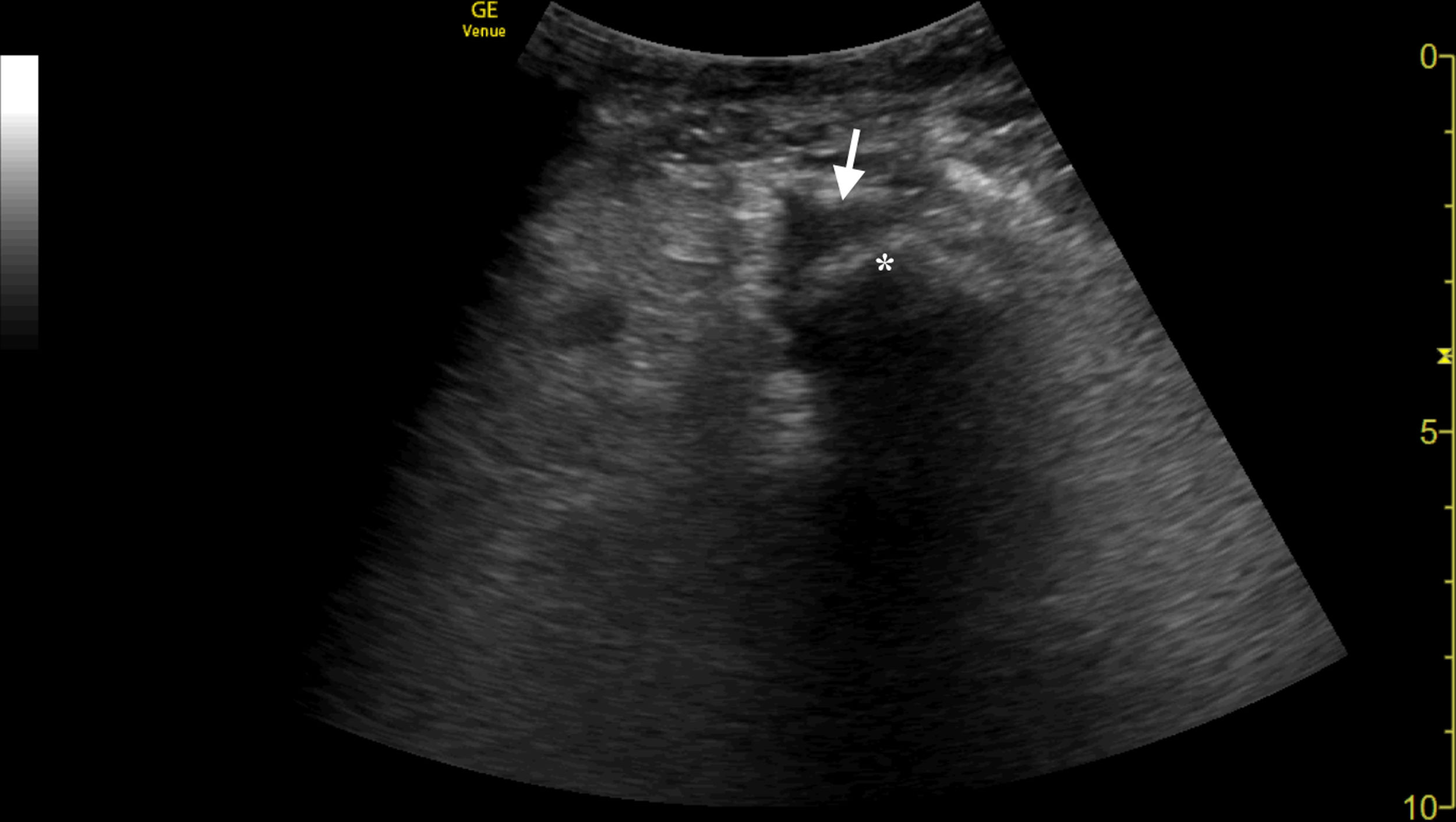
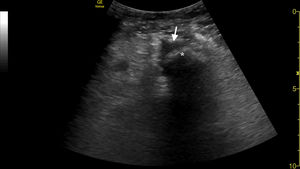
A la exploración física impresionaba el mal estado general, obnubilada con Glasgow de 10 (O2V3M5), tensión arterial de 123/55mmHg y 109lpm, presentaba ligera distensión abdominal, y llamaba la atención un aumento de volumen en el miembro inferior izquierdo. El resto de la exploración no reveló hallazgos significativos. En la analítica destacaba una leucocitosis de 16,1×103/μl (normal: 4,5-11), una hiponatremia aguda de 120mEq/l (normal: 135-145), elevación de bilirrubina directa de 3,23mg/dl (normal: <0,3), CPK ligeramente elevada de 216UI/l (normal: <175), elevación de proteína C reactiva 374,6mg/dl (normal: 0-3) y procalcitonina (5,34ng/dl; normal: <0,5). Previamente se solicitó una angio-TC de miembros inferiores. Mientras se esperaba esta prueba complementaria se realizó una ecografía clínica del miembro inferior izquierdo mostrando una ausencia de signos de trombosis en la vena femoral, así como un importante edema en «empedrado» del tejido celular subcutáneo del muslo, con la presencia de una colección alrededor del fémur (fig. 1). Estos hallazgos fueron posteriormente confirmados por la angio-TC, la cual objetivó la presencia de abscesos en el compartimento extensor del muslo izquierdo, compatibles con una infección de partes blandas, por lo que se intervino de urgencia por la sospecha de FN. En muestra microbiológica de la herida quirúrgica se aisló Streptococcus intermedius, iniciándose antibioterapia con ceftriaxona 2g/cada 24h durante el ingreso y posteriormente desescalando a levofloxacino 750mg oral/cada 24h, con buena evolución posterior en el seguimiento en consultas externas.
La realización de la ecografía clínica ante un hallazgo exploratorio como puede ser un aumento de volumen de extremidades, puede confirmar o descartar la presencia de enfermedades urgentes de forma segura y rápida. Aunque la FN es una entidad poco común, tiene una mortalidad del 70-80%, siendo una enfermedad vital5, cuyo principal predictor es el retraso en el diagnóstico.
Los hallazgos ecográficos característicos de la FN incluyen la presencia de aire, la hiperecogenicidad y el edema en «empedrado» del tejido celular subcutáneo. La sensibilidad de la ecografía para el diagnóstico de la FN es del 88,2% y la especificidad del 93,3%6. Sin embargo, tiene una serie de limitaciones a tener presente, como la falta de resolución a nivel de estructuras profundas o el edema y la hiperecogenicidad que pueden también detectarse en situaciones de insuficiencia venosa y anasarca7. Dada la potencial gravedad de esta entidad, ante su sospecha clínica será necesaria una exploración quirúrgica.
Este caso clínico es ilustrativo de las múltiples ventajas que supone la ecografía clínica realizada por el médico en urgencias. Es rápida, inocua, de bajo coste y no conlleva radiación, convirtiéndola en una técnica de cribado inicial idónea en casos complejos. En nuestro caso, orientó al diagnóstico precoz de la FN frente a otros diagnósticos menos plausibles (intoxicación por benzodiacepinas, fractura de cadera, hematoma o enfermedad intra-abdominal). Por todo ello, es imprescindible generalizar esta formación, con el fin de mejorar el pronóstico de esta devastadora enfermedad.
FinanciaciónDeclaramos que no ha existido financiación externa.