Streptococcus pyogenes (S. pyogenes) es una causa de infecciones de piel y tejidos blandos (IPTB) adquiridas en la comunidad. Las IPTB por S. pyogenes tienen una presentación clínica variable y, en ocasiones, provocan una infección invasiva con elevada mortalidad1,2. Recientemente se ha observado un aumento en la incidencia de infecciones invasivas por S. pyogenes en algunos países europeos3. Los objetivos de este trabajo son: a) conocer la incidencia de las IPTB invasivas por S. pyogenes adquiridas en la comunidad, y b) conocer la susceptibilidad a antibióticos de las cepas causantes de estas infecciones.
Se consultó la base de datos del Laboratorio de Microbiología del Complejo Hospitalario Universitario de Albacete en busca de pacientes que entre los años 2000 y 2013 tuvieran algún aislamiento de S. pyogenes en cultivos de muestras de piel o tejidos blandos. Se revisaron las historias clínicas y se excluyeron las artritis, las infecciones orofaríngeas o cervicales, las infecciones de herida quirúrgica y las que se presentaran > 48h tras la hospitalización. Se definió el caso de IPTB invasiva cuando un paciente cumplía los criterios anteriores, y además tenía bacteriemia por S. pyogenes o un diagnóstico de fascitis necrosante o síndrome del shock tóxico estreptocócico. Se excluyeron a los pacientes que residían fuera del área de referencia del laboratorio y a los que vivían en una residencia de ancianos. Se recogió la susceptibilidad a antibióticos de las cepas, estudiada mediante difusión en agar o microdilución en caldo siguiendo las recomendaciones del CLSI4.
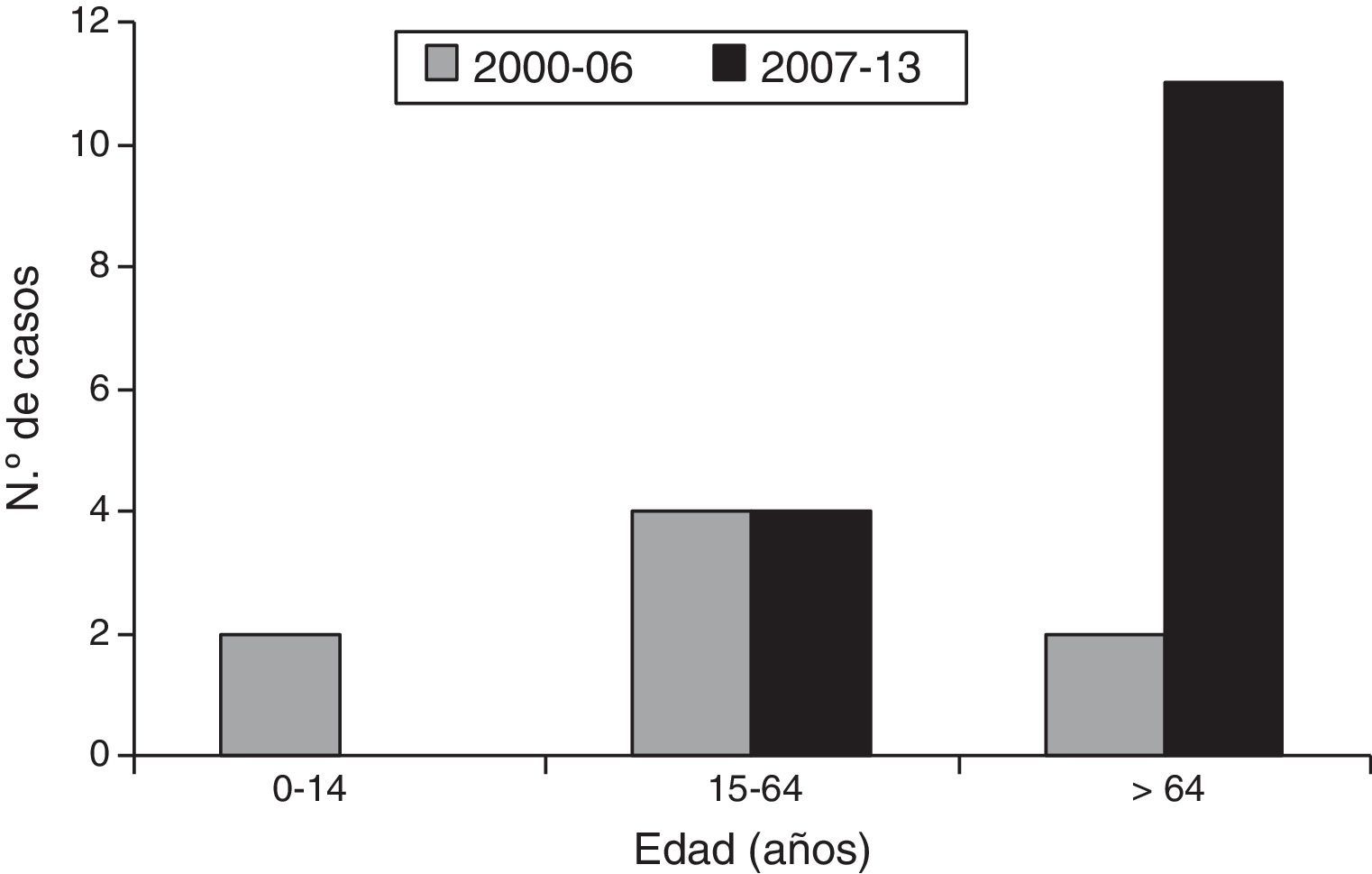
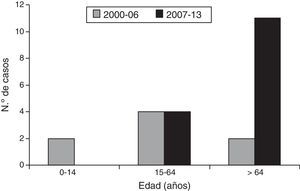
Cumplieron los criterios de inclusión en el estudio 23 pacientes, 13 varones y 10 mujeres. La mediana de edad fue de 65 años (rango intercuartílico: 48-80 años). Hubo 21 adultos y 2 niños (ambos de 2 años de edad). En el periodo 2000-2013, la incidencia de la IPTB invasiva por S. pyogenes adquirida en la comunidad fue de 0,44 casos (intervalo de confianza del 95% [IC 95%]: 0,29-0,65) por 105 habitantes/año (hab/año). Por grandes grupos de edad, la incidencia (casos por 105 hab/año) fue de 1,41 (IC 95%: 0,78-2,34) en mayores de 64 años, 0,23 (IC 95%: 0,11-0,44) en personas de 15-64 años, y 0,25 (IC 95%: 0,04-0,82) en menores de 15 años. La incidencia de la enfermedad (casos por 105 hab/año) fue de 0,33 (IC 95%: 0,16-0,64) en 2000-2006, y de 0,53 (IC 95%: 0,31-0,86) en 2007-2013. La edad de los pacientes aumentó durante el periodo de estudio (edad mediana de 44 años en 2000-2006 frente a 73 en 2007-2013; p=0,045, Mann-Whitney; fig. 1). La incidencia de la enfermedad (casos por 105 hab/año) en mayores de 64 años de edad fue de 0,48 (IC 95%: 0,08-1,57) en 2000-2006, y de 2,18 (IC 95%: 1,14-3,78) en 2007-2013. La probable puerta de entrada de la infección fue una úlcera crónica en 6 casos (6 mujeres), un traumatismo en 6 casos (5 varones y una mujer), una inyección de droga por vía parenteral en 2 casos, y las lesiones de la varicela en los 2 niños. Hubo 14 casos de celulitis con bacteriemia y 9 casos de fascitis necrosante. Dos pacientes fallecieron. Todas las cepas de S. pyogenes fueron sensibles a penicilina, cefotaxima y vancomicina. Once (48%) de las 23 cepas fueron resistentes a eritromicina, de las cuales 10 fueron también resistentes a clindamicina (fenotipo MLSB) y una fue sensible (fenotipo M).
En nuestro estudio, la incidencia de las IPTB invasivas por S. pyogenes de adquisición comunitaria fue mayor en personas de edad avanzada (más de 64 años), y aumentó durante el periodo de estudio en este grupo de población. De mantenerse esta tendencia, podría tener importantes consecuencias en la epidemiología de esta enfermedad, dado el previsible aumento de la población de edad avanzada. Los casos en niños fueron potencialmente prevenibles mediante la vacunación frente a la varicela. La frecuencia de resistencia a eritromicina fue muy elevada, y mayor que la observada en estudios españoles anteriores sobre cepas invasivas5,6 o de origen diverso7–10. Esta resistencia fue predominantemente de fenotipo MLSB. Otros estudios españoles han mostrado una tendencia al incremento de la frecuencia del fenotipo MLSB en cepas resistentes a macrólidos7,8, y una mayor frecuencia de ese fenotipo en cepas invasivas10. Dada la elevada resistencia a macrólidos y clindamicina, en nuestro medio no es recomendable la monoterapia empírica de las IPTB por S. pyogenes con estos antibióticos, especialmente en infecciones graves.