Introducción
El término prostatitis comprende un amplio espectro de síntomas inespecíficos del tracto genitourinario inferior caracterizados fundamentalmente por dolor perineal o genital, síntomas miccionales como disuria o polaquiuria y disfunción sexual en sus diversas manifestaciones. Si a esta clínica ambigua le añadimos una prevalencia elevada, mecanismos fisiopatológicos parcialmente desconocidos, técnicas diagnósticas complejas y estrategias de tratamiento a menudo frustrantes, tendremos servida una problemática urológica de primera magnitud. Es por esta razón que comités de consenso internacional intentan definir cada vez con mayor precisión los límites de este síndrome, así como relacionar cada una de las entidades nosológicas presuntamente implicadas y expandir los criterios de inclusión a otras patologías, como por ejemplo la cistitis intersticial del varón o las disfunciones neuromusculares del suelo pélvico.
Prevalencia
La prostatitis constituye la infección urinaria parenquimatosa más habitual en el varón entre la segunda y cuarta décadas de la vida. Tan sólo en Estados Unidos genera alrededor de 2 millones de consultas médicas por año 1. Su prevalencia resulta difícil de estimar debido a las propias limitaciones de los métodos diagnósticos y a su confusión con el resto de patología prostática. Es por ello que Nickel et al 2, basándose en los índices de síntomas de prostatitis crónica del National Institutes of Health (NIH) de Estados Unidos, proponen que la presencia de dolor perineal espontáneo y con la eyaculación que propicie una puntuación de 4 o más en la escala de dolor de la Asociación Americana de Urología (AUA) puede ayudar a distinguir entre varones con prostatitis frente a los que presentan síntomas sugestivos de hiperplasia benigna. Datos epidemiológicos de Norteamérica, Europa y Asia sugieren que del 2 al 10% de los adultos presentan síntomas compatibles con prostatitis crónica en algún momento de su vida, aunque otros estudios advierten que esta patología podría asociarse o confundirse con la hiperplasia prostática y el cáncer de próstata 3-5. Estratificada por edad, la prostatitis se identifica en el 11% en sujetos menores de 50 años y en el 8,5% de los mayores de esa edad 2. En estudios de prevalencia, circunscritos a 30.000 profesionales de la salud de entre 40 y 75 años, las cifras se sitúan en el 16% 6, ligeramente superiores al 10% de la prevalencia global de síntomas compatibles con prostatitis 7 o al 14% de la estimación de prostatitis en algunos países europeos 8. En nuestra experiencia, la prostatitis crónica bacteriana representa menos del 20% de todas las prostatitis crónicas.
Tomando en consideración que clínicamente existen varios síndromes prostáticos, Drach et al 9 clasificaron esta entidad, hace más de 20 años, en prostatitis aguda bacteriana, prostatitis crónica bacteriana, prostatitis crónica no bacteriana y prostatodinia. Sin embargo, los límites entre estos procesos seguían siendo confusos, por lo que recientemente el NIH estadounidense ha propuesto una nueva clasificación 10 en prostatitis aguda, prostatitis crónica bacteriana, síndrome de dolor pelviano crónico inflamatorio o no inflamatorio, y prostatitis inflamatoria asintomática (tabla 1). Es de prever que en el futuro se definan de una manera aún más precisa, pues nuevos trabajos cuestionan ya la validez de estas definiciones 11.
Patogenia
En la prostatitis aguda existe una verdadera infección parenquimatosa aguda de la glándula prostática, generalmente por uropatógenos habituales, que si se deja evolucionar sin tratamiento puede provocar una diseminación bacteriana, e incluso una sepsis de origen urinario o un absceso prostático que pongan en peligro la vida del paciente.
En cambio, en las prostatitis crónicas se han barajado diferentes hipótesis acerca de su etiopatogenia:
Teoría obstructiva: el origen del dolor y los síntomas irritativos u obstructivos estaría en una disfunción miccional por estenosis uretral, disinergia esfinteriana u obstrucción del cuello vesical 12,13.
Teoría del reflujo intraductal: una micción turbulenta de alta presión produciría un reflujo de orina al interior de la glándula prostática 14. Esta orina, al alcanzar por reflujo los conductos y glándulas prostáticas, induciría una respuesta inflamatoria y, con ello, una prostatitis abacteriana. Persson y Ronquist 15 demuestran altas concentraciones de uratos y creatinina en la propia secreción prostática.
Teoría infecciosa: la abundante flora uretral normal, rica en microorganismos grampositivos (Staphylococcus epidermidis, Corynebacterium spp., Streptococcus spp., Streptococcus grupo D, etc.), bacterias gramnegativas (básicamente Enterobacteriaceae), Mycoplasma hominis, Ureaplasma urealyticum, Chlamydia trachomatis y hongos, origina problemas a la hora de discernir su auténtico papel patógeno cuando son aislados en los medios de cultivo. Por otro lado, la anatomía de la próstata y el asiento en ella de la infección es otro factor peculiar a la hora de enjuiciar las posibilidades diagnósticas. McNeal 16 demostró que es en la zona periférica de la próstata verdadera donde con mayor frecuencia asienta la inflamación, ya que los conductos que proceden de ella desembocan en el veru montanum o sus proximidades, por lo que, en la eyaculación, es más fácil que los microorganismos existentes en la uretra penetren en esos conductos. La prostatitis se produciría así, fundamentalmente, por vía canalicular ascendente o retrógrada, salvo algunas formas infrecuentes en las que los microorganismos alcanzarían la próstata por vía hematógena (Mycobacterium tuberculosis, Candida, virus, etc.). Una vez las bacterias penetran en los conductos y glándulas prostáticas, se multiplican rápidamente e inducen una respuesta del organismo con infiltración de células inflamatorias. Mientras que las bacterias plantónicas, en estado libre, son fácilmente eliminadas por las defensas naturales con la ayuda de los antimicrobianos, las microcolonias envueltas en películas biológicas se acantonarían y producirían estímulos antigénicos pequeños pero repetidos responsables de la inflamación crónica 17.
Teoría autoinmune: los estímulos antigénicos, ya sea microbianos o por presencia de orina por reflujo, determinarían una respuesta del sistema inmunológico humoral y celular 18 así como el aumento de citocinas de respuesta inflamatoria como la interleucina 1b y el factor de necrosis tumora alfa 19.
Teoría de la disfunción neuromuscular: el síndrome de dolor pelviano crónico también se ha relacionado con el estrés y con diversas alteraciones psicológicas, especialmente ansiedad y tensión emocional. Sería una forma de enfermedad psicosomática que provocaría una alteración funcional neuromuscular pélvica, con el consiguiente incremento de la presión uretral proximal que, además, facilitaría el reflujo de orina hacia las glándulas prostáticas 20. El cuadro clínico doloroso, miccional y sexual del síndrome de dolor pelviano crónico resulta, además, extraordinariamente similar al de la cistitis intersticial en las mujeres, lo que apuntaría a una neurofisiopatología común 21. Asimismo se ha demostrado la asociación de dolor pelviano o prostático y la disfunción del suelo pélvico, lo que indicaría un mecanismo etiopatogénico compartido en relación con la inervación pelviana 22,23. Otro hecho que reforzaría esta teoría es la demostración de una alteración de la sensibilidad al calor/dolor en la zona perineal que originaría respuestas dolorosas desproporcionadamente elevadas a estos estímulos y que explicaría las dificultades que implica el tratamiento de estos síndromes dolorosos 24.
Teoría venosa: relacionaría las prostatitis crónicas con la llamada enfermedad pélvica venosa, que englobaría las hemorroides y el varicocele y en donde una disfunción del retorno venoso del plexo pelviano sería la responsable de las manifestaciones en el área prostática 25.
Sintomatología
En el caso de los síndromes crónicos de prostatitis nos encontramos que unas veces los síntomas son escasos o inexistentes y sólo comportan alteraciones en el semen que condicionan infertilidad. En otras ocasiones predominan las manifestaciones sexuales, como la pérdida total o parcial de la erección, la eyaculación dolorosa, la eyaculación precoz o la hemospermia 26. Pero lo más habitual es la existencia de dolor pelviano y síntomas urinarios. El dolor es referido a áreas dispares: suprapúbico, perineal, lumbosacro, escrotal, peneano, cara interna de los muslos. Los trastornos urinarios más frecuentes son obstructivos (dificultad de inicio miccional, calibre disminuido, residuo posmiccional e incluso retención aguda de orina) o irritativos (imperiosidad, polaquiuria tanto diurna como nocturna, micción dolorosa o tenesmo). Por último, en caso de prostatitis crónica los síntomas duran por lo menos 3 meses y, dada la similitud con la clínica y el proceso patológico de la hiperplasia benigna de próstata, en ocasiones se hace difícil distinguir entre estas dos entidades. En cambio, la forma aguda de prostatitis presenta características muy bien definidas, con fiebre, mal estado general, disuria, dolor perineal espontáneo o con la micción y, en ocasiones, retención aguda de orina 27.
Diagnóstico
Exploración física
El tacto rectal sólo es significativo en la infección aguda, donde la próstata, aumentada de tamaño, es muy sensible a la palpación, con dolor y un vivo reflejo miccional siempre presentes. El simple tacto puede ocasionar la emisión por el meato uretral de un exudado purulento. Por el contrario, en las restantes situaciones el tacto es anodino y meramente orientador: aumento mínimo o moderado de tamaño o sensibilidad.
Cultivo fraccionado
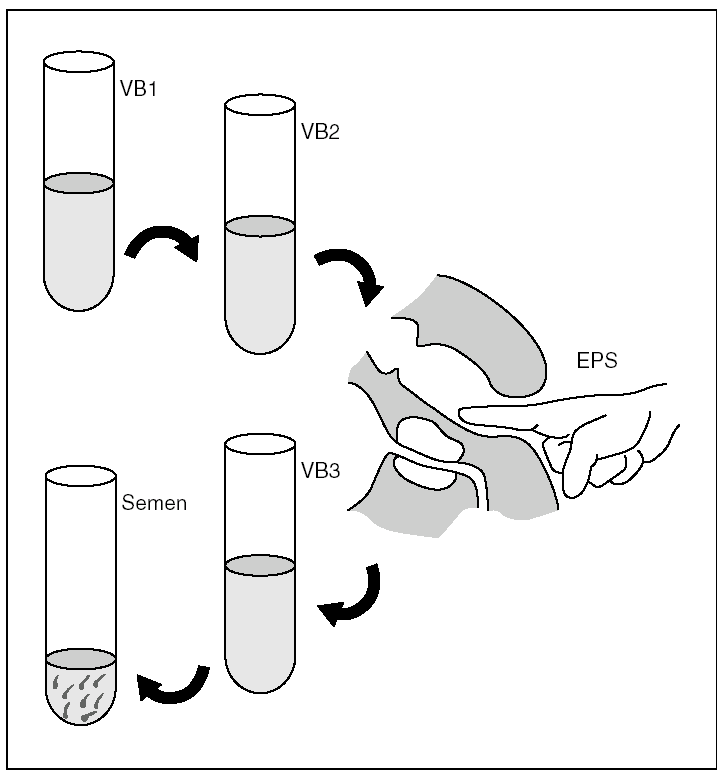
Las restricciones de nuestra metodología diagnóstica complementaria radican en 2 pilares principales: riqueza de la flora microbiana uretral y peculiaridades anatómicas de la próstata. El cultivo fraccionado, descrito en 1968 por Meares y Stamey 28, es el método más utilizado en el diagnóstico de las prostatitis y también el más fidedigno (fig. 1). Se basa en la obtención por separado de diferentes especímenes de orina y secreciones prostáticas. Recientes estudios confirman la superior sensibilidad de las fracciones EPS (secreción prostática posmasaje) y VB3 (orina posmasaje) frente a las VB1 (orina inicial) y VB2 (orina media) 29. Sin embargo, no cabe duda de que esta prueba diagnóstica es laboriosa y desanima a muchos urólogos, que acaban prefiriendo métodos más rápidos de diagnóstico. De hecho, una reciente encuesta sobre la difusión del método de los 4 vasos demostraba que la mayoría de los profesionales basaba el diagnóstico de prostatitis en tan sólo 2 de las mediciones, bien las fracciones VB2 y VB3 o las VB2 y EPS 30. Para Nickel 31, con la utilización de las fracciones VB1 y VB3 se obtendrían, en el 91% de los pacientes, resultados microbiológicos similares a los del método tradicional.
Figura 1. Test de Meares y Stamey para el diagnóstico de la prostatitis crónica bacteriana. EPS: secreción prostática; VB1: orina inicial; VB2: orina media; VB3: orina posmasaje. Diagnóstico: Si el recuento de unidades formadoras de colonias (UFC) en VB3 o EPS es 10 veces superior a VB2.
La positividad del cultivo de secreción prostática o de orina posmasaje es definitoria de infección prostática bacteriana, mientras que su negatividad puede representar un diagnóstico de prostatitis no bacteriana o, por el contrario, ser una falacia diagnóstica. Esta consideración obliga a ser repetitivos en nuestra metodología o bien a recurrir a otro tipo de determinaciones que la complementen y cubran sus posibles errores diagnósticos.
Cultivo de semen
Mobley 32 fue el primero en llamar la atención sobre la utilidad del cultivo de semen en el diagnóstico de las prostatitis cuando se realiza en combinación con los cultivos fraccionados de orina. Estudios posteriores confirman estos resultados 33. El semen, con un 30% de origen prostático, es un medio idóneo para evaluar la capacidad funcional de esta glándula así como las alteraciones de la misma. Sin embargo, la demostración en más del 50% de varones sanos de microorganismos en el cultivo de semen indica que esta prueba es ineficaz cuando se utiliza aisladamente. El cultivo de semen precisa ser incorporado dentro de la metódica de cultivos fraccionados, para evitar así los falsos resultados atribuibles a contaminación de la muestra. Con el cultivo de la primera orina y del semen se obtiene el mismo resultado microbiológico que con los 4 vasos en el 86,3% de los pacientes 34.
La prostatitis bacteriana crónica se caracteriza por la presencia en la secreción prostática, en la orina posmasaje o en el semen de una o más bacterias gramnegativas que no crecen en los cultivos de las fracciones inicial o media, o que presentan recuentos superiores, al menos, en una fracción logarítmica. Con estas consideraciones cuantitativas el papel de las bacterias gramnegativas es uniformemente aceptado (las más habituales son Escherichia coli, Klebsiella pneumoniae y Proteus spp.). No sucede lo mismo con las grampositivas, pues cuando acompañan a bacterias gramnegativas, son éstas las que orientan la elección del antimicrobiano, sin atribuir en principio valor patogénico a las grampositivas. En la práctica habitual, para considerarlas significativas se precisa la repetición del mismo resultado en otro estudio fraccionado, sin que medie tratamiento. En la actualidad, con las nuevas herramientas diagnósticas se aíslan especies de Staphylococcus coagulasa-negativo y bacterias coryneformes en cultivos fraccionados mediante técnicas de biología molecular y cultivos especiales, planteando la posibilidad de que tanto aquéllos como otros patógenos menos conocidos puedan ser plenamente responsables de estas infecciones; sin embargo, no se descarta la posibilidad de que se trate de contaminaciones de la técnica de la proteína C reactiva (PCR) 35. Del mismo modo, otros estudios que utilizan parámetros de estrés oxidativo coinciden en señalar a los grampositivos como posibles causantes de patología prostática 36.
Cuando, ante la sospecha clínica de prostatitis crónica, el cultivo fraccionado es negativo, puede corresponder a un falso resultado o a una de las formas restantes en función de la presencia (prostatitis crónica abacteriana o tipo IIIa) o ausencia (síndrome doloroso pelviano o tipo IIIb) de leucocitos en el semen, en la secreción prostática y en la orina posmasaje. En la prostatitis abacteriana crónica se considera la posibilidad de atribuir su etiología a la presencia de Mycoplasma (especialmente U. urealyticum) y Chlamydia 37. Sin embargo, los resultados son dispares, sobre todo en lo referente a Chlamydia, ya que no hay ningún test serológico que aisladamente sea confirmativo. En nuestra experiencia, con más de 1.500 estudios efectuados con medios adecuados para ambos microorganismos, no hemos diagnosticado ningún caso de prostatitis por Chlamydia y sólo un 11,8% de prostatitis por Mycoplasma 33. Cuando se buscan estos microorganismos, dado su aislamiento en la uretra normal, es útil incluir dentro del estudio fraccionado una toma previa con torunda (introducida hasta la fosa navicular) de la secreción uretral, aunque consideramos que todavía no existe una base científica suficiente que avale la especificidad de tales determinaciones 38.
Si comparamos el rendimiento del nuevo criterio diagnóstico consistente en la detección de leucocitos en las fracciones EPS, en la orina posmasaje y en el semen frente al antiguo criterio del estudio de la EPS, encontramos que el porcentaje de diagnóstico se incrementa desde el 28% de la prostatitis crónica no bacteriana en el modo antiguo al 52% del síndrome de prostatitis crónica/síndrome de dolor pelviano 39. Sin embargo, comienzan a aparecer estudios que cuestionan el papel predominante de los leucocitos en este diagnóstico, habida cuenta de que su presencia se demuestra también en varones sanos 40,41.
Citología exfoliativa prostática
La infección intraprostática provoca una reacción inflamatoria intensa, tanto en el interior de las glándulas afectadas como alrededor de las mismas, detectable mediante estudios citológicos de la secreción prostática, de la orina posmasaje y del semen con reconocimiento de polimorfonucleares, histiocitos, macrófagos, linfocitos y células plasmáticas. Sin embargo, esta técnica plantea algunos problemas todavía no resueltos. El principal es la falta de estandarización del procedimiento de procesado y lectura de la muestra, así como discrepancias en el punto de corte. La tendencia actual se orienta a la utilización de la cámara de recuento, con un volumen homogéneo de muestra, cuantificación de leucocitos por microlitro y el uso de microscopios de contraste de fase con aumento de 400×. En cuanto al punto de corte, recientemente se ha propuesto, aunque está pendiente de consenso internacional, que podría ser de 100, 500 y 1.000 leucocitos/μl para VB3, EPS y semen, respectivamente 42.
Ecografía
En las prostatitis aparecen distintos signos ecográficos aunque, desgraciadamente, no son exclusivos de ellas y, por ende, no atribuibles a cada tipo de prostatitis; incluso no son suficientes, por sí solos, para establecer el diagnóstico de la enfermedad. Los cambios ecográficos observados son: aumento de tamaño de la próstata, asimetría de los lóbulos prostáticos, incremento del diámetro de los plexos venosos periprostáticos, nódulos hiperecogénicos en la próstata externa, evidencia de litiasis intraprostática, presencia de halos hipoecoicos periuretrales o calcificaciones entre la zona transicional y la cápsula 43.
Estudio bioquímico
La determinación de distintas sustancias secretadas por la próstata es útil en el conocimiento de su funcionamiento y, por ello, un parámetro válido en la evaluación de la prostatitis, principalmente la cuantificación en plasma seminal de fosfatasa ácida, ácido cítrico y cinc. Sin embargo, esta valoración bioquímica se ve limitada por la dependencia hormonal de la secreción prostática y por el número importante de falsos resultados negativos. El antígeno prostático específico (PSA) total en sangre aumenta en la prostatitis aguda y se normaliza con su resolución. Por el contrario, en las restantes categorías de prostatitis sólo resulta anormal en el 6-15% de los casos 44. Sin embargo, la presencia de valores altos mantenidos de PSA tras un episodio de prostatitis crónica obliga siempre a descartar un cáncer de próstata 45.
Respuesta inmune
Su aplicación clínica es todavía escasa, aunque es posible que en el futuro la detección de citocinas mediadas por respuesta inmunológica inflamatoria pueda ser una útil herramienta diagnóstica 19,46.
Biopsia prostática
En un estudio de 97 pacientes diagnosticados de prostatitis crónica/síndrome doloroso pelviano crónico se demostró que sólo el 5% presentaba, en la biopsia prostática, signos de inflamación moderada o intensa 47. A todo ello se une, además, que el cultivo del cilindro del tejido es susceptible de fácil contaminación, por lo que esta técnica, en principio, no se utiliza en el diagnóstico de prostatitis, aunque con el auge de las biopsias prostáticas en pacientes con PSA incrementado es frecuente encontrar prostatitis tipo IV (NIH) asintomáticas en gran número de biopsias 48.
Estudio urodinámico
En pacientes con sospecha clínica más cultivos fraccionados y citología negativos, el único diagnóstico posible es el de síndrome de dolor pelviano crónico no inflamatorio. En estos casos, la sintomatología es la resultante de una alteración funcional de la vejiga, de la uretra o de la musculatura del suelo pélvico, ya sea aisladamente o interrelacionada. Sería la traducción masculina de un cuadro psicosomático similar al del síndrome uretral en la mujer. Los hallazgos urodinámicos (cistomanometría, perfil uretral y electromiografía perineal) son superponibles: incremento de la presión uretral máxima de cierre, disminución del flujo miccional con aumento del tiempo de micción y disinergia detrusor-esfínter 49.
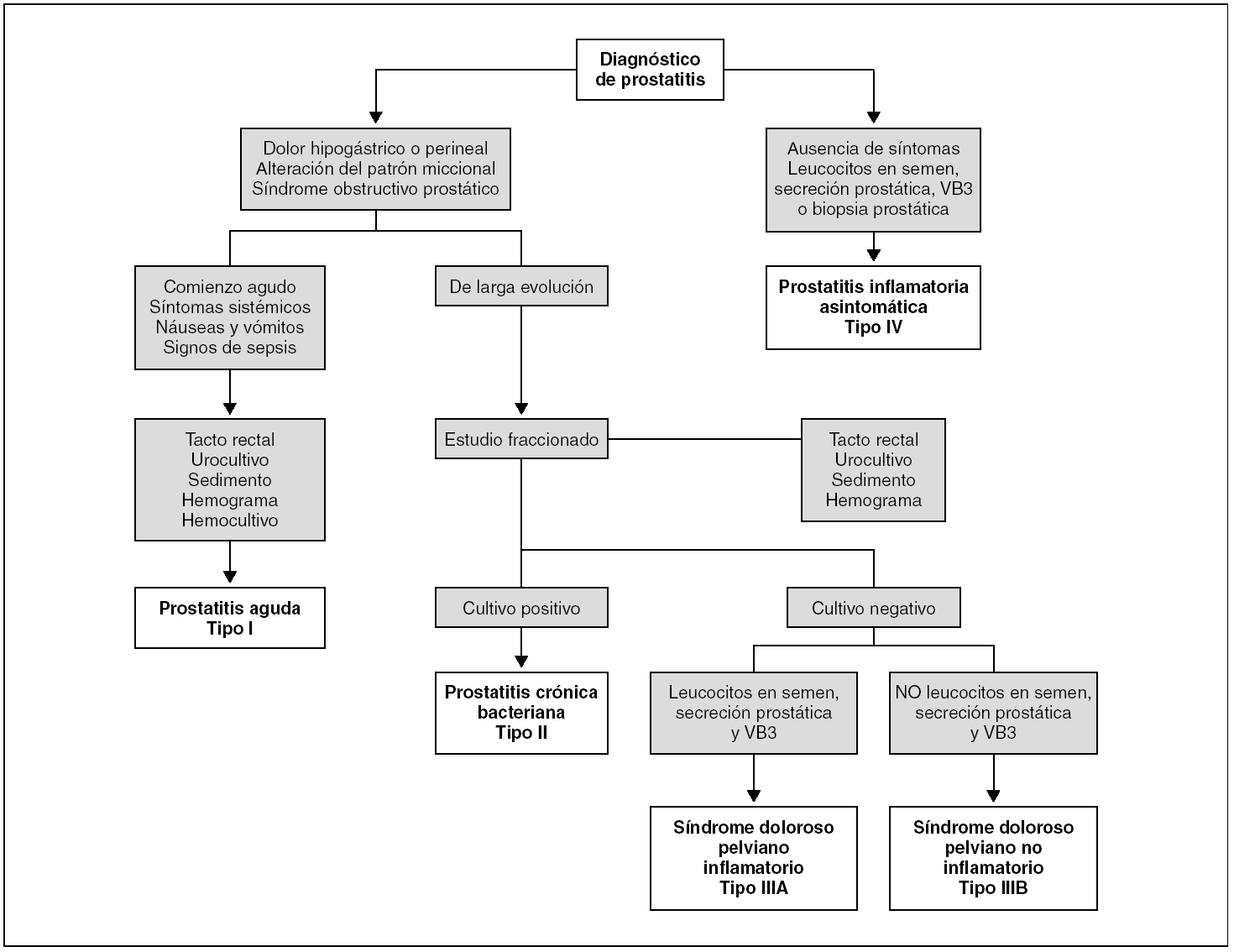
De este análisis de los diferentes métodos diagnósticos se desprende que el estudio microbiológico fraccionado, al menos con las determinaciones VB3, semen y EPS, así como la citología, son básicos. La ecografía es complementaria. Ante la negatividad de los 2 primeros debe recurrirse a la urodinámica. En un medio de atención primaria el diagnóstico requiere, en caso de prostatitis bacteriana tipos I y II, historia clínica, exploración y urocultivos de localización. En caso de prostatitis crónica se precisa además puntuación de síntomas, flujometría, citología urinaria y orina residual. Son opcionales e individualizados en cada caso el análisis de semen, la muestra uretral con torunda, la urodinámica, la cistoscopia, el PSA y la ecografía 50,51. Por último, el estudio inmunológico sigue siendo una vía abierta a la investigación, y el inmediato futuro definirá exactamente su posición (fig. 2).
Figura 2. Algoritmo diagnóstico de las prostatitis. VB3: orina posmasaje.
Tratamiento
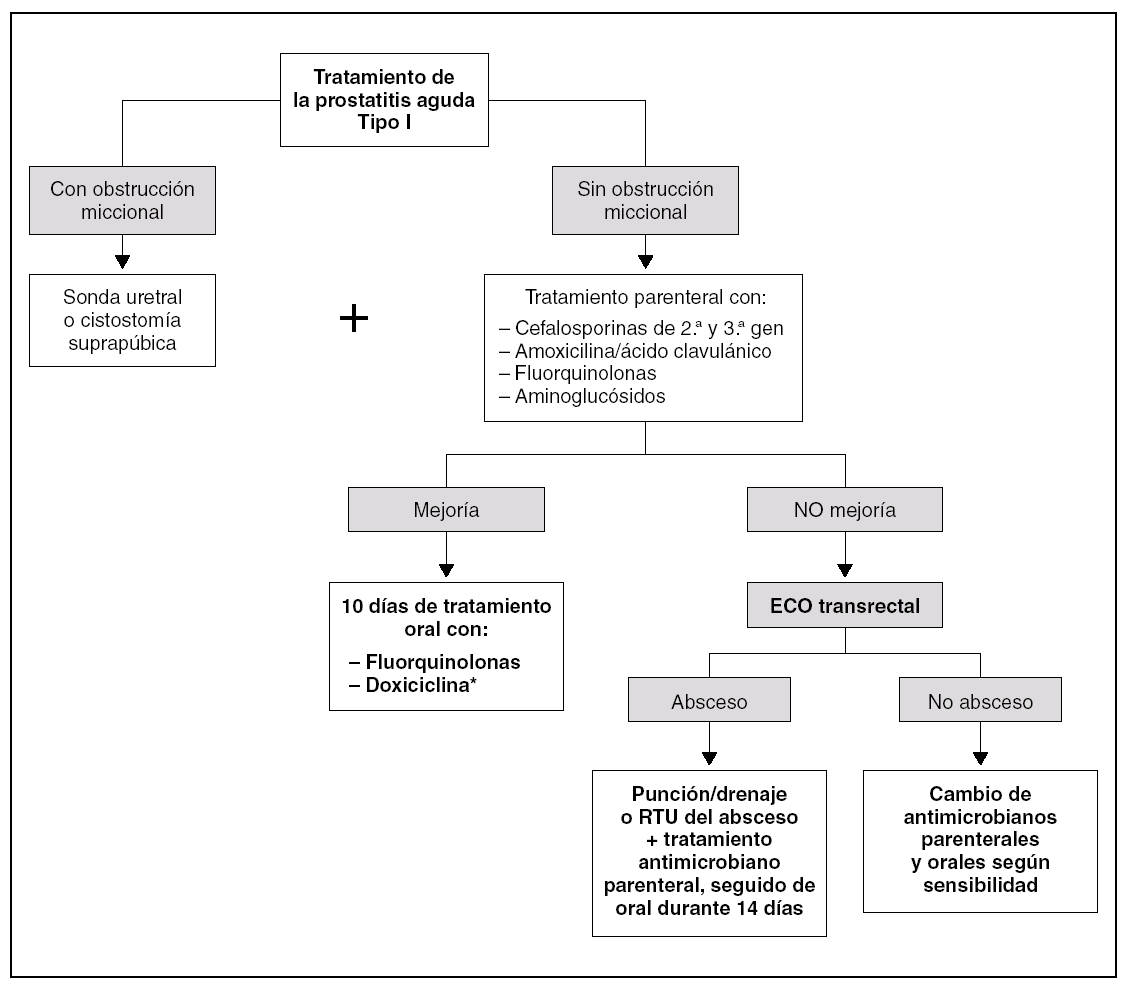
La prostatitis aguda (categoría I/NIH) es un cuadro infectivo grave que exige un inmediato tratamiento antimicrobiano una vez recogida para cultivo la orina y, si lo hay, un exudado uretral (que debe fluir espontáneamente). Es preferible un antibiótico bactericida, adecuado para gramnegativos, con altas concentraciones en suero, buena difusión tisular y administrable inicialmente por vía parenteral. La ausencia de mejoría del cuadro de prostatitis aguda debe advertirnos de la posibilidad de una infección micótica o de un absceso prostático 52. La duración del tratamiento será de 10-14 días, aunque algunos autores aconsejan prolongarlo a 4 semanas (fig. 3).
Figura 3. Algoritmo terapéutico de la prostatitis aguda bacteriana. *Dadas las elevadas tasas de resistencia de las enterobacterias a las tetraciclinas, para su utilización debe disponerse de antibiograma. RTU: resección transversal prostática.
En la prostatitis bacteriana crónica (categoría II/NIH) los antimicrobianos deben ser capaces de alcanzar por completo el interior de la glándula, y para ello deben cumplir una serie de requisitos tales como liposolubilidad, baja unión proteica, elevada pKa o constante de ionización y gradiente ácido de pH. Difunden adecuadamente al líquido prostático el trimetoprim, la doxiciclina, la minociclina, el ácido pipemídico, las fluoroquinolonas, la fosfomicina, el aztreonam y la ceftriaxona 28,53-55.
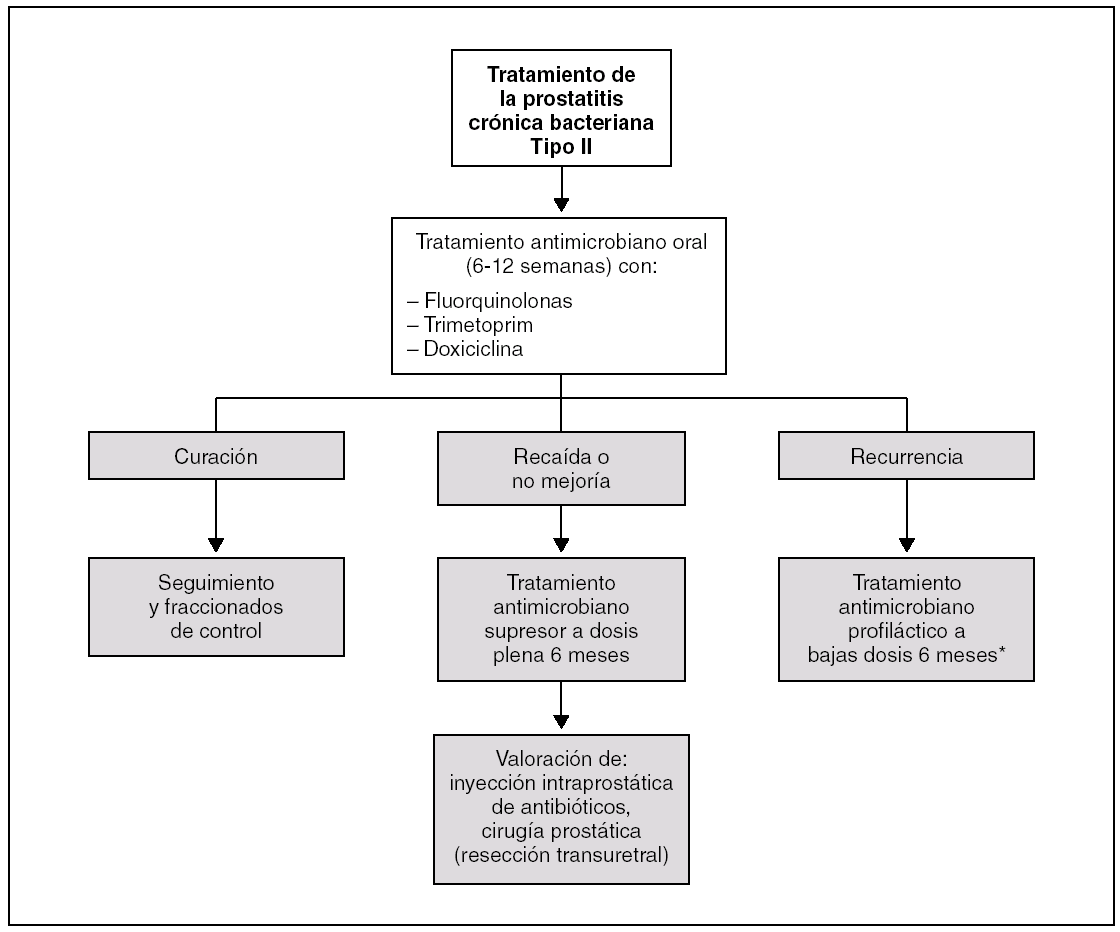
Los ciclos de tratamiento son de 6-12 semanas, con control microbiológico fraccionado una semana después. Si éste es negativo, se repite 4 semanas más tarde, y si continúa la negatividad, con curación o mejoría clínica, cada 3 meses, hasta completar un año de seguimiento. Con esta sistemática se logra el 50-60% de curaciones. En los casos inicialmente refractarios al tratamiento se utiliza una terapia antimicrobiana supresora durante un lapso de tiempo más prolongado (6 meses) unido a eyaculaciones frecuentes. Otra opción terapéutica, que en principio obviaría los problemas ligados a la difusión, es la administración intraprostática por punción de antibióticos, que se facilita mediante el uso de ecografía para seleccionar el lugar de la próstata externa donde colocar la aguja. De esta forma es posible utilizar cualquier antimicrobiano, que teóricamente alcanzará elevadas concentraciones en el parénquima prostático, aunque no puede asegurarse la difusión uniforme del mismo a todo el tejido prostático. Este procedimiento queda exclusivamente reservado para pacientes seleccionados o ante el fracaso de la terapia oral 56,57. En casos especialmente rebeldes al tratamiento, la cirugía exerética de la glándula podría ser el último paso terapéutico (fig. 4).
Figura 4. Tratamiento de la prostatitis crónica bacteriana. *1 comprimido de cotrimoxazol: 250 mg de ciprofloxacino y 200 mg de ofloxacino.
El síndrome doloroso pelviano (antiguas prostatitis bacterianas crónicas) comprende un 48% de pacientes en la categoría IIIA, un 38% en la IIIB y un 14% restante en la II. Cabe destacar que, aunque la mayoría presentan anticuerpos negativos, experimentaron una marcada mejoría tras un tratamiento de 12 semanas con ofloxacino, por lo que se considera que esta división diagnóstica no predice fehacientemente la respuesta antibiótica en este grupo de pacientes sin cultivos significativos 58. Es por ello que mientras algunos autores aconsejan la utilización de antimicrobianos en la prostatitis crónica/síndrome de dolor pelviano crónico, estudios multicéntricos aleatorizados en los que se utilizaron antimicrobianos tales como el levofloxacino frente a placebo durante 6 semanas no mostraron diferencias significativas entre ambos grupos, poniendo en tela de juicio el valor de estos tratamientos empíricos 59.
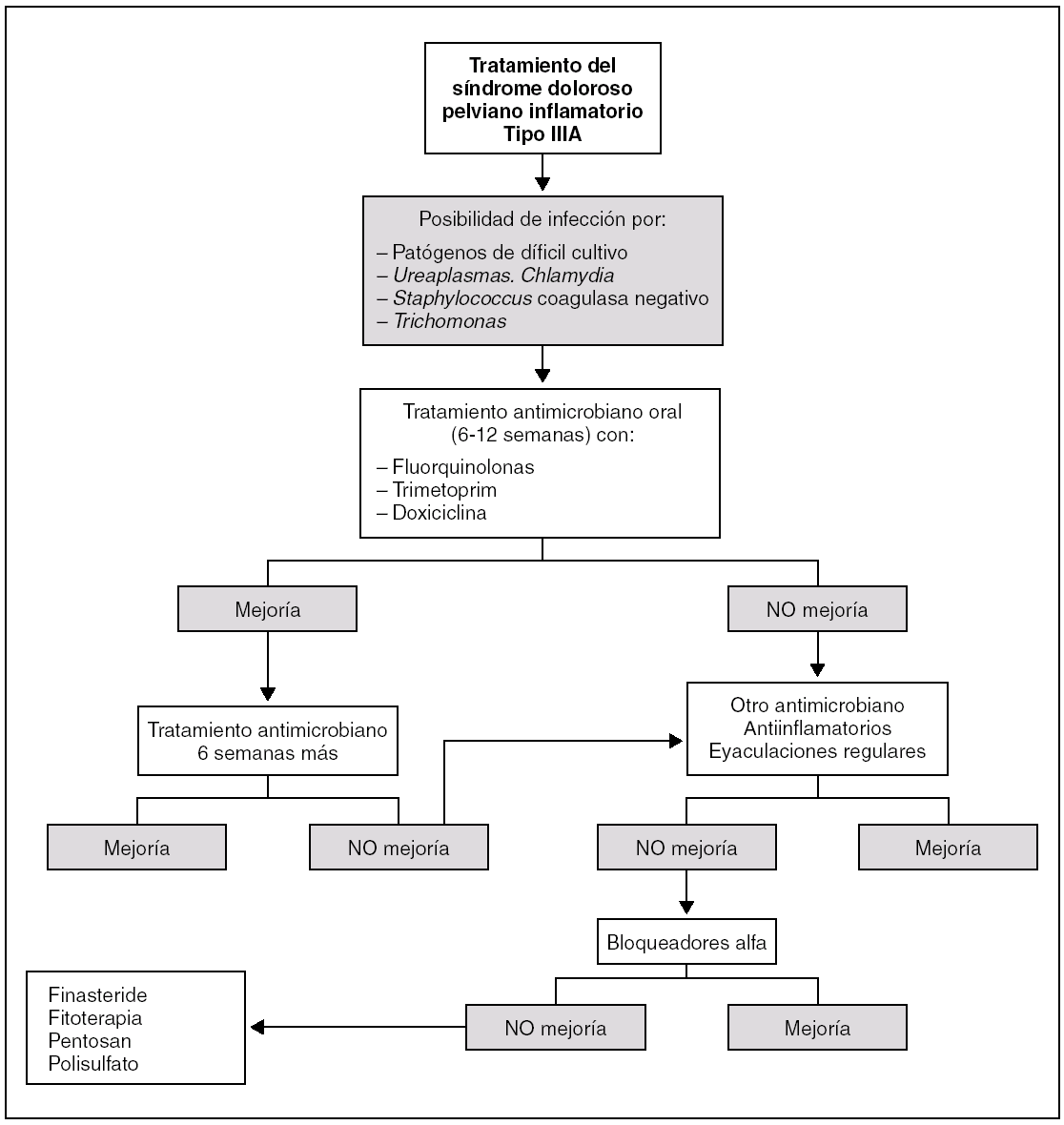
En la subcategoría IIIa o síndrome de dolor pelviano crónico inflamatorio se pautan tandas de antimicrobianos de modo empírico con recomendación de eyaculaciones frecuentes. También son aconsejables los bloqueadores alfa (como la fenoxibenzamina, la alfuzosina, la terazosina o la tamsulosina), los antiinflamatorios (como la indometacina o los nuevos inhibidores COX-2), los inhibidores de la 5-a -reductasa (finasterida), el pentosanpolisulfato e, incluso, la termoterapia, que mediante el calor aplicado directamente a la próstata podría contribuir a la cicatrización de la inflamación crónica, mejorar la sintomatología por lesión de los plexos nerviosos prostáticos o ejercer un efecto bactericida in vitro 60-64 (fig. 5). Recientemente se ha publicado un estudio abierto, comparativo, aleatorizado y prospectivo de finasterida (5 mg/día) y palmitato de soja (325 mg/día) en el que el IPSS (cuestionario de síntomas del tracto urinario inferior) disminuyó de 24 a 18 sólo en el grupo de finasterida. Los dominios de calidad de vida y dolor fueron los que más mejoraron, mientras que los referidos a la calidad de la micción no mejoraron 65.
Figura 5. Tratamiento del síndrome doloroso pelviano crónico inflamatorio.
El uso de bloqueadores alfa se justifica en el síndrome de dolor pelviano crónico pero también en la prostatitis bacteriana y abacteriana en combinación con antimicrobianos, puesto que proporcionan una clara mejoría clínica, con especial énfasis en el IPSS y en los cuestionarios de calidad de vida, además de disminuir el índice de recidivas 66. Aunque con escaso refrendo en la bibliografía internacional, la fitoterapia con quercetina o polen de abeja ha mostrado en algún estudio ser una alternativa en caso de fracaso de la terapia convencional 67.
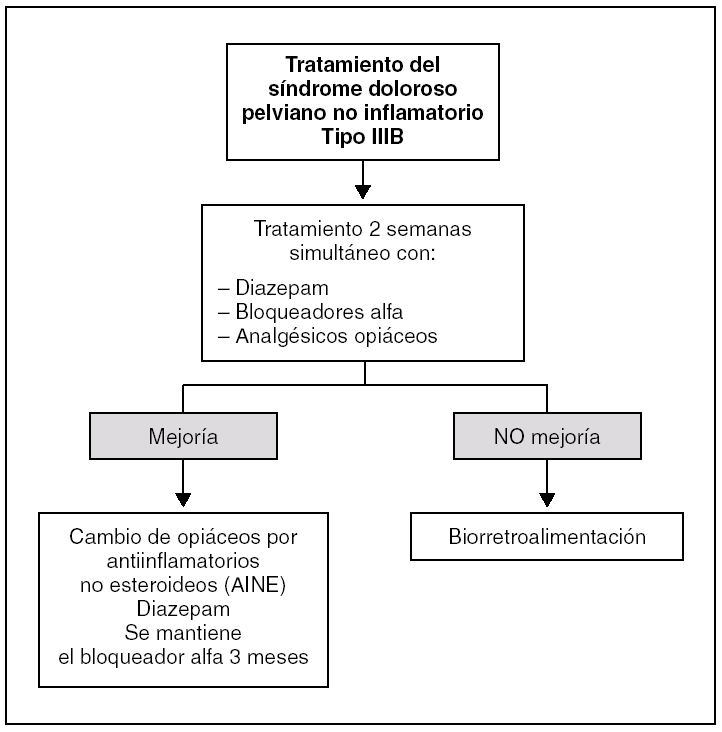
En la subcategoría IIIb, o síndrome de dolor pelviano crónico no inflamatorio, se recomienda probar, de modo secuencial, con bloqueadores alfa, analgésicos, relajantes musculares, técnicas de biorretroalimentación y cambios en el estilo de vida 68-70 (fig. 6).
Figura 6. Tratamiento del síndrome doloroso pelviano crónico no inflamatorio.
En la categoría IV, o prostatitis asintomática inflamatoria, no se recomienda tratamiento alguno excepto en casos de PSA elevado o infertilidad 10.
En resumen, además de la utilización de antimicrobianos, y aunque la obstrucción del cuello vesical es una complicación infrecuente del síndrome prostatitis, los fármacos que producen una apertura de la región de salida uretrovesical pueden contribuir a aliviar la sintomatología tanto obstructiva como irritativa de estos pacientes y a mejorar la deteriorada calidad de vida que presentan.
Otras prostatitis
Existe, por último, un grupo de prostatitis que por su escasa frecuencia no se contemplan en las clasificaciones tradicionales. Son las llamadas "otras prostatitis", y engloban microorganismos tan dispares como M. tuberculosis, parásitos y las prostatitis micóticas (blastomicosis, coccidioidomicosis, criptococosis, histoplasmosis o candidiasis) 71.
En nuestro medio, probablemente la etiología más frecuente corresponda a las prostatitis granulomatosas tuberculosas como resultado de una diseminación hematógena de la enfermedad en pacientes inmunodeprimidos o por instilación intravesical de bacilo de Calmette-Guérin (BCG) en el curso del tratamiento antineoplásico del tumor superficial de vejiga. Requieren tratamiento específico y en ocasiones drenaje quirúrgico en caso de abscesos 72.
En el contexto de infecciones sistémicas o en pacientes inmunodeprimidos se pueden diagnosticar, aunque con poca frecuencia, prostatitis micóticas. Suelen iniciarse con sintomatología obstructiva, fiebre, granulomas o hematuria. Su tratamiento con antifúngicos (anfotericina B, ketoconazol, fluconazol) o cirugía (resección transuretral prostática [RTU] o punción-evacuación) permite su adecuado control 73-75.
En cualquier caso, hay que tener presente que este tipo de prostatitis es de presentación excepcional, y sólo tras descartar las prostatitis tradicionales resulta sensato pensar en una infección prostática por estos microorganismos.
Correspondencia:
J.F. Jiménez-Cruz.
Servicio de Urología.
Hospital Universitario La Fe.
Avda. de Campanar, 21.46009 Valencia. España.