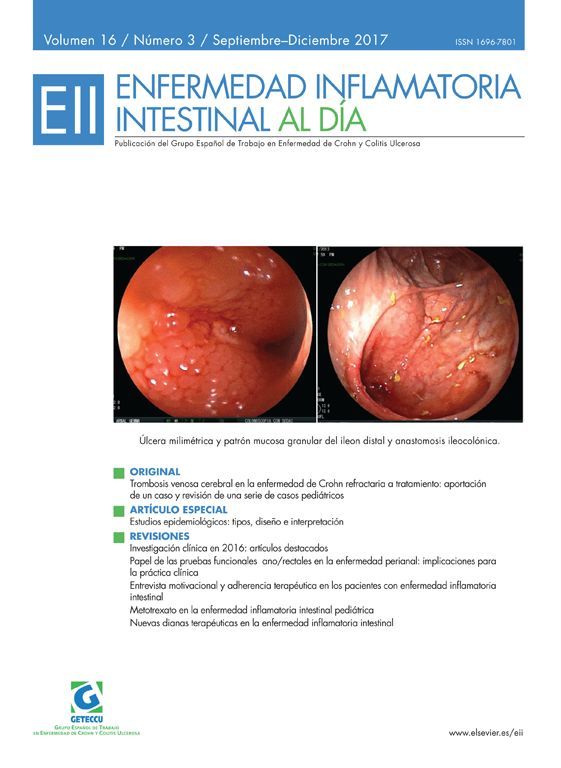
La falta de adhesión al tratamiento con 5-ASA es un factor predictivo significativo de recaída en colitis ulcerosa. Este estudio se ha realizado con el fin de investigar la percepción que tienen sobre la colitis ulcerosa los distintos profesionales sanitarios con los que trata el paciente en el transcurso de su enfermedad.
Material y métodosEl estudio se diseñó como una investigación cualitativa mediante grupos de discusión entre médicos de atención primaria (n=4), gastroenterólogos (n=4) y enfermeros de gastroenterología (n=4).
ResultadosEntre las posibles causas de incumplimiento terapéutico señaladas en este estudio se mencionaron la falta de concienciación del paciente al no tener síntomas, la mala comunicación, o bien afecciones psiquiátricas como la ansiedad y la depresión. Los tres colectivos profesionales opinaron que reducir el número de tomas diarias podría contribuir a una mayor adhesión terapéutica. Todos los profesionales que participaron en este estudio señalaron la falta de comunicación entre ellos, especialmente entre atención primaria y atención especializada, a pesar de ser conscientes de su relevancia.
ConclusiónLa falta de cumplimiento en CU es un problema complejo que puede implicar muchos factores, como la falta de concienciación ante la ausencia de síntomas, el temor a los efectos adversos y una mala comunicación médico-paciente. Se describieron como aspectos fundamentales que podrían mejorar la adhesión: simplificar el tratamiento a una toma diaria y fomentar la comunicación tanto con el paciente como entre los distintos niveles asistenciales.
Lack of adherence to treatment with 5-ASA is a significant predictor of relapse in ulcerative colitis (UC). This study was conducted in order to investigate the perception about ulcerative colitis that have the different health professionals who interact with the patient along the course of the disease.
Material and methodsThe study was designed as a qualitative research through focus groups among primary care physicians (n=4), gastroenterologists (n=4) and gastroenterology nurses (n=4).
ResultsAmong the potential reasons for poor adherence, this study identified: lack of awareness of the patient who has no symptoms, poor communication, and psychiatric conditions such as anxiety and depression. All professional groups thought that reducing the number of daily doses could contribute to greater adherence to therapy. All of them pointed out the lack of communication between them, especially between primary care physicians and specialized care, despite being aware of its relevance.
ConclusionThe lack of adherence in ulcerative colitis is a complex problem that can involve many factors, such as the lack of patient awareness in the absence of symptoms, the fear of side effects or a deficient physician-patient communication. This study described fundamental aspects that could improve adherence, such as simplifying treatment to once daily doses, or fostering communication not only with the patient, but between different levels of care as well.
El objetivo principal del tratamiento de la colitis ulcerosa (CU) es alcanzar y mantener la remisión, al tiempo que se previene la aparición de complicaciones1 y se normaliza la calidad de vida de los pacientes2. El ácido 5 aminosalicílico (5-ASA) supone una opción destacada como tratamiento de primera línea3,4, con una eficacia y un perfil de tolerabilidad bien establecidos5. Se postula que la administración constante de 5-ASA como mantenimiento podría ser clave para conseguir la estabilidad de la CU6.
Sin embargo, se ha descrito que tan solo el 40-60% de los pacientes de nuevo diagnóstico o con un curso prolongado de la enfermedad son completamente adherentes al tratamiento7–9. En particular, el cumplimiento del tratamiento con 5-ASA es bajo; hasta un 60% de los pacientes toman<70% de la medicación prescrita7,8. Se ha demostrado que la falta de adhesión al tratamiento con 5-ASA es un factor predictivo significativo de recaída. Así, en los pacientes con CU en remisión que no cumplieron con el tratamiento la probabilidad de experimentar una recidiva aumentó más de 5 veces respecto a aquellos que lo cumplieron10.
Mejorar la adhesión al tratamiento se ha convertido en uno de los principales retos para tratar de manera eficaz la CU11. Existen factores predictivos de un mal cumplimiento, como la prescripción de ≥3 dosis diarias o la falta de información, sobre los que se puede actuar12. El modelo moderno de cuidado médico del paciente con CU mediante equipos multidisciplinares desempeña un papel esencial en el control de estos factores.
Este estudio se ha realizado con el fin de investigar la percepción que tienen sobre la CU los distintos profesionales sanitarios con los que trata el paciente en el transcurso de su enfermedad (médicos de atención primaria, enfermería y gastroenterología). El objetivo ha consistido en reflejar sus puntos de vista en cuanto al tratamiento (fundamentalmente con 5-aminosalicilatos), la adhesión terapéutica y la satisfacción que consideran que tiene el paciente con CU en remisión.
Material y métodosEl estudio se diseñó como una investigación cualitativa mediante focus groups (grupos de discusión) entre médicos de atención primaria (AP) (n=4), gastroenterólogos (n=4) y enfermeros de gastroenterología (n=4).
Se celebraron 4 grupos de discusión, 3 individuales y uno mixto, en abril-mayo de 2015. Los grupos individuales constaron de 3 especialistas, y el mixto de un representante de cada especialidad que no hubiera asistido a ninguna de las reuniones anteriores. En todas las reuniones estuvieron representados perfiles profesionales distintos en cuanto a grupo de edad, sexo, experiencia, población de referencia y dedicación a la enfermedad inflamatoria intestinal (EII) para asegurar la mayor cobertura del paciente.
Los médicos de AP debían ser profesionales en activo con varios años de experiencia y tener adscritos a su consulta ≥2 pacientes con CU. Los enfermeros debían trabajar en atención directa a pacientes en consulta de gastroenterología; se dio prioridad a los que pertenecían a una unidad de EII. Los especialistas en gastroenterología debían trabajar en atención directa a pacientes y se dio prioridad a los que trabajaran en una consulta monográfica hospitalaria. Tanto los médicos de AP como los gastroenterólogos debían atender a pacientes con CU leve-moderada en fase de remisión, de los que al menos un 50% estuvieran tratados con 5-ASA.
Se recogió la experiencia individual de los participantes en cuanto a: 1) situación actual, manejo del tratamiento y seguimiento de la CU, 2) análisis de la relación médico-paciente-enfermería y estrategias de mejora del cumplimiento terapéutico y 3) análisis de la adhesión al tratamiento para CU leve-moderada en remisión.
El grupo estuvo dinamizado por un moderador, que utilizó una guía con 36 preguntas y solo hizo preguntas adicionales para asegurar que los expertos trataban el tema consultado. El contenido se grabó y se transcribió literalmente asegurando la confidencialidad de los datos.
ResultadosEn la tabla 1 se recogen las percepciones de cada grupo sobre las causas de la falta de adhesión del paciente con CU, así como los métodos empleados para detectarla. Las propuestas de mejora del cumplimiento terapéutico se detallan en la tabla 2.
Causas de la falta de adhesión en colitis ulcerosa y métodos utilizados para detectarla
| Posibles causas de incumplimiento | Detección | |
|---|---|---|
| Atención Primaria | • Paciente polimedicado • Paciente de edad avanzada | Recuento de recetas |
| Enfermería | • Falta de información sobre las consecuencias de abandonar el tratamiento • Paciente anciano o que vive solo • Colitis ulcerosa en remisión • Varón joven • Paciente con afección psiquiátrica | Escucha activa y entrevista |
| Gastroenterología | • Falta de concienciación cuando el paciente se siente bien • Colitis ulcerosa en remisión: ausencia de síntomas • Depresión, ansiedad • Cambio de hábitos del paciente • Vergüenza hacia determinados tratamientos como los enemas | Pregunta directa |
| Grupo mixto | • Mala comunicación médico-paciente • Colitis ulcerosa en remisión: falta de concienciación del paciente al no tener síntomas Depresión | |
Propuestas de mejora de la falta de adhesión en colitis ulcerosa
| Propuestas de mejora del cumplimiento terapéutico en colitis ulcerosa | |
|---|---|
| Atención Primaria | • Seleccionar bien la forma farmacéutica |
| Enfermería | • Reforzar la importancia de la adhesión en las consultas de seguimiento • Fomentar la comunicación con atención primaria y con el servicio de gastroenterología • Potenciar la comunicación especialista-paciente • Cambiar o alternar la vía de administración, así como variar la forma farmacéutica o el número de tomas • Favorecer tratamientos más cómodos • Facilitar que el paciente conozca los efectos adversos, los riesgos y los beneficios del tratamiento • Facilitar la ayuda psiquiátrica de aquellos pacientes que lo requieran • Seguir al paciente en remisión desde atención primaria en colaboración con enfermería |
| Gastroenterología | • Recibir apoyo de un servicio de enfermería bien formado que facilite las tareas de comunicación entre el médico y el paciente • Dedicar, desde el servicio de enfermería, más tiempo a los pacientes estables o con enfermedad leve • Fomentar la confianza médico-paciente Reducir el número de tomas diarias |
| Grupo mixto | • Aumentar el tiempo de consulta • Aumentar la comunicación entre los distintos niveles asistenciales • Favorecer la relación médico-paciente • Optar por la vía oral y con pocas tomas Tratar la depresión concomitante |
Los asistentes señalaron que el número de pacientes con EII que ven en consulta es muy reducido (unos 3 mensuales sobre un cupo de 1.400-1.750, lo cual no supera el 0,2% del total), por lo que no lo perciben como un grupo importante en términos de carga asistencial. Desconocían si existe un protocolo para pacientes con CU en AP, si bien conocían ciertas pautas, como realizar colonoscopias de forma periódica.
Se definió a los pacientes con CU en remisión como muy conscientes de su enfermedad y de los controles que tienen que llevar por sí mismos. Se ven muy poco en consulta de AP, a no ser que necesiten recetas, que presenten un brote fuerte o que se hayan pactado pruebas de control.
Los participantes coincidieron en destacar como principales aspectos en el tratamiento de la CU el control de los brotes y de los efectos secundarios de la medicación. Se indicó que sería más rentable cualquier protocolo de derivación más que de seguimiento pues, dado que son pocos pacientes, los especialistas están mejor capacitados para prescribir tratamientos más avanzados.
Los médicos coincidieron en que no existe comunicación entre AP y los especialistas; ninguno de ellos conocía al médico especialista de sus pacientes con CU.
Por otro lado, la CU no se mencionó entre las enfermedades con mayor incumplimiento. En opinión de los participantes, el paciente que no cumple el tratamiento sabe que va en su perjuicio. Coincidieron en que, en general, los pacientes no suelen seguir los tratamientos con la pauta que se les indica. Sobre los cambios en el tratamiento que realiza el paciente, se manifestó que este suele variar la pauta únicamente en el caso de tratamientos tópicos y corticoides.
Todos los participantes coincidieron en que la forma farmacéutica es una herramienta para mejorar la adhesión.
EnfermeríaLos enfermeros participantes afirmaron que los pacientes reciben la noticia de que padecen una enfermedad crónica con ansiedad, muchas dudas y temor, por lo que es necesario darles respuesta. En las consultas de seguimiento, resaltaron la importancia de realizar un refuerzo positivo para que el paciente vea cómo le benefician los esfuerzos que hace por cumplir con el tratamiento.
En opinión de los enfermeros, la comunicación con el paciente es mayor con enfermería que con el médico especialista. Asimismo, opinaron que no existe comunicación entre AP y los servicios de enfermería y gastroenterología (a excepción de los informes referentes a los tratamientos recetados). En cambio, hay comunicación entre la Unidad de EII y las especialidades.
Los participantes afirmaron que lo que más ayuda a los pacientes a cumplir con el tratamiento es cambiar o alternar la vía de administración, así como variar la forma farmacéutica o el número de tomas del tratamiento. El tratamiento oral se consideró el más cómodo para los pacientes, siempre y cuando no se base en muchos comprimidos. Asimismo, el conocimiento por parte del paciente de los efectos adversos, los riesgos y los beneficios del tratamiento mejoraría la adhesión. Señalaron como principal motivo de incumplimiento la falta de información sobre las consecuencias de abandonar el tratamiento.
Las primeras consultas y las situaciones de brote se consideraron momentos determinantes para reforzar el cumplimiento. En opinión de los participantes, el servicio de enfermería desempeña un papel relevante en la adhesión porque se encarga de reforzarla durante las consultas. Sin embargo, se afirmó que desde enfermería no se puede controlar la falta de adhesión en los pacientes en fase de remisión ya que, por lo general, estos se citan una vez al año. Para reducir el riesgo de abandono del tratamiento en fase de remisión se propuso hacer un seguimiento del paciente desde AP en colaboración con enfermería.
GastroenterólogosComo aspectos más relevantes en una primera consulta se destacaron hablar de la adhesión y hacer un plan de tratamiento a medio plazo. Los especialistas señalaron que en las consultas de seguimiento, que suelen durar 10-15 min, se revisan los análisis y se hace un seguimiento del paciente para intentar simplificar la administración de fármacos. La revisión de pacientes estables se hace cada 6-12 meses.
Los especialistas no consideraron necesaria la comunicación entre médicos de AP y gastroenterólogos, al tratarse de un número pequeño de pacientes que requieren un tratamiento específico por parte del servicio de gastroenterología. Estuvieron de acuerdo en que es necesario el apoyo de un servicio de enfermería bien formado que facilite las tareas de comunicación entre el médico y el paciente y que aclare dudas a los pacientes. En este sentido, les gustaría contar con un servicio de enfermería que dedicara más tiempo a los pacientes estables o con enfermedad leve para detectar incumplimiento.
Todos los participantes consideraron fundamental la adhesión al tratamiento en CU. En opinión de los gastroenterólogos, los pacientes son conscientes de la naturaleza y del proceso patológico de la enfermedad; la falta de adhesión se produce cuando el paciente se siente bien, debido a una falta de concienciación (el cumplimiento suele aumentar después de sufrir algún brote grave). Todos coincidieron en que una toma al día podría mejorar el cumplimiento del tratamiento, y en que la vía de administración y el número de tomas influyen en la adhesión, así como la confianza que tenga el paciente en el médico.
Los expertos admitieron no conocer iniciativas para mejorar la adhesión, aunque se mostraron dispuestos a participar en ellas si no les llevaran mucho tiempo.
Grupo mixtoTodos los colectivos manifestaron su deseo de disponer de más tiempo en consulta; coincidieron en que la relación entre el profesional y el paciente es vital para mejorar la adhesión. Estuvieron de acuerdo en que la administración por vía oral y con pocas dosis facilita la adhesión, y en que un mayor cumplimiento también beneficiaría al profesional sanitario, al reducir el número de brotes en urgencias y por tanto la carga asistencial.
DiscusiónLa falta de adhesión terapéutica es una limitación importante en el tratamiento de los pacientes con CU13,14. Algunos de los factores que determinan este riesgo son su carácter crónico, la frecuencia con la que afecta a pacientes jóvenes, la necesidad de una administración prolongada de fármacos y el hecho de que su curso incluya períodos sintomáticos y asintomáticos9.
En este estudio se han identificado una serie de percepciones entre los diferentes colectivos profesionales implicados en la atención a los pacientes con CU en remisión. Los médicos de AP fueron los que concedieron menos importancia a la falta de adhesión, a diferencia de las enfermeras y de los gastroenterólogos, para los que el problema tuvo más entidad. Este hecho podría deberse a que en AP el número de pacientes con CU es considerablemente inferior, o a que las recaídas son vistas directamente por los especialistas. En cualquier caso, se ha descrito que los médicos suelen subestimar el deterioro físico y funcional que ocasiona la CU15,16, y que los gastroenterólogos tienden a sobrestimar la adhesión17.
El paciente con CU fue descrito por los participantes como una persona consciente del proceso patológico de su enfermedad, que en ocasiones tiende a modificar la pauta prescrita. En una encuesta realizada en 775 adultos con CU y 475 médicos en cinco países europeos y Canadá1, los pacientes españoles mostraron la mayor adhesión al tratamiento con 5-ASA por vía oral durante la remisión (91% frente al 50-73% en los demás países). Sin embargo, aunque los pacientes españoles tenían una mayor probabilidad de ajustar por sí mismos la medicación (54% frente al 2-5%), fueron los que declararon una mayor insatisfacción con el tratamiento (42% frente al 9-27%), posiblemente debido a sus altas expectativas de control de la CU1.
Causas de la falta de adhesiónEntre las posibles causas de incumplimiento terapéutico señaladas en este estudio, que coinciden con lo publicado, se mencionaron la falta de concienciación del paciente al no tener síntomas, la mala comunicación, o bien afecciones psiquiátricas como la ansiedad y la depresión. En este sentido, se han identificado dos barreras que se correlacionan con la adhesión a largo plazo del paciente: ser conscientes de la importancia de la terapia de mantenimiento cuando se encuentren asintomáticos y el temor a los efectos secundarios del tratamiento18. Por otra parte, son de suma importancia dos de los factores predictivos de la falta de adhesión, la prescripción de ≥3 dosis diarias y la falta de información, al ser fácilmente modificables12.
El control de la adhesión al tratamiento en la consulta en nuestro entorno indica que buena parte de nuestros pacientes con EII tienen falta de adhesión voluntaria o involuntaria en más de dos terceras partes de los casos12,19 y, en el caso específico de los salicilatos, existe un porcentaje de pacientes con falta total de adhesión cuando esta se controla mediante niveles urinarios de salicilatos, indetectables en un 13% de los pacientes19.
Una forma de abordar la falta de adhesión sería considerar tanto las barreras prácticas como los factores psicológicos individuales que afectan a la motivación para cumplir con el tratamiento20. Además, la actitud ante la adhesión terapéutica no es un comportamiento estático y puede variar en ciertas fases de la enfermedad21, algo que parece especialmente aplicable al paciente en remisión.
Número de dosis diariasLos tres colectivos profesionales opinaron que reducir el número de tomas diarias podría contribuir a una mayor adhesión terapéutica. En los ensayos clínicos, el impacto del régimen posológico sobre la adhesión es uno de los pocos factores que se han medido cuantitativamente; esta disminuyó significativamente (89 vs. 65%, p<0,001) al incrementar la frecuencia de dosificación de una a 3 veces al día22. En la vida real, los tratamientos de una sola toma diaria podrían mejorar la adhesión y disminuir la frecuencia de exacerbaciones de la CU12,23. Además, se ha demostrado que una dosis única diaria de mesalazina tiene una eficacia similar a la dosis fraccionada, tanto a corto24, como a largo plazo25.
Otros autores, en cambio, defienden que la adhesión se asocia a un conjunto de variables más complejo que las meramente relativas al régimen posológico26. Así, no se demostraron diferencias estadísticamente significativas en el riesgo a largo plazo de presentar recaídas en aquellos pacientes con CU que toman una dosis de mesalazina baja frente a una alta, siempre y cuando tuvieran un nivel de adhesión medio-alto. Esto indica que la adhesión, y no la dosis, es un determinante con más peso en la prevención de las recaídas de la enfermedad27.
ComunicaciónDestaca que todos los profesionales señalaran la falta de comunicación entre ellos, especialmente entre AP y atención especializada, a pesar de ser conscientes de su relevancia. Aunque el grupo de gastroenterólogos no consideraron necesaria la comunicación con los médicos de AP por tratarse de un número reducido de pacientes que requieren de un tratamiento específico, esta opinión se matizó después en el grupo mixto. Por este motivo, el fomento de la comunicación entre los distintos niveles asistenciales se incluyó entre las propuestas de mejora del cumplimiento.
A este respecto, en un estudio que analizó el grado de satisfacción de los profesionales que atienden al paciente con EII28 se describieron, entre los aspectos profesionales que más preocupan tanto a los médicos como a los enfermeros, las relaciones interdisciplinares con otras unidades médicas y la comunicación médico-paciente establecida28.
En las EII, factores que influyen significativamente en el cumplimiento del tratamiento son el nivel de la información recibida, la comprensión de las instrucciones para utilizar los medicamentos, el conocimiento de las posibles consecuencias de la falta de adhesión y el grado de autogestión29. De igual modo, la confianza en el profesional sanitario puede influir en el cumplimiento tanto como las características clínicas y psicosociales individuales30,31.
Por último, cabe señalar que el presente estudio está sujeto a diversas limitaciones. Al tener un diseño cualitativo, con tamaño muestral limitado y un procedimiento de focus group, la investigación y la interpretación de los datos tienen un carácter exploratorio. No obstante, la información obtenida resulta de interés y abre el campo a nuevas estrategias que mejoren la adhesión en el tratamiento de la CU en remisión.
ConclusiónEn este estudio se han identificado distintas actitudes en cuanto al tratamiento de la CU en remisión por parte de los profesionales implicados en el diagnóstico y seguimiento del paciente. A tenor de lo expuesto, mejorar la adhesión se ha convertido en uno de los principales objetivos para tratar eficazmente la CU. Se trata de un problema complejo que puede implicar muchos factores, como la falta de concienciación ante la ausencia de síntomas, el temor a los efectos adversos, variables psicosociales individuales y la comunicación médico-paciente. Los expertos describieron, como aspectos fundamentales que podrían mejorar el cumplimiento, simplificar el tratamiento a una toma diaria y fomentar la comunicación tanto con el paciente como entre los distintos niveles asistenciales.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.