Introducción
La obesidad es una entidad patológica crónica, caracterizada por un almacenamiento en exceso de tejido adiposo en el organismo. Conlleva consecuencias graves a la salud del individuo, manifestadas como múltiples enfermedades co-mórbidas. Sus causas son múltiples y de diversa etiología.1 Se estima que en 20 años, la obesidad y sus comorbilidades representarán el problema número uno en salud pública en el mundo. De 1960 a 2000, la prevalencia de obesidad aumentó a más del doble, de 13.3% a 30.9%. Asimismo, la prevalencia de obesidad mórbida aumentó de 2.9% a 4.7% entre 1988 y 2000.1
Se considera como un factor de riesgo para desarrollar enfermedades como diabetes mellitus, cardiopatía isquémica, hipertensión arterial, enfermedad vascular periférica, patología biliar. La Organización Mundial de la Salud anunció que existen en el mundo más de un billón de adultos con sobrepeso de los cuales aproximadamente 300 millones padecen obesidad. Más de 50% de la población adulta y casi un tercio de los niños y niñas en México tienen sobrepeso y obesidad. Estimado en millones de personas estaríamos hablando de un poco más de 32 millones 671 mil mexicanos sin contar a los niños.2 Un patrón similar se aprecia en los Estados Unidos. Según bibliografía reciente, más de 64% de los adultos estadounidenses tienen sobrepeso y más de 30% son obesos.3,4
El índice de masa corporal (IMC) es una forma de medición para la descripción del peso de una persona. En esta clasificación se establecen un índice que relaciona el peso del individuo (expresado en kg) con la estatura del mismo (expresada en metros) y elevada al cuadrado. La obesidad mórbida se corresponde a un IMC superior a 40 o bien, cuando el peso del caso alcanza un sobrepeso mayor de 75% del valor que le corresponde como peso ideal. Actualmente en México es uno de los problemas más importantes de salud pública, siendo el segundo lugar a nivel mundial en cuanto a incidencia y prevalencia de obesidad.2
Algunos estudios han encontrado una mayor prevalencia de síntomas como pirosis, regurgitación, disfagia y asma en pacientes obesos. Otros estudios no encuentran diferencias en endoscopía y pH-metría al comparar pacientes con obesidad mórbida y población general. Se ha demostrado que un IMC mayor a 30 se asocia con aumento en el número de episodios de reflujo, episodios de reflujo menor a cinco minutos, y tiempo total y porcentaje del tiempo con pH menor a cuatro. La evidencia epidemiológica apoya la asociación entre ERGE y obesidad.5
La Sociedad Americana de Endoscopia Gastrointestinal recomienda que todos los pacientes en protocolo para cirugía bariátrica con síntomas gastrointestinales requieren panendoscopia previa al procedimientos.4,6 Además de lo anterior algunos autores recomiendan la manometría esofágica y la pH-metría en todos los pacientes que se encuentre en protocolo para cualquier tipo de cirugía bariátrica.7
Objetivos
Determinar los patrones de manometría y pH-metría esofágica en pacientes con obesidad mórbida, asintomáticos, que son candidatos a cirugía bariátrica de bypass gástrico en un hospital de tercer nivel en México.
Métodos
Tipo de estudio: Descriptivo, abierto, observacional, prospectivo, transversal. A partir de la clínica de obesidad del Hospital General Dr. Manuel Gea González, se incluyeron 48 pacientes con un IMC superior a 35 kg/m2, candidatos a tratamiento quirúrgico con bypass gástrico con derivación gastroyeyunal, del uno de enero de 2010 al 31 de diciembre de 2010. De los pacientes, se registraron los siguientes datos: sexo, edad, peso inicial, altura, índice de masa corporal, localización del esfínter esofágico inferior, porcentaje de relajación del esfínter esofágico inferior, peristalsis esofágica efectiva, calificación de DeMeester, número total de episodios de reflujo ácido, porcentaje de tiempo con un pH debajo de cuatro y exposición al ácido. Se consignó el número de pacientes admitidos al estudio; la proporción entre géneros, la media de edad, de talla y peso antes de ser sometidos al procedimiento así como el índice de masa corporal. Los pacientes que no contaban con todos los datos anteriores, fueron excluidos del estudio. Se suspendió el uso de antagonistas H2, inhibidores de la bomba de protones o de cualquier medicamento que interfiriera con la motilidad esofágica normal al menos siete días antes de los estudios. Como parte del protocolo preoperatorio, a todos los pacientes -en función de su estudio- se les realizó manometría con un catéter de estado sólido de la marca Sandhill Scientific Inc., utilizando el protocolo de Castell, con el programa InSight de la misma marca para su análisis y se les realizó una pH-metría con impedancia intraluminal de esófago (pHMII) de 24 horas con un catéter de pH adulto de referencia interna (ZNBSO1) = 18 cm de longitud esofágica, seis sensores para impedancia, un sensor de pH, diámetro de 6.4 FR / 2.13 mm, de la marca Sandhill Scientific Inc. Highland Ranch CO., colocándolo 5 cm por arriba del esfínter esofágico inferior, siendo este detectado mediante manometría. El equipo para grabación de la pHMII de 24 horas que se usó fue el Sleuth RecorderTM de Sandhill Scientific Inc. Highland Ranch CO. Para fines del estudio fueron tomadas en cuenta las siguientes variables:
Manometría (con valores normales entre paréntesis):
- Cuerpo esofágico (38 - 42 cm).
- EEI: Presión de EEI en reposo (10 - 45 mmHg).
- Índice de relajación: (> 90%).
pHmetria Impedancia
- Número de eventos proximales (70)
- Tiempo de exposición al ácido.
- DeMeester (14.72).
Los resultados se clasificaron con base en el grado de obesidad y con los datos anteriores se determinaron los patrones de pH-metría y manometría esofágicos.
Análisis estadístico: Se registraron variables generales y específicas. Se elaboró una base de datos para registro de las variables y estas se analizaron utilizando el programa SPSS versión 19.0.0, para Mac OSX© 1989, 2010 SPSS Inc, IBM Company. Se registró estadística descriptiva y medidas de tendencia central. Se utilizó la prueba de Kolmogorov-Smirov para conocer la distribución de la muestra, y las pruebas de Ji cuadrada (Pearson) y probabilidad exacta de Fisher para el análisis.
Resultados
Pacientes: El total de la muestra estuvo integrada por 48 casos; 39 mujeres y 11 hombres, con edades entre 19 y 56 años, con una media de edad de 36.50 ± 8.31 años (p >0.05). De acuerdo con los grupos de edad, en el comprendido de 15 a 20 años se encontró un paciente; de 21 a 25 años, tres; de 26 a 30 años ocho ; de 31 a 40 años, 11; de 36 a 40 años, 12 casos; de 41 a 45 años, cuatro; de 46 a 50 años, siete; de 51 a 55 años, uno y de 56 a 60 años, uno. De acuerdo con el grado de obesidad, los pacientes se clasificaron como sigue:
Grado II: IMC 35 - 39.9 kg/m2
Grado III: IMC 40 - 49.9 kg/m2
Grupo IV: IMC 50 - 59.9 kg/m2
Grupo V: IMC > 60 kg/m2
No se incluyeron pacientes con obesidad leve (grado I), ya que no son candidatos a cirugía.
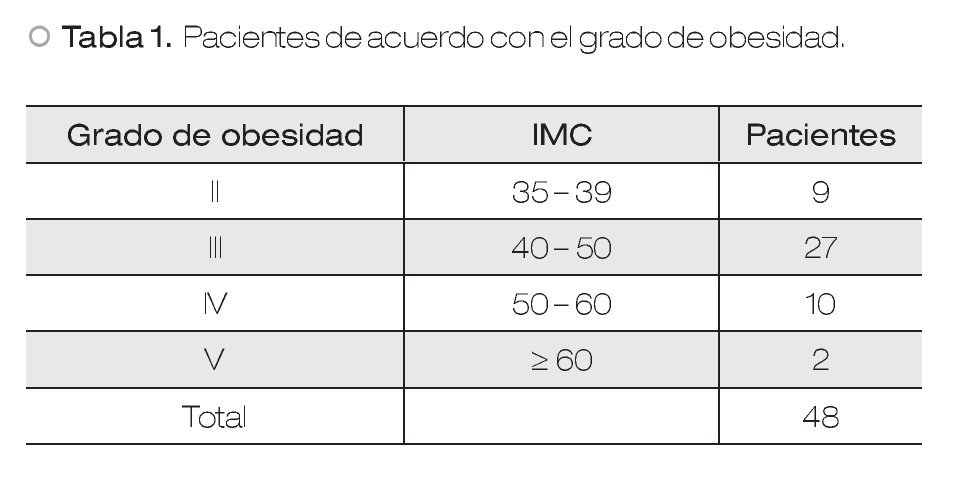
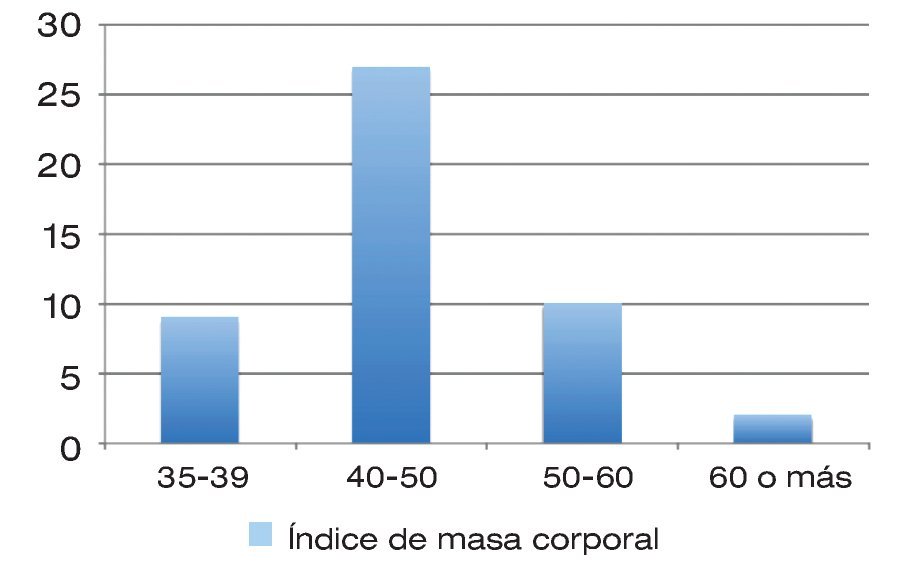
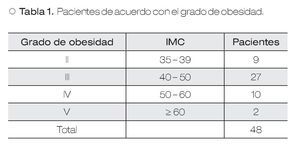
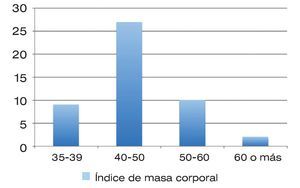
Con base en lo anterior, en obesidad grado II hubo nueve pacientes; 27 en grado III, 10 en grado IV y dos en grado V.
De los casos incluidos en el presente estudio, el promedio del IMC fue de 45.19 ± 6.68 kg/m2, con un rango inferior de 35.12 kg/m2 y uno superior de 60.55 kg/m2 (Tabla 1 y Figura 1).
| Figura 1. Pacientes de acuerdo con el grado de obesidad.
Manometría y pH-metría: Localización del esfínter esofágico inferior: El esfínter esofágico inferior se ubicó a 38.72 cm de la arcada dental superior; con un rango de 35 a 44 cm. La presión del esfínter esofágico inferior en promedio fue de 9.18 ± 3.5 mmHg, con un rango superior de 41.8 y un rango inferior de 2.7. El promedio de la PEEI para hombres fue de 11.65 mmHg y de 9.1 mmHg para mujeres.
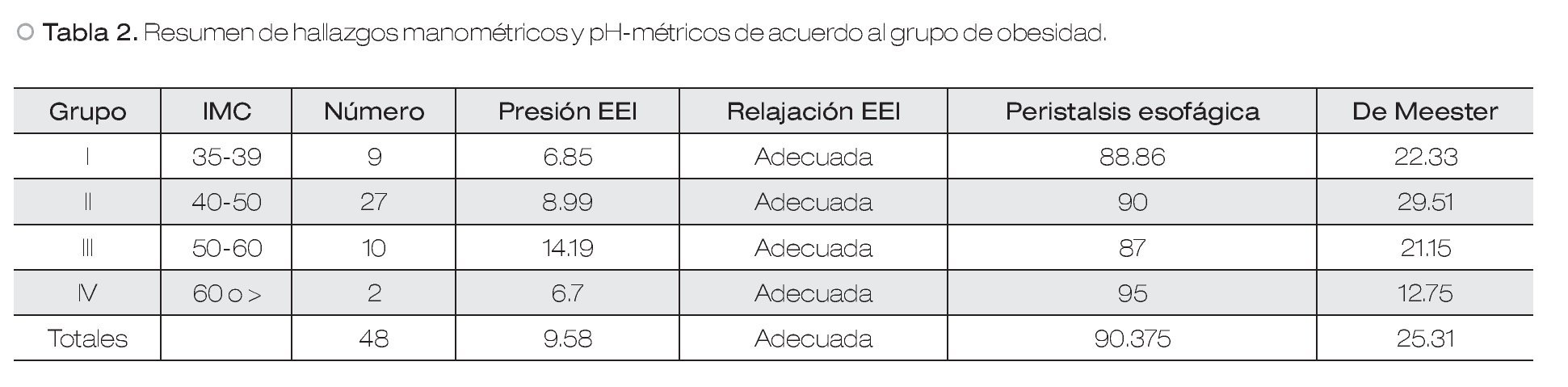
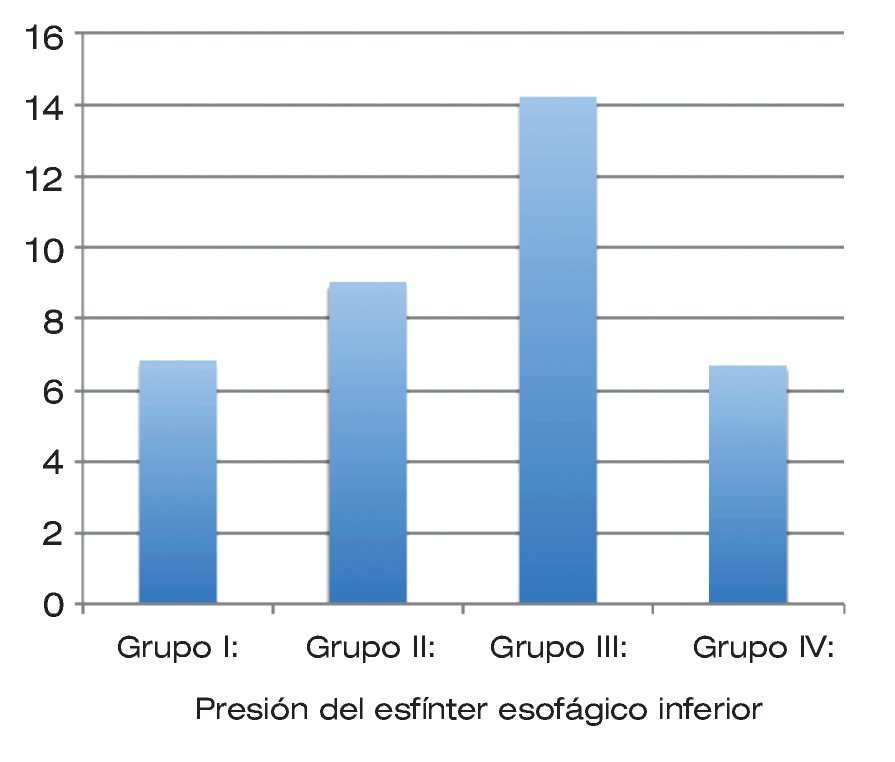
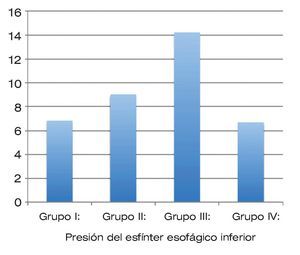
De forma global, la presión del esfínter esofágico inferior fue de 9.18 ± 3.5 mmHg. De acuerdo al grupo de obesidad, la presión del esfínter esofágico inferior se comportó de la siguiente manera: para pacientes con obesidad grado II (grupo I) fue de 6.85 mmHg; para pacientes grado III (grupo II) de 8.99 mmHg; para pacientes en grado IV (grupo III) fue de 14.19 mmHg y finalmente para pacientes en grado V (grupo IV) fue de 6.7 mmHg. La diferencia entre grupos no fue estadísticamente significativa (Tabla 2 y Figura 2).
| Figura 2. Presión del esfínter esofágico inferior de acuerdo a grupos.
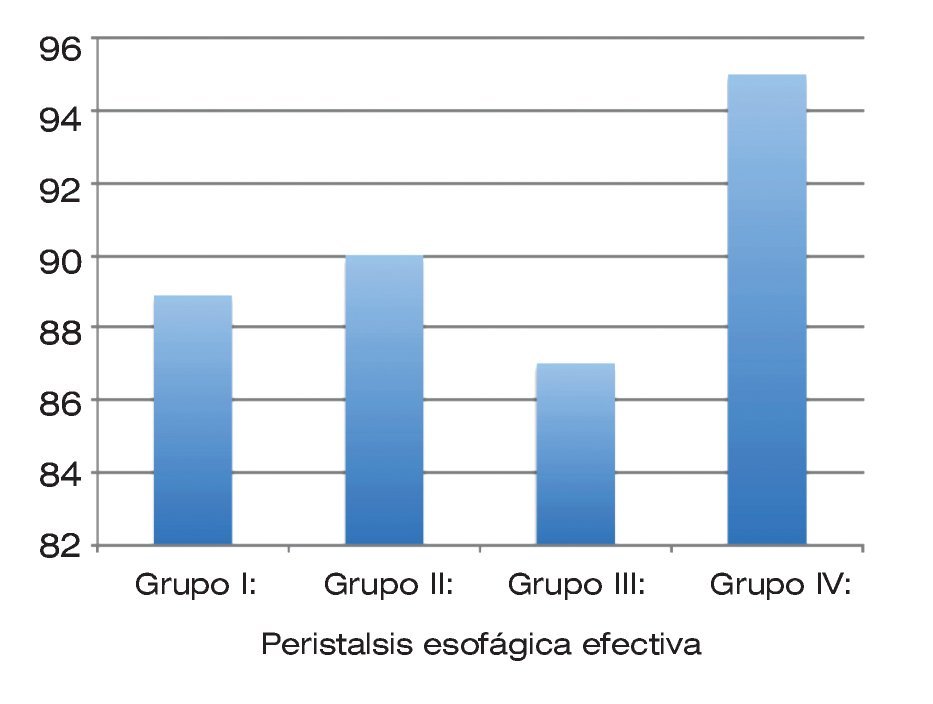
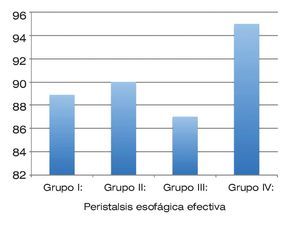
De los pacientes 100% presentó una relajación adecuada del esfínter esofágico inferior. De 48 pacientes, 43 (89.58%) presentaron una peristalsis primaria esofágica efectiva mientras que cinco pacientes (10.41%) presentaron algún tipo de peristalsis no efectiva. De acuerdo a los grupos del estudio, el porcentaje de peristalsis esofágica efectiva queda de la siguiente manera: para el grupo I, 88.88%; para el grupo II, 90%; para el grupo III, 87% y finalmente para el grupo IV, 95% (Figura 3). No se encontró una diferencia estadísticamente significativa.
| Figura 3. Peristalsis esofágica efectiva, de acuerdo con el grupo de obesidad.
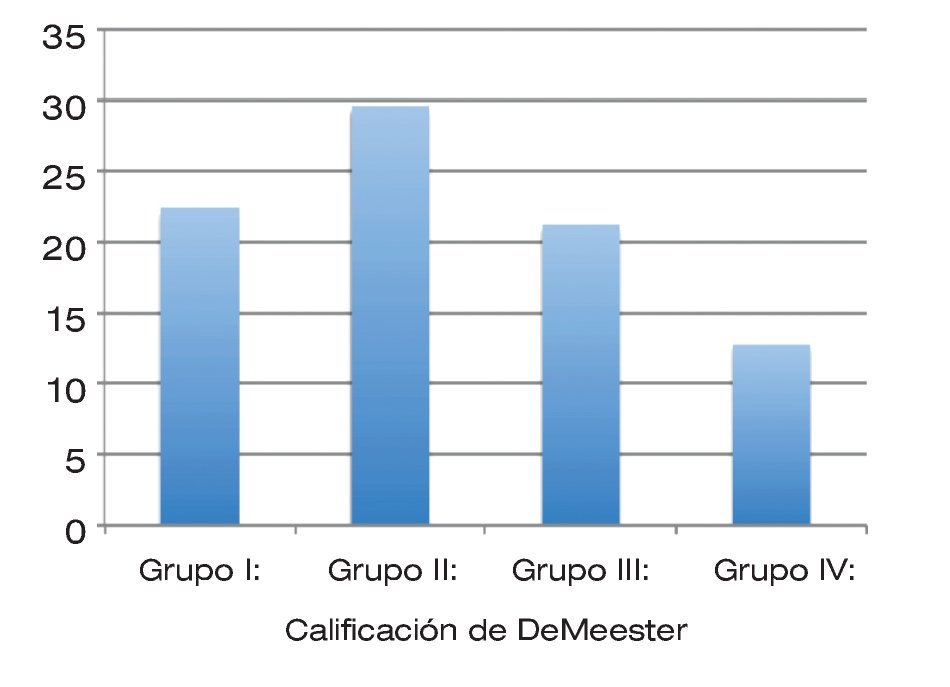
En cuanto a la calificación de DeMeester, se encontró una media de 25.31 puntos para el total de los pacientes, con un rango superior de 116.4 y un rango inferior de 1.1 puntos. De acuerdo con los grupos del presente estudio; en el grupo I la calificación de DeMeester fue de 22.33; en el grupo II, 29.51; en el grupo III, 21.15 y en el grupo IV de 12.75. Vale la pena hacer notar que en los primeros tres grupos, la calificación de DeMeester se encuentra por arriba del valor normal (14.72); sin embargo en el grupo 4, se encuentra por debajo (Figura 4). Nuevamente sin presentar una diferencia estadísticamente significativa entre los grupos.
| Figura 4. Casos con base en la clasificación de DeMeester, de acuerdo con el grupo de obesidad.
En cuanto al reflujo ácido, se presentó un total de 3545 episodios en 37 de los 48 pacientes, con una media de 95.81 episodios por paciente; el rango superior fue de 253 episodios y el inferior de 17. Asimismo, estos 37 pacientes (77.08% del total) presentaron un porcentaje de tiempo promedio de 8.22% del tiempo total de pH por debajo de cuatro, con un rango inferior de 0.5% y un rango superior de 35%. Por último, del total de 48 pacientes, 26 (54.16%) contaron con informe de exposición alta al ácido y 22 pacientes (45.83%) con exposición normal.
Discusión
Kuper y colaboradores, realizaron un estudio que incluyó a 47 pacientes en protocolo para cirugía bariátrica y los compararon con 15 voluntarios no obesos. Todos los pacientes estaban asintomáticos, sin medicamento supresor de ácido ni procinético. Los casos fueron divididos en cuatro grupos: I sin obesidad, II obesidad grado II, III obesidad grado III y IV, pacientes con súper-obesidad (IMC mayor a 50). A dichos pacientes se les realizó endoscopía, manometría y pH-metría de 24 horas.8 Entre sus resultados mencionan que los pacientes con obesidad mórbida tuvieron un De-Meester significativamente mayor comparado con pacientes no obesos (I, 7.0; II - IV, 32.9; p <0.05). También se presentó un número total de episodios de reflujo ácido significativamente mayor en este grupo de pacientes, la duración del episodio de reflujo más largo, el número total de episodios de reflujo mayor a cinco minutos y el tiempo total en el que el pH fue menor a cuatro. No hubo diferencias entre los distintos grupos de obesidad del estudio. La presión en reposo del EEI en el grupo I fue de 15.1, comparado con 10.5 en el grupo de obesidad mórbida (II - IV). La diferencia sólo fue estadísticamente significativa en el grupo de pacientes con IMC mayor a 40 (III y IV). La longitud del EEI y el porcentaje de relajación fueron similares en todos los grupos. Los pacientes con obesidad mórbida mostraron alteraciones en la movilidad esofágica: frecuencia de peristalsis (I, 1.8/ minutos; II - IV 3.6/minutos) y amplitud de contracciones (I, 38 mmHg; II - IV 33 mmHg). La velocidad de propulsión fue similar en todos los grupos. Todas estas alteraciones fueron independientes de la presencia de DM o hernia hiatal. Los autores concluyen que la presencia de ERGE en pacientes con obesidad es causada no solo por aumento en la presión intra-abdominal, sino también por alteraciones del EEI y de la motilidad del cuerpo esofágico.8 Schneider y colaboradores realizaron un estudio para evaluar la frecuencia con que pacientes obesos sufren de ERGE, utilizando pH-metría de 24 horas e impedancia. Evaluaron un total de 161 pacientes y 16 voluntarios sanos, divididos en cuatro grupos: I con IMC menor a 35, II IMC entre 35 y 39, III con IMC entre 40 y 49 y IV con IMC mayor a 50 kg/m2. De los pacientes 44% con obesidad mórbida presentaron síntomas típicos de reflujo. Se realizó manometría y pH-metría con impedancia a estos pacientes. Los resultados reportados fueron los siguientes: el grupo IV presentó amplitudes de contracción en el esófago medio y distal significativamente mayores en comparación con el grupo control (p <0.03). La media de presión en el EEI fue de 21 mmHg en el grupo I, y 8 mmHg, 9 mmHg y 11 mmHg respectivamente en los grupos II, III, y IV, siendo significativamente menor en los grupos de obesidad, en comparación con el grupo control (p <0.001). La calificación de DeMeester fue significativamente menor en el grupo I, siendo de seis, con comparación con los grupos II, III y IV, que reportaron 17, 20 y 14 respectivamente. El estudio de impedancia demostró que los pacientes con obesidad presentan de manera significativa, más episodios de reflujo ácido en decúbito. Para episodios de reflujo no ácido, las diferencias no fueron significativas. Se demostraron diferencias significativas entre el grupo control y los grupos de obesidad, así como entre los diferentes grupos de obesidad, en cuanto al número total de episodios de reflujo ácido, no ácido, y en posición de pie y en decúbito. El nivel de migración proximal del reflujo no ácido fue significativamente mayor en pacientes obesos que en el grupo control (p <0.05). Los autores confirman que la obesidad representa un factor de riesgo para el desarrollo de ERGE.9 Finalmente Springer realizó un estudio en 25 pacientes, determinando el tejido visceral adiposo por medio de resonancia magnética. No demostraron una asociación entre la distribución visceral de la grasa y la presión del EEI, los síntomas de ERGE, ni con la esofagitis.10
Algunos meta-análisis han mostrado un aumento estadísticamente significativo en el riesgo de síntomas de ERGE, esofagitis erosiva, adenocarcinoma esofágico, con aumentos progresivos de peso corporal. Un IMC mayor a 25 kg/m2 presenta un riesgo relativo de 1.76% para esofagitis erosiva y 2.02% para adenocarcinoma esofágico, comparado con pacientes con peso normal (p <0.001). Otros estudios han demostrado riesgo significativo para esofagitis clase C y D de Los Angeles, pero no para A y B.5,6 El perímetro abdominal, mas no el IMC, se ha asociado con un riesgo dos veces mayor de desarrollar esófago de Barrett, comparado con población general. Se ha demostrado que la obesidad central es un factor de riesgo para el desarrollo de Barrett en pacientes caucásicos, comparado con obesidad periférica.6 Existe una asociación bien documentada entre IMC y carcinoma del esófago y del cardias gástrico; ésta es probablemente la relación más preocupante entre la obesidad y su efecto en la historia natural y severidad del ERGE.5,7 La mayoría de los estudios que examinan el efecto entre la pérdida de peso no quirúrgica y el ERGE no muestran efectos en los síntomas, hallazgos endoscópicos ni monitoreo de pH. Por otro lado, se ha asociado la disminución en el IMC mayor a 3.5 kg/m2 con una disminución en los síntomas hasta de 40%.5
Se ha sugerido que la cirugía bariátrica (particularmente el bypass gástrico en Y de Roux) mejora los síntomas de reflujo.5,8,11 Esto es debido a que disminuye casi completamente la producción de ácido y además una desviación completa del contenido duodenal, haciendo al bypass, en teoría, un procedimiento anti-reflujo óptimo.2,11 Asimismo, la disminución del peso corporal produciría disminución de la presión intra-abdominal y por lo tanto mejoría en el reflujo.8
En nuestra población estudiada se evidenció una alteración en las presiones del EEI, principalmente en los grupos I, II y IV, sin presentar una diferencia significativa entre grupos. Todos los pacientes presentaron una relajación adecuada y la mayoría de los pacientes presentan una peristalsis esofágica efectiva; sin embargo, la calificación de DeMeester fue patológica para los primeros tres grupos del estudio. El número total de episodios de reflujo indica la competencia de la barrera anti-reflujo; nuestra muestra presenta un número elevado, mayor al considerado fisiológico. También poco más de la mitad de los pacientes presenta una exposición alta al ácido y poco más de tres cuartas partes presentan un tiempo de exposición a un pH menor a cuatro elevado.
Conclusiones
Actualmente se considera que la cirugía anti-reflujo es una opción adecuada para pacientes con obesidad. Tanto la funduplicatura como el bypass gástrico en Y de Roux son buenas opciones de tratamiento, presentando menor tasa de complicaciones y excelentes pronóstico la primera, en pacientes sin comorbilidades serias. Se considera que la mejor opción para pacientes con IMC mayor a 35 es la cirugía bariátrica. Se ha reportado que el bypass gástrico y la banda gástrica ajustable disminuyen los síntomas y mejora la exposición esofágica al ácido.5,11
Nuestros datos apoyan el postulado de que la obesidad representa un factor de riesgo importante para presentar ERGE; sin que necesariamente sea directamente proporcional un aumento en el IMC de los pacientes, con el aumento en la severidad del ERGE o ni siquiera un aumento en su incidencia.
Correspondencia: José Luis Beristain-Hernández.
Calzada de Tlalpan 4800, Colonia Sección XVI. C.P. 14000. Tlalpan, Distrito Federal, México.
Teléfono: 55 4000 3059.
Correo electrónico: jlberistain@yahoo.com