El único tratamiento curativo del hiperparatiroidismo primario (HPP) es la cirugía1. En manos de un cirujano experto, la exploración cervical bilateral intraquirúrgica consigue tasas de curación del 86-100% sin necesidad de pruebas de localización preoperatorias. Sin embargo, estas son fundamentales en caso de cirugías mínimamente invasivas o segundas cirugías por recidivas/recurrencias de la enfermedad1. Gracias a los avances tecnológicos y la alta resolución de las pruebas de imagen actuales, la mayor parte de las paratiroides patológicas son fácilmente identificables con técnicas no invasivas. Sin embargo, en ocasiones estas son anodinas o presentan resultados contradictorios. En estas situaciones, técnicas invasivas como el cateterismo de paratiroides son necesarias.
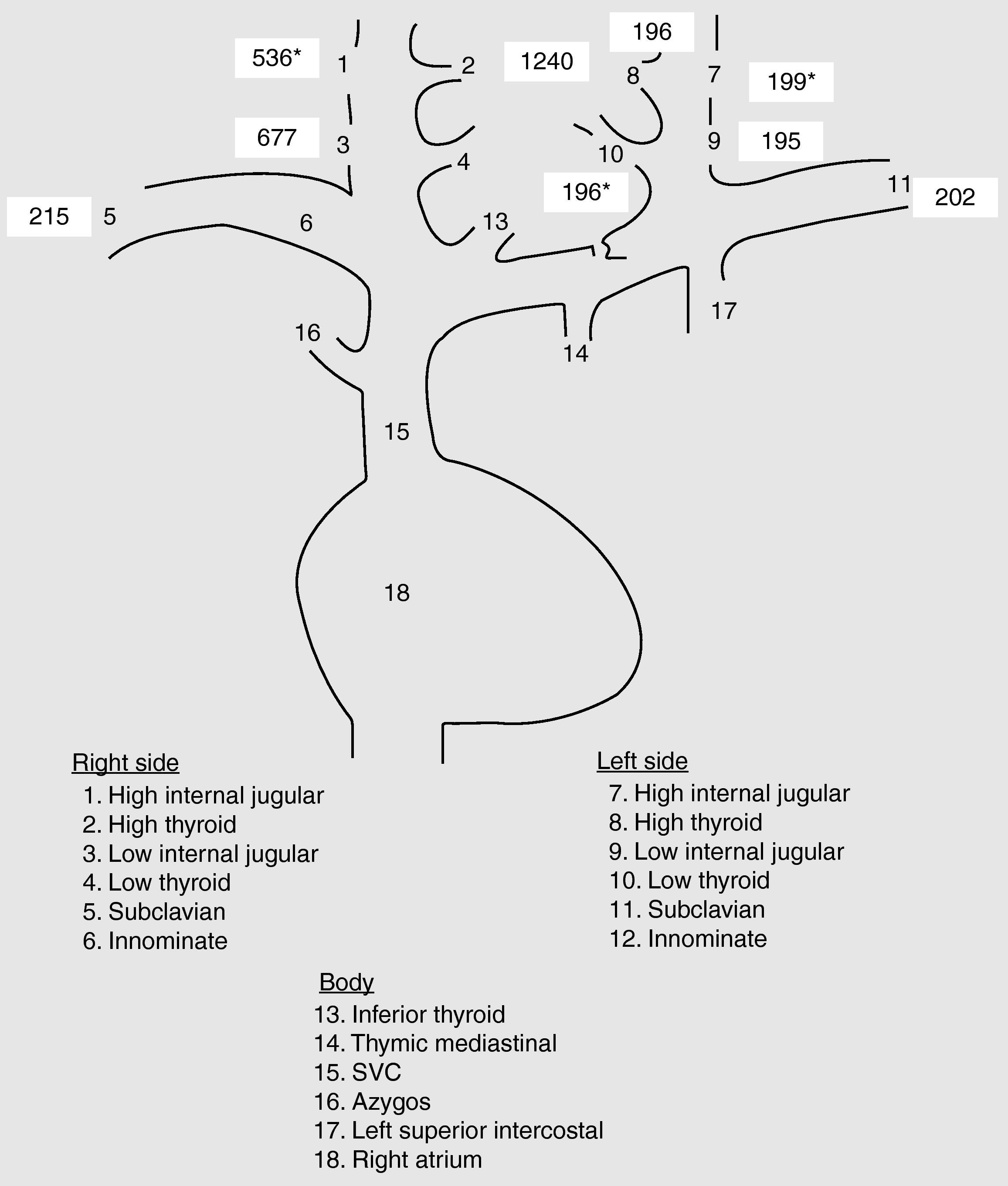
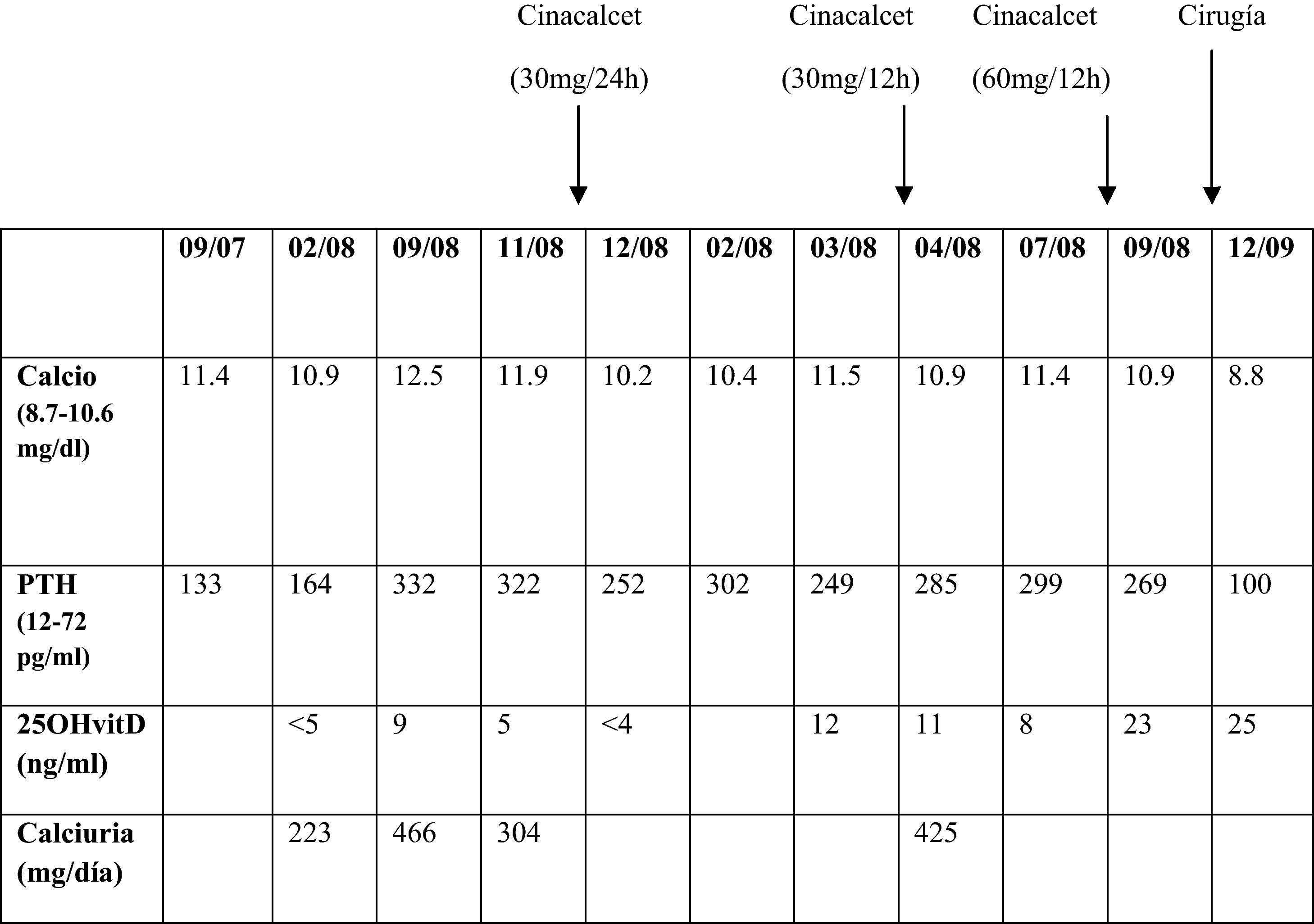
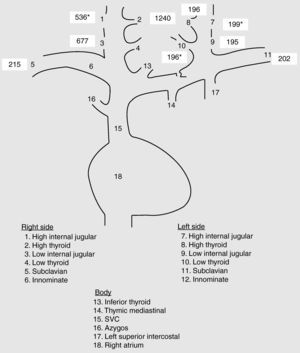
Mujer de 65 años con antecedentes de bocio multinodular e HPP por adenoma de paratiroides intervenidos con tiroidectomía total y paratiroidectomía superior derecha. Dada la ausencia de localización del adenoma con las pruebas de imagen convencionales (ecografía cervical, gammagrafía con tecnecio-sestamibi y resonancia magnética cervical) realizadas de forma prequirúrgica, se había realizado una cervicotomía exploradora bilateral. Adherido a la cara póstero-superior del lóbulo tiroideo derecho se había identificado un adenoma de paratiroides de 1,5cm que fue extirpado. El resto de las glándulas paratiroides identificadas (superior izquierda, inferior izquierda e inferior derecha) fueron normales. Actualmente está en tratamiento con tiroxina (100 mcg/d). Un año después de la cirugía, se detectan nuevamente una hipercalcemia asintomática y cifras elevadas de parathormona (PTH) (tabla 1). Analíticamente destacaba también la presencia de una hipovitaminosis D grave, por lo que a pesar de la hipercalcemia se inició tratamiento con hidroferol (4 gotas/d). El resto de los parámetros analíticos resultaron normales. Ante la sospecha de una recidiva del HPP como primera posibilidad diagnóstica, posiblemente como consecuencia de una extirpación previa parcial del adenoma o de la existencia de un doble adenoma, se solicitaron estudios de localización. La gammagrafía paratiroidea con tecnecio sestamibi realizada en dos ocasiones no mostró ningún depósito patológico. La ecografía cervical tampoco evidenció ninguna imagen sospechosa. Finalmente, la resonancia magnética (RM) cervical resultó anodina. Durante este tiempo, y a pesar de la intensa hidratación, las cifras de calcio plasmático, urinario y PTH continuaron en aumento. Por este motivo, y con el diagnóstico de recidiva de HPP con pruebas de localización negativas, se inició tratamiento con cinacalcet a dosis bajas (30mg/d) y se solicitó valoración quirúrgica. Un mes después del inicio del calciomimético, la calcemia se normalizó, por lo que dadas las dificultades/riesgos de una re-intervención a «ciegas» en una zona previamente operada, la cirugía fue desestimada. Cuatro meses después, la calcemia volvió a elevarse, y la dosis de cinacalcet se aumentó a 30mg/12h, normalizándose las concentraciones de calcio. Transcurridos cuatro meses, la calcemia volvió a elevarse y la dosis de cinacalcet continúó incrementándose hasta los 60mg/12 h. Llegado este punto, y dada la mala tolerancia farmacológica (naúseas y dolor epigástrico) y el mal control de la calcemia, se decidió la reintervención quirúrgica como único tratamiento definitivo posible. Con el fin de minimizar riesgos y facilitar el éxito quirúrgico, previo a la cirugía se realizó un cateterismo de paratiroides. Para ello, se canalizaron y tomaron muestras de PTH de las venas tiroideas-paratiroideas (fig. 1). Por dificultades técnicas y variantes anatómicas, no fue posible canalizar la vena tiroidea inferior derecha. A pesar de ello, el cateterismo mostró una clara lateralización derecha. Durante la cirugía se identificó nuevamente un adenoma de paratiroides superior derecho de 1,3cm que fue extirpado. A los 15 minutos postexéresis, los niveles de PTH descendieron un 80% (PTH inicial 239; PTH final 51 pg/ml). También la calcemia fue normalizada tras la cirugía (8,8mg/dl), suspendiéndose el cinacalcet. Un año después, los niveles de calcio y PTH permanecen dentro de la normalidad.
La necesidad de localización de la paratiroides patológica de forma previa a la primera cirugía en el HPP es discutible. Esto es porque a pesar de que su identificación nos permite una cirugía mínimamente invasiva (con menor coste y complicaciones), la cirugía tradicional con exploración cervical bilateral intraoperatoria continúa alcanzando tasas de éxito >95% con solo un 1-2% de morbilidad2.
Sin embargo, en un 5-10%3 de los casos el HPP persiste o recidiva, siendo necesaria una nueva intervención. Dada la fibrosis y distorsión anatómica post-cirugía, esta resulta técnicamente más compleja y entraña un mayor coste4 y mayor riesgo de complicaciones2 como parálisis del nervio recurrente, hipoparatiroidismo permanente, sangrados locales, pseudoaneurismas, trombosis o infecciones. Además, un tercio de los pacientes que se reintervienen presentan hiperplasia de varias paratiroides o adenomas en localizaciones ectópicas3.
Por estos motivos, sí existe unanimidad en la obligatoriedad de una adecuada localización en casos de HPP familiares o reintervenciones. En la mayor parte de los casos, esto es posible con técnicas no invasivas, con un valor predictivo del 40-80%3. La gammagrafía con tecnecio sestamibi es la técnica con mayor sensibilidad (91%) y especificidad (98%), principalmente cuando se combina con técnicas de tomografía computerizada por emisión fotónica (SPECT)3. La ecografía es otra técnica comúnmente empleada, principalmente de modo complementario cuando la gammagrafía resulta negativa o como prueba de confirmación. Presenta una sensibilidad media en la detección de adenomas del 77-80%3. Finalmente, en casos seleccionados recurrimos a la tomografía computerizada (TC) o RM, especialmente útiles en adenomas mediastínicos ectópicos3. Por el momento no existe consenso acerca de cuántas pruebas o cúales deberían realizarse5. Aunque los resultados difieren inter-centros, parece que la combinación RM y gammagrafía sería la que presenta una mayor sensibilidad (94%)5.
Sin embargo, todas estas técnicas presentan limitaciones en caso de adenomas de pequeño tamaño, hiperplasias múltiples o enfermedad tiroidea coexistente2 y su sensibilidad disminuye de manera marcada en pacientes previamente intervenidos3. En estos casos, técnicas invasivas como el cateterismo de paratiroides son útiles. Para ello, vía femoral y de forma bilateral se obtienen muestras de PTH de las venas yugulares internas superior/inferior, tiroideas superiores/inferiores, subclavias e innominadas, de la vena tímica-mediastínica, cava superior, ázigos, intercostal superior izquierda y aurícula derecha2. La vena tímica-mediastínica es la más difícil de cateterizar, aunque fundamental en la localización del HPP de localización mediastínica y por tanto en la decisión del abordaje quirúrgico2. Un gradiente positivo se define como una concentración de PTH dos veces mayor a nivel central (derecho o izquierdo) que periférico2. La concentración periférica se calcula empleando la media de las determinaciones en ambas venas subclavias. Aunque esta técnica es invasiva, cara y laboriosa, presenta altas probabilidades de éxito. La mayor publicación es la del National Institutes of Health6 donde se realizó el cateterismo de paratiroides a 98 pacientes con HPP persistente/recurrente con dos o más pruebas de localización negativas, discordantes o equívocas. El cateterismo de paratiroides presentó un índice de verdaderos positivos del 76% y un 4% de falsos positivos, siendo la técnica de mayor sensibilidad y especificidad. Estos resultados fueron ratificados por Jones et al7, que evidenciaron una sensibilidad del 76% y una especificidad del 88%. Posteriormente, Ogilvie et al1 obtuvieron en 27 pacientes con HPP complicado un valor predictivo positivo del 81%, similar al de estudios previos 6,7 y superior al resto de técnicas no invasivas. Así, el cateterismo de paratiroides se considera indicado en casos de1,2: 1) pruebas de imagen discordantes/inconcluyentes; 2) más de un área de captación gammagráfica, sugiriendo la existencia de enfermedad pluriglandular o adenomas ectópicos; 3) pacientes con HPP familiares, y/o 4) pacientes con intervenciones cervicales previas, como fue nuestro caso. Además, con el fin de realizarlo de forma rutinaria y disminuir su invasividad/complicaciones puede realizarse la determinación de PTH rápida durante el cateterismo8 o un cateterismo de ambas venas yugulares internas con determinación de PTH rápida de forma intraoperatoria9, con buenos y prometedores resultados. En este último caso, se considera que existe lateralización en caso de diferencias en las concentraciones de PTH >5%.
En conclusión, el cateterismo de paratiroides (preoperatorio o intraoperatorio) realizado en centros especializados es una técnica útil, sensible y específica en casos de HPP complicado, aumentando las posibilidades de éxito quirúrgico.