La valoración nutricional en el paciente anciano es compleja y no comparable a la de personas más jóvenes. Para ello existen herramientas específicas como el Índice de riesgo nutricional geriátrico (GNRI). El objetivo del estudio fue comparar este índice con el Índice de riesgo nutricional (NRI).
Material y métodosEstudio observacional analítico retrospectivo que incluyó a 113 pacientes hospitalizados mayores de 75 años en seguimiento nutricional. Se recogió: peso, talla, edad, estancia media, Mini Nutritional Assessment (MNA), tipo de nutrición y duración de la misma y presencia de complicaciones. Se calcularon el NRI y el GNRI. Se compararon ambos índices entre sí y con los parámetros medidos.
ResultadosLa media del GNRI fue 88,79 (DE: 13,1), la del NRI 79,96 (DE: 10,8) y la del MNA 17,49 (DE: 4,9). Un 50,4% sufrió complicaciones y un 14% fue éxitus. No se correlacionó el NRI ni el GNRI con estancia media R=0,136 ni con duración de la nutrición R=0,041. Al relacionar el riesgo nutricional con la presencia de complicaciones se observó que no había relación significativa con el GNRI, pero sí cñon el NRI (p<0,05). Estratificando en pacientes quirúrgicos y médicos existió relación significativa del NRI con las complicaciones sólo en pacientes quirúrgicos (p<0,05), siendo no significativa en pacientes médicos. Al analizar el GNRI se observó que no había relación significativa en ninguno de los grupos.
ConclusionesEn pacientes ancianos hospitalizados, el NRI predice mejor las complicaciones y podría ser más adecuado a la hora de valorar el riesgo de éxitus que el GNRI. El GNRI infraestima el riesgo nutricional respecto del NRI.
Nutritional assessment in the elderly is difficult and different from that performed in younger people. There are specific tools for that purpose, such as the Geriatric Nutritional Risk Index (GNRI). The study objective was to compare this index to the Nutritional Risk Index (NRI).
Materials and methodsA retrospective, observational analytical study including 113 hospitalized patients over 75years of age receiving nutritional support. Weight, height, age, length of stay, Mini Nutritional Assessment (MNA), nutrition type and duration, and occurrence of complications were collected. GNRI and NRI were calculated. Both indexes were compared to each other and with parameters measured.
ResultsMean GNRI was 88.79 (SD: 13.1), mean NRI 79.96 (SD: 10.8), and mean MNA 17.49 (SD: 4.9). Complications occurred in 50.4% of patients, and 14% died. NRI and GNRI did not correlate with length of stay (R=0.136) or with length of nutrition (R=0.041). No significant correlation was seen between GNRI and complications, but a significant relationship was found with NRI. After stratification into surgical and medical patients, NRI was seen to be significantly related to complications in surgical patients only (p<0.05). GNRI was not related to complications in either surgical or medical patients.
ConclusionsIn hospitalized elderly patients, NRI is a better predictor of complications and may be more appropriate for assessing the risk of death than GNRI. GNRI underestimated nutritional risk as compared to NRI.
La malnutrición es una situación muy frecuente en el paciente anciano. Su impacto cambia en función de los estudios realizados, las herramientas de cribado manejadas y los puntos de corte utilizados. Se ha estimado una prevalencia entre el 10 y el 85% en pacientes hospitalizados1–3.
Los cambios asociados a la edad aumentan el riesgo nutricional en los pacientes ancianos debido a cambios en la composición corporal (aumento de la masa grasa y disminución de la masa magra y su funcionalidad o sarcopenia)4 y una alteración de los mecanismos de control de la homeostasis y del metabolismo. A esta situación fisiológica hemos de añadir multitud de factores patológicos que pueden contribuir a la exacerbación de un mal estado nutricional de base5. Esta condición hace a las personas de mayor edad más sensibles a la desnutrición, al incremento en el riesgo de hospitalización y al desarrollo de complicaciones durante la misma1. Por esto es especialmente importante la detección precoz de la desnutrición, debido a la asociación importante del estado nutricional con el pronóstico del paciente anciano6 y a la posibilidad de usar de manera precoz determinadas medidas para mejorar ambos7.
Existen multitud de herramientas para la detección de malnutrición, pero al aplicar éstas a ancianos hay una gran variabilidad y una probable infraestimación del verdadero estado nutricional en relación con la edad y con las comorbilidades de este tipo de pacientes8. Estas herramientas nutricionales se encuentran validadas tanto para el cribado de desnutrición (NRS-2002, MUST) como para valorar el estado nutricional (Mini Nutritional Assessment [MNA], VGS) y para predecir el riesgo de desarrollo de complicaciones (NRI) en estos pacientes9,10. Estas escalas no siempre son adecuadas en el anciano por la diferente situación de este tipo de paciente y no todas han sido estandarizadas para él8.
En el momento actual el test mejor validado para la valoración del estado nutricional en el anciano es el MNA que sirve tanto para la detección de malnutrición como para la predicción en el desarrollo de complicaciones11–13. La principal limitación de este baremo es que se encuentra validado para ancianos valorados en el ámbito de la comunidad o institucionalizados; no utiliza marcadores biológicos y pierde eficacia en el anciano hospitalizado o con una enfermedad aguda5,14. En el anciano hospitalizado son necesarios otros tests para valorar el estado nutricional y la posibilidad de desarrollar complicaciones. En el paciente ingresado la European Society of Parenteral and Enteral Nutrition (ESPEN) recomienda el uso del Nutritional Risk Screening (NRS-2002)11, la cual es una herramienta no validada en ancianos ni como marcador pronóstico, aunque es superior que el MNA en pacientes ancianos hospitalizados14.
Una de las herramientas utilizadas para valorar la morbilidad y la mortalidad en función del estado nutricional es el índice de riesgo nutricional (NRI)15,16. Este índice utiliza la variación del peso del paciente y la albúmina como indicadores del riesgo relacionado con el estado nutricional. El índice pierde fiabilidad al ser aplicado al paciente anciano, ya que fue descrito para el paciente quirúrgico joven y presenta dificultades al intentar determinar el peso habitual del paciente anciano8,17. Para intentar solventar los problemas del NRI en el paciente anciano, se desarrolló en 2005 el Índice de riesgo nutricional geriátrico (GNRI), que sustituye el peso habitual por el peso ideal medido mediante la fórmula de Lorentz y usa valores más bajos como punto de corte en los distintos grados de riesgo asociado a la nutrición17.
Los objetivos de este estudio fueron comparar este nuevo índice con el NRI en una serie de pacientes ingresados para: a) comprobar su validez para detectar la posibilidad de desarrollo de complicaciones; b) valorar la relación de ambos índices con la estancia media hospitalaria y la mortalidad de estos pacientes; c) comparar el valor de ambos índices en la detección del riesgo nutricional.
Material y métodosDiseño del estudioSe trata de un estudio observacional analítico retrospectivo realizado en pacientes hospitalizados en unidades de hospitalización médica y quirúrgica. Todos ellos se encontraban en seguimiento por la Unidad de Nutrición y Dietética (UNyD) de la Sección de Endocrinología y Nutrición del Complejo Asistencial Universitario de León.
PacientesSe incluyeron un total de 113 pacientes mayores de 75 años mediante un muestreo consecutivo entre las historias de seguimiento nutricional realizadas durante el ingreso entre 2007 y 2009. No se excluyó ningún paciente. Se consideraron pacientes ingresados tanto en servicios médicos como en servicios quirúrgicos. Se consideró quirúrgico a aquel paciente que había sido sometido a algún tipo de cirugía.
Recogida de datosLos datos recogidos fueron: fecha de nacimiento, peso, talla, fecha de ingreso, fecha final de soporte nutricional artificial, fecha de alta, fecha de fallecimiento y albúmina plasmática en el momento de la primera valoración por la UNyD. También se recogieron datos de las complicaciones sufridas por los pacientes: médicas (úlcera por presión, hipopotasemia, diarrea, flebitis, sepsis, infección respiratoria, infección urinaria, insuficiencia renal, colitis isquémica), quirúrgicas (fístula, obstrucción, peritonitis, reintervención, absceso, sangrado, íleo paralítico, perforación) y éxitus.
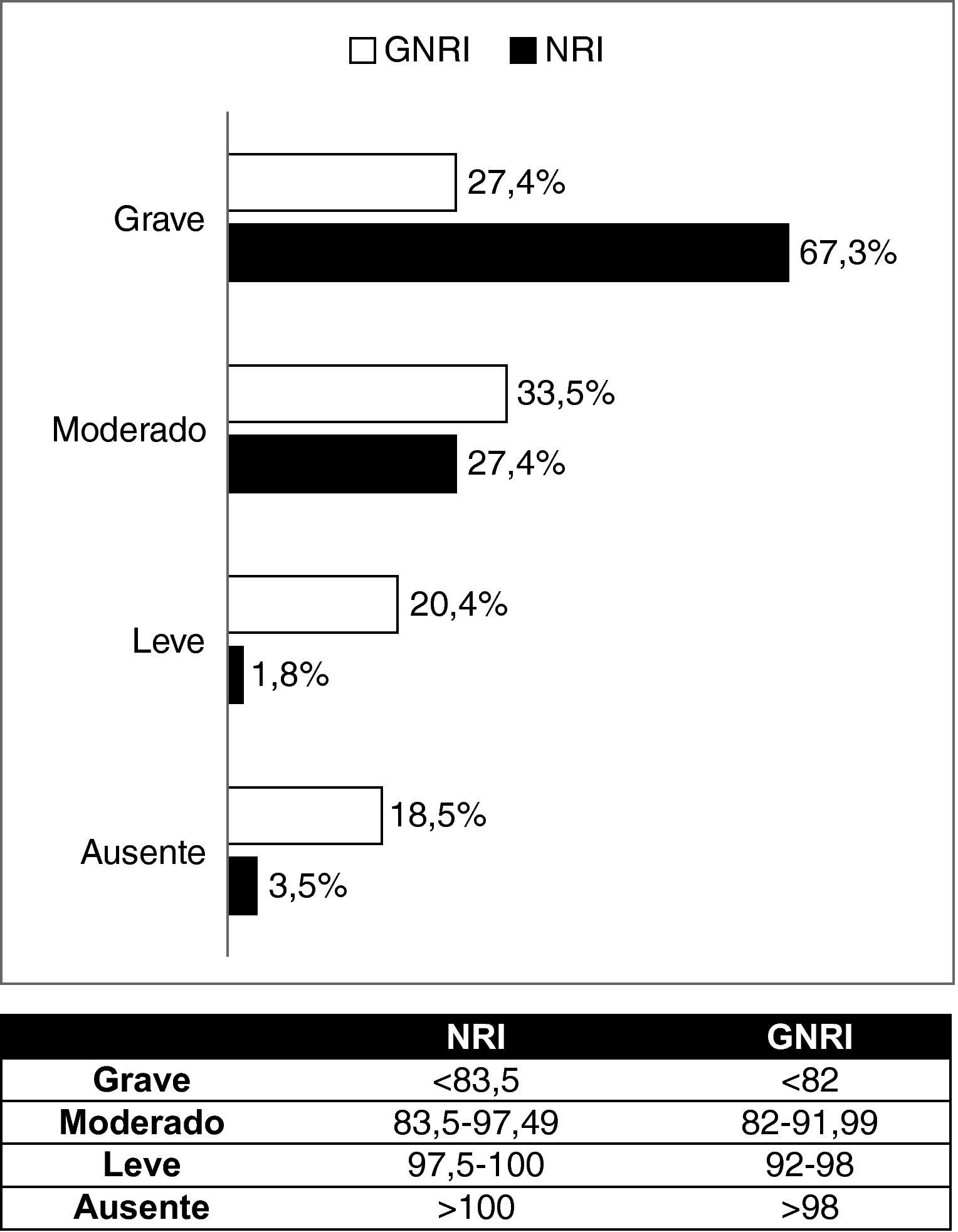
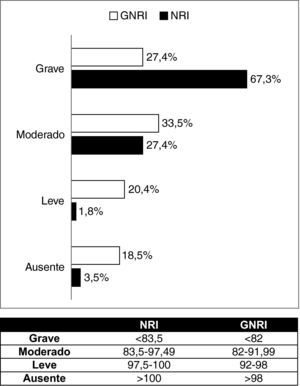
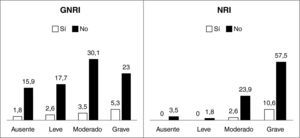
Se obtuvieron datos del MNA en los pacientes ingresados en servicios médicos. Se calcularon los datos de NRI y de GNRI a partir de las fórmulas validadas8,17: NRI=(1,519×albúmina [g/l])+(41,7×peso actual [kg]/peso habitual [kg]), GNRI=(1,519×albúmina [g/l])+(41,7×peso actual [kg]/peso ideal [kg]) considerando el peso ideal calculado por la fórmula de Lorentz (la talla se estimó mediante la distancia cubital18), mientras que el peso actual se obtuvo de dos maneras: 1) mediante el pesaje con báscula en la habitación en aquellos pacientes que pueden ponerse en pie; 2) considerando el peso estimado para un índice de masa corporal (IMC) de 22 kg/m2 en aquellos que no podían moverse. Los límites de riesgo fueron diferentes en función de la fórmula utilizada (fig. 1).
También se calcularon el tiempo de estancia, la duración del soporte nutricional y la pérdida de peso previa a la intervención nutricional a partir de la diferencia entre el peso habitual y el peso al iniciar el soporte nutricional (medido o estimado).
Análisis estadísticoEn la estadística descriptiva se analizó la media de edad, del valor del GNRI y de NRI, además de la mediana de estancia y duración de la nutrición. Se calculó la frecuencia de complicaciones y de éxitus; y el porcentaje de pacientes en distintos grados de riesgo nutricional según el GNRI y según el NRI. Estos valores se obtuvieron tanto en el total de pacientes como estratificando en función de su condición de pacientes médicos o quirúrgicos. Al estratificar entre pacientes médicos y quirúrgicos se compararon las medias de edad, el GNRI, el NRI, el IMC y la pérdida de peso mediante la prueba T de Student. Las medianas de estancia y duración de la nutrición se compararon mediante la prueba U de Mann-Whitney. Las diferencias entre las variables cualitativas (tipo de nutrición, presencia de complicaciones y éxitus) entre pacientes médicos y quirúrgicos se analizaron mediante un test de χ2. Se estudió mediante una correlación de Pearson la relación entre el NRI y el GNRI; y estos índices con la estancia media, la duración del soporte nutricional, el MNA, el IMC y la pérdida de peso.
Se estudiaron las diferencias entre los distintos extremos de desnutrición mediante un test de ANOVA para la duración de la nutrición y mediante prueba de Kruskal-Wallis para la estancia media.
Se estudió mediante el test de χ2: a) la relación entre la existencia o no de complicaciones y los distintos grados de riesgo del NRI y el GNRI; b) la relación de estos índices con el fallecimiento o no de los pacientes; c) la relación de los distintos grados de desnutrición según el MNA con ambos índices. Al analizar la relación entre el NRI y el GNRI se estratificó en función de si los pacientes eran quirúrgicos o no quirúrgicos (médicos).
Los resultados se expresan en forma de media (desviación estándar) o mediana (amplitud intercuartil). Se consideró estadísticamente significativo un valor de p<0,05.
ResultadosSe analizaron un total de 113 pacientes con una media de edad de 80,86 (4,2) años. Un 62,8% de los pacientes eran hombres y un 37,2%, mujeres. De estos pacientes un 60,2% se encontraba ingresado en servicios quirúrgicos y un 39,8% en servicios médicos. La mediana de estancia fue de 27 (23) días. Un 50,4% de los pacientes sufrió algún tipo de complicación mientras que un 14% de los pacientes sufrió éxitus.
Todos los pacientes recibieron soporte nutricional artificial, la mediana de duración del mismo fue de 12 (11) días. Un 32,7% de los pacientes recibió nutrición enteral y un 67,3% nutrición parenteral.
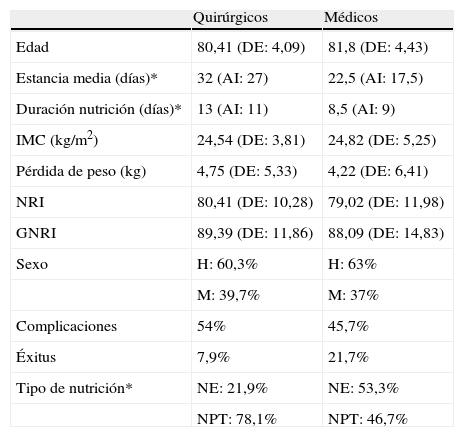
La media del NRI fue 79,96 (10,8) y del GNRI, 88,79 (13,1). En los pacientes de servicios médicos la media del MNA fue de 17,49 (4,9). Al emplear el NRI se observó que la mayor parte de los pacientes se distribuyó en los grupos de mayor riesgo nutricional, mientras que al utilizar el GNRI se vio que los pacientes se distribuían de manera similar entre los distintos grupos de riesgo nutricional (fig. 1). Al estratificar a los pacientes en médicos y quirúrgicos se observa que la media de edad, NRI, GNRI, IMC y pérdida de peso no presentan diferencias significativas entre ambos grupos. Tampoco existe diferencia significativa en cuanto al sexo, complicaciones ni éxitus. En cuanto a la mediana de estancia (p=0,02) y de duración de la nutrición (p=0,01) sí que existe diferencia significativa, así como en el tipo de nutrición (p=0,01) (tabla 1).
Media y mediana de las características de los pacientes estratificados en función de su condición de médicos o quirúrgicos.
| Quirúrgicos | Médicos | |
| Edad | 80,41 (DE: 4,09) | 81,8 (DE: 4,43) |
| Estancia media (días)* | 32 (AI: 27) | 22,5 (AI: 17,5) |
| Duración nutrición (días)* | 13 (AI: 11) | 8,5 (AI: 9) |
| IMC (kg/m2) | 24,54 (DE: 3,81) | 24,82 (DE: 5,25) |
| Pérdida de peso (kg) | 4,75 (DE: 5,33) | 4,22 (DE: 6,41) |
| NRI | 80,41 (DE: 10,28) | 79,02 (DE: 11,98) |
| GNRI | 89,39 (DE: 11,86) | 88,09 (DE: 14,83) |
| Sexo | H: 60,3% | H: 63% |
| M: 39,7% | M: 37% | |
| Complicaciones | 54% | 45,7% |
| Éxitus | 7,9% | 21,7% |
| Tipo de nutrición* | NE: 21,9% | NE: 53,3% |
| NPT: 78,1% | NPT: 46,7% |
*Diferencia significativa (p<0,05).
AI: amplitud intercuartil; DE: desviación estándar; GNRI: Índice de riesgo nutricional geriátrico; H: hombre; IMC: índice de masa corporal; M: mujer; NE: nutrición enteral; NPT: nutrición parenteral; NRI: Índice de riesgo nutricional.
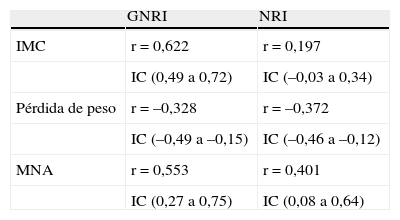
Se encontró correlación de ambos índices con el IMC, con la pérdida de peso previa al ingreso y, en pacientes ingresados en servicios médicos, con el MNA (tabla 2). Analizando la correlación de ambos índices con la estancia media y la duración de la nutrición no hubo significación; aunque sí que hubo relación de ambos parámetros entre sí (r=0,522; p<0,01).
Correlación de ambos índices con índice de masa corporal y pérdida de peso antes del ingreso.
| GNRI | NRI | |
| IMC | r=0,622 | r=0,197 |
| IC (0,49 a 0,72) | IC (–0,03 a 0,34) | |
| Pérdida de peso | r=–0,328 | r=–0,372 |
| IC (–0,49 a –0,15) | IC (–0,46 a –0,12) | |
| MNA | r=0,553 | r=0,401 |
| IC (0,27 a 0,75) | IC (0,08 a 0,64) |
GNRI: Índice de riesgo nutricional geriátrico; IMC: índice de masa corporal; MNA: Mini Nutritional Assessment; NRI: Índice de riesgo nutricional.
Al realizar el análisis de la media para la duración de la nutrición entre las distintas categorías de riesgo no se evidenció diferencia significativa para el NRI ni para el GNRI. Tampoco existió significación al analizar la estancia media para ninguno de los dos índices (p>0,05).
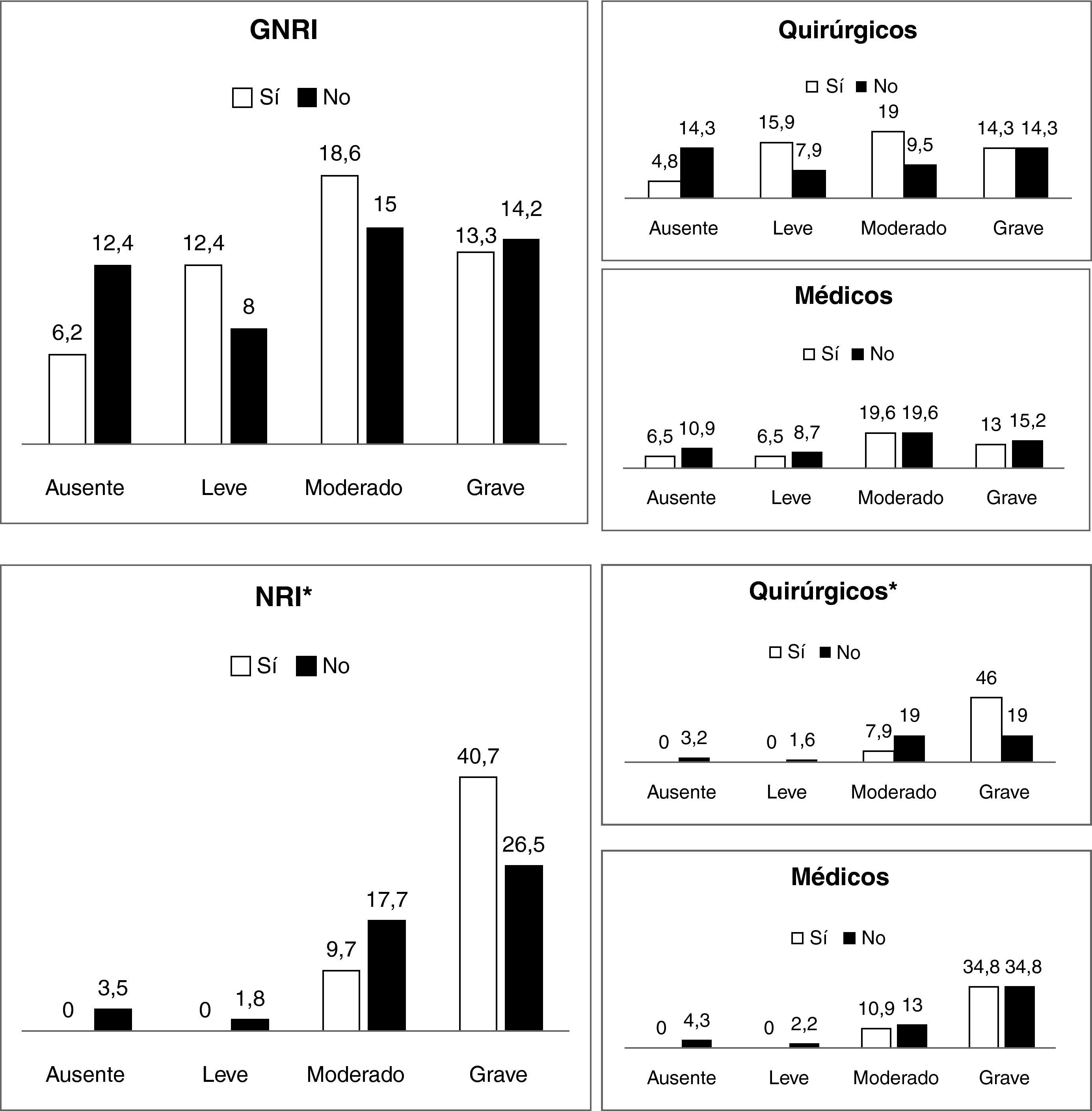
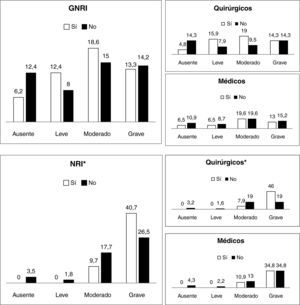
Al analizar la relación entre el desarrollo de complicaciones y el grado de riesgo nutricional calculado mediante el GNRI no se encontró diferencia significativa (p=0,276); mientras que al analizarlo con el NRI sí que hubo significación estadística (p=0,007), manifestándose mayor número de complicaciones entre los pacientes con NRI más bajo (fig. 2).
Estratificando en pacientes quirúrgicos y médicos se vio que existía relación significativa del NRI con las complicaciones sólo en pacientes quirúrgicos (p=0,003) siendo no significativa en pacientes médicos (p=0,43). Al analizar el GNRI se observó que no había relación significativa en ninguno de los grupos.
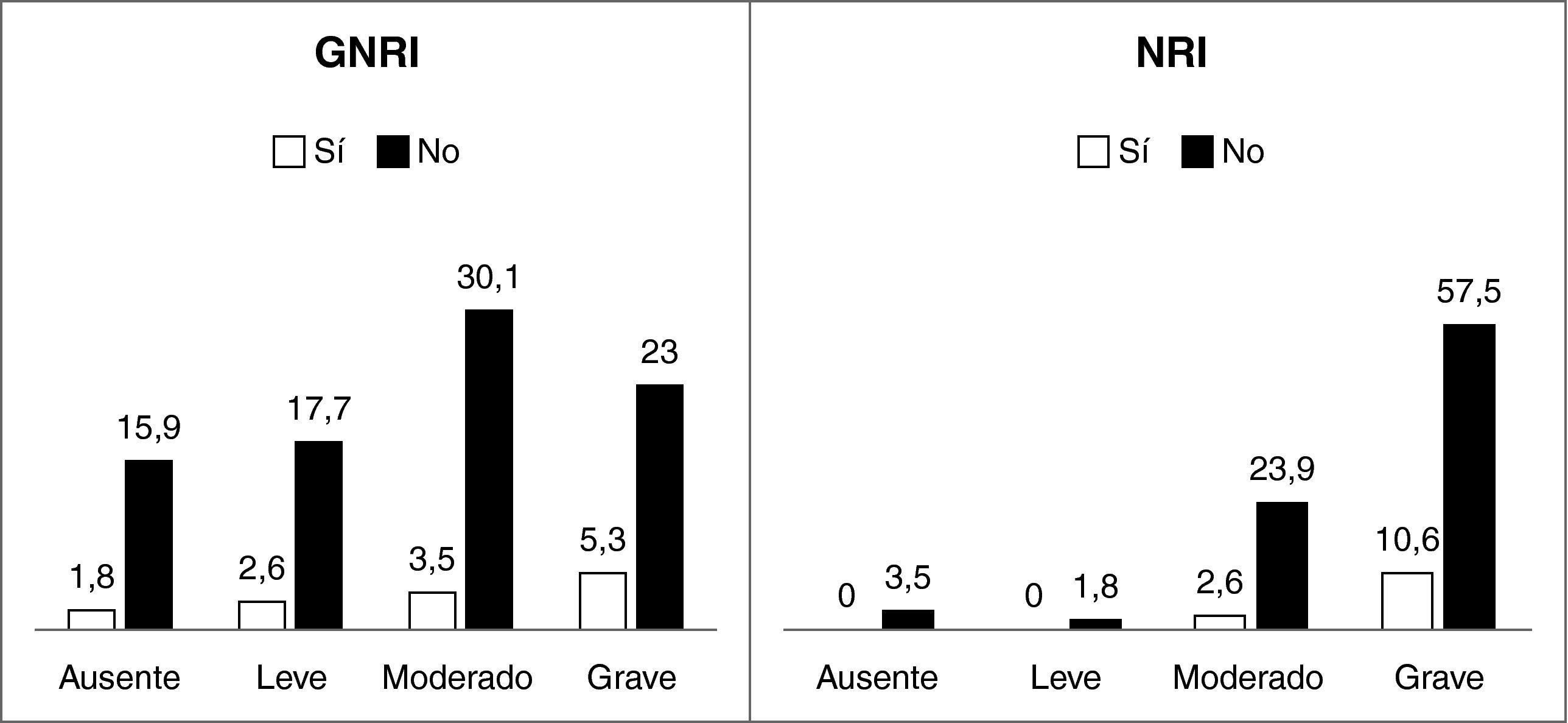
Por el contrario, al analizar la relación entre el éxitus y el grado de riesgo nutricional no se demostró diferencia significativa con ninguno de los dos índices, aunque se observa que hay mayor número de éxitus entre los pacientes con un NRI más bajo (fig. 3). Estratificando en pacientes médicos y quirúrgicos tampoco hubo relación significativa con ninguno de los dos índices.
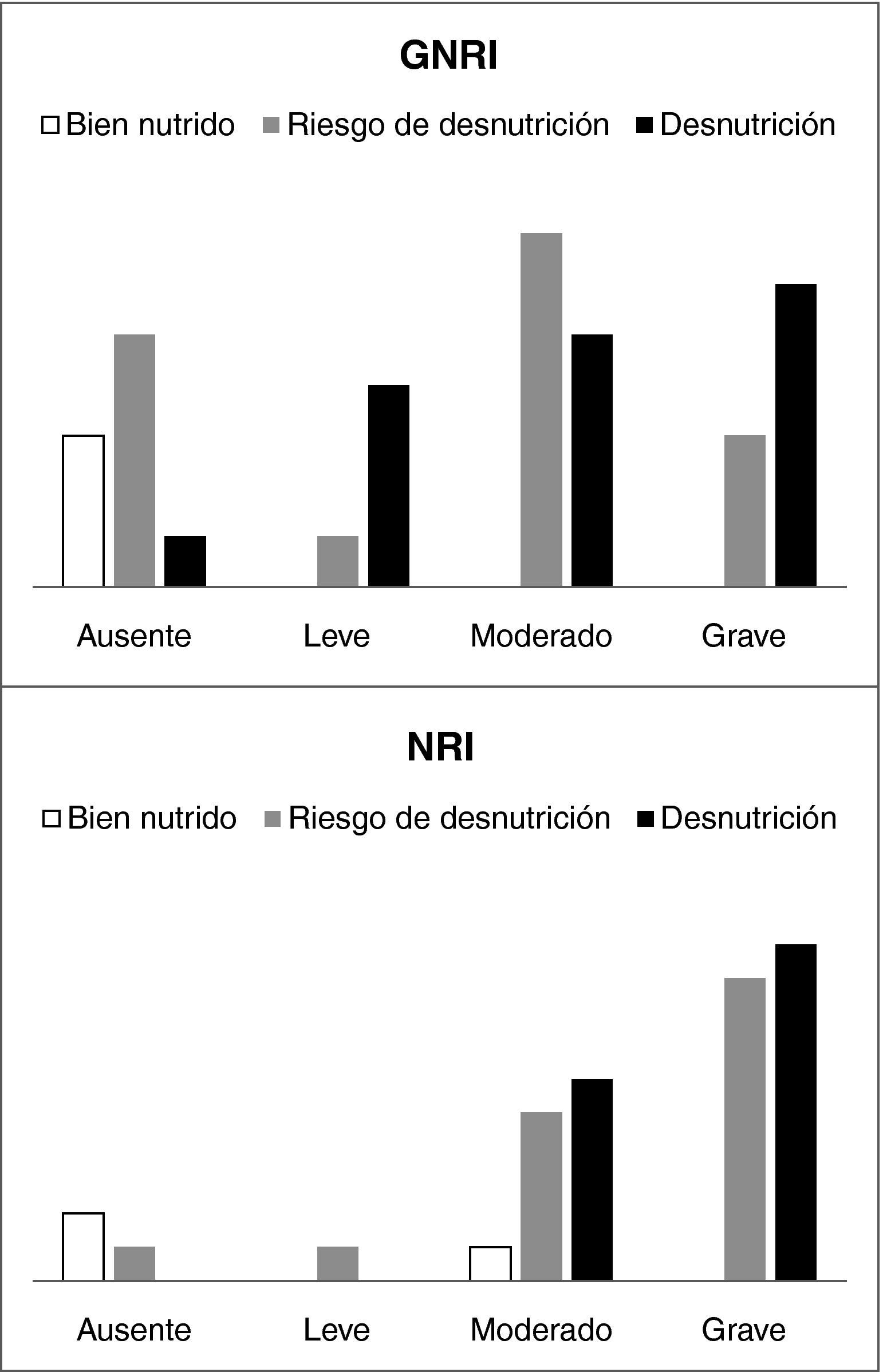
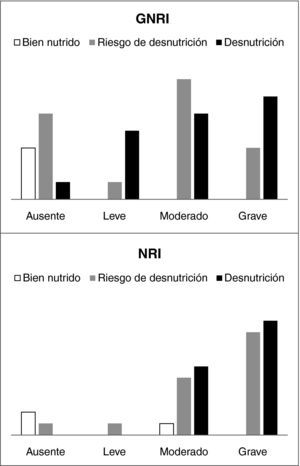
Al valorar a pacientes ingresados en servicios médicos, la relación entre los distintos grados de desnutrición del MNA y los distintos grados de riesgo tanto en el NRI como en el GNRI se observó una relación significativa, encontrándose los pacientes con mayor grado de desnutrición en categorías con mayor riesgo nutricional (fig. 4). Al analizar la relación del MNA con las complicaciones no hubo relación significativa (p=0,425).
DiscusiónEl GNRI ha sido estudiado en los últimos años en relación con el desarrollo de complicaciones en el paciente anciano19, con la disfunción muscular progresiva de los mismos20–22, y como cribado nutricional23. Por otra parte, este índice se ha comparado con otros índices más estandarizados como el MNA24 y el NRI25. En ambos casos se ha observado la validez de este índice, aunque siempre en combinación con otros. No obstante, la mayoría de los autores coinciden en que aún es necesaria mayor evidencia sobre él8.
Los resultados de este estudio nos muestran que la relación del GNRI con las complicaciones en los pacientes en soporte nutricional no es significativa, mientras que la relación del NRI con las mismas tanto en pacientes quirúrgicos como en el total de pacientes sí que lo es. Esto indicaría que en pacientes ancianos el NRI sigue siendo un buen índice pronóstico de complicaciones y que su corrección en GNRI no aporta ningún beneficio en la predicción de las mismas. Al analizar la existencia de complicaciones entre los distintos grados de riesgo nutricional se observó una diferencia significativa al utilizar el NRI, mientras que no existía tal diferencia en el caso del GNRI. La mayoría de los pacientes ubicados en categorías de mayor riesgo según el NRI sufría complicaciones; en el caso del GNRI las complicaciones se encuentran distribuidas entre los distintos rangos. Según estas observaciones, el GNRI de estos pacientes no sería útil para la predicción de complicaciones, mientras que el NRI, que es el índice con mayor experiencia, tendría mayor valor para la detección del riesgo en pacientes ancianos hospitalizados. Al estratificar en pacientes médicos y quirúrgicos existía relación significativa del NRI con las complicaciones en estos últimos, no encontrándose en los pacientes médicos. Esto resulta concordante con el propósito para el que fue validado el índice: la detección del riesgo nutricional en pacientes quirúrgicos jóvenes15,16. También es cierto que ambos grupos (médicos y quirúrgicos) no son comparables en todas las características estudiadas (tabla 1), una de las cuales, el tipo de nutrición utilizada, puede ser importante en las diferencias encontradas; esto es debido a que los pacientes quirúrgicos son tratados predominantemente con nutrición parenteral y los pacientes médicos lo son con enteral. Al realizar la estratificación en el análisis del GNRI no se encontró diferencia significativa en ninguno de los dos grupos, lo que indica que puede no ser un buen predictor.
Al calcular la media de los distintos índices se objetiva que los pacientes de la muestra se encuentran en riesgo nutricional severo con el NRI y en riesgo nutricional moderado con el GNRI. Al usar el MNA, los pacientes se encontraban en riesgo de desnutrición, aunque este último no es muy comparable, ya que únicamente se encontraba medido en pacientes de servicios médicos. Estos datos son concordantes con las características de la muestra constituida por pacientes con soporte nutricional de algún tipo solicitado por encontrarse en una situación potencial de desnutrición.
El MNA se realizó únicamente en pacientes ingresados en servicios médicos, y al estudiar la correlación de los índices estudiados con éste se observó que existía significación con ambos. Esta correlación podría estar artefactada, ya que el MNA, el GNRI y el NRI comparten términos, pero existen puntos de diferencia como ciertas preguntas del MNA que no consideran los índices estudiados y el MNA no contiene parámetros analíticos como la albúmina. De la misma manera, al estratificar en función de los grados de cada índice y compararlos entre sí, se observa diferencia significativa; encontrándose los pacientes con peor estado nutricional en categorías de mayor riesgo. Esto nos indicaría que un peor estado nutricional asociaría un mayor riesgo en relación con el mismo, por lo tanto ambos índices serían complementarios y de mucha utilidad a la hora de valorar al paciente ingresado, lo que va en consonancia con la literatura.
Al analizar la distribución de los pacientes en cada uno de los límites de riesgo nutricional, se observa que el GNRI toma valores más altos que el NRI y que asigna a los pacientes a categorías de riesgo más bajo. Estas características son inherentes al propio cálculo de cada índice. Esto nos plantea que el método del GNRI pudiera no estimar de manera adecuada el riesgo real de los pacientes, pero esta consideración depende de la capacidad del índice en detectar las complicaciones.
Al realizar el análisis de correlación del GNRI y el NRI entre sí, se observó correlación significativa en relación con el hecho de que comparten términos (peso actual y albúmina). Lo mismo ocurrió al correlacionar ambos índices con el IMC.
El estado nutricional se ha asociado con una mayor estancia media y un aumento de los costes en relación con el ingreso, por ello es importante detectar al paciente desnutrido o en riesgo de desnutrición y actuar en consecuencia26,27. En esta muestra se observó una correlación significativa entre el tiempo de estancia y la duración del soporte nutricional, lo cual nos puede indicar por una parte que pacientes que requirieron durante mayor tiempo nutrición debido a la gravedad de la enfermedad estuvieron más tiempo ingresados o, por otra parte, puede mostrar que el hecho de que una estancia sea prolongada hace que se les indique durante más tiempo soporte nutricional artificial. Se necesitarían estudios con un diseño diferente para valorar esta relación.
Teniendo esto en cuenta sería interesante que las herramientas en estudio pudiesen relacionarse con la estancia media de los pacientes y con la necesidad de un soporte nutricional más o menos prolongado, lo que aumentaría los costes. A la hora de analizar los datos se observó que no había correlación de ninguno de los dos índices de riesgo con la estancia ni con la duración de la nutrición. No se observó tampoco diferencia significativa al comparar la estancia y la duración de la nutrición entre los distintos grados de riesgo nutricional. Si bien no se encontró relación entre estos parámetros, tampoco el fin último del estudio era estudiarlos, por lo que la muestra seleccionada sólo incluía pacientes que ya se encontraban en soporte nutricional, lo que supone que su estado previo podría condicionar la estancia en todos ellos.
En el caso de la mortalidad, se ha observado en estudios previos que un valor menor de GNRI se asocia con un mayor riesgo de mortalidad en pacientes ancianos no hospitalizados y hospitalizados, así como en pacientes en hemodiálisis28,29. En la muestra estudiada se observó que no había relación significativa de los pacientes que fueron éxitus con los grados de riesgo del GNRI ni con los del NRI, aunque con este último índice se vio que las muertes se produjeron en pacientes con peores estadios de riesgo, mientras que el GNRI fue independiente del estadio. El hecho de que la diferencia no fuese significativa se puede deber al pequeño tamaño muestral. Según esta observación, el NRI puede ser mejor predictor del riesgo de muerte, aunque habría que corroborarlo en estudios con una muestra mayor.
El tamaño muestral del estudio es adecuado para su objetivo principal (detectar la diferencia en la detección de complicaciones por ambos índices), aunque la distribución de pacientes entre médicos y quirúrgicos no es comparable (tabla 1). Todos los pacientes se encontraban con soporte nutricional. Este hecho representa un posible sesgo en el estudio, ya que no se valoró toda la población anciana ingresada, sino sólo aquellos pacientes para quienes sus médicos responsables habían solicitado una valoración y soporte nutricional. En cuanto al tipo de nutrición, existe una mayor cantidad de pacientes con nutrición parenteral, lo que supone un sesgo en cuanto a las características de la muestra que es necesario tener en cuenta a la hora de interpretar los resultados.
El estado nutricional del paciente ingresado se relaciona con el desarrollo de complicaciones y de infección nosocomial24,25, lo que conlleva un aumento en las tasas de mortalidad y en los costes. La situación especial del paciente anciano le hace más propenso a las complicaciones, de ahí la necesidad de los índices que estudiamos.
A la luz de los datos parece que el GNRI no es una herramienta superior al NRI para la utilización en pacientes ancianos hospitalizados con mal estado nutricional en nuestro medio. Las diferencias entre ambos índices como se ha reseñado previamente son la utilización del peso ideal y distintos valores a la hora de estratificar los grados de riesgo. Se observó que existía una correlación significativa entre ambos índices y la pérdida de peso, lo que significa que a pesar de utilizar distintos pesos en el cálculo de ambos índices existe una relación entre el riesgo nutricional y la pérdida de peso. Teniendo esto en cuenta podríamos valorar que el principal fallo que podría tener el GNRI es la diferente asignación a grupos de riesgo, que infraestima la posibilidad de complicaciones en estos pacientes.
En conclusión, en pacientes ancianos hospitalizados: a) el método del NRI predice mejor las complicaciones que el GNRI, sobre todo en pacientes quirúrgicos; b) el NRI podría ser más adecuado a la hora de valorar el riesgo de éxitus que el GNRI; c) el GNRI infraestima el riesgo nutricional respecto del NRI; d) el MNA y los índices de riesgo nutricional pueden ser complementarios en la detección del estado nutricional y del riesgo asociado a él.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.