El hiperparatirioidismo primario es una enfermedad endocrina muy frecuente y, en la mayoría de los casos, asintomática. Se presenta el caso de un paciente con hiperparatiroidismo primario y lesiones óseas sintomáticas y se discute la etiología en función de los hallazgos clínicos (adenoma frente a carcinoma) y su tratamiento.
Primary hyperparathyroidism is a common endocrinological disease and most cases are asymptomatic. We report the case of a patient with primary hyperparathyroidism and symptomatic bone lesions. The possibility of different etiologies (adenoma vs carcinoma) according to the clinical manifestations and treatment are also discussed.
El hiperparatiroidismo primario es la principal causa de hipercalcemia en la población sana. La mayoría de los pacientes se encuentran asintomáticos y el diagnóstico se realiza al descubrir cifras elevadas de calcio en estudios analíticos solicitados por otros motivos1. El hiperparatiroidismo evolucionado o grave puede dar lugar a la enfermedad ósea denominada osteítis fibrosa quística (OFQ). Las lesiones de la OFQ, conocidas como tumores pardos, en el estudio histológico, se caracterizan por sustitución de osteocitos por tejido fibroso como consecuencia de la activación de los osteoclastos. La primera descripción de esta entidad data de 1981 y se debe a Von Recklinghausen. El propio Recklinghausen y sus discípulos pensaban que la hipertrofia de paratiroides que se encontraba en autopsias de pacientes con OFQ era una consecuencia de la enfermedad ósea y no su causa. Fue Mandl en 1925 quien demostró que el hiperparatiroidismo era la causa de la OFQ, al constatar mejoría de las lesiones óseas y de los signos y síntomas de hipercalcemia, tras realizar una paratiroidectomía, en un paciente afectado por esta enfermedad ósea2. La prevalencia de OFQ es muy variable y, en general, ha disminuido durante los últimos 50 años. La India es el país con más casos documentados, Mishra et al3 encontraron una prevalencia del 100% en su serie de 29 pacientes. En Brasil, Bandeira et al4 describieron una prevalencia del 25% en 147 pacientes, y en series de Estados Unidos y Puerto Rico la prevalencia ronda el 1%5,6. En España, Mediavilla et al7 daban una prevalencia del 0% en la serie de 47 pacientes publicada en 2001. A continuación, se describe el caso de un paciente diagnosticado de hiperparatiroidismo primario a raíz de lesiones óseas inicialmente sospechosas de enfermedad metastásica.
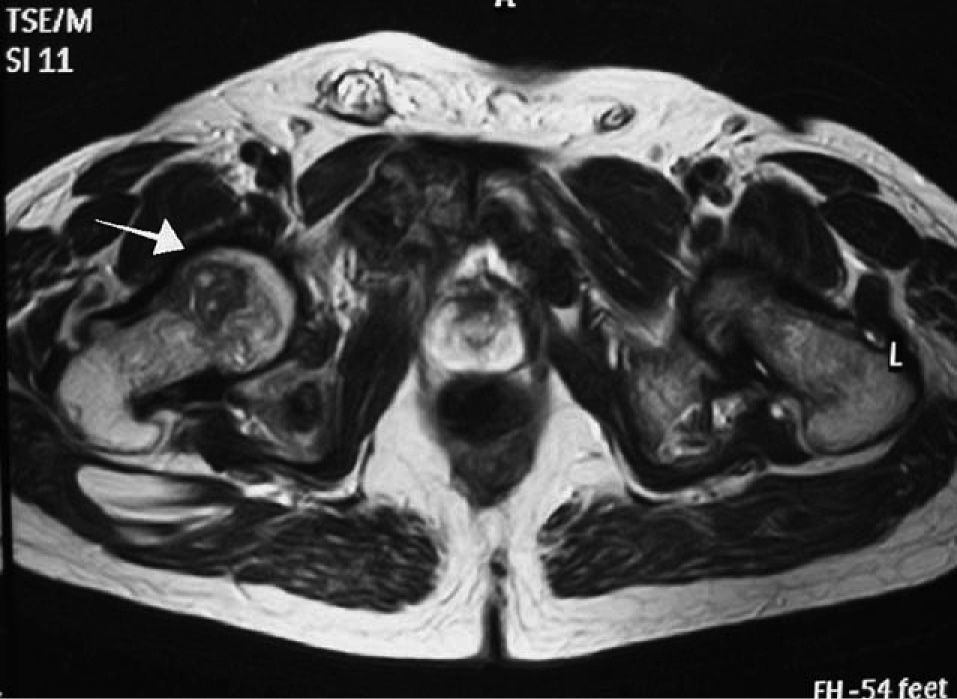
CASO CLÍNICOVarón de 42 años que consultó al servicio de urgencias por dolor en la cadera derecha tras sufrir una caída casual. Era natural de Bolivia, aunque residente en España desde hacía 5 años. Entre sus antecedentes personales destacaba una herniorrafia inguinal y 2 cólicos nefríticos a los 30 años. Se encontraba en tratamiento con diclofenaco por dolores óseos generalizados. En el servicio de urgencias se realizó una radiografía simple de cadera derecha en la que se apreciaba una posible fractura de cotilo. Para mejor caracterización de posible fractura se solicitó una tomografía computarizada (TC) de la región pelviana. En esta TC se encontraron múltiples imágenes líticas que afectaban a ambos ilíacos, ramas isquiopubianas e iliopubianas, pubis, epífisis y diáfisis femorales (fig. 1). En la localización de la supuesta fractura se encontró adelgazamiento de la cortical del cotilo derecho, pero sin fracturas en esa zona. Ante estos hallazgos, se decidió ingresarlo en el servicio de traumatología para completar estudio de estas imágenes líticas. Uno de los diagnósticos diferenciales barajados fue el de lesiones metastásicas, por lo que se solicitó una TC toraco-abdominal para localizar el posible tumor primario. En esta TC se describía doble vena cava superior, ligera cardiomegalia y múltiples lesiones líticas en costillas y pelvis, informadas por el radiólogo como indicativas de metástasis. También se realizó una resonancia magnética (RM) de la región pelviana, que evidenció afectación difusa de todos los elementos óseos de la pelvis por lesiones insuflantes de naturaleza fibrosa, y una gammagrafía ósea, que mostró múltiples imágenes focales irregulares de aumento de la reacción osteogénica, localizadas en cráneo (región parietal derecha), maxilar superior e inferior, húmero izquierdo, arcos costales, fémur izquierdo, pelvis, ambas tibias y en la quinta vértebra dorsal. De forma concomitante, se realizó un estudio analítico con los siguientes parámetros: creatinina, 0,9 mg/dl; calcio, 11,2 mg/dl; proteínas totales, 6,4 g/dl; hemoglobina, 13,1 g/dl; hematocrito, 40,8%; VCM, 85,9 fL; leucocitos, 4.760/μ1 (fórmula normal); plaquetas, 187.000/μ1. Además, se solicitaron marcadores tumorales (PSA, CEA, CA 19.9 y CA 125), sin encontrar valores patológicos de ninguno de ellos, y también una determinación de paratirina (PTH) que fue de 552,9 pg/ml, casi 10 veces más que el límite alto de la normalidad. Con estos resultados se llegó al diagnóstico de OFQ por hiperparatiroidismo primario.
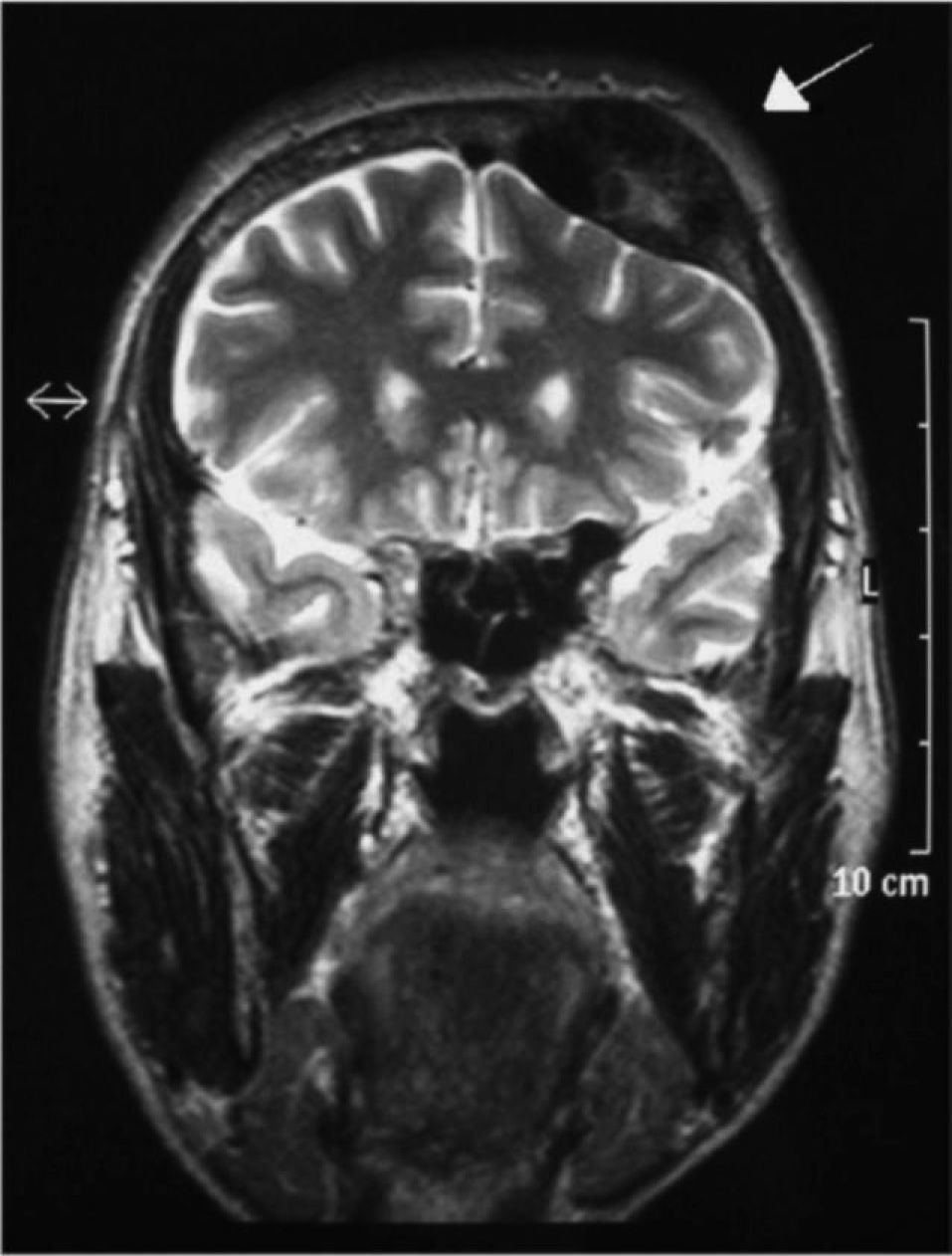
Los anteriores hallazgos fueron comprobados y completados con un nuevo estudio analítico en el que se confirmó la hipercalcemia; en esta ocasión la cifra de calcio era 12,3 mg/ dl, y la PTH, 763,5 pg/ml. Entre los nuevos datos destacaban: fosfatasa alcalina, 951 (valor normal, 53-128) U/l; calciuria, 407,4 mg/24 h, y 25-OH-vitamina D, 11,1 ng/ml. También se realizaron pruebas de imagen para localizar el adenoma o la hiperplasia de paratiroides: una gammagrafía con 99mTc-MIBI y 99mTc-pertecnetato cervical y mediastínica, en la que se encontró una masa paratiroidea localizada en la región medioinferior del lóbulo tiroideo izquierdo, que sobrepasaba sus límites, compatible con un gran adenoma paratiroideo, y una ecografía cervical que mostró una imagen nodular hipoecogénica posterior al lóbulo tiroideo izquierdo y próxima a estructuras vasculares y venas aumentadas de calibre. En el momento de la evaluación endocrinológica el paciente manifestaba la aparición de una masa en el cráneo con molestias en esa zona, por lo que se solicitó una RM cervicocraneal, que evidenció, en la región frontal izquierda, una lesión expansiva extraaxial (fig. 2), lesiones similares en la escama occipital y desplazamiento del lóbulo tiroideo izquierdo por una masa de 28 × 13 mm en paratiroides.
Una vez completado el estudio, se decidió realizar tratamiento quirúrgico, pero éste tuvo que retrasarse porque el paciente sufrió una fractura sobre tumor pardo, en el húmero izquierdo, que requirió reparación mediante osteosíntesis. El tratamiento quirúrgico del hiperparatiroidismo se llevó a cabo 6 meses después del diagnóstico. Durante la cirugía se constató una disminución del 95% del valor de la PTH inicial (624 pg/ml antes de la cirugía a 29,6 pg/ml en la segunda determinación intraoperatoria). La biopsia intraoperatoria fue informada como tumor paratiroideo con marcada atipia nuclear y cápsula gruesa sin infiltración ni invasión vascular. En el estudio histológico posterior, se encontró una tumoración de 3,5 × 3 × 1,5 cm con un peso de 10,365 g, constituida por células principales y, en menor cuantía, oxífilas, con patrón sólido, atipia nuclear y zonas hemorrágicas, pero sin mitosis, necrosis, invasión capsular ni infiltración vascular.
Transcurridos 3 días de la intervención, el paciente presentó hipocalcemia por lo que se inició tratamiento con calcio y calcitriol que se mantuvieron hasta la última revisión.
DISCUSIÓNLa singularidad de este caso está en lo infrecuente del diagnóstico de hiperparatiroidismo primario a raíz de lesiones óseas. Como veíamos en la introducción, la prevalencia de OFQ en países desarrollados es muy reducida, debido a que prácticamente toda la población se realiza, en algún momento, estudios como parte de reconocimientos médicos y la hipercalcemia puede ser detectada y estudiada precozmente, sin que dé tiempo a la aparición de lesiones óseas.
La indicación de tratamiento quirúrgico no ofrece dudas según los criterios del National Institute of Health y el National Institute of Diabetes, Digestive and Kidney diseases (1999 y 2000)8. Antes de la cirugía, y dada la gravedad de la afectación ósea, podría pensarse en que la causa del hiperparatiroidismo fuera un carcinoma paratiroideo. Chang et al9 proponen, como criterios clínicos de malignidad, que haya una masa palpable, de más de 3 cm, con calcemia > 14 mg/dl y manifestaciones de hiperparatiroidismo grave, aunque en su serie de 168 pacientes sólo encontraron correlación entre el diagnóstico de carcinoma paratiroideo y el tamaño > 3 cm (2/8 carcinomas frente a 17/160 adenomas). En cuanto a la asociación con OFQ, encontramos relación con carcinoma paratiroideo tanto en la serie brasileña de Bandeira et al4 (la OFQ sólo se diagnosticó en pacientes con carcinoma paratiroideo) como en la estadounidense de Robert et al10 (5/9 en carcinoma paratiroideo frente a 84/302 en las causas benignas). En este paciente, el diagnóstico histológico final fue de adenoma paratiroideo porque no se encontró invasión capsular ni vascular, criterios propuestos por Schantz y Castelman en 1973, junto con una alta tasa de mitosis y trabéculas fibrosas.
Otro aspecto destacable de este caso es el déficit moderado de vitamina D. Se sabe que el déficit de vitamina D puede agravar el hiperparatiroidismo primario, y se ha descrito mayor elevación de PTH, calciuria y fosfatasa alcalina, disminución más acusada de la densidad mineral ósea y mayor tamaño del adenoma, como ocurriría en nuestro caso. Concentraciones disminuidas de vitamina D pueden estimular el crecimiento de células con mutaciones de los genes PRAD1 o MEN1 y facilitar la autonomía de una hiperplasia paratiroidea. En los últimos años se está proponiendo el uso de la vitamina D en el tratamiento del hiperparatiroidismo primario, ya que hay evidencia de que mejora la densidad mineral ósea, puede disminuir las concentraciones de PTH sin incrementar la calcemia11 e incluso puede influir en la evolución postoperatoria, ya que produce descenso más rápido y mantenido de la PTH12.
Con este caso ponemos de manifiesto la posibilidad de encontrar OFQ en relación con hiperparatiroidismo primario, así como el posible papel de la vitamina D en la gravedad de sus manifestaciones.