Este artículo presenta los resultados de la subpoblación española de un estudio que compara una formación usando Mapas de Conversaciones™ (MC) con la atención habitual (AH) en pacientes con diabetes mellitus tipo 2.
Pacientes y métodosA pacientes adultos con diabetes mellitus tipo 2 que se consideró que no tenían un manejo ideal de su enfermedad se les asignó aleatoriamente a recibir MC o AH, realizando una evaluación inmediatamente después (visita 2) y otra a los 6 meses (visita 3) de la sesión final de los MC. La variable principal de valoración fue el conocimiento adquirido sobre la diabetes en la visita 3.
ResultadosParticiparon 310 pacientes a los que se asignó aleatoriamente a recibir una formación con MC (n=148) o AH (n=162). La mediana de la puntuación de conocimiento fue significativamente más elevada en el grupo MC que en el grupo AH tanto en la visita 2 como en la visita 3. No se identificaron diferencias significativas en las variables clínicas o de otra índole entre intervenciones, excepto en la satisfacción con el cuidado (visita 2, p<0,001; visita 3, p=0,055) y la percepción de consecución del objetivo (p<0,001 y p=0,046 respectivamente) que fueron ambas más elevadas en el grupo MC.
ConclusionesEn estos pacientes españoles, los MC fueron superiores a la AH en términos del conocimiento sobre la diabetes 6 meses después de completar la formación, por lo que los MC podrían ser una herramienta a considerar en pacientes que requieran una educación diabetológica.
This paper presents results from the Spanish subpopulation of a study comparing Conversation Maps™ (CM)-based education with regular care (RC) in type 2 diabetes mellitus (T2DM).
Patients and methodsAdult patients with T2DM who were considered as not demonstrating ideal disease management were randomly assigned to CM or RC with assessments following (Visit 2), and at follow-up 6 months after (Visit 3), the final CM session. The primary endpoint was diabetes knowledge at Visit 3.
Results310 patients were randomised to receive CM education (n=148) or RC (n=162). Median knowledge scores were ranked significantly higher in the CM group than the RC group at Visit 2 and Visit 3 (p<0.001). No significant differences in clinical and other outcomes were identified between the interventions, except satisfaction with care (p<0.001, Visit 2; p=0.055, Visit 3) and perception of goal attainment (p<0.001 and p = 0.046, respectively) that were both higher in the CM group.
ConclusionsIn these patients from Spain, CM was superior to RC in terms of diabetes knowledge 6 months after education was completed, suggesting that CM should be considered for use in patients requiring diabetes education.
Un control metabólico óptimo es esencial para prevenir o retrasar de forma eficaz las complicaciones relacionadas con la diabetes1,2. Sin embargo, dado que el paciente es responsable del control diario de su diabetes3,4, es vital que tenga una buena comprensión de la enfermedad, de sus complicaciones y de cómo tratarla. Como tal, la formación del paciente se considera un aspecto fundamental del cuidado moderno de la diabetes5,6.
En los últimos años, una serie de organizaciones nacionales e internacionales han proporcionado pautas para el desarrollo de una formación estructurada para el cuidado personal de la enfermedad5,7,8. Todos reconocen que las intervenciones destinadas a la formación para el cuidado personal de la enfermedad son complejas, ya que tienen una serie de componentes que interactúan y que a menudo son sensibles a las características del contexto local.
El objetivo inmediato de un programa de formación sobre el cuidado personal de la diabetes es mejorar el conocimiento y comprensión de esta afección, y mediante ello, responsabilizar del control de la enfermedad a las personas que la padecen, mejorando la atención a su propia diabetes y avanzando en la evolución de su cuidado para alcanzar un estado clínico y de salud mejorado a largo plazo9,10.
En la actualidad no existe en España ningún programa nacional de formación y concienciación de la diabetes11. Sin embargo, hay varios programas de cuidado personal de la diabetes que varían en su alcance, duración, contenido y enfoque. Varias revisiones indican que los programas educativos con una base teórica psicológica, conductual o educativa se asocian con mejores resultados12,13. Un programa educativo para el cuidado personal de la diabetes mellitus tipo 2 (DM2) recientemente desarrollado –la herramienta educativa «Mapas de Conversaciones™»’ (MC) – presenta una base teórica fundamentada10.
La formación basada en MC tiene como objetivo mejorar las decisiones y medidas relacionadas con el cuidado personal usando herramientas basadas en la conversación y centradas en el paciente para ayudar a las personas con DM2 a comprender y retener la información relacionada con su enfermedad14. Utiliza imágenes, preguntas, datos e información para proporcionar, a través de un orientador, una experiencia de aprendizaje interesante para pequeños grupos de pacientes con DM2 y sus cuidadores. Las herramientas del MC se introdujeron en Canadá en el año 2005, y posteriormente se han proporcionado a más de 40 países de todo el mundo. El Medical Research Council del Reino Unido requiere una evaluación aleatorizada y comparativa de las iniciativas educativas para poder caracterizar la provisión de un cuidado sanitario coste-efectivo15. Este es el primer estudio aleatorizado y comparativo de los MC europeos. Su objetivo fue evaluar la eficacia de una formación basada en MC en comparación con la atención habitual (AH) en España y Alemania. En este artículo se presenta un análisis detallado de los datos procedentes de la subpoblación española del estudio. Los resultados globales del estudio están publicados en otro artículo16.
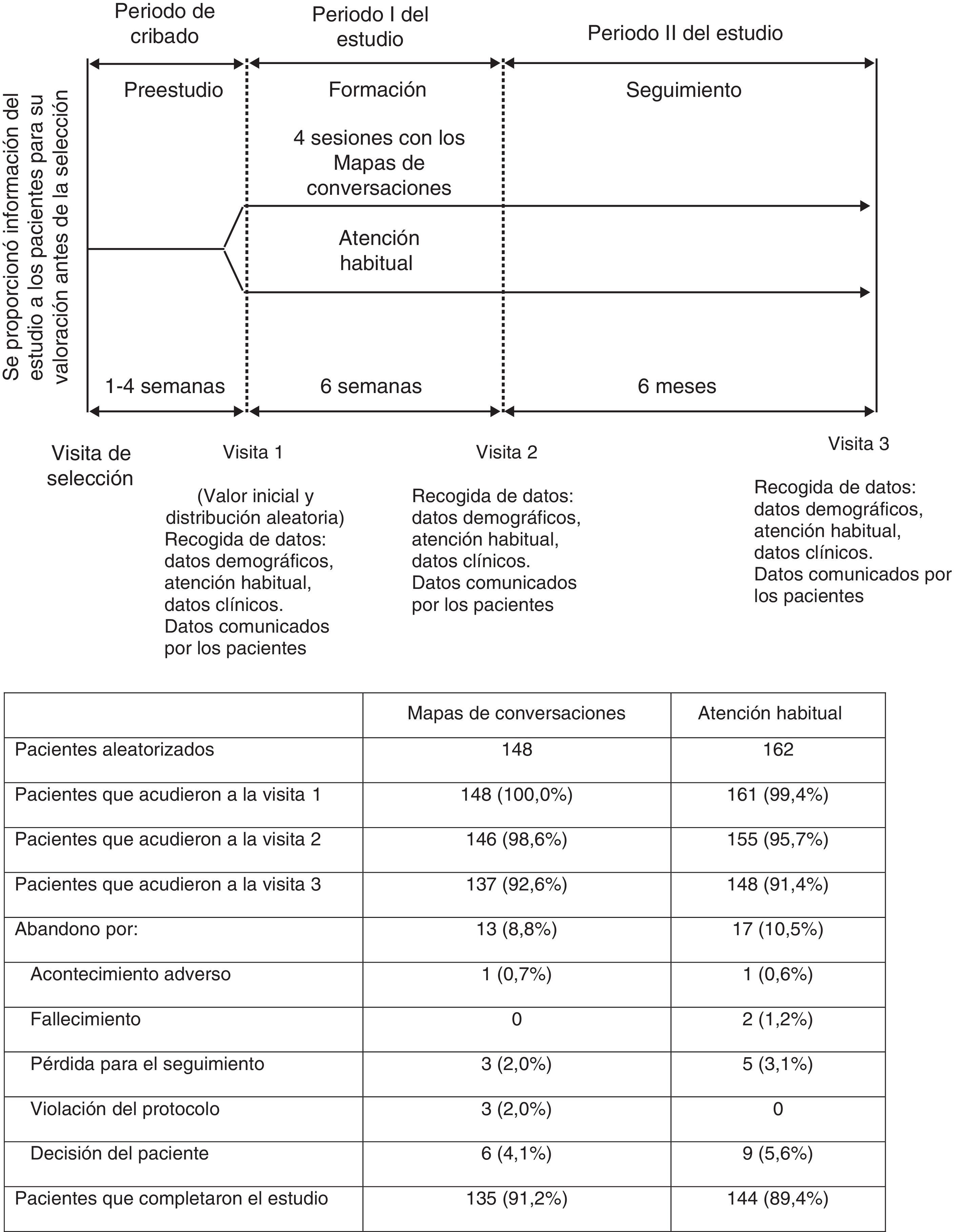
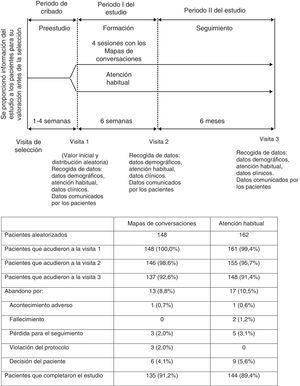
Pacientes y métodosDiseño del estudioEste fue un estudio aleatorizado, abierto, sin intervención farmacológica y de 6 semanas de duración en el que se asignó aleatoriamente a los pacientes ambulatorios a recibir MC o AH, con un seguimiento de 6 meses después de la sesión final de MC (fig. 1). Los pacientes procedían de 14 centros de atención primaria u hospitales con experiencia en administrar sesiones de MC en España. En cada centro se incluyó a un mínimo de 12 pacientes.
Los pacientes eran adultos con DM2, con edades comprendidas entre los 18 y 75 años que el profesional sanitario (PS) consideró que no tenían un manejo ideal de su enfermedad y que necesitaban iniciar o repetir un proceso de formación, y que no habían participado previamente en sesiones de MC. Mediante un sistema interactivo de voz se asignó de forma aleatoria y estratificada por centro a los pacientes usando una secuencia aleatoria generada por ordenador a recibir formación con sesiones de MC impartidas por el centro que les incluyó en el estudio o en las visitas habituales al PS de acuerdo al criterio de este, y que podían incluir cualquier formación que se impartiría como parte de su AH (grupo control).
Todos los pacientes acudieron a 3 visitas al PS a lo largo de 8 meses (fig. 1) para completar las evaluaciones clínicas y responder a los cuestionarios sobre los resultados comunicados por el paciente. A los pacientes que se retiraron del estudio antes de su finalización se les realizaron los procedimientos del final de estudio (visita 3) y, si se conocían, se registraron los motivos de su retirada.
Todos los pacientes firmaron un consentimiento informado por escrito para participar en el estudio y permitir la utilización de sus datos. El estudio recibió la aprobación de los comités éticos de investigación clínica de los centros participantes en España y se llevó a cabo de conformidad con la Declaración de Helsinki.
IntervencionesA los pacientes pertenecientes al grupo MC se les pidió que acudieran a 4 sesiones (entre 3 y 10 pacientes por sesión) con un orientador debidamente formado. Cada sesión duró entre 2 y 3h y el intervalo entre sesiones no superó las 2 semanas, con un intervalo máximo de 6 semanas entre la primera y última sesión. Si el paciente no acudía al menos a 2 de las sesiones de MC, se le retiraba del estudio.
En cada una de las 4 sesiones se utilizó uno de los 4 mapas, cada uno centrado en un aspecto específico: vivir con diabetes, cómo funciona la diabetes, hábitos saludables e inicio del tratamiento con insulina. Aunque el orientador dirigía los debates, se fomentó la interacción entre los pacientes y ellos mismos fijaron sus propios objetivos después de cada sesión. Durante el estudio, los pacientes del grupo MC siguieron recibiendo su AH por parte del PS, pero no se sometieron a ningún programa de formación estructurada que, de otro modo, se les podía haber ofrecido.
Los pacientes del grupo AH visitaron a su PS como lo hacían habitualmente y recibieron las instrucciones o la formación que se les proporciona normalmente como parte de su cuidado habitual. Estos pacientes acudieron a sus visitas con el PS conforme al diseño del estudio (fig. 1) lo que permitió la recopilación de datos específicos del mismo. La AH podía incluir una educación formal distinta de los programas basados en MC, a completar durante el periodo i del estudio (fig. 1).
ObjetivosEl objetivo principal fue comparar el impacto de la formación basada en MC y la AH con respecto al conocimiento relacionado con la diabetes entre pacientes con DM2, 6 meses después de completar su formación (visita 3). Los objetivos secundarios incluyeron el control glucémico (HbA1c), el peso corporal, el comportamiento para el cuidado personal de la diabetes, el bienestar físico y psicológico, y el grado de satisfacción del paciente con su atención y con la consecución de los objetivos terapéuticos personales.
Criterios de evaluaciónEl criterio principal de valoración fue el cuestionario Audit of Diabetes Knowledge (ADKnowl), que es un cuestionario específico de la diabetes diseñado para determinar los conocimientos esenciales de los pacientes sobre la diabetes y su cuidado17. El cuestionario ADKnowl incluye 138 ítems, y las puntuaciones totales oscilan entre 0 y 100, indicando las puntuaciones más altas un mejor conocimiento.
Los criterios secundarios de valoración clínica fueron la HbA1c, los niveles de lípidos, el peso corporal, el índice de masa corporal (IMC), la presión arterial y la frecuencia cardíaca; los tratamientos actuales para la DM2 y las enfermedades concomitantes. Los pacientes anotaron los episodios de hipoglucemia en un diario.
Para determinar los resultados percibidos por el paciente (criterios secundarios de valoración) se utilizaron los siguientes instrumentos: a) la Michigan Diabetes Empowerment Scale (DES) de 28 ítems, herramienta que se utilizó para medir la eficacia psicosocial relacionada con la diabetes percibida por el propio paciente y cuyas puntuaciones oscilan entre 1 y 5 (las puntuaciones más altas indican una mayor toma de responsabilidad)18; b) la Summary of Diabetes Self-Care Activities (SDSCA), que midió los niveles de comportamiento relacionado con el cuidado personal y el cumplimiento de las actividades recomendadas por el médico en los últimos 7 días en 5 áreas (dieta, ejercicio, control de la glucemia, cuidado de los pies y tabaquismo) cuya puntuación media oscila entre 0 y 7 (las puntuaciones más altas indican mejores resultados)19; c) el índice EuroQoL-5D (EQ-5D), estandarizado con los coeficientes del Reino Unido (puntuaciones que oscilan entre 0 y 1), y la escala analógica visual de 100 puntos que valora el estado de salud (bienestar físico y psicológico) (las puntuaciones más altas indican una mejor salud)20; y d) la escala Problem Areas in Diabetes (PAID), que midió el nivel de malestar emocional del paciente usando una escala de 5 puntos con unas puntuaciones finales que oscilaban entre 0 y 100 (las puntuaciones más altas indican un mayor malestar emocional)21.
La satisfacción con la atención se evaluó usando las respuestas a las preguntas «¿Cuál ha sido su nivel de satisfacción con la información que ha recibido sobre su diabetes en los 5 años anteriores a este estudio o desde su diagnóstico (lo que sea menos duradero)?» (visita 1)/«¿cuál es su nivel de satisfacción con la información que ha recibido sobre su diabetes desde la última visita del estudio?» (visitas posteriores). Se proporcionaron las respuestas usando una escala de 1-7 puntos, indicando las puntuaciones más altas una mayor satisfacción. La percepción de la consecución de los objetivos se evaluó utilizando las respuestas a la pregunta «¿Hasta qué punto ha alcanzado lo que quería (con respecto a su diabetes) durante este estudio?» en las últimas 2 visitas. Se proporcionaron respuestas usando una escala de 1-7 puntos, reflejando una mayor satisfacción las puntuaciones más altas.
La recogida de datos tuvo lugar al inicio del estudio, inmediatamente después de la última sesión de MC (visita 2) y 6 meses después de la última sesión (visita 3; fig. 1). Se hizo un seguimiento de la seguridad y se registraron los acontecimientos adversos que tuvieron lugar durante el estudio.
EstadísticaSe incluyó a un total de 650 pacientes en todo el estudio para que 500 participantes pudieran completar el periodo posteducación (250 en Alemania y 250 en España). Esto proporcionó una potencia estadística del 90% para observar una diferencia significativa entre los grupos MC y AH a un nivel del 5%, asumiendo que la probabilidad real de que las puntuaciones fueran más elevadas en un grupo determinado era del 58,5%. Los análisis de eficacia se llevaron a cabo en el grupo completo de análisis, incluyendo los datos de todos los participantes aleatorizados; los datos perdidos en los cuestionarios se gestionaron según las instrucciones de los autores de los mismos y no se realizó ninguna imputación de los valores perdidos para las variables clínicas.
Todas las pruebas estadísticas fueron de 2 colas con un nivel de significación del 5%, y no se realizaron ajustes para comparaciones múltiples. Las herramientas para evaluar los resultados comunicados por el paciente se puntuaron conforme a los algoritmos de puntuación publicados y se resumieron usando medidas no paramétricas (medianas, rangos intercuartílicos [IQR]).
Para el análisis principal, se compararon las puntuaciones totales de ADKnowl en la visita posformación de los 6 meses (visita 3) usando la prueba de la suma de rangos con 2 muestras de Wilcoxon-Mann-Whitney. Se usaron análisis de la covarianza (ANCOVA) no paramétricos para calcular el efecto de la intervención (MC/AH) en las puntuaciones de ADKnowl en la visita final; otras variables explicativas fueron: tipo de atención (médico de familia/especialista), puntuación ADKnowl al inicio del estudio, años transcurridos desde el diagnóstico de la DM2, puntuación PAID al inicio del estudio, HbA1c al inicio del estudio y cuándo se realizó la visita final.
Los valores de HbA1c se evaluaron usando las pruebas de suma de rangos de Wilcoxon y modelos mixtos de mediciones repetidas, usando una matriz de covarianza sin estructurar con las siguientes covariables: categoría de HbA1c al inicio del estudio, clase de medicación antidiabética, país, visita, desviación del intervalo de la visita, puntuación PAID al inicio del estudio, puntuación ADKnowl al inicio del estudio; tiempo transcurrido desde el diagnóstico; intervención (MC/AH), y los términos de interacción visita*clase de medicación antidiabética e intervención*visita. Además, se agrupó a los pacientes según la clase de medicación antidiabética como un efecto aleatorio. Se analizó el peso/IMC a los 6 meses usando ANCOVA con las siguientes covariables: IMC y HbA1c al inicio del estudio, perímetro de cintura, medicación antidiabética, país, puntuación PAID al inicio del estudio, tiempo transcurrido desde el diagnóstico e intervención (MC/AH).
Las puntuaciones de DES, EQ-5D y PAID se compararon entre los grupos de intervención usando las pruebas de la suma de rangos de Wilcoxon. La satisfacción con la atención y la consecución de los objetivos se resumieron como n (%) por cada intervención y se compararon usando la prueba exacta de Fisher y la prueba de ji al cuadrado de Pearson, respectivamente.
La proporción de participantes que notificaron una hipoglucemia grave, la proporción de participantes muy satisfechos con el cuidado (puntuación de 6 o 7) y la proporción de participantes con una elevada consecución de objetivos (puntuación de 6 o 7) se compararon usando la prueba de ji al cuadrado de Pearson o la prueba exacta de Fisher, según correspondiera.
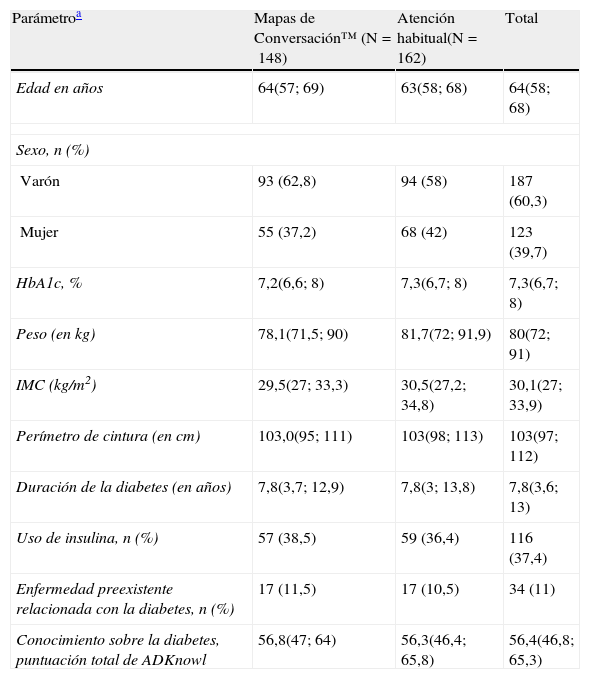
ResultadosDistribución de los pacientesEn España, entre septiembre de 2009 y noviembre de 2010, se asignó aleatoriamente a 310 pacientes para que recibieran la formación con MC (n=148) o a la AH (n=162) (fig. 1). Participaron un total de 19 PS con una mediana (IQR) de experiencia de 100 (24, 240) meses en educación diabetológica; 12 eran personal de enfermería especializado en diabetes, 4 eran educadores en diabetes y 3 eran médicos de familia. Un total de 285 pacientes completaron la evaluación posformación de la visita 3 (91,9%) (fig. 1). En la tabla 1 se resumen las características demográficas y otros datos de los pacientes al inicio del estudio.
Datos demográficos y características de los pacientes al inicio del estudio
| Parámetroa | Mapas de Conversación™ (N=148) | Atención habitual(N=162) | Total |
| Edad en años | 64(57; 69) | 63(58; 68) | 64(58; 68) |
| Sexo, n (%) | |||
| Varón | 93 (62,8) | 94 (58) | 187 (60,3) |
| Mujer | 55 (37,2) | 68 (42) | 123 (39,7) |
| HbA1c, % | 7,2(6,6; 8) | 7,3(6,7; 8) | 7,3(6,7; 8) |
| Peso (en kg) | 78,1(71,5; 90) | 81,7(72; 91,9) | 80(72; 91) |
| IMC (kg/m2) | 29,5(27; 33,3) | 30,5(27,2; 34,8) | 30,1(27; 33,9) |
| Perímetro de cintura (en cm) | 103,0(95; 111) | 103(98; 113) | 103(97; 112) |
| Duración de la diabetes (en años) | 7,8(3,7; 12,9) | 7,8(3; 13,8) | 7,8(3,6; 13) |
| Uso de insulina, n (%) | 57 (38,5) | 59 (36,4) | 116 (37,4) |
| Enfermedad preexistente relacionada con la diabetes, n (%) | 17 (11,5) | 17 (10,5) | 34 (11) |
| Conocimiento sobre la diabetes, puntuación total de ADKnowl | 56,8(47; 64) | 56,3(46,4; 65,8) | 56,4(46,8; 65,3) |
HbA1c: hemoglobina A1c; ADKnowl: cuestionario Audit of Diabetes Knowledge; IMC: índice de masa corporal; IQR: rango intercuartílico; N: número total de participantes; n: número de participantes en cada grupo.
La mayoría de los pacientes habían recibido consejos relacionados con la dieta y el ejercicio antes de comenzar su participación en este estudio (un 89,2% en el grupo MC y un 88,9% en el grupo AH). En los 5 años anteriores a la inclusión en el estudio, un 4,1% de los participantes del grupo MC y un 3,1% de los participantes del grupo AH habían utilizado programas de formación estructurada, y 21 pacientes del grupo AH (el 13,5% de los 155 pacientes) los utilizaron durante el periodo de formación de 6 semanas del estudio. Un total de 140 pacientes (94,6%) del grupo MC atendieron, al menos, a 3 sesiones de MC; 123 pacientes (83,1%) atendieron a las 4 sesiones. Como se establecía en el protocolo, ningún paciente de ningún grupo recibió una formación estructurada en el periodo de seguimiento.
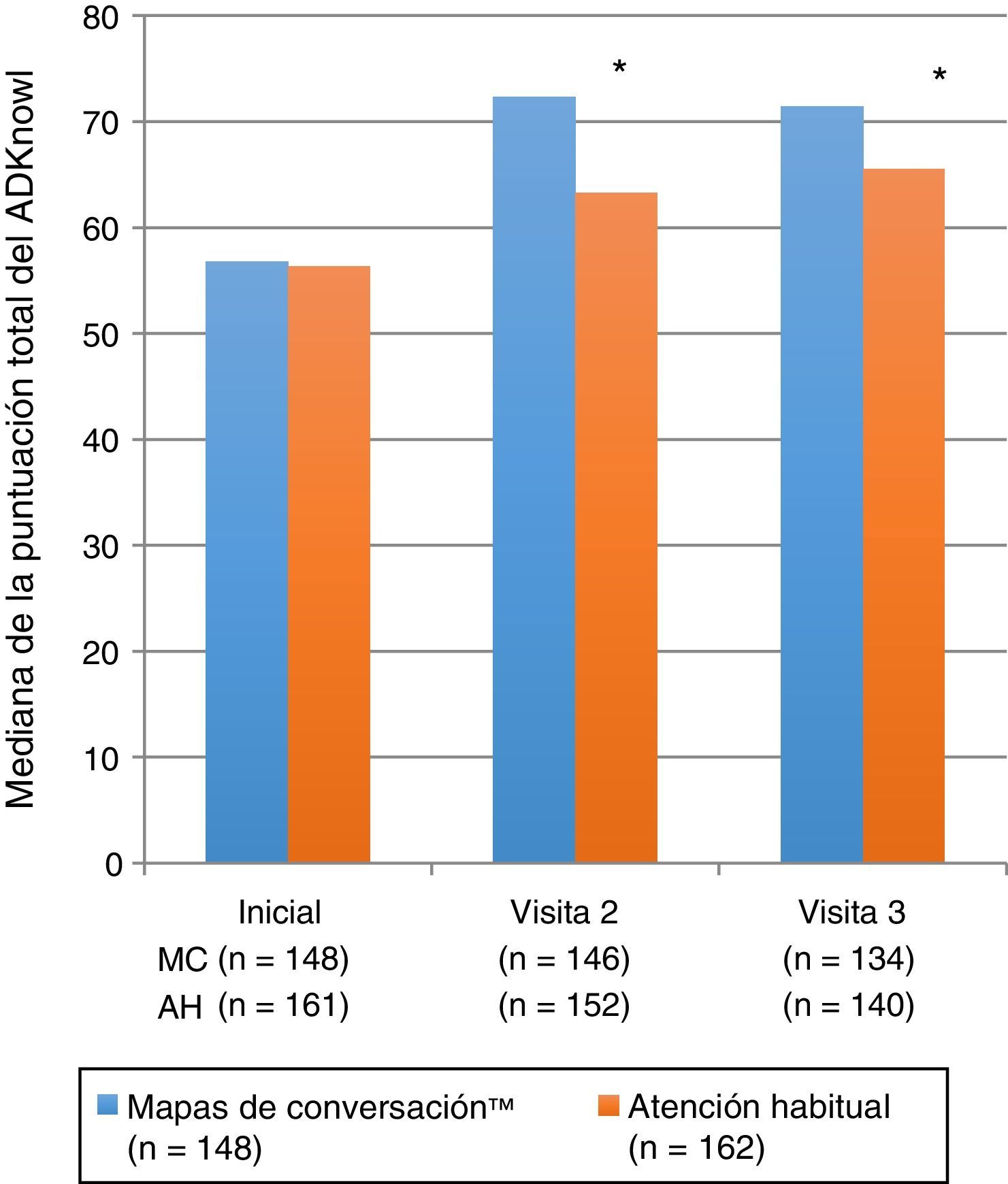
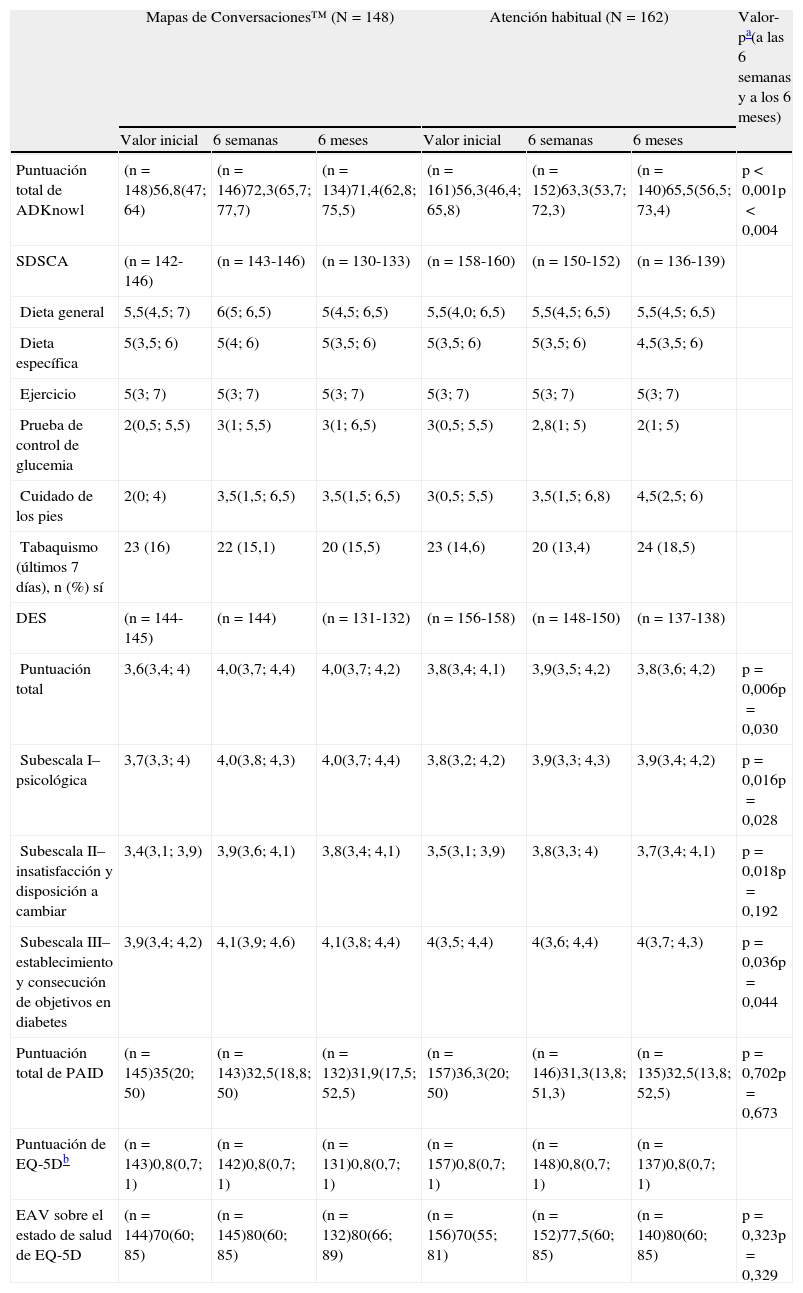
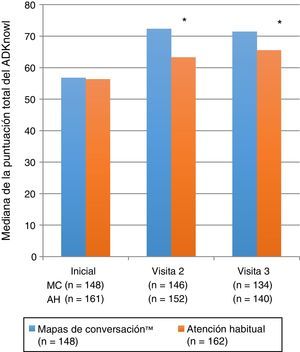
Variable principal de valoración: conocimiento sobre la diabetesLas puntuaciones totales de ADKnowl aumentaron significativamente con respecto al inicio del estudio en ambos grupos, tanto en la visita que se llevó a cabo a las 6 semanas como en la que se realizó a los 6 meses (p<0,001 para ambos grupos). Las puntuaciones fueron significativamente más altas en el grupo MC que en el grupo AH (tabla 2 y fig. 2; p<0,001 en ambos momentos). La mediana (IQR) de la variación de las puntuaciones totales de ADKnowl también fue superior en el grupo que recibió la formación con MC que en el grupo con AH en ambas visitas (p<0,001 para ambas comparaciones). Los modelos ANCOVA no paramétricos mostraron que tras un ajuste de las covariables iniciales, los resultados fueron consistentes con los obtenidos con el análisis sin ajustar.
Mediana de las puntuaciones de los resultados comunicados por los pacientes al inicio del estudio, después de 6 semanas y tras 6 meses de formación con los mapas de conversaciones sobre diabetes o con la atención habitual en pacientes con diabetes mellitus tipo 2
| Mapas de Conversaciones™ (N=148) | Atención habitual (N=162) | Valor-pa(a las 6 semanas y a los 6 meses) | |||||
| Valor inicial | 6 semanas | 6 meses | Valor inicial | 6 semanas | 6 meses | ||
| Puntuación total de ADKnowl | (n=148)56,8(47; 64) | (n=146)72,3(65,7; 77,7) | (n=134)71,4(62,8; 75,5) | (n=161)56,3(46,4; 65,8) | (n=152)63,3(53,7; 72,3) | (n=140)65,5(56,5; 73,4) | p<0,001p<0,004 |
| SDSCA | (n=142-146) | (n=143-146) | (n=130-133) | (n=158-160) | (n=150-152) | (n=136-139) | |
| Dieta general | 5,5(4,5; 7) | 6(5; 6,5) | 5(4,5; 6,5) | 5,5(4,0; 6,5) | 5,5(4,5; 6,5) | 5,5(4,5; 6,5) | |
| Dieta específica | 5(3,5; 6) | 5(4; 6) | 5(3,5; 6) | 5(3,5; 6) | 5(3,5; 6) | 4,5(3,5; 6) | |
| Ejercicio | 5(3; 7) | 5(3; 7) | 5(3; 7) | 5(3; 7) | 5(3; 7) | 5(3; 7) | |
| Prueba de control de glucemia | 2(0,5; 5,5) | 3(1; 5,5) | 3(1; 6,5) | 3(0,5; 5,5) | 2,8(1; 5) | 2(1; 5) | |
| Cuidado de los pies | 2(0; 4) | 3,5(1,5; 6,5) | 3,5(1,5; 6,5) | 3(0,5; 5,5) | 3,5(1,5; 6,8) | 4,5(2,5; 6) | |
| Tabaquismo (últimos 7 días), n (%) sí | 23 (16) | 22 (15,1) | 20 (15,5) | 23 (14,6) | 20 (13,4) | 24 (18,5) | |
| DES | (n=144-145) | (n=144) | (n=131-132) | (n=156-158) | (n=148-150) | (n=137-138) | |
| Puntuación total | 3,6(3,4; 4) | 4,0(3,7; 4,4) | 4,0(3,7; 4,2) | 3,8(3,4; 4,1) | 3,9(3,5; 4,2) | 3,8(3,6; 4,2) | p=0,006p=0,030 |
| Subescala I–psicológica | 3,7(3,3; 4) | 4,0(3,8; 4,3) | 4,0(3,7; 4,4) | 3,8(3,2; 4,2) | 3,9(3,3; 4,3) | 3,9(3,4; 4,2) | p=0,016p=0,028 |
| Subescala II–insatisfacción y disposición a cambiar | 3,4(3,1; 3,9) | 3,9(3,6; 4,1) | 3,8(3,4; 4,1) | 3,5(3,1; 3,9) | 3,8(3,3; 4) | 3,7(3,4; 4,1) | p=0,018p=0,192 |
| Subescala III–establecimiento y consecución de objetivos en diabetes | 3,9(3,4; 4,2) | 4,1(3,9; 4,6) | 4,1(3,8; 4,4) | 4(3,5; 4,4) | 4(3,6; 4,4) | 4(3,7; 4,3) | p=0,036p=0,044 |
| Puntuación total de PAID | (n=145)35(20; 50) | (n=143)32,5(18,8; 50) | (n=132)31,9(17,5; 52,5) | (n=157)36,3(20; 50) | (n=146)31,3(13,8; 51,3) | (n=135)32,5(13,8; 52,5) | p=0,702p=0,673 |
| Puntuación de EQ-5Db | (n=143)0,8(0,7; 1) | (n=142)0,8(0,7; 1) | (n=131)0,8(0,7; 1) | (n=157)0,8(0,7; 1) | (n=148)0,8(0,7; 1) | (n=137)0,8(0,7; 1) | |
| EAV sobre el estado de salud de EQ-5D | (n=144)70(60; 85) | (n=145)80(60; 85) | (n=132)80(66; 89) | (n=156)70(55; 81) | (n=152)77,5(60; 85) | (n=140)80(60; 85) | p=0,323p=0,329 |
ADKnowl: cuestionario Audit of Diabetes Knowledge; DES: Diabetes Empowerment Scale; EAV: escala analógica visual; EQ-5D: EuroQoL-5D; IQR: rango intercuartílico; N: número total de participantes; n: número de participantes en cada grupo; PAID: Problem Areas in Diabetes; SDSCA: Summary of Diabetes Self-Care Activities.
Los valores son medianas (IQR) a no ser que se indique lo contrario.
Mediana de las puntuaciones totales del cuestionario Audit of Diabetes Knowledge (ADKnowl) al inicio del estudio, a las 6 semanas y a los 6 meses de recibir formación usando los Mapas de Conversaciones™ sobre diabetes (MC) o la atención habitual (AH) en pacientes con diabetes mellitus tipo 2. * p<0,001 entre ambas intervenciones.
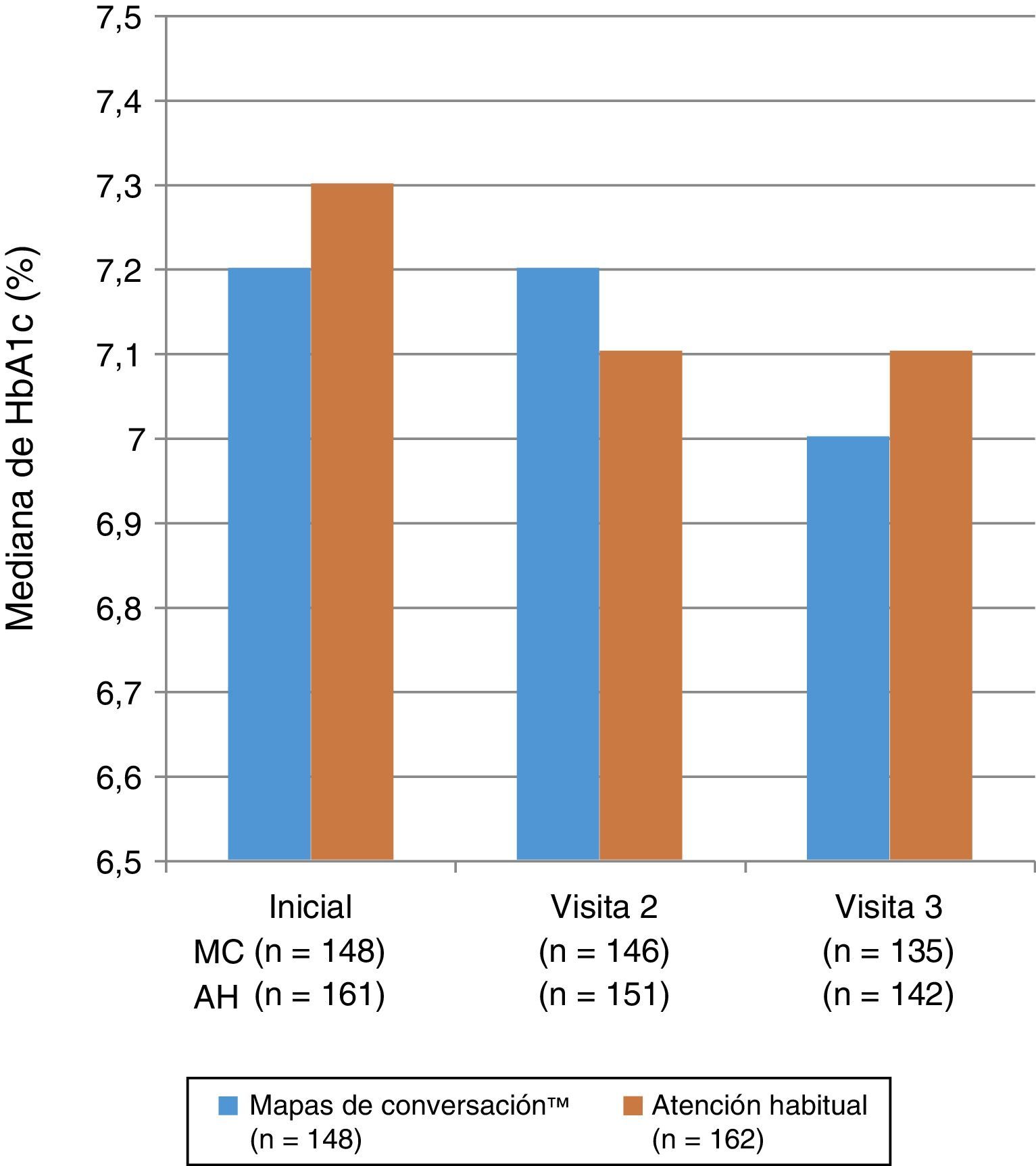
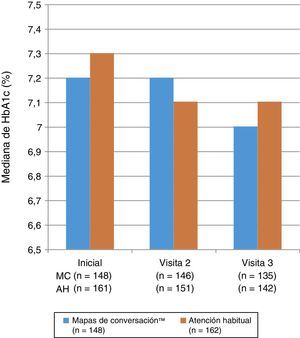
En la figura 3 se muestra la mediana de los valores de HbA1c al inicio del estudio y en las visitas 2 y 3, no observándose diferencias estadísticamente significativas entre los grupos en la visita 2 (p=0,985) o en la visita 3 (p=0,555). El análisis de modelos mixtos de mediciones repetidas de la variación de los valores de HbA1c entre los grupos MC y AH no mostró ninguna diferencia significativa en ninguna visita (p=0,644 y p=0,486 respectivamente). La mediana (IQR) del descenso de los valores de HbA1c entre el inicio del estudio y la visita 3 fue de –0,1 (–0,5; 0,2)% y –0,1 (–0,7; 0,3)% en los grupos MC y AH respectivamente (p<0,05 para ambos). En la visita 3, el 34,3% de los 135 pacientes evaluables del grupo MC y el 29,7% de los 142 pacientes evaluables del grupo AH cumplían con el objetivo de HbA1c≤6,5%; las proporciones respectivas de los pacientes de cada grupo con una cifra de HbA1c≤7,5% fueron del 65,7 y 58,8%.
La proporción de pacientes que notificaron hipoglucemia grave fue<5% en ambos grupos al inicio del estudio (MC: 2,8%; AH: 0,7%) y se mantuvo por debajo del 5% en el grupo MC en la visita 2 (3,5%) y en la visita 3 (4,6%). La proporción de pacientes afectados también se mantuvo baja en el grupo AH en las visitas 2 (5,3%; p=0,438 frente al grupo MC) y 3 (2,9%; p=0,533 frente al grupo MC). Solo un paciente (del grupo MC) experimentó una hipoglucemia que surgió durante el tratamiento.
No hubo diferencias clínicamente relevantes entre los grupos MC y AH con respecto a la mediana del IMC, el peso, el perímetro de cintura, la presión arterial diastólica y sistólica, la frecuencia cardíaca, o los niveles lipídicos al inicio del estudio o en las visitas posteriores. Las variaciones observadas en estos parámetros fueron insignificantes durante el estudio en ambos grupos.
Menos del 4% de los pacientes de ambos grupos experimentaron acontecimientos adversos surgidos durante el estudio y relacionados con la DM2, y ningún paciente comunicó un acontecimiento que pudiera estar relacionado con un procedimiento del estudio.
Resultados comunicados por el pacienteEn la tabla 2 se muestran las fluctuaciones en las puntuaciones de los distintos dominios (dieta, ejercicio, nivel de glucemia, cuidado de los pies y tabaquismo) del SDSCA que tuvieron lugar durante el estudio.
En la tabla 2 también se resumen los cambios con respecto al inicio del estudio en las puntuaciones totales y de la subescala de PAID, y en las puntuaciones del índice EQ-5D y de la EAV comunicados en las visitas 2 y 3. No se observaron diferencias significativas entre ambos grupos en los 3 puntos temporales. Las puntuaciones totales de DES fueron significativamente más elevadas después de MC en comparación con AH en ambas visitas postintervención, y las puntuaciones de las subescalas también favorecieron significativamente a MC en una o en ambas visitas (tabla 2). Asimismo, la variación de la puntuación total de DES entre el inicio del estudio y las visitas 2 (p=0,001) y 3 (p=0,011) fue significativamente superior con MC en comparación con la AH.
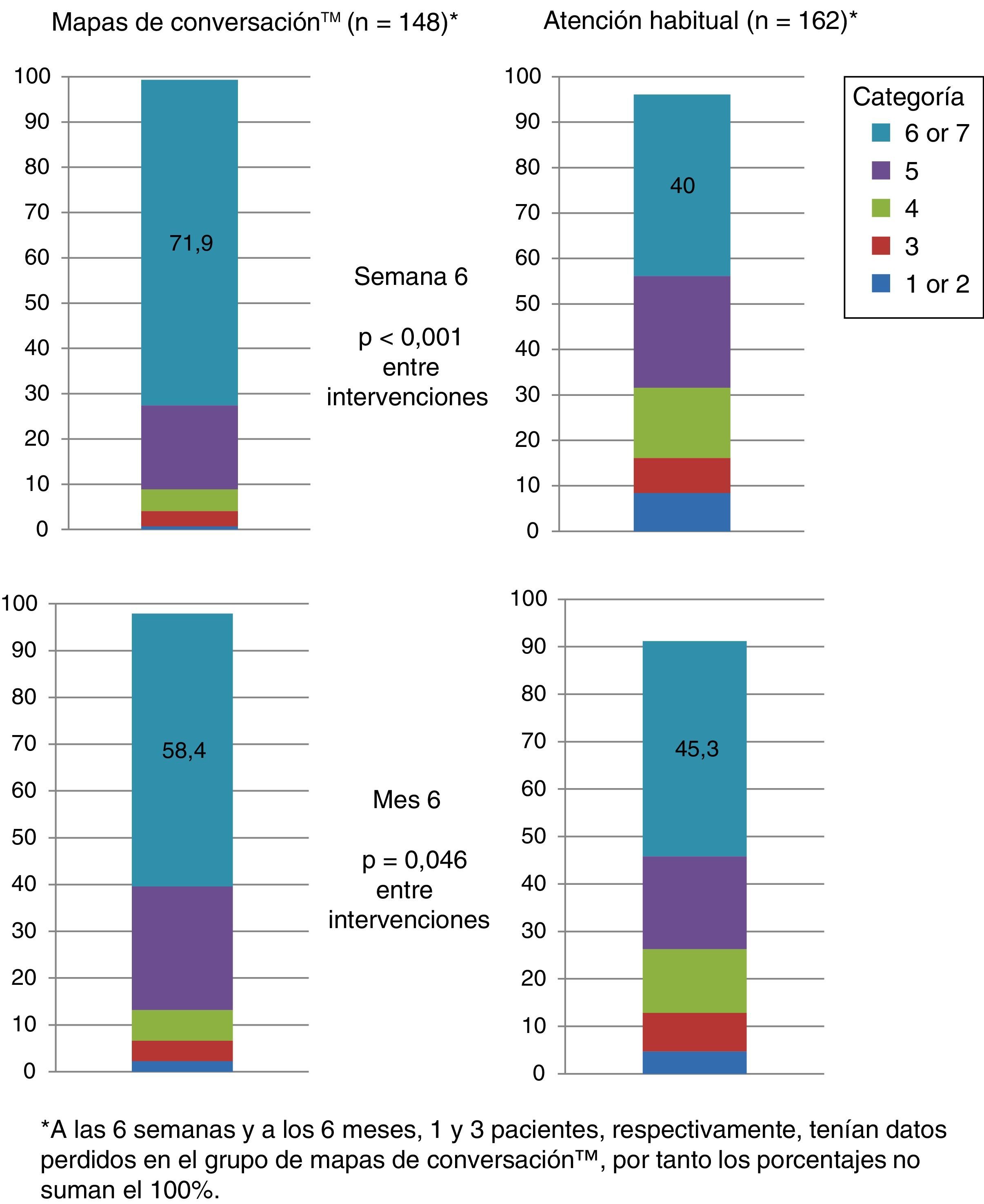
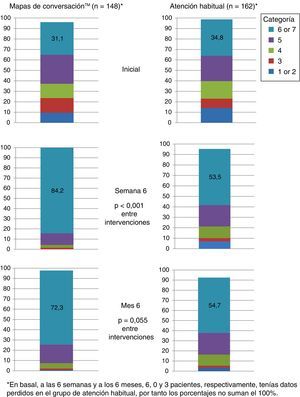
La satisfacción con el cuidado fue significativamente superior en el grupo MC en comparación con el grupo AH al final del periodo de intervención de 6 semanas, visita 2 (p<0,001; fig. 4).
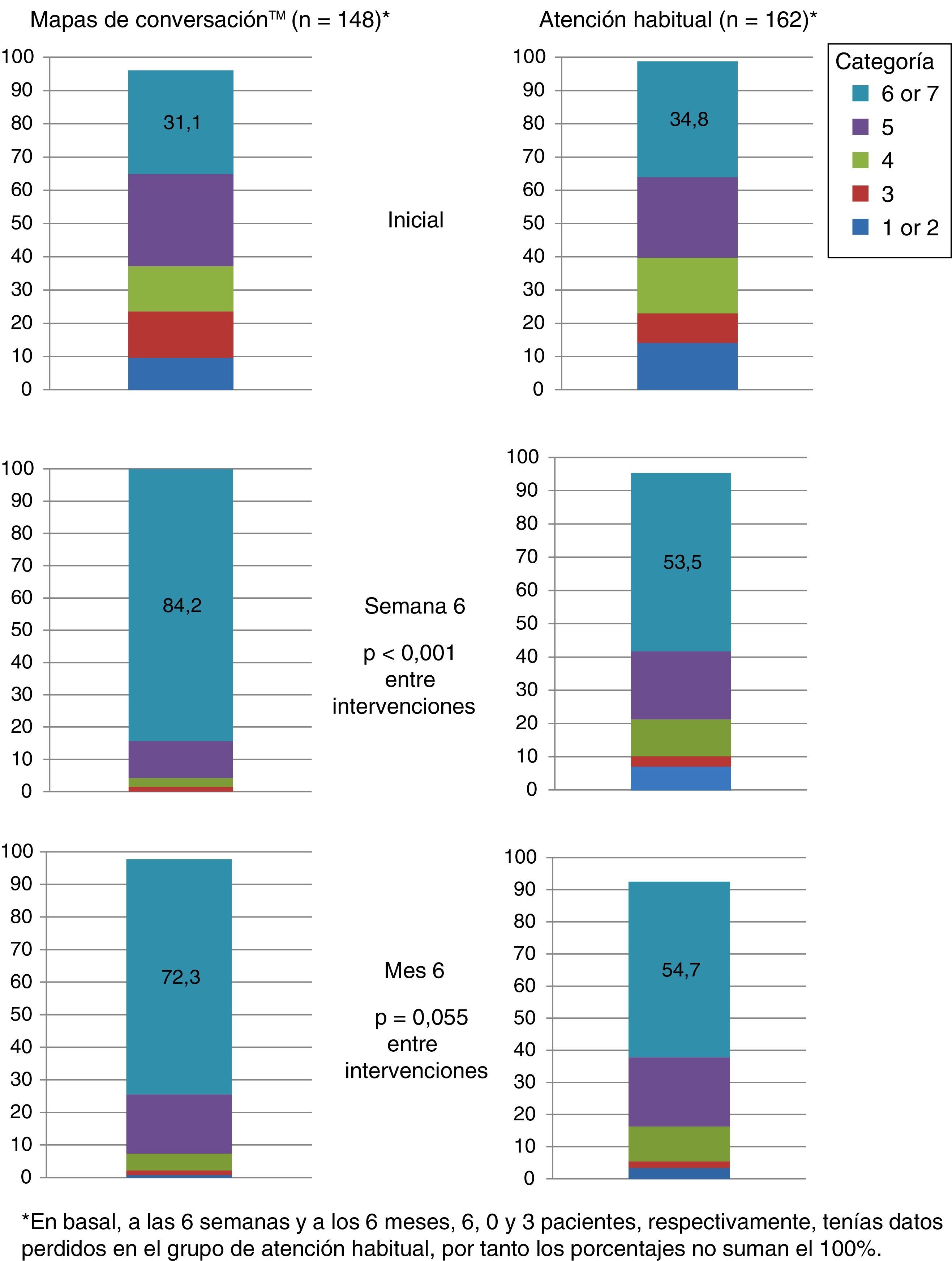
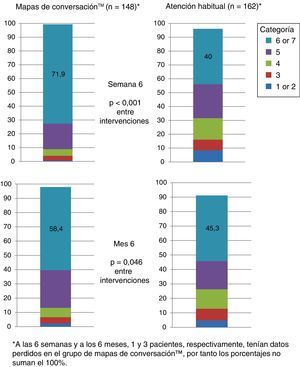
Más de la mitad de los pacientes que recibieron una formación basada en MC sintieron que habían alcanzado sus objetivos a los 6 meses. Los pacientes que se sometieron a una formación basada en MC fueron más proclives a mostrar una evaluación de consecución de objetivos más alta que aquellos del grupo AH en ambas visitas (visita 2, p<0,001y visita 3, p=0,046; fig. 5).
Percepción de la consecución de objetivos al inicio del estudio, a las 6 semanas y a los 6 meses de recibir formación usando los Mapas de Conversaciones™ sobre diabetes (MC) o la atención habitual (AH) en pacientes con diabetes mellitus tipo 2. La categoría 1 indica que el paciente no consiguió en absoluto lo que quería; la categoría 7 indica que al paciente consiguió todo lo que quería.
Este es el primer estudio europeo aleatorizado dirigido a evaluar la eficacia de una formación basada en los MC en comparación con la AH en pacientes con DM2.
Dado que el objetivo inmediato de la formación es mejorar el conocimiento y comprensión de la enfermedad, la formación basada en MC se evaluó en nuestro estudio principalmente con relación al conocimiento sobre la diabetes. La investigación previa muestra que es poco probable que la conducta y en última instancia los resultados clínicos cambien a menos que los pacientes conozcan su enfermedad y entiendan qué y cómo cambiar9. En pacientes españoles con DM2, el conocimiento relacionado con la diabetes mejoró en ambos grupos (MC vs. AH) pero los MC fueron superiores a la AH 6 meses después de completar la formación. Una serie de ensayos que han evaluado otros programas o herramientas para los pacientes con DM2 también indican que la educación diabetológica mejora el conocimiento de estos pacientes, con beneficios que se mantienen hasta 5 años en algunos casos22–24. Sin embargo, el conocimiento de la enfermedad, por sí mismo, probablemente no es suficiente para provocar mejorías clínicas, y no observamos ninguna diferencia en relación con esta variable entre ambos grupos a los 6 meses, un dato que coincide con el de otros estudios22–25. Es interesante destacar que dados los bajos niveles de HbA1c al inicio de nuestro estudio, parece probable que los PS estuvieran enviando a participantes «con necesidades de formación» por motivos distintos del control glucémico (como por ejemplo: incumplimiento terapéutico, falta de responsabilidad para el cuidado personal, o insulinización futura), lo que podría haber reducido la capacidad de nuestro estudio de mostrar diferencias significativas entre ambas intervenciones con respecto a este criterio de valoración clínica.
Los resultados de un estudio observacional indican que los pacientes con una menor duración de su DM2 alcanzan unas mayores reducciones de HbA1c o tienen mayores probabilidades de alcanzar un control de la HbA1c que otros pacientes26. En este estudio, la mediana de la duración de la diabetes de los pacientes era de 7,8 años y la mediana de la edad era de 64 años. Además, el 38,5% de los pacientes del grupo MC y el 36,4% de los del grupo AH estaban recibiendo insulina al inicio del estudio.
La investigación previa muestra que en pacientes con DM2 la educación grupal en cómo manejar uno mismo su diabetes puede mejorar las variables psicosociales y de estilo de vida en comparación con la atención habitual, incluso en ausencia de una reducción de la Hb1Ac22–24,27. En este estudio, el dolor, las molestias y el estado de salud general (EQ-5D), el cuidado personal y el cumplimiento con las actividades recomendadas por el médico (SDSCA) y el malestar relacionado con la diabetes (PAID) mejoraron de forma parecida en ambos grupos. La eficacia psicosocial relacionada con la diabetes percibida por el paciente (DES) mejoró en mayor medida con MC que con AH. Estas mejoras en los resultados comunicados por los pacientes podrían haber contribuido al elevado nivel de satisfacción con el cuidado y la consecución de los objetivos, también reflejados por unos elevados índices de retención de la información en ambos grupos. La satisfacción con el cuidado y la consecución de objetivos fueron mejores en los pacientes formados con MC que en los que recibieron AH, aunque las diferencias entre ambos grupos en estas mediciones fueron inferiores en la visita realizada a los 6 meses que en la visita realizada a las 6 semanas, lo que indica que el refuerzo periódico de la formación con MC podría ser beneficioso.
Actualmente no se están utilizando en España programas educativos estructurados a nivel nacional para los pacientes con DM2, aunque existen iniciativas a nivel local y regional. Los resultados de este estudio muestran que en pacientes con DM2 que requieran educación diabetológica podría considerarse la utilización de los MC. Para maximizar la captación y eficacia de la formación basada en MC, puede ser mejor utilizarla únicamente en los pacientes que indiquen un deseo y disposición a este tipo de formación, ya que estos son los pacientes que con más probabilidad adquieran y retengan la información proporcionada y actúen en consecuencia22,25. Por tanto, se podrían iniciar otros estudios para identificar y determinar qué pacientes serían más proclives a obtener un beneficio de los programas educativos relacionados con la diabetes.
LimitacionesEl seguimiento de los participantes se llevó a cabo únicamente durante 6 meses tras la formación, por lo que no tenemos pruebas del mantenimiento del efecto a largo plazo. Además, por necesidad no se enmascaró el estudio de manera que no se puede excluir la introducción de un sesgo relacionado con los resultados de los cuestionarios a los pacientes (por ejemplo, satisfacción con el cuidado personal).
En este estudio los pacientes del grupo comparador no recibieron intervenciones estandarizadas, sino su atención habitual, que es por su naturaleza heterogénea, en la misma medida que lo es la educación del paciente en España. La falta de un programa nacional estandarizado dificulta la selección de un comparador. Por tanto, para evaluar el beneficio incremental de los MC frente a las opciones utilizadas actualmente por los centros en España, se eligió como comparador la AH. Esta puede o no haber incluido educación diabetológica, y nosotros encontramos que 21 pacientes del grupo de AH utilizaron durante el estudio programas educativos estructurados, lo que puede haber afectado a nuestros resultados.
No se recopilaron datos detallados relacionados con las habilidades de cada educador en diabetes participante en el estudio (aunque tenían una mediana de experiencia de 100 meses impartiendo educación diabetológica).
Finalmente, es posible que hubiera un efecto de aprendizaje para completar el ADKnowl. Para minimizar esto, los participantes no recibieron la evaluación de sus puntuaciones o las respuestas correctas tras completar el cuestionario, y el ADKnowl fue el primer cuestionario que se les presentó para garantizar que los participantes no obtuvieran información de otros cuestionarios posteriores (por ejemplo SDSCA) y completasen el ADKnowl en función de esta información. Sin embargo, es previsible que cualquier aprendizaje que tuviera lugar sería igual en ambos grupos de tratamiento.
ConclusiónEn España, donde no existen programas nacionales estructurados de educación en diabetes ni de concienciación sobre la misma, los MC fueron superiores a la AH, por lo que debería tenerse en cuenta esta herramienta para los pacientes con DM2 que necesiten una educación diabetológica.
Conflicto de interesesJR, AR, y SC son empleados y accionistas de Eli Lilly. AC es empleada de Eli Lilly. MR era empleado de Lilly en el momento de la realización del estudio y la elaboración del manuscrito.
Eli Lilly patrocinó el estudio así como la redacción de este manuscrito.
Los autores quieren dar las gracias a Caroline Spencer y a David Peters (Rx Communications, Reino Unido) por su ayuda en la redacción de este artículo, financiado por Eli Lilly.