Análisis de las características clínicas e histopatológicas de los pacientes con cáncer de tiroides en el área suroeste de Madrid e identificación de los factores de mal pronóstico en el subgrupo de carcinoma diferenciado de tiroides (CDT) del epitelio folicular.
Pacientes y métodosEstudio retrospectivo de una cohorte de cáncer de tiroides de nuestro hospital entre 1998-2009. Las variables clínicas, quirúrgicas e histopatológicas significativas se incluyeron en modelos de regresión de Cox y logística para la identificación de factores pronósticos de muerte, recidiva y persistencia de enfermedad.
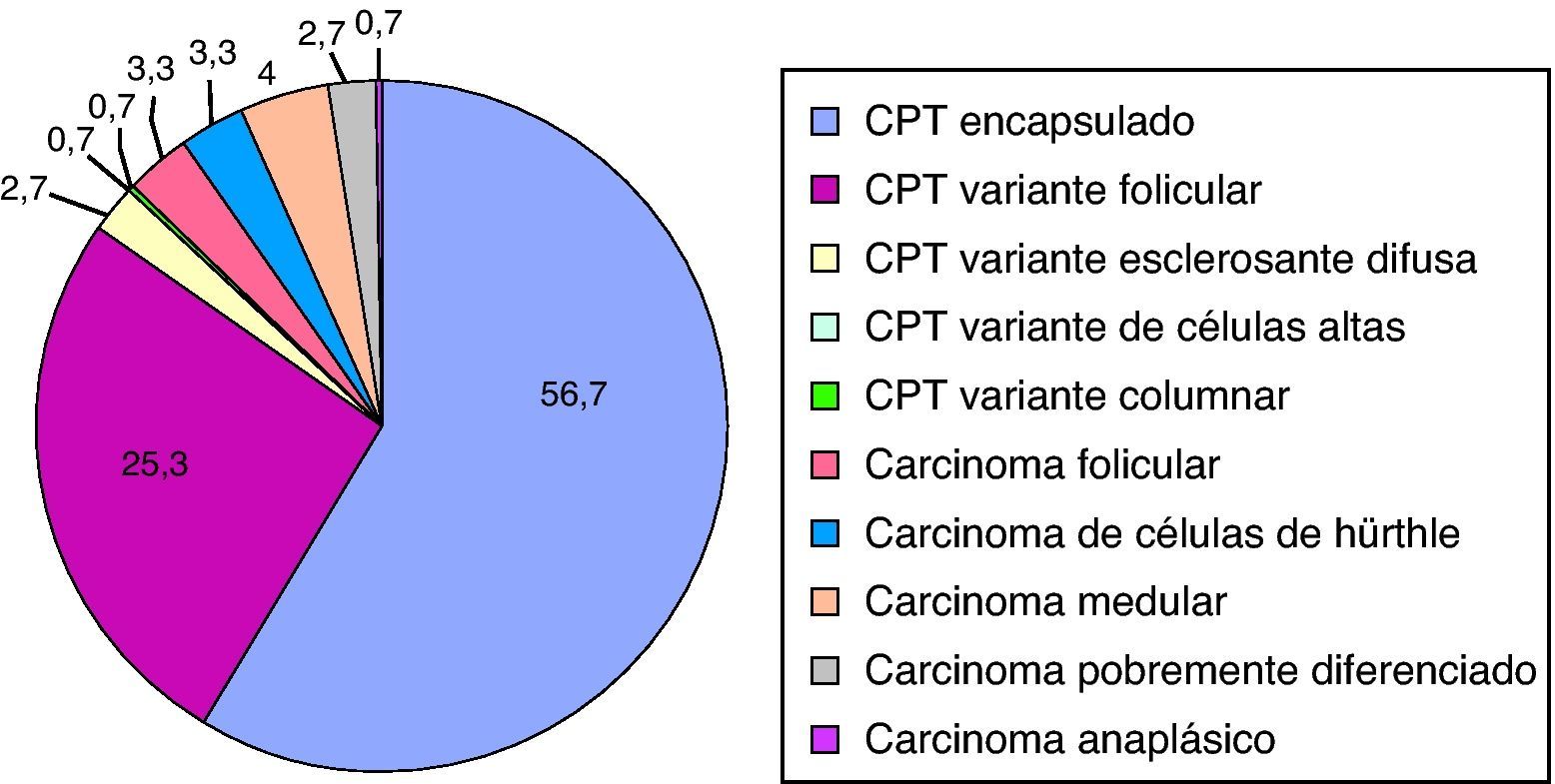
ResultadosSe incluyeron 150 pacientes con mediana de edad 49 años y mediana de seguimiento de 5,4 años. Los subtipos histológicos fueron: carcinoma papilar (86%), carcinoma folicular (6,6%), carcinoma medular (4%), carcinoma pobremente diferenciado (2,7%) y carcinoma anaplásico (0,7%).
Al final del estudio: 68% curación, 3,3% muertos (mortalidad por cáncer tiroideo 1,3%), 1,3% pérdida de seguimiento, 6,7% con enfermedad bioquímica persistente, 2,7% con enfermedad clínica persistente y 18% pendiente de evaluación. El mejor modelo pronóstico para recidiva de CDT fue el estadiaje TNM (estadio ii-iv frente a i: HR 5,9, 95% IC 1,3-26,6) y para persistencia de enfermedad o muerte el estadiaje clínico de la ETA (alto riesgo frente a bajo/muy bajo riesgo: OR 9,2, 95% IC 2,6-33,2)
ConclusionesEn nuestro estudio la mortalidad y persistencia clínica de enfermedad fueron bajas. La clasificación de pacientes con CDT según estadiaje de la ETA fue un buen factor predictor de enfermedad persistente o muerte.
To analyze the clinical and histopathological features of patients with thyroid cancer in the southwest Madrid area and to identify poor prognostic factors in the subgroup with differentiated thyroid carcinoma (DTC) of the follicular epitelium.
Patients and methodsA retrospective cohort study of patients diagnosed with thyroid cancer at our hospital from 1998 to 2009. Significant clinical, surgical, and histopathological variables were included in Cox proportional hazard and logistic regression models to identify baseline factors predicting for death, recurrence, and persistent disease in DTC.
ResultsA total of 150 patients with a median age of 49 years and a median follow-up of 5.4 years were enrolled. Histological subtypes were: papillary carcinoma (86%), follicular carcinoma (6.6%), medullary carcinoma (4%), poorly differentiated carcinoma (2.7%), and anaplastic carcinoma (0.7%). At the end of the study, 68% of patients were cured, 3.3% had died (disease-specific mortality, 1.3%), 1.3% were lost to follow-up, 6.7% had persistent biochemical disease, and 2.7% persistent clinical disease, while 18% of patients were pending assessment. The best prognostic model for DTC recurrence was TNM staging (stage II-IV vs. I: HR 5.9, 95% CI 1.3-26.6), while the best model for persistent disease or death was ETA clinical staging (high risk vs. low or very low risk: OR 9.2, 95% CI 2.6-33.2).
ConclusionsIn our study, disease-specific mortality and persistent clinical disease were low. Classification of DTC patients based on ETA staging after initial treatment was a good predictor of persistent disease or death.
El carcinoma de tiroides (CT) aunque representa una neoplasia rara (menos del 1%) y constituye el cáncer endocrino más frecuente1. Durante las últimas décadas, la prevalencia mundial del CT derivado del epitelio folicular -cáncer diferenciado de tiroides (CDT)- se ha incrementado notablemente2, especialmente a expensas de la variante histológica papilar3. La evolución de los métodos diagnósticos frente a los posibles cambios del comportamiento biológico del CT han sido invocados como causas de ese aumento de prevalencia del CDT, sin que el debate esté definitivamente cerrado2.
La disponibilidad de mejores métodos diagnósticos, la necesidad de un enfoque terapéutico multidisciplinar y los cambios observados en la forma de presentación del CDT han promovido, a partir del año 2000, el desarrollo de diferentes guías y consensos de expertos, con un aceptable seguimiento por parte de los endocrinólogos de nuestro país4. Aunque durante los últimos años, se ha incrementado el número de trabajos relacionados con el CT publicados en nuestro país, existen aún pocas publicaciones de series históricas de pacientes con seguimiento a largo plazo5–7.
El objetivo de nuestro estudio ha sido analizar los datos clínicos e histopatológicos de los pacientes con CT diagnosticados en nuestra área durante el período 1998-2009, así como identificar factores pronósticos de evolución en el subgrupo de pacientes con CDT del epitelio folicular.
Material y métodosEstudio retrospectivo de una cohorte de pacientes diagnosticados de CT en nuestro hospital entre marzo de 1998 y diciembre de 2009. Se excluyeron aquellos pacientes diagnosticados en otro centro o con seguimiento en nuestro hospital inferior a 6 meses. Desde 2004 se había establecido en nuestra unidad un protocolo de diagnóstico, tratamiento y seguimiento del CT, basado parcialmente en la Guía Británica de 20028. El tipo histológico del tumor se definió según la clasificación de la OMS9. Se aplicaron 2 escalas pronósticas para clasificar a los pacientes con CDT en categorías de riesgo: la sexta edición de la escala TNM (estadios i, ii, iii, iva, ivb y ivc)10 y la escala propuesta por el Consenso de la European Thyroid Association (ETA) (categorías de muy bajo riesgo, bajo riesgo y alto riesgo)11. A partir de 2007 se estableció en nuestra unidad un protocolo de diagnóstico, tratamiento y seguimiento del CDT según el Consenso de la ETA11. Los criterios de remisión fueron definidos de acuerdo a dicho Consenso11. Para pacientes de muy bajo riesgo tratados con lobectomía se consideró remisión una determinación de tiroglobulina (Tg) inferior a 10 ng/ml bajo tratamiento supresor con una ecografía cervical negativa. En el caso de pacientes de bajo riesgo (T1N0M0 o T2N0M0 sin histología de riesgo ni multifocalidad) tratados con tiroidectomía total y ablación con I131 se definió la remisión como una Tg estimulada con TSHhr menor a 0,5 ng/ml y Tg anual indetectable bajo tratamiento supresor. En los pacientes de riesgo moderado-alto (cualquier T3 y T4 o cualquier T, N1 o cualquier M1) se consideró remisión la concurrencia de al menos un rastreo corporal total (RCT) negativo con Tg menor de 2 ng/ml sin tratamiento supresor o tras estímulo con TSHhr y Tg anual indetectable bajo tratamiento supresor.
En los pacientes que habían alcanzado la remisión se realizaba anualmente una determinación de Tg bajo tratamiento supresor y ecografía cervical.
Se definió como terapia supresora de TSH la consecución de concentraciones de TSH inferiores a 0,1μUI/ml mediante la administración de tiroxina (L-T4), terapia que se mantuvo en los pacientes con persistencia de enfermedad. En los pacientes de riesgo moderado-alto se mantuvo la terapia supresora durante 5 años y al alcanzar la situación de no evidencia de enfermedad, el tratamiento se equiparó a los de bajo riesgo. En los pacientes de bajo riesgo en los que se había conseguido la curación, la posibilidad de recidiva es baja por lo que se disminuyó la dosis de L-T4 para lograr valores de TSH en el límite inferior de la normalidad (entre 0,5 y 1,0μUI/ml).
Se definió como Tg en fase off los valores de Tg alcanzados tras retirada de tratamiento con L-T4 durante 4 semanas y con una concentración simultánea de TSH superior a 30μUI/ml.
El RCT tras la cirugía tiroidea se realizó a la semana de una dosis ablativa de I131 administrada a pacientes de alto y bajo riesgo. En los pacientes con alto riesgo se realizaron 2 RCT: un nuevo RCT al año y otro segundo RCT al siguiente año y su negatividad se consideró como criterio de curación.
En los pacientes con anticuerpos contra Tg (antiTg) positivos una concentración indetectable de Tg no se consideró como indicador de remisión de enfermedad, por lo que el seguimiento se realizó mediante RCT periódicos y ecografía cervical. Ante la sospecha de enfermedad a distancia se utilizaron otras técnicas de imagen tales como TC, resonancia magnética y fluoro desoxiglucosa-tomografía con emisión de positrones
Se recogieron las siguientes variables referentes a:
- a)
Diagnóstico
- -
Características clínicas, incluyendo datos demográficos y forma de presentación. Se definió como presentación incidental el hallazgo de nódulo tiroideo en alguna prueba de imagen solicitada por motivo diferente a patología tiroidea o el diagnóstico de CT en el estudio histológico de pieza de tiroidectomía realizada por enfermedad tiroidea no sospechosa de malignidad.
- -
Citología por punción aspiración con aguja fina (PAAF): se definió como no realizada, diagnóstica, benigna, indeterminada e insuficiente.
- -
Tipo histológico, diámetro máximo y extensión del tumor.
- -
- b)
Tratamiento
- -
Tipos de cirugía tiroidea y ganglionar.
- -
Complicaciones posquirúrgicas: hipoparatiroidismo permanente y lesión del nervio recurrente.
- -
Tratamiento con I131. Tratamiento con radioterapia externa.
- -
- c)
Estado en la última visita:
- -
Muerto por CT o por otra causa, vivo con criterios de persistencia, recidiva o curación de la enfermedad, pérdida de seguimiento. Se definió como pendiente de evaluación al paciente con revisión programada en los 6 siguientes meses tras el cierre de la recogida de variables.
- -
Las concentraciones séricas de Tg se determinaron mediante quimioluminiscencia con el analizador Immulite 2000® (Siemens), con límite de detección de 0,2 ng/ml y coeficientes de variación intraanalítica e interanalítica de 3,7 y 4,6%, respectivamente. Las concentraciones séricas de antiTg y TSH se cuantificaron mediante quimioluminiscencia con el analizador Advia-Centaur® (Siemens), con límites de detección de 30 U/ml y 0,008μUI/ml respectivamente y coeficientes de variación intraanalítica e interanalítica de 3,9 y 5,1% para antiTg y de 3,1 y 4,2% para TSH.
La mayoría de los RCT fueron realizados en un mismo centro de Medicina Nuclear tras dosis oral de I131en gammacámara con colimadores para altas energías.
Las variables cuantitativas se expresan mediante la mediana y su rango intercuartílico (RIC) y las cualitativas en porcentaje. Las curvas de supervivencia se estimaron por el procedimiento de Kaplan-Meier y la comparación de curvas de supervivencia se realizó con la prueba de Mantel-Cox (log-rank test).
La búsqueda de factores pronósticos de muerte, recidiva y enfermedad persistente en CDT se llevó a cabo mediante 2 modelos multivariantes: un modelo predictor de regresión de Cox, siendo la variable dependiente el tiempo hasta la recidiva, y un modelo predictor de regresión logística en el que la variable de resultado fue la muerte o la persistencia de enfermedad. Los modelos completos iniciales incluyeron aquellas variables clínicas, quirúrgicas e histopatológicas con p<0,1 en el análisis univariado. En el caso de que las variables categóricas generasen estimadores inestables por escaso número de pacientes en alguno de los grupos fueron recodificadas a nuevas variables con menor número de categorías. Tras construir todos los posibles submodelos partiendo del modelo máximo, el criterio de selección del mejor modelo predictor fue el valor R2 de Atkinson en la regresión de Cox y el valor Cp de Mallows en la regresión logística.
El estudio estadístico se realizó mediante el programa estadístico SPSS 15.0.
ResultadosSe incluyeron 150 pacientes con CT, con mediana de edad de 49 años, de los que 139 (92,6%) correspondían a CDT. La mediana de seguimiento fue de 5,4 años (RIC: 2,0-8,4).
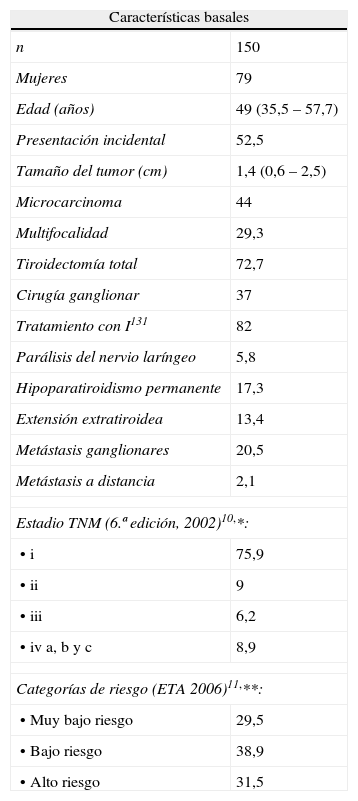
Las características basales se muestran en la tabla 1. En el 52,5% de los pacientes la forma de presentación fue un hallazgo incidental en una prueba de imagen solicitada por motivo diferente a patología tiroidea (19,5%) o en la pieza de tiroidectomía realizada por enfermedad tiroidea no sospechosa de malignidad (bocio multinodular normofuncional, bocio hiperfuncional) (33%). En el resto de los pacientes las formas de presentación fueron la presencia de bocio (18%), nódulo tiroideo palpable (24%) y adenopatía cervical palpable (5,36%).
Características clínicas, tipos de tratamiento, complicaciones postquirúrgicas, estadificación del tumor* y categorías de riesgo** en los CDT. Datos expresados en porcentaje o mediana y su rango intercuartílico
| Características basales | |
| n | 150 |
| Mujeres | 79 |
| Edad (años) | 49 (35,5 – 57,7) |
| Presentación incidental | 52,5 |
| Tamaño del tumor (cm) | 1,4 (0,6 – 2,5) |
| Microcarcinoma | 44 |
| Multifocalidad | 29,3 |
| Tiroidectomía total | 72,7 |
| Cirugía ganglionar | 37 |
| Tratamiento con I131 | 82 |
| Parálisis del nervio laríngeo | 5,8 |
| Hipoparatiroidismo permanente | 17,3 |
| Extensión extratiroidea | 13,4 |
| Metástasis ganglionares | 20,5 |
| Metástasis a distancia | 2,1 |
| Estadio TNM (6.ª edición, 2002)10,*: | |
| • i | 75,9 |
| • ii | 9 |
| • iii | 6,2 |
| • iv a, b y c | 8,9 |
| Categorías de riesgo (ETA 2006)11,**: | |
| • Muy bajo riesgo | 29,5 |
| • Bajo riesgo | 38,9 |
| • Alto riesgo | 31,5 |
CDT: carcinoma diferenciado de tiroides; ETA: European Thyroid Association; TNM: tumor, adenopatías, metástasis.
No se realizó PAAF o se obtuvo de otro nódulo distinto del afecto de CT en el 36% de los pacientes. Los resultados de la PAAF fueron diagnóstica en el 30,7%, benigna en el 18,7%, indeterminada en el 12% e insuficiente en el 2,7%.
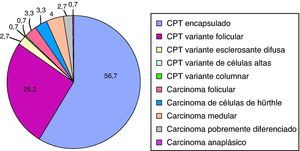
Los subtipos histológicos de CT se muestran en la figura 1. El 86% de los pacientes de nuestra serie presentó carcinoma papilar (CP), de los que el 56,7% correspondía a la variedad de carcinoma papilar clásico (CPC) o encapsulado.
Los distintos tratamientos, las complicaciones posquirúrgicas, la estadificación del tumor y las categorías de riesgo para CDT se muestran en la tabla 1. En los pacientes con CDT se practicó tiroidectomía total en 99 pacientes (72,5%), subtotal en un paciente (0,72%), lobectomía más istmectomía en 7 pacientes (5,1%) y lobectomía en 30 pacientes (21,16%).
Se realizó algún tipo de cirugía ganglionar (compartimento central, laterocervical ipsilateral, laterocervical contralateral y supraclavicular) en el 37% de los pacientes con CT. En el subgrupo de pacientes con CDT se realizó cirugía ganglionar en el 18% de los pacientes de bajo riesgo, en el 75,6% de los pacientes de alto riesgo y en ninguno de los de muy bajo riesgo.
Se practicaron 2 tipos de cirugía (tiroidea y/o ganglionar) en el 17,5% de los pacientes con CDT de muy bajo riesgo, mientras que en el 29% de los pacientes con bajo riesgo y alto riesgo se practicaron 3 tipos de cirugía. Al excluir a los pacientes con carcinoma medular, carcinoma pobremente diferenciado y anaplásico, las tasas de hipoparatiroidismo permanente y de parálisis del nervio recurrente fueron del 14,7 y 4%, respectivamente.
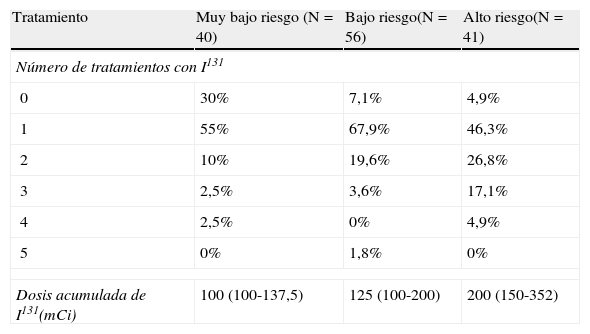
El 82% de los pacientes con CT recibió tratamiento con I131. El número de dosis y la dosis acumulada de I131 se muestran en la tabla 2. Recibieron una o más dosis de I131, el 70% de los pacientes de muy bajo riesgo, el 93% de los de bajo riesgo y el 95% de los alto riesgo. Seis pacientes (4%) recibieron radioterapia externa, con una dosis total acumulada de 5.300 cGy (2.262,5-7.000).
Número de dosis y dosis acumulada de I131 en los pacientes con CDT
| Tratamiento | Muy bajo riesgo (N = 40) | Bajo riesgo(N = 56) | Alto riesgo(N = 41) |
| Número de tratamientos con I131 | |||
| 0 | 30% | 7,1% | 4,9% |
| 1 | 55% | 67,9% | 46,3% |
| 2 | 10% | 19,6% | 26,8% |
| 3 | 2,5% | 3,6% | 17,1% |
| 4 | 2,5% | 0% | 4,9% |
| 5 | 0% | 1,8% | 0% |
| Dosis acumulada de I131(mCi) | 100 (100-137,5) | 125 (100-200) | 200 (150-352) |
CDT: carcinoma diferenciado de tiroides.
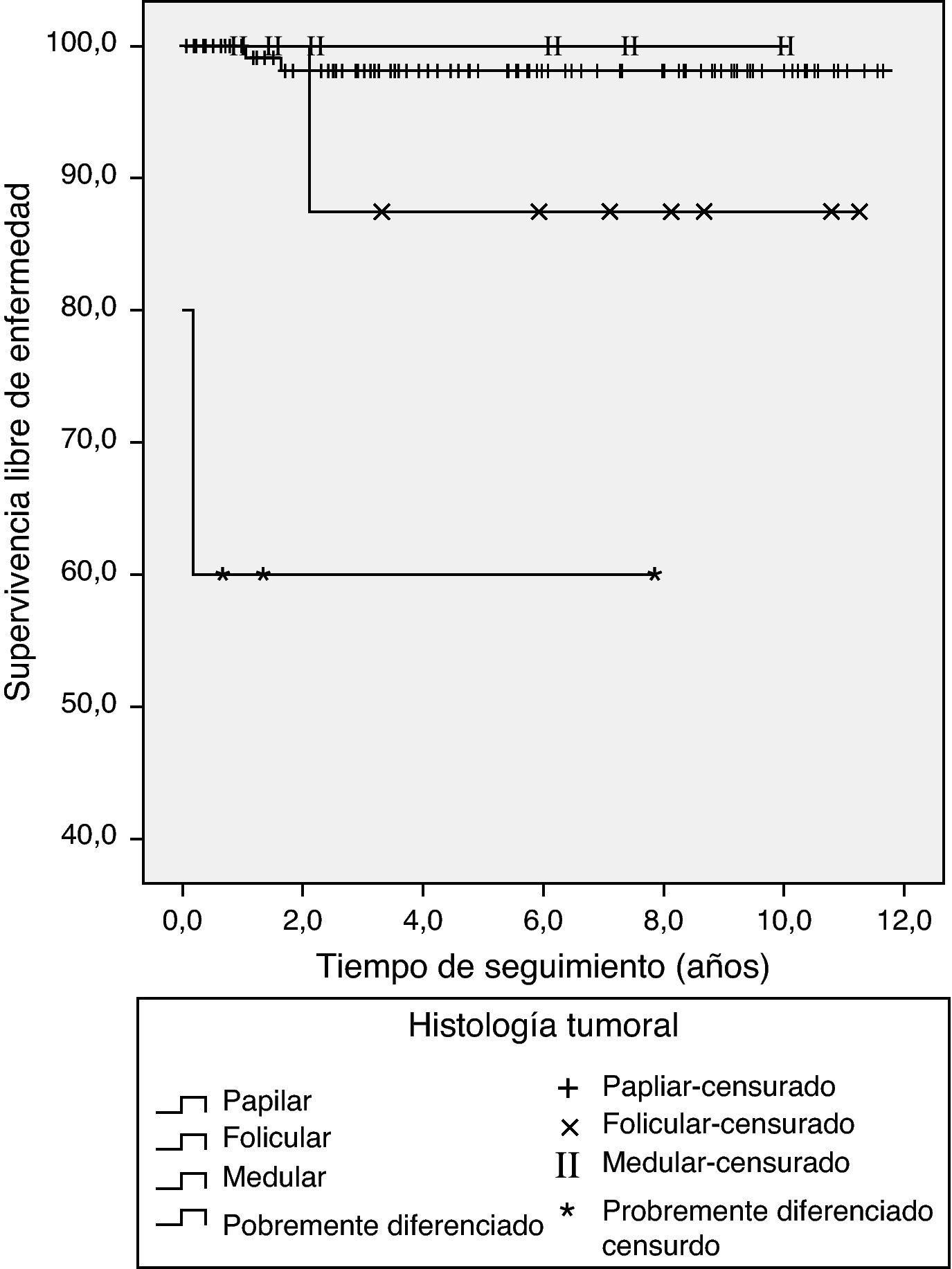
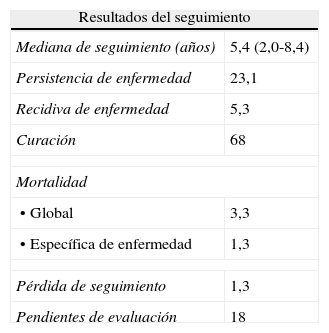
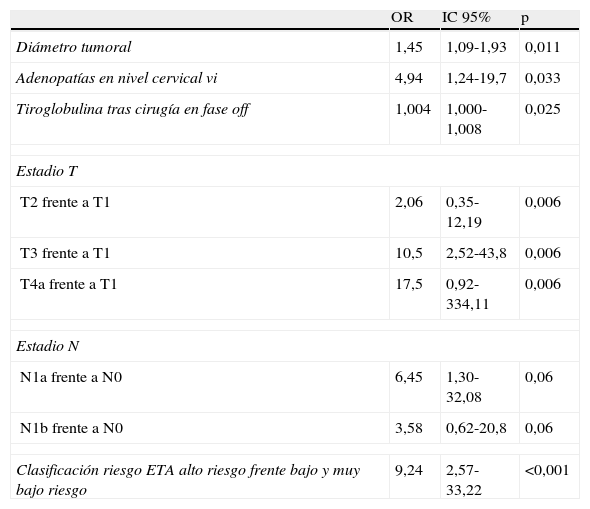
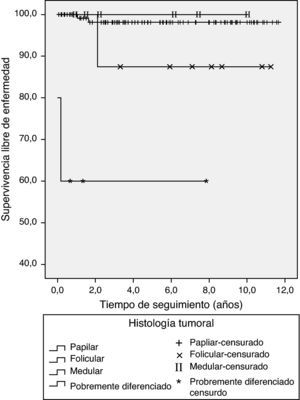
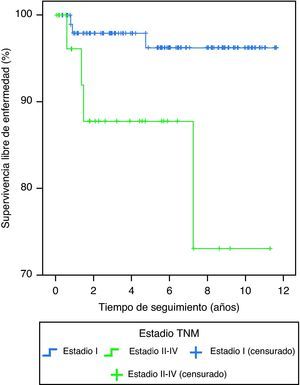
En la tabla 3 aparecen los resultados del seguimiento al concluir el estudio. El 68% de los pacientes cumplía criterios de curación y la mortalidad específica relacionada con CT fue del 1,3% (un paciente con carcinoma anaplásico y otro con carcinoma pobremente diferenciado). En el análisis univariado del subgrupo con CDT las variables asociadas a persistencia de enfermedad o muerte fueron (tabla 4): diámetro tumoral (OR 1,45 [IC95% 1,09-1,93], p= 0,011), adenopatías en nivel cervical VI (OR 4,94 [IC95% 1,24-19,7], p= 0,033), Tg tras cirugía en fase off (OR 1,004 [IC95% 1,000-1,008], p= 0,025), estadio T (T2 frente a T1 OR 2,06 [IC 95% 0,35-12,19], T3 frente a T1 OR 10,5 [IC95% 2,52-43,8], T4a frente a T1 OR 17,5 [IC95% 0,92-334,11], p= 0,006), estadio N (N1a frente a N0 OR 6,45 [IC95%1,30-32,08], N1b frente a N0 OR 3,58 [IC95% 0,62-20,8] p= 0,06) y clasificación riesgo ETA11 (alto riesgo frente a bajo y muy bajo riesgo) OR 9,24 (2,57-33,22) p <0,001. Las variables asociadas a recidiva de la enfermedad fueron el estadio TNM (ii-iv frente a i) HR 5,91 (IC 95% 1,31-26,59) p 0,023 y la clasificación riesgo ETA11 (alto frente a bajo/muy bajo riesgo) HR 3,91 (IC 95% 0,87-17,61), p= 0,077. Ninguna otra variable individual mostró una asociación significativa con la recidiva. Las curvas de Kaplan-Meier de supervivencia libre de enfermedad en función del tipo histológico en los pacientes con CT se muestran en la figura 2 y las de supervivencia libre de enfermedad en función de la clasificación TNM en los pacientes con CDT se muestran en la figura 3. Los pacientes con microcarcinoma (T menor de 1cm) no presentaron menor probabilidad de recidiva, enfermedad persistente o muerte que aquellos con macrocarcinoma.
Resultados del seguimiento expresados en porcentaje ó mediana y su rango intercuartílico en pacientes con carcinoma de tiroides
| Resultados del seguimiento | |
| Mediana de seguimiento (años) | 5,4 (2,0-8,4) |
| Persistencia de enfermedad | 23,1 |
| Recidiva de enfermedad | 5,3 |
| Curación | 68 |
| Mortalidad | |
| • Global | 3,3 |
| • Específica de enfermedad | 1,3 |
| Pérdida de seguimiento | 1,3 |
| Pendientes de evaluación | 18 |
Variables del subgrupo con CDT asociadas a persistencia de enfermedad o muerte
| OR | IC 95% | p | |
| Diámetro tumoral | 1,45 | 1,09-1,93 | 0,011 |
| Adenopatías en nivel cervical vi | 4,94 | 1,24-19,7 | 0,033 |
| Tiroglobulina tras cirugía en fase off | 1,004 | 1,000-1,008 | 0,025 |
| Estadio T | |||
| T2 frente a T1 | 2,06 | 0,35-12,19 | 0,006 |
| T3 frente a T1 | 10,5 | 2,52-43,8 | 0,006 |
| T4a frente a T1 | 17,5 | 0,92-334,11 | 0,006 |
| Estadio N | |||
| N1a frente a N0 | 6,45 | 1,30-32,08 | 0,06 |
| N1b frente a N0 | 3,58 | 0,62-20,8 | 0,06 |
| Clasificación riesgo ETA alto riesgo frente bajo y muy bajo riesgo | 9,24 | 2,57-33,22 | <0,001 |
ETA: European Thyroid Association; CDT: carcinoma diferenciado de tiroides; IC 95%: Intervalo de confianza del 95%; OR: odds ratio.
El mejor modelo pronóstico de recidiva del CDT fue la estadificación según la escala TNM (ii-iv frente a i) HR 5,91 (IC 95% 1,31-26,59) p= 0,023 y el mejor modelo predictor de persistencia de enfermedad o muerte fueron las categorías de riesgo del Consenso Europeo11: alto riesgo frente a bajo o muy bajo riesgo: OR 9,24 (IC 95% 2,6-33,2), p< 0,001. Un 8% de los pacientes con estadio i presentaron recidiva frente al 23,8% de los pacientes con estadios ii, iii y iv.
DiscusiónLos resultados de nuestro estudio muestran un claro predomino de la variante histológica de CP, superior al 80%, de forma similar a lo descrito en series de CT y de CDT, tanto de nuestro país como en las series americanas, que incluyen un mayor número de pacientes y tiempo de seguimiento5–7,12,13.
El subtipo de carcinoma folicular (CF) representó el 6,6% (3,3% folicular y 3,3% carcinoma de células de Hürthle) de nuestros pacientes con CT, proporción similar a la descrita en las series de CDT de los hospitales de Móstoles12 y de Toledo6 e inferior a las descritas en la serie del hospital Príncipe de Asturias de Alcalá de Henares7 (11,3%), hospital de Basurto11 (11%) y en la serie conjunta de 2 hospitales catalanes5 (12%), hallazgo probablemente relacionado con la mayor complejidad asistencial de alguno de estos hospitales y la inclusión de pacientes con CDT atendidos en períodos anteriores a la década de los 80 del pasado siglo. En este sentido, varios estudios2,14–16 demuestran una progresiva reducción en las últimas décadas de la prevalencia de la variante CF a favor del CP. Entre otos factores implicados en esta tendencia, se han invocado la mejora del estado nutricional de yodo17, asociada a un incremento de las mutaciones BRAF más frecuentes del CP18, una mejor definición histológica de la variante folicular del CP19 así como el aumento en la detección de tumores de menor tamaño15 que corresponden en su mayoría a la variante CP.
En más de la mitad de los pacientes de nuestra serie, la forma de presentación del CT fue considerada como incidental. De forma similar a nuestro estudio, en la serie italiana de Elisei et al.2, donde se considera como hallazgo incidental la detección de un nódulo durante pruebas diagnósticas solicitadas por motivo diferente a patología tiroidea, la presentación incidental del CDT se duplicó a partir de 1990, representando el 20% de los pacientes diagnosticados durante el período 1990-2004. Estos datos apoyan la idea de que la mayor utilización de mejores métodos diagnósticos de imagen contribuiría a la mayor prevalencia de CDT observada en las últimas décadas. En nuestra opinión, la inclusión y análisis de esta variable, la presentación incidental, no reseñada en la mayoría de publicaciones actuales, podría contribuir a un mejor conocimiento de los cambios epidemiológicos del CT en futuros estudios a desarrollar.
La elevada proporción de pacientes con microcarcinoma de nuestra serie, próxima al 45%, es similar a la reseñada en la del hospital de Móstoles13 y claramente superior a las descritas en el resto de series de nuestro país5–7,12, con tasas en torno al 15-20%. Estas diferencias podrían tener su origen en los distintos períodos de observación incluidos en algunos de los anteriores estudios. Así, en la serie del hospital de Basurto12 la tasa de microcarcinomas se incrementó desde un 12% durante el período 1996-2000 hasta un 29% durante 2001-2005. En el trabajo de Elisei et al.2, una de las series europeas con mayor número de pacientes con CDT tratados en un único centro hospitalario y con protocolos terapéuticos y de seguimiento estandarizados, la proporción de pacientes con microcarcinomas se incrementó desde un 7,9% durante el período 1969-1989 hasta un 28,7% durante 1990-2004. Este incremento de la proporción de pacientes con microcarcinoma reflejaría el mayor uso de métodos de imagen más sensibles en el diagnóstico de las enfermedades del tiroides y de otras enfermedades no tiroideas experimentado en las últimas décadas. Este hecho condicionaría la detección de tumores de menor tamaño, permitiendo el diagnóstico del CT en fases precoces o de pequeños CT que, por otra parte, nunca habrían llegado a manifestarse clinicamente2. No obstante y de manera similar a otras series2,13, en nuestro estudio los pacientes con microcarcinoma presentaron una probabilidad de persistencia de enfermedad o muerte no inferior a la de los pacientes con macrocarcinoma. En este sentido, algunos autores2,16 han resaltado el hecho de que los microcarcinomas papilares se localizan frecuentemente cerca de la cápsula tiroidea y tienen una extensión extratiroidea microscópica limitada. Así, a pesar de estar asociados a un buen pronóstico, estos tumores entrarían en la definición de tumor con extensión local, lo que incrementaría el porcentaje de estos tumores en estadio T3. Por otra parte, el incremento de tumores intratiroideos y la reducción de afectación linfática y metastásica a distancia observadas en las últimas décadas, no se ha acompañado del correspondiente descenso de los CDT localmente avanzados, como ha sido reseñado en algunos estudios2,21,22. Muy probablemente, la tipificación molecular completa de los CDT con distinto comportamiento biológico permitirá en un futuro una mejor comprensión de estas observaciones clínicas23.
En concordancia con el reducido tamaño del tumor y el bajo porcentaje de afectación extratiroidea o metastásica de los pacientes de nuestra serie, más del 65% se encontraba en estadios precoces de la enfermedad (75,9% en estadio i de la escala TNM; 68,4% en categorías de muy bajo y bajo riesgo del Consenso Europeo11), proporción superior a las descritas en el resto de series de nuestro país5,6,12, con tasas de pacientes en estadio i que oscilan entre el 35,5 y 69%. La multifocalidad del tumor, en torno al 30%, es similar a la descrita en el resto de series de nuestro país. En ese sentido, el progresivo incremento de este parámetro histológico, observado en algunas series que comparan distintos períodos de observación2,12, podría muy probablemente reflejar una mejor definición histológica del CP durante las últimas décadas19,21, más que un cambio del comportamiento biológico del tumor.
Respecto a los tipos de tratamiento, se practicó tiroidectomía total o casi total en el 72,7% de nuestros pacientes, proporción inferior a las descritas en el resto de series de nuestro país5–7,12, con tasas entre el 86 y el 92%, diferencia probablemente condicionada por la elevada proporción de pacientes con microcarcinoma y forma de presentación incidental de nuestra serie. Así, en casi un tercio de nuestros pacientes se diagnosticó CT tras estudio histológico de la pieza de tiroidectomía realizada por enfermedad tiroidea no sospechosa de malignidad, con un 76% de los pacientes en estadio i, hechos que explicarían la menor proporción de tiroidectomías totales practicadas en nuestro hospital. De forma similar, el bajo porcentaje de cirugía ganglionar practicada en nuestro hospital, inferior a los reseñados en el resto de series de nuestro país5–7,12, también podría estar relacionado con esas circunstancias. La indicación de microdisección de los ganglios linfáticos solo en los casos de sospecha preoperatoria de malignidad o ante el hallazgo intraoperatorio de metástasis linfáticas y los cuestionados beneficios de la disección profiláctica del compartimento central sin mejoría sobre los índices de recidiva y mortalidad, recogidos en el Consenso Europeo11, protocolo establecido en nuestro hospital a partir de 2007, habría condicionado la menor realización de cirugías ganglionares. En cualquier caso, al revisar los índices de cirugía ganglionar en función de las categorías de riesgo del Consenso Europeo11, el porcentaje de cirugía ganglionar practicada se incrementó hasta el 75% en los pacientes de alto riesgo de nuestra serie.
Más del 80% de nuestros pacientes recibieron tras la cirugía tratamiento ablativo con I131, porcentaje similar a los descritos en las series de CDT de nuestro país. La ablación con I131 del tejido residual como alternativa eficaz a la reintervención para completar la tiroidectomía en los casos de bajo riesgo para la recidiva11 explicaría el mayor porcentaje de pacientes sometidos a tratamiento con I131 que el de los sometidos a tiroidectomía total en nuestra serie. El elevado porcentaje de pacientes de muy bajo riesgo tratados con I131 se produjo fundamentalmente durante la primera mitad del estudio (1998-2004), período en el que todavía no se había asumido en nuestro hospital ningún protocolo terapéutico y de seguimiento de CT estandarizado.
Como complicaciones de la cirugía se produjo hipoparatiroidismo permanente en el 17, 3% y parálisis permanente del nervio recurrente en el 5,8% de los pacientes de nuestra serie. Si bien en la mayoría de trabajos sobre CT de nuestro país no se reseñan estos datos, nuestra tasa de complicaciones quirúrgicas fue superior a la referida en la serie conjunta de hospitales catalanes5 y la del hospital Príncipe de Asturias7 donde registran hipoparatiroidismo permanente en el 14 y 9% y parálisis del nervio recurrente en el 3,7 y 3,3% respectivamente. El porcentaje de reintervenciones para completar la tiroidectomía, próxima al 25% en nuestra serie, así como la inclusión de otros subtipos histológicos de CT distintos del CDT, que requieren un tratamiento quirúrgico inicial más agresivo, habrían contribuido, entre otros factores, a la mayor morbilidad quirúrgica observada en nuestro estudio. En ese sentido debemos resaltar que en casi un tercio de los pacientes del grupo de CDT de bajo riesgo y alto riesgo se practicaron hasta 3 intervenciones quirúrgicas lo que explicaría en parte esa elevada morbilidad posquirúrgica observada en nuestra serie. Por otra parte, al excluir los pacientes con carcinoma medular, carcinoma pobremente diferenciado y anaplásico, las tasas de hipoparatiroidismo permanente y de parálisis del nervio recurrente se redujeron al 14,7 y 4% respectivamente. Por último, la posibilidad de una mayor morbilidad posquirúrgica en los años inmediatamente posteriores a la fecha de apertura de nuestro hospital (1998) relacionada con una inicial falta de especialización en cirugía de tiroides no debería descartarse.
La mortalidad específica por CDT en nuestro estudio fue del 1,3%, similar a la de la serie conjunta de hospitales catalanes5 y a la del hospital de Basurto12 con mortalidades específicas del 1,8 y 1,9%, respectivamente y netamente inferior a la de los hospitales de nuestro entorno con mortalidades de 3,1, 3,9, 4,9 y 7,9% en las áreas de Móstoles12, Leganés20, Toledo6 y Alcalá de Henares7 respectivamente y a la de otros grupos europeos2,21,24 y americanos25,26, con mortalidades referidas en torno al 4%. En ese sentido, el estudio de ámbito nacional de Lope et al.27 realizado sobre más de 2.500 fallecimientos por CT durante la década 1989-1998, muestra diferencias en los índices y riesgo de mortalidad por CT incluso entre distintos municipios de una misma comunidad autónoma. Las distintas tasas de mortalidad observadas podrían tener su origen en los diferentes tiempos de seguimiento y tipos de tratamiento quirúrgico de los pacientes con CT, circunstancia reseñada en algunos estudios26, aunque no en todos2. Muy probablemente, las distintas formas de práctica clínica y diversos factores etiopatogénicos por determinar, modificarían la forma de presentación y la estrategia de tratamiento del CT en cada área11, condicionando las diferentes tasas de mortalidad observadas.
En nuestra serie, el análisis univariado en el subgrupo de pacientes con CDT mostró que el tamaño del tumor, la presencia de adenopatías cervicales y los distintos estadios T y N se asociaron a persistencia de enfermedad o muerte, factores pronóstico similares a los descritos en numerosas publicaciones28. La edad del paciente6, el sexo masculino13, el tipo histológico6, la extensión extratiroidea6,13 y la presencia de metástasis ganglionares13 y a distancia6 son algunas de las variables predictoras independientes de supervivencia y persistencia de enfermedad, descritas en otras series de nuestro país. Como es bien conocido, algunas variables asociadas a recidiva o mortalidad del CDT en el análisis univariado no se identifican como factores predictores independientes en el análisis multivariado28. Por otra parte, los factores de riesgo de mortalidad y recidiva en el CDT varían entre diferentes estudios28. Además, algunos trabajos recientes sugieren la conveniencia de identificación tanto de las variables predictoras de mortalidad como de las de recidiva, no siempre coincidentes29. En este sentido, el análisis multivariado mostró que en los pacientes con CDT de nuestra serie, el mejor modelo pronóstico para recidiva fue la estadificación según la escala TNM, multiplicándose casi por 6 la tasa de riesgo en los pacientes en estadios ii, iii y iv frente a los pacientes en estadio i, mientras que el mejor modelo predictivo para persistencia de enfermedad o muerte fueron las categorías de riesgo del Consenso Europeo11.
Los diferentes sistemas de estadificación propuestos en la actualidad incluyen distintos factores pronósticos y permiten distinguir entre pacientes con bajo riesgo y alto riesgo de muerte relacionada con CT así como de recidiva de la enfermedad. De los más de 15 sistemas propuestos29, la escala TNM ha demostrado su utilidad para predecir mortalidad por lo que es recomendado para todos los pacientes con CDT. Basada en esta escala y con la información derivada de los resultados del RCT tras la cirugía, el Consenso Europeo11 definió 3 categorías de riesgo para el manejo y tratamiento posteriores de estos pacientes. Los factores predictores de persistencia de enfermedad o muerte obtenidos en nuestra serie apoyarían la utilidad de estas categorías de riesgo del Consenso Europeo. En cualquier caso, la elección de un sistema de estadificación, por encima de experiencias individuales y habida cuenta de que estudios previos no han demostrado diferencias significativas entre varios sistemas30, debería guiarse por las recomendaciones de guías y consensos de expertos, cuyo seguimiento parece aceptado por buena parte de los endocrinólogos de nuestro país4.
El carácter de revisión retrospectiva y el reducido tiempo transcurrido entre la asunción por nuestra Unidad de las guías de manejo de CT (en 2004 y en 2007 para la Guía Británica8 y el Consenso Europeo11, respectivamente) y la finalización del trabajo (2009) constituyen las limitaciones más importantes de nuestro estudio. Debemos resaltar el hecho de que durante la primera mitad del estudio no se había asumido en nuestro hospital ningún protocolo terapéutico y de seguimiento de CT estandarizado. Estas circunstancias, indudablemente, han reducido el grado de cumplimiento estricto de dichas guías en una parte importante de nuestros pacientes con CT, hecho, por otra parte, ya constatado previamente en otros hospitales de nuestro país4.
Concluimos que en nuestra serie/cohorte de pacientes, se han registrado unas tasas bajas de mortalidad específica relacionada con CT y de persistencia de la enfermedad. La inclusión de los pacientes con CDT en las categorías de riesgo del Consenso Europeo11 mostró ser un buen modelo predictor de enfermedad persistente o de muerte.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.