La estimación del riesgo cardiovascular en pacientes con sobrepeso/obesidad no está estandarizada. Nuestros objetivos fueron: estratificar el riesgo cardiovascular mediante distintos puntajes, analizar la indicación de estatinas, describir la prevalencia de placa aterosclerótica carotídea (PAC) y determinar el punto de corte óptimo (PCO) de los puntajes que discriminen entre sujetos con o sin PAC.
Material y métodosIncluimos a pacientes no diabéticos con sobrepeso u obesidad en prevención primaria. Calculamos los puntajes de Framingham (PF) y europeo (PE), y el propuesto por las nuevas guías norteamericanas (NP), evaluando la indicación de estatinas. Determinamos la prevalencia de PAC mediante ultrasonido. Realizamos un análisis ROC.
ResultadosSe incluyó a 474 pacientes (67% con sobrepeso y 33% obesos). El PF fue el que más sujetos clasificó como «bajo riesgo». La prevalencia de PAC fue mayor en los obesos en comparación con los sujetos con sobrepeso (44.8% vs. 36.1%, p=0,04). Basándose en el PF, PE y NP, el 26,7, el 39,1 y el 39,1% de los sujetos con sobrepeso y el 28,6, el 39,0 y el 39,0% de los obesos tenían indicación absoluta de estatinas. Los 3 puntajes mostraron discriminar aceptablemente entre sujetos con o sin PAC (área bajo la curva > 0,7). Los PCO evaluados no necesariamente coincidieron con los valores que determinan las categorías de riesgo.
ConclusionesEn esta población con sobrepeso/obesidad, la estratificación de riesgo y la indicación de estatinas variaron según la función utilizada. Conocer la relación entre los puntajes y la presencia de PAC podría optimizar la estimación de riesgo.
Cardiovascular risk estimation in patients with overweight/obesity is not standardized. Our objectives were to stratify cardiovascular risk using different scores, to analyze use of statins, to report the prevalence of carotid atherosclerotic plaque (CAP), and to determine the optimal cut-off point (OCP) of scores that discriminate between subjects with or without CAP.
Material and methodsNon-diabetic patients with overweight or obesity in primary prevention were enrolled. The Framingham score (FS), the European score (ES), and the score proposed by the new American guidelines (NS) were calculated, and statin indication was evaluated. Prevalence of CAP was determined by ultrasound examination. A ROC analysis was performed.
ResultsA total of 474 patients (67% with overweight and 33% obese) were enrolled into the study. The FS classified the largest number of subjects as low risk. PAC prevalence was higher in obese as compared to overweight subjects (44.8% vs. 36.1%, P=.04). According to the FS, ES, and NS respectively, 26.7%, 39.1%, and 39.1% of overweight subjects and 28.6%, 39.0%, and 39.0% of obese subjects had an absolute indication for statins. All three scores were shown to acceptably discriminate between subjects with and without CAP (area under the curve>0.7). The OCPs evaluated did not agree with the risk category values.
ConclusionsRisk stratification and use of statins varied in the overweight/obese population depending on the function used. Understanding of the relationship between scores and presence of CAP may optimize risk estimate.
La prevalencia de sobrepeso y obesidad ha aumentado considerablemente en todo el mundo, convirtiéndose actualmente en una epidemia1,2. El aumento de peso se asocia a otros factores de riesgo cardiovasculares, como la hipertensión arterial, la dislipidemia, la diabetes o el síndrome metabólico3. En la población general, un mayor índice de masa corporal (IMC) se asocia a una morbimortalidad cardiovascular aumentada4,5.
Sin embargo, una proporción de sujetos con sobrepeso u obesidad no muestran las alteraciones metabólicas habituales observadas en este tipo de pacientes («obesos sanos»). Consecuentemente, aunque sin evidencia definitiva, se ha postulado que el riesgo cardiovascular en los pacientes con sobrepeso u obesidad no sería homogéneo6-8.
A partir de grandes estudios epidemiológicos se desarrollaron varios puntajes para predecir el riesgo cardiovascular, destacándose el puntaje de Framingham (PF) a 10 años y el puntaje europeo SCORE (PE)9,10. Sin embargo, dichas funciones de riesgo no incluyen la obesidad o el sobrepeso entre las variables para calcular el puntaje. A fines del 2013 fueron presentadas las nuevas guías norteamericanas (American College of Cardiology/American Heart Association) para el manejo del colesterol11. Las mismas recomiendan un nuevo puntaje de riesgo (NP), aunque tampoco incluye para su cálculo al sobrepeso o la obesidad. Nuestro grupo ha investigado previamente la aplicabilidad clínica de diferentes puntajes en una población en prevención primaria, sin evaluar específicamente a la población con sobrepeso u obesidad12.
Por otro lado, existe evidencia que incorporando el dato de la presencia o no de una placa aterosclerótica carotídea (PAC) a un modelo conformado con los factores de riesgo tradicionales mejora la predicción de eventos cardiovasculares13. El punto de corte óptimo (PCO) que mejor discrimina entre sujetos con o sin PAC de varios puntajes de riesgo han sido previamente evaluados12,14,15, aunque no se ha reportado un análisis similar en la población con un IMC aumentado.
Conocer la aplicabilidad clínica de los puntajes de riesgo más utilizados y su relación con la ateromatosis subclínica en la población con sobrepeso u obesidad podría ayudarnos a optimizar la estratificación de riesgo cardiovascular, y como consecuencia, a aplicar medidas preventivas más intensivas en aquellos pacientes que lo justifiquen.
Teniendo en cuenta las consideraciones anteriormente descritas, los objetivos de nuestro trabajo fueron: 1) estratificar el riesgo cardiovascular en pacientes con sobrepeso u obesidad en prevención primaria utilizando 3 puntajes de riesgo (PE, PF y NP); 2) analizar la indicación de estatinas considerando los resultados de cada puntaje de riesgo; 3) describir la prevalencia de PAC en los distintos estratos de riesgo según los distintos puntajes; 4) determinar el punto de corte óptimo del PF, el PE y el NP que discrimine entre sujetos (con sobrepeso y obesos), con o sin evidencias de PAC.
Material y métodosSe realizó un estudio descriptivo transversal, multicéntrico, de muestras consecutivas obtenidas en consultorios de prevención cardiovascular de 6 centros de cardiología de la ciudad de Buenos Aires, Argentina. Se incluyó a sujetos entre 20 y 79 años, excluyéndose los pacientes con las siguientes características: 1) enfermedad cardiovascular previa; 2) antecedentes personales de diabetes mellitus, y 3) tratamiento hipolipemiante previo.
Definición de las variablesSe definió sobrepeso si el IMC se encontraba entre 25 y 29,99kg/m2 y obesidad si el IMC era ≥ 30kg/m2.
Se calcularon 3 puntajes de riesgo:
- 1.
El PF para eventos coronarios utilizado en el tercer informe del panel de expertos del National Cholesterol Education Program sobre detección, evaluación y tratamiento del colesterol sanguíneo elevado en adultos (ATP III), definiendo como de bajo, moderado o alto riesgo si el mismo era<10%, de entre el 10 y el 19%, y ≥ 20%, respectivamente16. Se determinó si correspondía tratar o no con estatinas (indicaciones absolutas u opcionales) siguiendo los lineamientos del ATP III (teniendo en cuenta el riesgo estimado y el nivel de c-LDL).
- 2.
El PE para eventos fatales, utilizando el correspondiente a países de bajo riesgo. Se clasificó como de bajo, moderado, alto o muy alto riesgo cuando el mismo era < 1%, de entre 1 y 4,9%, de entre 5 y 9.9% o ≥ 10%. Se analizaron las indicaciones definitivas y opcionales (sugerencia) de estatinas (teniendo en cuenta el riesgo y el nivel de c-LDL) según las guías de prevención cardiovascular europeas17.
- 3.
El NP utilizado por las últimas guías norteamericanas para el manejo del colesterol11. Se definió como «indicación definitiva de estatinas» si el c-LDL era ≥ 190mg/dL o si un paciente tenía entre 40 y 75 años con un c-LDL entre 70 y 189mg/dL y un riesgo ≥ 7,5%. Se denominó «indicación opcional de estatinas» cuando el riesgo se encontraba entre el 5 y el 7,4% o por alguna otra cuestión avalada por las guías.
Se cuantificó la presencia de PAC en forma no invasiva mediante ultrasonido. Se consideró placa cuando se cumplían los siguientes requisitos (definición grupo ARIC): 1) espesor de la pared anormal (espesor íntima-media>1,5mm); 2) estructura anormal (protrusión hacia la luz, pérdida de alineación con la pared adyacente), y 3) ecogenicidad anormal de la pared. Se comparó la prevalencia de PAC entre las diferentes categorías de riesgo en los diferentes puntajes utilizados, tanto en la población con sobrepeso como en la población obesa.
Análisis estadísticoSe realizó un análisis receiver operating characteristic (ROC) para determinar el área bajo la curva con el objeto de evaluar la precisión de los diferentes puntajes para discriminar entre sujetos con o sin PAC. Para determinar el PCO de dicho puntaje, se utilizó el índice de Younden (máxima distancia vertical entre la curva ROC y la línea de chance estadística [puntoCJ]). Los datos continuos entre 2 grupos se analizaron con la prueba de la t de Student si la distribución de las variables era normal o con la prueba de Mann-Whitney-Wilcoxon si no lo era. El análisis de los datos categóricos se realizó con la prueba de la chi al cuadrado.
Se analizó la concordancia entre el PF y el PE en clasificar a los pacientes en las categorías de bajo, moderado o alto/muy alto riesgo, utilizando el índice kappa de Cohen. Se definió como acuerdo leve o pobre, aceptable o discreto, moderado, sustancial o casi perfecto si el valor de kappa era<0,20, de entre 0,21 y 0,40, de entre 0,41 y 0,60, de entre 0,61 y 0,80 y de entre 0,81 y 1, respectivamente18.
Las variables continuas se expresaron como media±desviación estándar, mientras que las variables categóricas se expresaron como porcentajes. Se definió como estadísticamente significativo un valor de p<0,05.
El estudio se realizó siguiendo las recomendaciones en investigación médica sugeridas por la Declaración de Helsinki, las Guías de buenas prácticas clínicas y las normativas éticas vigentes.
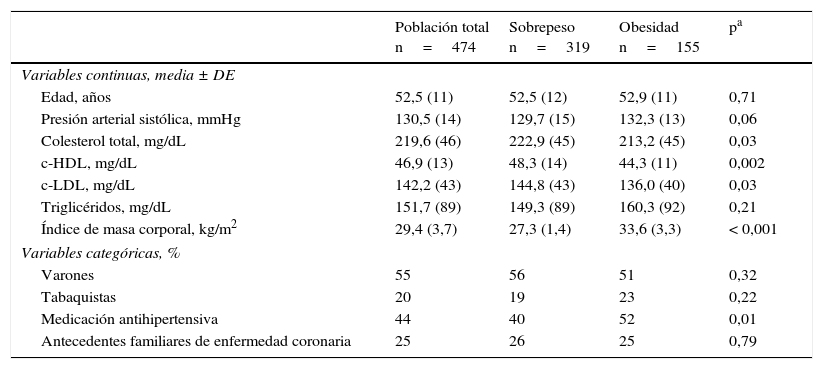
ResultadosEstratificación de riesgoSe incluyó para este análisis a 474 pacientes (edad 52,5±11 años, 55% varones), 319 con sobrepeso (67%) y 155 con obesidad (33%). Las características de la población pueden observarse en la tabla 1.
Características de la población
| Población total n=474 | Sobrepeso n=319 | Obesidad n=155 | pa | |
|---|---|---|---|---|
| Variables continuas, media ± DE | ||||
| Edad, años | 52,5 (11) | 52,5 (12) | 52,9 (11) | 0,71 |
| Presión arterial sistólica, mmHg | 130,5 (14) | 129,7 (15) | 132,3 (13) | 0,06 |
| Colesterol total, mg/dL | 219,6 (46) | 222,9 (45) | 213,2 (45) | 0,03 |
| c-HDL, mg/dL | 46,9 (13) | 48,3 (14) | 44,3 (11) | 0,002 |
| c-LDL, mg/dL | 142,2 (43) | 144,8 (43) | 136,0 (40) | 0,03 |
| Triglicéridos, mg/dL | 151,7 (89) | 149,3 (89) | 160,3 (92) | 0,21 |
| Índice de masa corporal, kg/m2 | 29,4 (3,7) | 27,3 (1,4) | 33,6 (3,3) | < 0,001 |
| Variables categóricas, % | ||||
| Varones | 55 | 56 | 51 | 0,32 |
| Tabaquistas | 20 | 19 | 23 | 0,22 |
| Medicación antihipertensiva | 44 | 40 | 52 | 0,01 |
| Antecedentes familiares de enfermedad coronaria | 25 | 26 | 25 | 0,79 |
c-HDL: colesterol ligado a lipoproteínas de alta densidad; c-LDL: colesterol ligado a lipoproteínas de baja densidad; DE: desviación estándar.
El valor promedio del PF fue del 7,4±6,9%, el 7,1±6,7% y el 7,9±7,1%, para la población total, los sujetos con sobrepeso y los obesos respectivamente (p=0,24). Por otro lado, el PE promedio fue del 1,9±2,3%, el 1,8 ± 2,2% y el 1,9±2,3%, en el total de la población, en los sujetos con sobrepeso y los obesos respectivamente (p=0,63). Asimismo, el NP promedio fue del 7,9±7,2%, el 7,9±7,4% y el 8,1±6,8% en los mismos grupos anteriormente citados (p=0,71).
Al aplicar el PF, la mayoría de los pacientes con sobrepeso (72,4%) y de los sujetos obesos (66,9%) fueron clasificados como de bajo riesgo. Asimismo, al utilizar el PE, cerca de la mitad de la población de pacientes con sobrepeso u obesidad se estratificaron como de bajo riesgo, siendo clasificados solo el 1,9 y 0,6% de dichos sujetos como de muy alto riesgo. La estratificación de riesgo en la población total, en los sujetos con sobrepeso y en los obesos al aplicar los diferentes puntajes puede observarse en la tabla 2.
Estratificación de riesgo según los distintos puntajes de riesgo
| Categorías de riesgo, % | Población total n=474 | Sobrepeso n=319 | Obesidad n=155 | pa |
|---|---|---|---|---|
| PF | ||||
| Bajo riesgo | 70,6 | 72,4 | 66,9 | 0,46 |
| Riesgo intermedio | 21,8 | 20,4 | 24,7 | |
| Alto riesgo | 7,6 | 7,2 | 8,4 | |
| PE | ||||
| Bajo riesgo | 46,1 | 44,2 | 48,4 | 0,11 |
| Riesgo intermedio | 43,5 | 46,7 | 38,7 | |
| Alto riesgo | 8,9 | 7,2 | 12,3 | |
| Muy alto riesgo | 1,6 | 1,9 | 0,6 | |
| NP | ||||
| < 5 | 43,5 | 42,9 | 42,6 | 0,82 |
| 5-7,5 | 13,3 | 14,1 | 12,3 | |
| > 7,5 | 43,2 | 43,0 | 45,1 | |
NP: nuevo puntaje norteamericano; PE: puntaje europeo; PF: puntaje de Framingham.
La concordancia entre el PF y el PE en clasificar a los pacientes como bajo, moderado o alto/muy alto riesgo fue discreta en el total de la población (kappa=0,32), en los pacientes con sobrepeso (kappa=0,29) y en los obesos (kappa=0,39).
Prevalencia de placa aterosclerótica carotídeaLa prevalencia de PAC en la población total fue del 38,3%, siendo mayor en los obesos (44,8%) en comparación con los sujetos con sobrepeso (36,1%), p=0,04. Específicamente, la prevalencia de PAC fue significativamente más elevada en los obesos en comparación con los sujetos con sobrepeso solo en la categoría de bajo riesgo al aplicar el PF y en la categoría intermedia utilizando el PE. Asimismo, la prevalencia de PAC fue mayor en los estratos de mayor riesgo, en cualquiera de los puntajes evaluados. La prevalencia de PAC en los diferentes estratos de riesgo según los distintos puntajes, tanto en obesos como en sujetos con sobrepeso pueden observarse en la tabla 3.
Prevalencia de PAC según los distintos estratos de riesgo de los distintos puntajes
| Puntaje y categoría de riesgo | Prevalencia de PAC, % | pa | pb | pc | |
|---|---|---|---|---|---|
| Sobrepeso n=319 | Obesos n=155 | ||||
| PF | |||||
| Bajo riesgo | 25,1 | 35,9 | < 0,001 | 0,01 | 0,04 |
| Riesgo intermedio | 56,9 | 62,2 | 0,61 | ||
| Alto riesgo | 86,9 | 61,5 | 0,08 | ||
| PE | |||||
| Bajo riesgo | 20,6 | 21,3 | 0,11 | < 0,001 | 0,89 |
| Riesgo intermedio | 43,6 | 67,8 | 0,002 | ||
| Alto riesgo | 73,9 | 68,4 | 0,69 | ||
| Muy alto riesgo | 66,7 | 0,0 | – | ||
| NP | |||||
| < 5% | 17,5 | 28,8 | < 0,001 | 0,002 | 0,07 |
| 5-7,5% | 40,0 | 52,6 | 0,35 | ||
| > 7,5% | 53,3 | 58,0 | 0,52 | ||
NP: nuevo puntaje norteamericano; PAC: placa aterosclerótica carotídea; PE: puntaje europeo; PF: puntaje de Framingham.
Según el ATP III, basado en el PF, en el 26,7 y el 28,6% de los pacientes con sobrepeso u obesidad se recomendaría indiscutiblemente la utilización de estatinas. Cuando no existía una recomendación absoluta, en el 30,3 y el 17,4% de los sujetos con sobrepeso u obesidad había una indicación opcional.
Al aplicar las guías europeas, utilizando el PE, en el 39,1 y 39,0% de los individuos con sobrepeso u obesidad se recomendaba inmediatamente comenzar con estatinas, aunque en el 20,6 y 20,1% de los casos que no cumplían con dicha recomendación, se proponía igualmente considerarlas.
Finalmente, considerando el NP, el 39,1 y el 39,0% de los pacientes con sobrepeso u obesos tenían indicación absoluta de estatinas. Un 20,6 y 20,1% de la población (sobrepeso u obesidad) que no aplicaba para dicha indicación tenía una recomendación relativa u opcional.
Al evaluar solo la población con PAC, deberían recibir estatinas (tomando conjuntamente recomendaciones absolutas u opcionales para los pacientes con sobrepeso y obesidad respectivamente), el 65,4 y el 55,9% de los sujetos aplicando el PF, el 80,4 y el 82,0% de los casos utilizando el PE, y el 79,6 y el 75,0% de los pacientes al aplicar el NP.
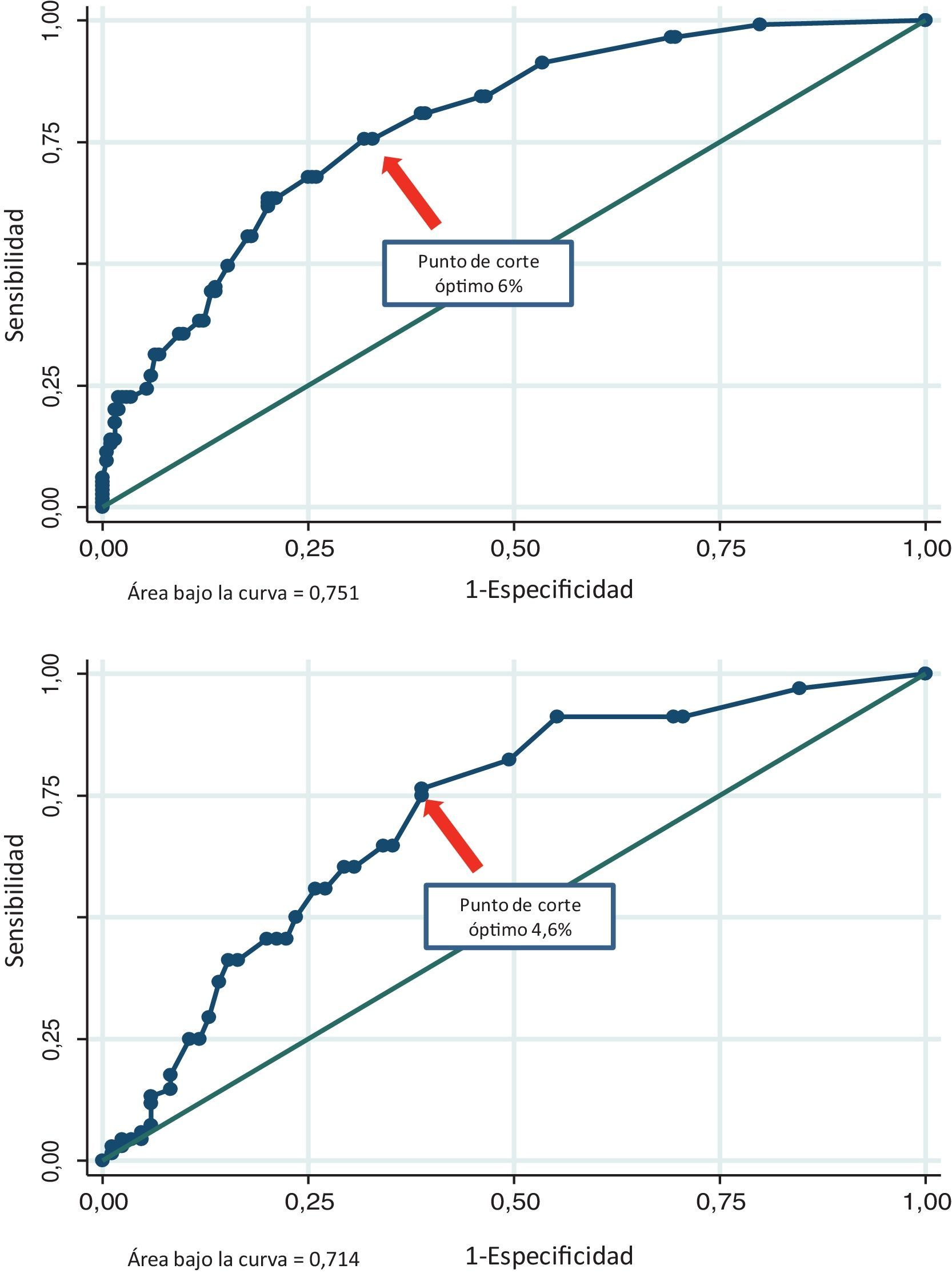
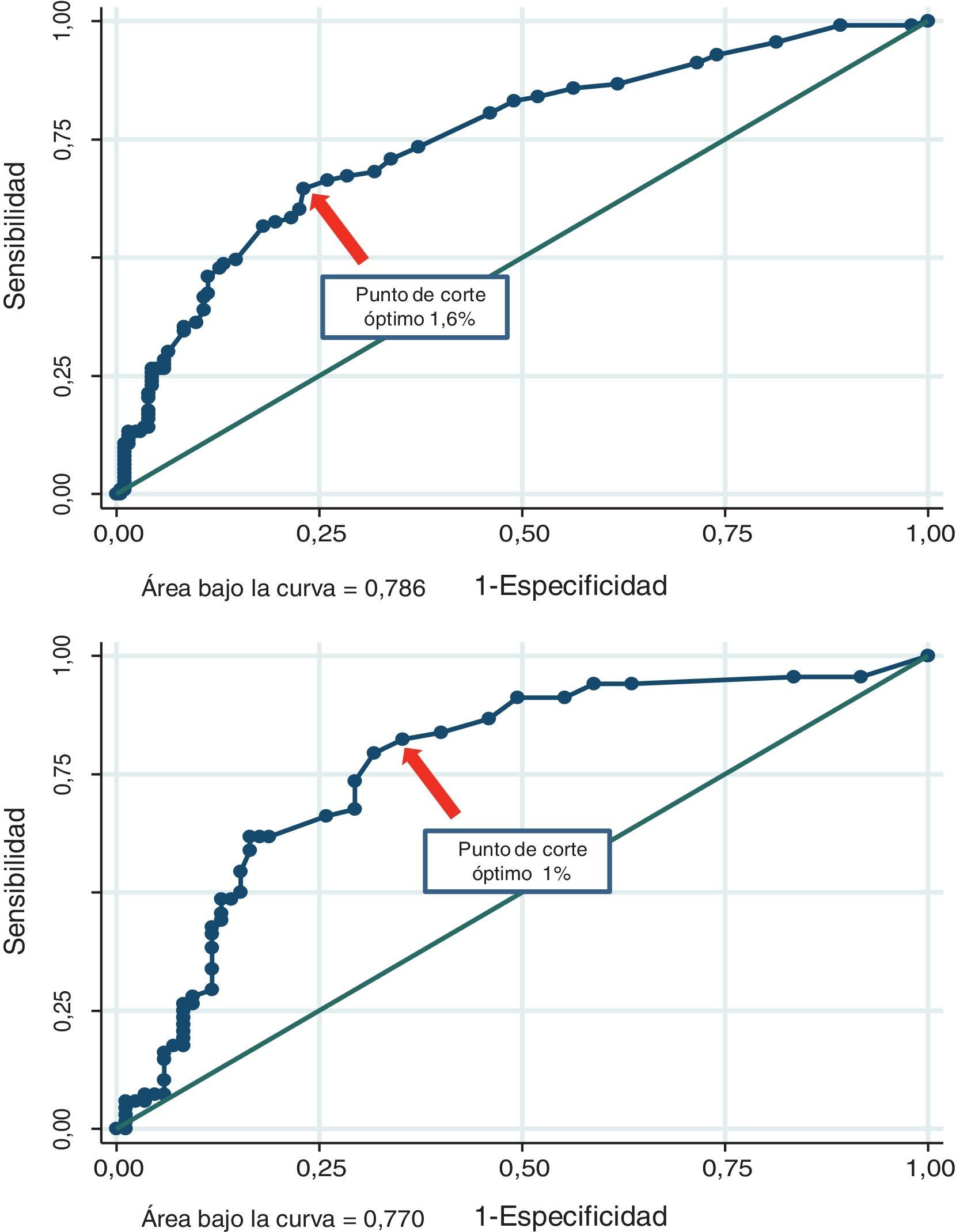
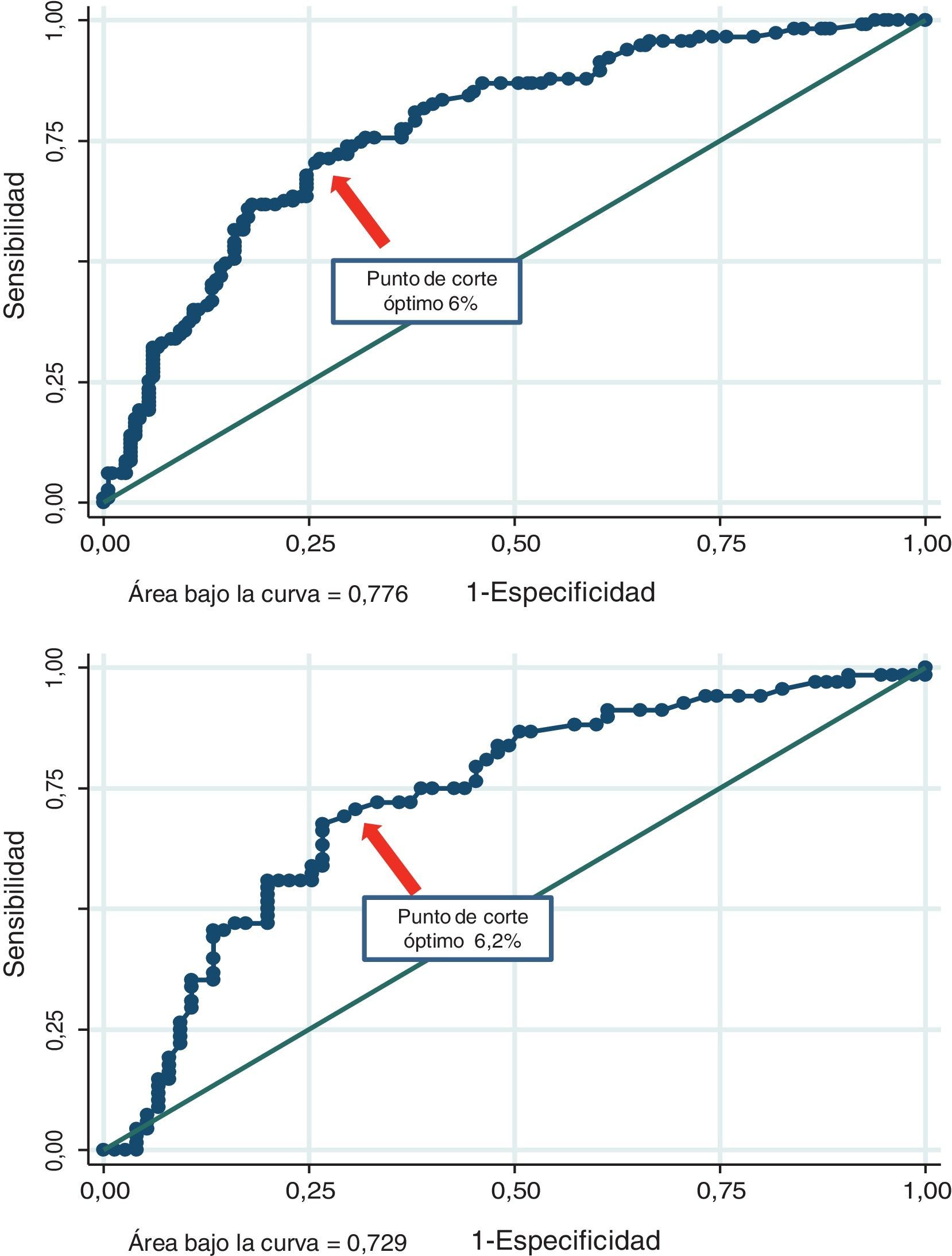
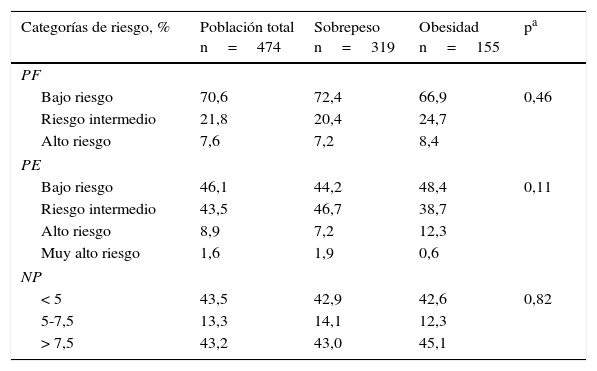
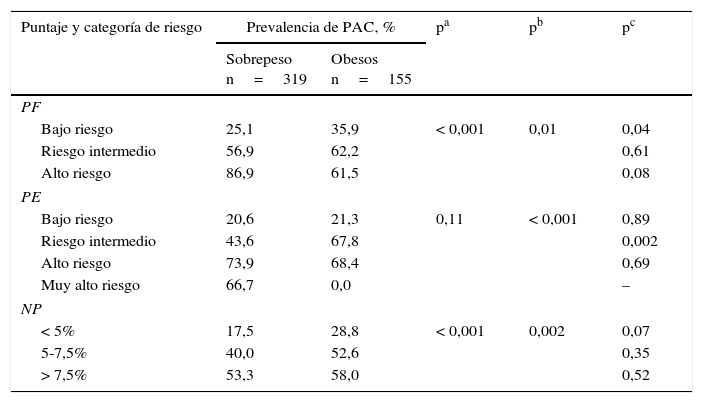
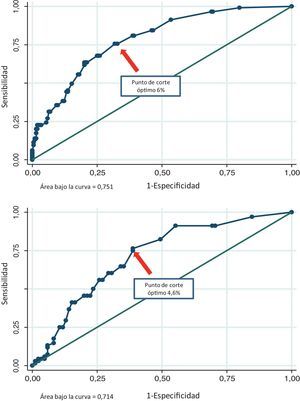
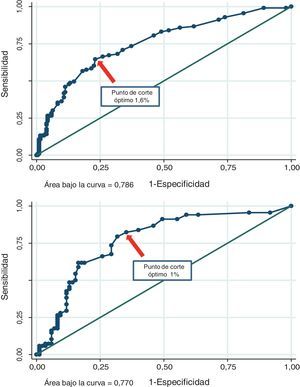
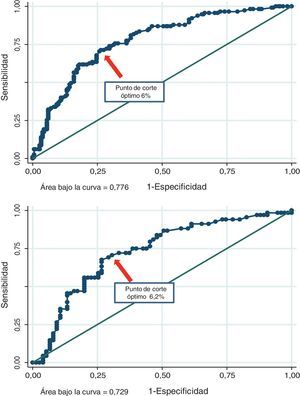
Discriminación de los diferentes puntajes para detectar placa aterosclerótica carotídeaEl área bajo la curva del PF fue 0,751 (IC del 95%, 0,695-0,808) en los pacientes con sobrepeso y 0,714 (IC del 95%, 0,632-0,796) en los obesos. El PCO de dicha función fue del 6% (sensibilidad 76%, especificidad 69%, yunden 0,438) y el 4,6% (sensibilidad 76%, especificidad 62%, yunden 0,376) para los sujetos con sobrepeso u obesidad, respectivamente. Asimismo, el área bajo la curva del PE fue 0,786 (IC del 95%, 0,736-0,836) en los pacientes con sobrepeso y 0,770 (IC del 95%, 0,693-0,847) en los obesos. El PCO de dicha función fue del 1,6% (sensibilidad 65%, especificidad 77%, yunden 0,415) y el 1% (sensibilidad 79%, especificidad 68%, yunden 0,476) para los sujetos con sobrepeso u obesidad, respectivamente. Finalmente, el área bajo la curva del NP fue 0,776 (IC del 95%, 0,722-0,830) en los pacientes con sobrepeso y 0,729 (IC del 95%, 0,645-0,813) en los obesos. El PCO de dicho puntaje fue del 6% (sensibilidad 74%, especificidad 70%, yunden 0,442) y el 6,2% (sensibilidad 69%, especificidad 73%, yunden 0,410) para los sujetos con sobrepeso u obesidad, respectivamente. El área bajo la curva y los PCO de los diferentes puntajes en pacientes con sobrepeso u obesos pueden observarse en las figuras 1-3.
La estimación del riesgo cardiovascular no es una tarea sencilla, siendo la utilización de los puntajes de riesgo una manera simple de comenzar. No contamos con puntajes de riesgo específicamente diseñados a partir poblaciones con sobrepeso u obesidad. Asimismo, las funciones más utilizadas no incluyen el IMC para el cálculo del riesgo. Múltiples guías de práctica clínica para el manejo del paciente con sobrepeso u obesidad han sido publicadas19-22. Sin embargo, si bien aconsejan la pesquisa de otros factores de riesgo como parte de la evaluación, dichas guías no recomiendan específicamente como estratificar el riesgo cardiovascular en este grupo particular de pacientes.
En nuestro análisis, la mayoría de los pacientes fueron clasificados por el PF como de bajo riesgo. Sin embargo, al utilizar el PE, una proporción similar de pacientes con sobrepeso u obesidad fueron clasificados como bajo o moderado riesgo. Asimismo, utilizando el NP, la mayoría de los sujetos se distribuyeron entre 2 grupos de riesgo, > 7,5% o < 5%. Es interesante destacar que no hubo diferencias significativas del puntaje promedio obtenido con las diferentes funciones empleadas, al comparar los sujetos con sobrepeso y obesidad. El PF promedio en nuestro trabajo fue ligeramente menor que el publicado en otros estudios. Por ejemplo, un estudio que evaluó a pacientes obesos que iban a someterse a cirugía de banda gástrica evidenció que el riesgo basal estimado fue del 10,6%23. Sin embargo, dicha población fue mucho más obesa (67% tenía un IMC>40 k/m2) y mostró una proporción de diabéticos del 15%. Por otro lado, otro trabajo que evalúo la interacción entre el IMC y el PF estimó un PF del 9,8 y el 10,8% en los sujetos con sobrepeso y obesidad, respectivamente. Nuevamente, las diferencias con nuestro estudio podrían explicarse porque dicha población incluyó a pacientes diabéticos y porque el PF utilizado fue para eventos cardiovasculares totales24.
La concordancia entre el PF y el PE en clasificar a los pacientes como bajo, moderado o alto/muy alto riesgo fue leve, coincidiendo con reportes previos que no evaluaron específicamente a personas con un IMC elevado. Por ejemplo, en un estudio alemán, el número de pacientes clasificados como de alto, moderado o bajo riesgo varió considerablemente al aplicar distintos puntajes (PROCAM, PF y PE)25. Del mismo modo, en un trabajo español, la concordancia entre el PF y el REGICOR fue globalmente muy pobre (kappa=0,06), siendo solo aceptable en la población de bajo riesgo (kappa=0,53)26.
La prevalencia de PAC en nuestro estudio fue elevada, siendo mayor en las categorías de más riesgo. Más aún, analizando solo la población de bajo riesgo, la prevalencia fue considerable (entre el 18 y el 25% en pacientes con sobrepeso y entre el 21 y el 36% en los obesos, según el puntaje utilizado). La asociación entre el aumento de peso y la presencia de ateromatosis subclínica ha sido previamente reportada. Por ejemplo, un estudio desarrollado en mujeres obesas con artritis reumatoide mostró una asociación significativa e independiente entre el IMC y el espesor íntima media carotídeo y entre la razón cintura/cadera y la presencia de PAC27. Asimismo, un subanálisis de la población chilena del estudio CARMELA demostró que los sujetos con «sobrepeso metabólicamente enfermos» mostraron mayor prevalencia de ateromatosis subclínica carotídea en comparación a los pacientes con «sobrepeso metabólicamente sanos», siendo dicha prevalencia en ambos grupos mayor que en los sujetos con «normopeso metabólicamente sanos»28.
Los beneficios de las estatinas en sujetos sin enfermedad cardiovascular pero con factores de riesgo han sido ampliamente demostrados29. No encontramos ensayos clínicos aleatorizados específicamente diseñados en pacientes con un IMC aumentado. En el estudio WOSCOPS, la pravastatina en comparación con el placebo redujo los eventos cardiovasculares indistintamente en los sujetos con o son síndrome metabólico30. Asimismo, un análisis de subgrupos del estudio JUPITER demostró una reducción significativa del punto final combinado con la administración de rosuvastatina en sujetos con síndrome metabólico, sobrepeso u obesidad31. Según nuestros hallazgos, la recomendación de estatinas considerando indicaciones absolutas y relativas fue aproximadamente del 50%, siendo levemente superior al utilizar el PE o el NP. Sin embargo, la indicación de estatinas (absoluta y relativa) en el subgrupo de pacientes con PAC fue más elevada al utilizar el PE, seguido del NP y, en menor medida, al aplicar el PF. En este último caso, aproximadamente entre el 35 y el 55% de los pacientes evaluados no recibirían estatinas.
En nuestro estudio, y basándonos en el análisis ROC, el PE fue el que mejor discriminó entre los sujetos con o sin PAC, tanto en obesos como en pacientes con sobrepeso. Los PCO de varios puntajes para discriminar entre sujetos con o sin PAC, aunque no en poblaciones específicamente con sobrepeso u obesidad, fueron previamente evaluados. Por ejemplo, el PCO del PF a 30 años basados en el perfil lipídico fue del 26%14. Asimismo, el PCO del PF para detectar PAC en un grupo de mujeres posmenopáusicas en prevención primaria fue del 3%15. En nuestro trabajo, los PCO del PF en sujetos con sobrepeso y obesidad fueron del 6 y el 4,6%, respectivamente. Dichos puntos se encuentran muy por debajo del valor clásico > 10% que clasifica a nuestros pacientes como «no bajo riesgo». Un valor del PF < 6% en sujetos con sobrepeso o < 4,6% en los obesos aleja la posibilidad de tener aterosclerosis subclínica carotídea y, como consecuencia, evitaría la necesidad de solicitar algún método complementario para ajustar el riesgo cardiovascular.
Sin embargo, los PCO del PE fueron del 1,6 y el 1% (sobrepeso y obesidad), valores que se encuentran por encima del 1%, umbral propuesto como límite para considerar a nuestros pacientes como bajo riesgo. En este caso, ante un valor ≥ 1,6% o ≥ 1% del PE en pacientes con sobrepeso u obesidad, respectivamente, la información del eco-Doppler carotídeo podría brindar datos útiles para mejorar la estratificación del riesgo cardiovascular. Finalmente, los PCO del NP fueron del 6 y el 6,2% (sobrepeso y obesidad). Este hallazgo se encuentra por debajo del 7,5%, valor propuesto por las nuevas guías como límite para tratar con estatinas en forma indiscutible. La discrepancia entre los PCO estimados en nuestro estudio y los umbrales clásicos que limitan las categorías de riesgo podría explicarse por varios motivos: 1) en nuestro trabajo evaluamos la presencia de ateromatosis subclínica y no eventos clínicos; 2) utilizamos una herramienta predictiva en una población geográficamente distinta de la que originariamente dio origen a dichas funciones, y 3) la totalidad de la población evaluada en nuestra investigación tenía sobrepeso u obesidad. Estas potenciales explicaciones son especulativas, aunque refuerzan la idea de revisar los diferentes puntos de corte recomendados en diferentes poblaciones y con estudios locales específicamente diseñados para tal fin.
Finalmente, es importante reconocer que no todas las funciones de riesgo estiman los mismos eventos clínicos, debiendo interpretar con cautela las comparaciones entre dichos puntajes. Los hallazgos de nuestro trabajo podrían modificarse si se aplican otras funciones de riesgo no evaluadas en nuestra investigación.
En conclusión, nuestros hallazgos muestran que la población de sujetos con sobrepeso u obesidad evaluada mostró un riesgo cardiovascular heterogéneo. La prevalencia de PAC fue considerable, aun en la población de bajo riesgo. El PE mostró mejor poder de discriminación para detectar PAC y, siguiendo las guías europeas que se basan en dicho puntaje, se recomendaría más frecuentemente el uso de estatinas. Nuestros resultados demuestran que estratificar el riesgo cardiovascular con los puntajes tradicionales en este tipo de pacientes tiene limitaciones, surgiendo así la necesidad de realizar investigaciones específicamente diseñadas en poblaciones con un peso corporal elevado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.