Determinar la relación del espesor del tejido adiposo epicárdico (TAE) con factores de riesgo cardiometabólico (FRC) en niños y adolescentes.
MétodosSe seleccionaron 77 sujetos de ambos sexos entre 7 y 18 años. Se realizó anamnesis y evaluación de parámetros clínicos, determinación de glucemia, insulina y lípidos y se calculó el HOMA-IR. Se determinó el espesor del TAE mediante ecocardiografía transtorácica. Se formaron 2 grupos, participantes con menos de 2 FRC (cero o un FRC) y participantes con 2 o más FRC.
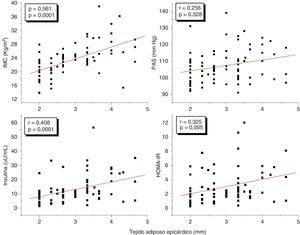
ResultadosEl grupo con 2 o más FRC presentó mayores valores de espesor del TAE, insulina y HOMA-IR (p<0,05). El espesor del TAE mostró una correlación positiva estadísticamente muy significativa con el índice de masa corporal (IMC) (r=0,561; p=0,0001), la circunferencia abdominal (r=0,549; p=0,0001), la presión arterial sistólica (PAS) (r=0,256; p=0,028), la insulina (r=0,408; p=0,0001) y el HOMA-IR (r=0,325; p=0,005), sin embargo, estas correlaciones fueron no significativas al ajustar para el IMC. El punto de corte para el espesor del TAE como predictor de 2 o más FRC fue de 3,17mm. El riesgo (odds ratio) de tener 2 o más FRC si presenta un espesor de TAE>3,17mm fue de 3,1 (IC: 1,174-8,022, p=0,02). El IMC fue la variable independiente que más influyó sobre los valores del espesor del TAE y la presencia de 2 o más FRC.
ConclusiónEn este grupo de niños y adolescentes se encontró que la relación del TAE con los FRC es dependiente del IMC.
To assess the relationship of epicardial adipose tissue (EAT) thickness with cardiometabolic risk factors (CRFs) in children and adolescents.
MethodsSeventy-seven subjects of both sexes aged 7-18 years were selected. Medical history, clinical parameters, and glucose, insulin, and lipid levels were collected. EAT thickness was measured using transthoracic echocardiography. Study subjects were divided into two groups based on whether they had less than two or two or more CRFs.
ResultsThe group with two or more CRFs had higher EAT thickness, insulin, and HOMA-IR values (P<.05). EAT thickness showed a statistically significant positive correlation with body mass index (BMI) (r=0.561, P=.0001), waist circumference (r=.549, P=.0001), systolic blood pressure (SBP) (r=.256, P=.028), insulin (r=0.408, P=.0001), and HOMA-IR (r=.325, P=.005). However, these correlations were not significant after adjustment for BMI. The cut-off point for EAT thickness as predictor of two or more CRFs was 3.17mm. The risk (odds ratio) of having two or more CRFs if EAT thickness was >3.17mm was 3.1 (95% CI: 1.174-8.022). BMI was the independent variable that most affected EAT thickness and the presence of two or more CRFs.
ConclusionIn this group of children and adolescents, the relationship of EAT thickness with CRFs was found to be dependent on BMI.
Diversos estudios han demostrado que la obesidad en conjunto con otros factores de riesgo cardiometabólico (FRC) se asocian con marcadores subclínicos de aterosclerosis en niños y adolescentes1,2, y a largo plazo con mortalidad prematura durante la adultez3,4.
En los últimos años el interés en la adiposidad órgano específica ha crecido rápidamente. En este contexto, el tejido adiposo epicárdico (TAE), el cual constituye la grasa visceral del corazón, ha emergido como un nuevo marcador de riesgo cardiometabólico debido a su íntima proximidad anatómica con el miocardio y las arterias coronarias, sus propiedades endocrino-metabólicas y su valor diagnóstico y terapéutico5.
El espesor del TAE se asocia consistentemente con el síndrome metabólico (SM) y sus componentes6,7, pero varía considerablemente con la edad y entre sujetos de diferentes grupos étnicos, lo cual ha impedido la unificación de un punto de corte general que permita predecir el riesgo de SM8,9. En Venezuela se demostró que un espesor de TAE mayor de 5mm presenta una buena sensibilidad y especificidad para predecir SM10; sin embargo, este estudio fue realizado en población adulta, por lo que sus resultados no son aplicables en niños y adolescentes.
En niños obesos se ha evidenciado que existe una correlación significativa entre el espesor del TAE y otras variables antropométricas como el índice de masa corporal (IMC) y la circunferencia abdominal (CA)11. De igual forma, Kim et al.12 demostraron que el espesor del TAE medido por ecocardiografía es un indicador práctico y preciso de obesidad visceral en adolescentes con obesidad. De hecho, se ha demostrado que existe un mayor espesor de TAE en adolescentes sedentarios, en comparación con aquellos no sedentarios, y por cada milímetro que se aumenta el espesor del TAE existe 7 veces mayor riesgo de presentar obesidad visceral13.
Recientemente, se ha descrito una prevalencia de SM en escolares y adolescentes de Mérida, Venezuela, de 2,2%; sin embargo, existe una elevada frecuencia de obesidad abdominal, hipertrigliceridemia e hipertensión arterial en esta población14. No existen estudios previos que evalúen el espesor del TAE en nuestra población de niños y adolescentes, por lo que este estudio tiene como objetivo evaluar el espesor del TAE en niños y adolescentes con FRC, lo cual permitirá conocer si nuestros resultados son comparables con los pocos datos existentes, y de esta forma hacer un mejor uso de las herramientas diagnósticas disponibles en la actualidad.
Materiales y métodosSujetosSe realizó un estudio observacional, analítico, de corte transversal. Los participantes fueron seleccionados de las consultas de Endocrinología, de Nutrición, Crecimiento y Desarrollo Infantil del Instituto Autónomo Hospital Universitario de los Andes y de la población general de la ciudad de Mérida, Venezuela. Para determinar el tamaño de la muestra no se encontraron trabajos que comparen el espesor del TAE entre niños y adolescentes con y sin FRC, por lo que se realizó el cálculo usando data entre obesos y no obesos, específicamente se usaron los resultados de espesor del TAE de Mazur et al.11, que fueron para niños no obesos 2,5±0,81mm y para obesos 5,5±1,98mm, con un error α de 0,05 y error β de 0,20. El resultado fue de 30 sujetos en cada grupo. Se conoce que los sujetos con sobrepeso y obesidad tienen una mayor frecuencia de FRC que aquellos con normopeso, por ello, inicialmente se incluyeron individuos con sobrepeso y obesidad en forma consecutiva, de ambos sexos, entre 6 y 18 años de edad, y posteriormente se seleccionaron sujetos en normopeso, pareados por edad y sexo a los anteriores, con el fin de obtener grupos comparables, diferentes solo en el número de FRC; todos los participantes eran provenientes de las diferentes consultas y de la población general. No se admitieron en el estudio todos aquellos sujetos con hiperlipidemias primarias y endocrinopatías tales como diabetes mellitus, hipotiroidismo, síndrome de Cushing, así como alguna comorbilidad o ingesta de fármacos (glucocorticoides, hipolipidemiantes, anticonvulsivantes) capaces de afectar las variables a evaluar.
Los sujetos fueron clasificados de acuerdo a la presencia de FRC en 2 grupos, aquellos con menos de 2 FRC o grupo control (cero o un FRC), y aquellos con 2 o más FRC o grupo de estudio. Los FRC considerados fueron: glucemia basal≥100mg/dl (hiperglucemia en ayunas), CA>pc90 (edad y sexo respectivo- obesidad abdominal), presión arterial sistólica (PAS) y/o diastólica (PAD)>pc90 (edad y sexo respectivo-PreHTA e HTA), triglicéridos>pc90 (edad y sexo respectivo-hipertrigliceridemia), cHDL<pc10 (edad y sexo respectivo-cHDL bajo) y cLDL>pc90 (edad y sexo respectivo-hipercolesterolemia). Se usaron como referencia las distribuciones percentilares de población local obtenidas en el estudio CREDEFAR14,15. En concordancia con las directrices éticas planteadas por la Declaración de Helsinki, se incluyeron los niños y adolescentes cuyo representante aceptó su participación y firmó el consentimiento informado.
ProcedimientoEvaluación clínicaEl peso y la talla se obtuvieron con los sujetos en ayunas y vistiendo solo su ropa interior. El índice de masa corporal (IMC) se calculó por el peso dividido entre la talla al cuadrado. Se consideró obesidad si el IMC era>pc97, según edad y sexo en las curvas para niños y adolescentes venezolanos realizadas por FUNDACREDESA16, sobrepeso si el IMC era>pc90 y≤pc97, normopeso si el IMC se encontraba entre pc10 y 90 y bajo peso si el IMC se encontraba<pc10. Se determinó el Z-score del IMC17. La circunferencia abdominal (CA) se midió con los sujetos de pie, al nivel de la línea media entre el borde inferior de la última costilla y las crestas ilíacas, al final de una espiración normal y se expresó en centímetros. El desarrollo puberal se determinó por los estadios de Tanner de mama y vello púbico en el sexo femenino, y de genitales y vello púbico en el masculino; se consideró prepuberal aquel individuo sin caracteres sexuales secundarios (Tanner I), pubertad en evolución aquel que tuviera algún carácter sexual secundario, entre los estadios ii a iv, y puberal aquel en estadio v o pubertad completa. La presión arterial se determinó en el brazo derecho, por método auscultatorio, con un tensiómetro de mercurio estándar. El manguito utilizado fue apropiado para el tamaño de la parte superior del brazo del niño acorde a su edad. La presión arterial sistólica y diastólica se midió 3 veces después de un descanso de 10min en posición supina.
Variables bioquímicasSe tomó una muestra de sangre de la vena antecubital, en ayuno no menor de 10h, para la determinación de glucemia, ácido úrico y lípidos sanguíneos (colesterol total, triglicéridos y cHDL), los cuales se obtuvieron por métodos enzimáticos con un autoanalizador Hitachi 911® y reactivos de la casa comercial Cienvar. EL cLDL se estimó a través de la ecuación de Friedewald donde, cLDL=colesterol total–(cHDL+[triglicéridos/5]). El colesterol no HDL (cNoHDL) se obtuvo restando el colesterol total–cHDL. Se calcularon los cocientes triglicéridos/cHDL (cociente Tg/cHDL), colesterol total/cHDL (cociente CT/cHDL) y cLDL/cHDL. Una alícuota de suero se almacenó a –20°C y posteriormente se realizó la determinación de insulina en ayunas mediante immunoensayo (ELISA) utilizando kits comerciales de DRG Instruments GmbH, Alemania, con coeficientes de variación intraensayo entre 1,8% y 2,6% e interensayo entre 2,9% y 6%. Los análisis se realizaron en el Laboratorio de Hormonas del IAHULA, con estricto control de calidad. Con estos datos se determinó la resistencia a la insulina mediante la fórmula de Homeostasis Model Assessment (HOMA): HOMA-IR=insulina en ayunas (μIU/ml)×glucosa en ayunas (mmol/l)/22,5. Se consideraron valores altos de insulina basal aquellos mayores de 12μU/ml, y de HOMA-IR los mayores de 2,5, ambos valores>pc95 de una muestra representativa de niños y adolescentes de la ciudad de Mérida (estudio CREDEFAR)18.
Determinación ecocardiográfica del espesor del tejido adiposo epicárdicoA cada sujeto se le realizó un ecocardiograma transtorácico bidimensional (2D) por técnica estándar con los pacientes en decúbito lateral izquierdo. Para la medición del espesor del TAE se utilizó la técnica validada por Iacobellis et al.19, y fue realizado por un cardiólogo infantil ecocardiografista.
El TAE se identificó como el espacio ecolúcido entre la pared externa del miocardio y la capa visceral del pericardio. Este espesor se midió perpendicularmente sobre la pared libre del ventrículo derecho al final de la sístole en 3 ciclos cardíacos, usando una vista en eje paraesternal largo o paraesternal corto. La medición se realizó sobre la pared libre del ventrículo derecho por 2 razones: 1) este punto se reconoce anatómicamente como el de mayor espesor de grasa epicárdica; y 2) el eje paraesternal largo y paraesternal corto permite las medidas más exactas de TAE sobre el ventrículo derecho, con una óptima orientación del cursor en cada vista20,21.
Análisis estadísticoLas variables continuas se presentan como media±desviación estándar y las categóricas en número y porcentaje. Se utilizó la prueba Chi cuadrado para determinar si existían diferencias en relación con el sexo entre los grupos y para establecer asociaciones entre las variables categóricas. Para determinar la diferencia entre las medias de las variables continuas entre sujetos con menos de 2 FRC y 2 o más FRC, se aplicó la prueba «t» de Student para datos independientes a aquellas variables que presentaron una distribución normal, y la prueba U de Mann-Whitney para aquellas con una distribución diferente a la normal (glucemia, colesterol total, cLDL, cNoHDL, insulina y HOMA-IR). Se construyó una curva operador receptor (COR) para determinar el punto de corte del espesor del TAE para predecir la presencia de 2 o más FRC; para ello, se consideró un área bajo la curva (AUC) óptima de 1,00, una AUC muy buena entre 0,90 y 0,97, buena entre 0,75 y 0,90, regular entre 0,60 y 0,75, mientras una AUC menor a 0,60 se consideró un test con muy poca validez. Para calcular el punto de corte óptimo a partir de la COR se empleó el índice de Youden, calculado a través de la fórmula: (J=sensibilidad+especificidad–1=S-[1-Es]). Se realizó una matriz de correlación de Pearson entre las variables cuantitativas. Además, se realizó un análisis de regresión lineal, tomando el TAE como variable dependiente, con el fin de determinar qué variable tenía más peso sobre él, y un análisis de regresión logística con la presencia o no de 2 o más FRC como variable dependiente y el espesor del tejido adiposo epicárdico y el IMC como variables independientes, con el objeto de determinar cuál de ellas tiene más peso sobre la presentación de FRC. Para el análisis estadístico se utilizó el programa SPSS versión 19.0 para Windows y se consideró estadísticamente significativo cuando el valor de p<0,05.
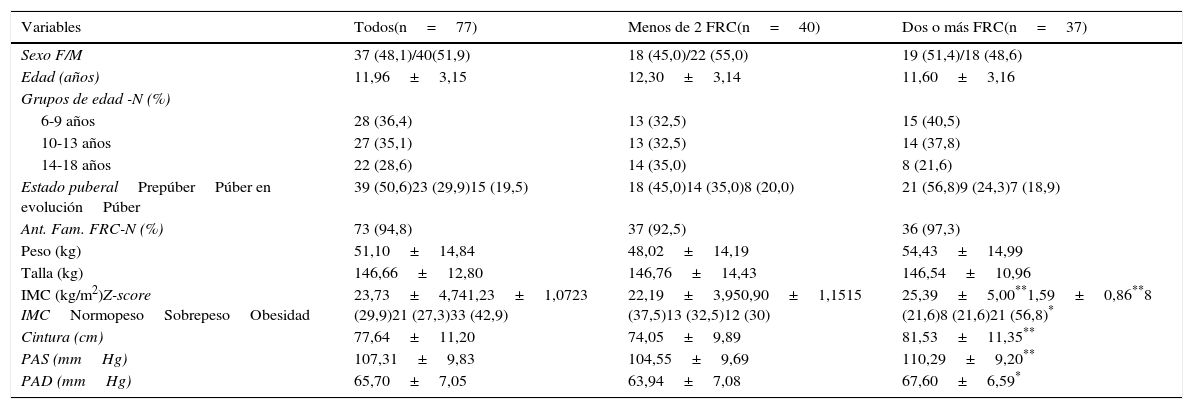
ResultadosEn el estudio participaron 77 niños y adolescentes. El grupo con menos de 2 FRC estuvo formado por 40 sujetos, 45% de sexo femenino y 55% masculino, con una edad promedio de 12,30±3,14 años; el 32,5% se encontraba entre 6 y 9 años, 32,5% de 10 a 13 años y 35% entre 14 y 18 años; el 45% era prepuberal (estadio i de Tanner), el 35% tenía pubertad en evolución (estadio ii a iv de Tanner) y el 20% era puberal (estadiov de Tanner); el IMC promedio fue de 22,19±3,95kg/m2 y el Z-score del IMC de 0,9±1,15. El grupo con 2 o más FRC estuvo conformado por 37 sujetos, 51,4% de sexo femenino y 48,6% masculino, con una edad promedio de 11,60±3,16 años; el 40,5% se encontraba entre 6 y 9 años, 37,8% de 10 a 13 años y 21,6% entre 14 y 18 años; el 56,8% era prepuberal, el 24,3% tenía pubertad en evolución y el 18,9% era puberal; el IMC fue de 25,39±5,00kg/m2 y el Z-score del IMC de 1,59±0,86. No hubo diferencias estadísticamente significativas en la distribución por sexo, edad, estado puberal, antecedentes familiares de FRC, peso y talla entre ambos grupos. El IMC, la CA, la PAS y PAD fueron significativamente más altas en el grupo con más de 2 FRC (p<0,05 para PAS y p<0,009 para las demás variables). Hubo 23 (29,9%) participantes con normopeso, 21 (27,3%) con sobrepeso y 33 (42,9%) con obesidad, y se observó una significativa mayor frecuencia de participantes con obesidad en el grupo de 2 o más FRC (p<0,05) (tabla 1).
Datos demográficos y clínicos de los pacientes clasificados según la presencia de factores de riesgo cardiometabólico (FRC)
| Variables | Todos(n=77) | Menos de 2 FRC(n=40) | Dos o más FRC(n=37) |
|---|---|---|---|
| Sexo F/M | 37 (48,1)/40(51,9) | 18 (45,0)/22 (55,0) | 19 (51,4)/18 (48,6) |
| Edad (años) | 11,96±3,15 | 12,30±3,14 | 11,60±3,16 |
| Grupos de edad -N (%) | |||
| 6-9 años | 28 (36,4) | 13 (32,5) | 15 (40,5) |
| 10-13 años | 27 (35,1) | 13 (32,5) | 14 (37,8) |
| 14-18 años | 22 (28,6) | 14 (35,0) | 8 (21,6) |
| Estado puberalPrepúberPúber en evoluciónPúber | 39 (50,6)23 (29,9)15 (19,5) | 18 (45,0)14 (35,0)8 (20,0) | 21 (56,8)9 (24,3)7 (18,9) |
| Ant. Fam. FRC-N (%) | 73 (94,8) | 37 (92,5) | 36 (97,3) |
| Peso (kg) | 51,10±14,84 | 48,02±14,19 | 54,43±14,99 |
| Talla (kg) | 146,66±12,80 | 146,76±14,43 | 146,54±10,96 |
| IMC (kg/m2)Z-score IMCNormopesoSobrepesoObesidad | 23,73±4,741,23±1,0723 (29,9)21 (27,3)33 (42,9) | 22,19±3,950,90±1,1515 (37,5)13 (32,5)12 (30) | 25,39±5,00**1,59±0,86**8 (21,6)8 (21,6)21 (56,8)* |
| Cintura (cm) | 77,64±11,20 | 74,05±9,89 | 81,53±11,35** |
| PAS (mmHg) | 107,31±9,83 | 104,55±9,69 | 110,29±9,20** |
| PAD (mmHg) | 65,70±7,05 | 63,94±7,08 | 67,60±6,59* |
Datos en media±DE o N (%).
IMC: índice de masa corporal; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
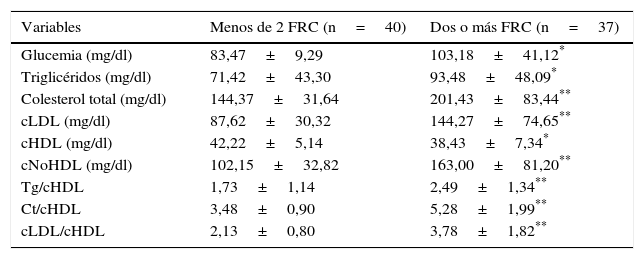
Al analizar las variables bioquímicas se comprobó que el grupo de sujetos con 2 o más FRC presentaron valores significativamente más altos de glucemia, triglicéridos (p<0,05), colesterol total, cLDL, cocientes Tg/cHDL, CT/cHDL, cLDL/cHDL (p<0,005), en comparación con el grupo con menos de 2 FRC; mientras que la concentración plasmática de cHDL fue significativamente más baja en el grupo de niños y adolescentes con 2 o más FRC (p<0,05) (tabla 2). Se destaca que el factor de riesgo más frecuente fue la obesidad abdominal (50,6%), seguido por la hipercolesterolemia (27,3%), la elevación de la presión arterial (24,7%), la disminución del cHDL (24,7%), la hipertrigliceridemia (22,1%) y el menos frecuente fue la hiperglucemia (13%).
Variables bioquímicas de los pacientes clasificados según la presencia de factores de riesgo cardiometabólico (FRC)
| Variables | Menos de 2 FRC (n=40) | Dos o más FRC (n=37) |
|---|---|---|
| Glucemia (mg/dl) | 83,47±9,29 | 103,18±41,12* |
| Triglicéridos (mg/dl) | 71,42±43,30 | 93,48±48,09* |
| Colesterol total (mg/dl) | 144,37±31,64 | 201,43±83,44** |
| cLDL (mg/dl) | 87,62±30,32 | 144,27±74,65** |
| cHDL (mg/dl) | 42,22±5,14 | 38,43±7,34* |
| cNoHDL (mg/dl) | 102,15±32,82 | 163,00±81,20** |
| Tg/cHDL | 1,73±1,14 | 2,49±1,34** |
| Ct/cHDL | 3,48±0,90 | 5,28±1,99** |
| cLDL/cHDL | 2,13±0,80 | 3,78±1,82** |
Datos en media±DE.
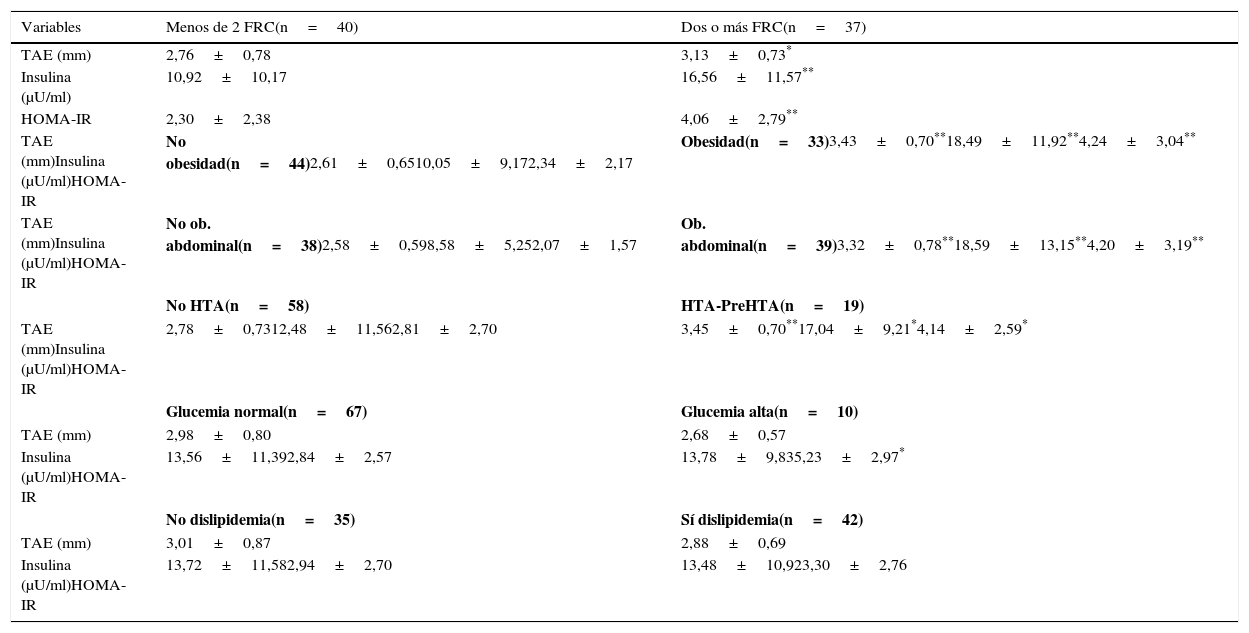
En la tabla 3 se observa que el grupo de sujetos con 2 o más FRC presentó un mayor espesor de TAE (3,13 vs 2,76mm), insulina basal (16,56 vs 10,92μU/ml) y HOMA-IR (4,06 vs 2,30) en relación con los participantes con menos de 2 FRC (p<0,05). Así mismo, en el grupo con obesidad, obesidad abdominal e HTA-PreHTA se encontraron valores superiores de TAE (p<0,001), insulina y HOMA-IR (p<0,001 y p<0,05). El HOMA-IR mostró valores más altos en aquellos participantes con hiperglucemia en ayunas (p<0,05).
Valores de tejido adiposo epicárdico (TAE), insulina basal y HOMA-IR de los pacientes clasificados según la presencia de factores de riesgo cardiovascular (FRC)
| Variables | Menos de 2 FRC(n=40) | Dos o más FRC(n=37) |
|---|---|---|
| TAE (mm) | 2,76±0,78 | 3,13±0,73* |
| Insulina (μU/ml) | 10,92±10,17 | 16,56±11,57** |
| HOMA-IR | 2,30±2,38 | 4,06±2,79** |
| TAE (mm)Insulina (μU/ml)HOMA-IR | No obesidad(n=44)2,61±0,6510,05±9,172,34±2,17 | Obesidad(n=33)3,43±0,70**18,49±11,92**4,24±3,04** |
| TAE (mm)Insulina (μU/ml)HOMA-IR | No ob. abdominal(n=38)2,58±0,598,58±5,252,07±1,57 | Ob. abdominal(n=39)3,32±0,78**18,59±13,15**4,20±3,19** |
| No HTA(n=58) | HTA-PreHTA(n=19) | |
| TAE (mm)Insulina (μU/ml)HOMA-IR | 2,78±0,7312,48±11,562,81±2,70 | 3,45±0,70**17,04±9,21*4,14±2,59* |
| Glucemia normal(n=67) | Glucemia alta(n=10) | |
| TAE (mm) | 2,98±0,80 | 2,68±0,57 |
| Insulina (μU/ml)HOMA-IR | 13,56±11,392,84±2,57 | 13,78±9,835,23±2,97* |
| No dislipidemia(n=35) | Sí dislipidemia(n=42) | |
| TAE (mm) | 3,01±0,87 | 2,88±0,69 |
| Insulina (μU/ml)HOMA-IR | 13,72±11,582,94±2,70 | 13,48±10,923,30±2,76 |
Datos en media±DE.
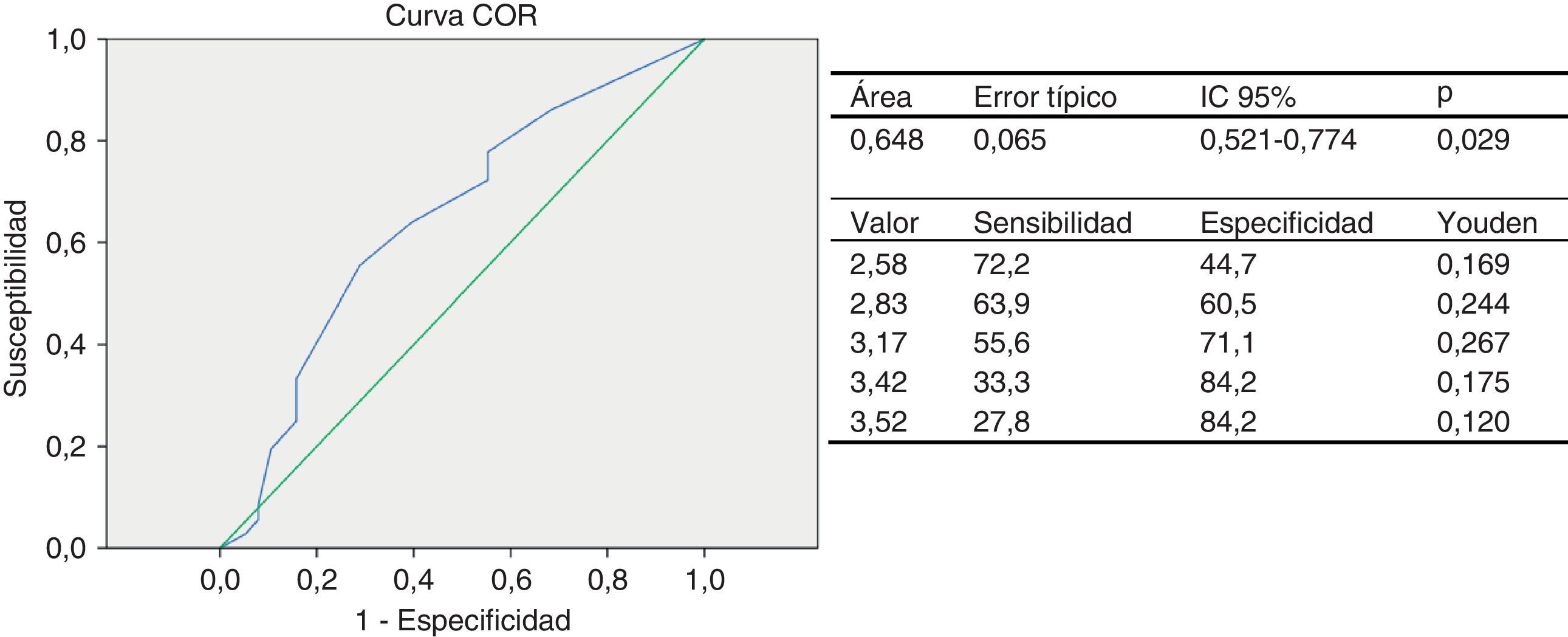
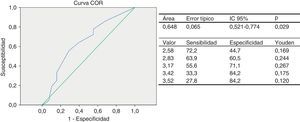
La COR para el grupo de niños y adolescentes clasificados según la presencia de FRC tuvo un AUC de 0,64 (IC 95%: 0,52-0,77), que califica al test como regular. El punto de corte de espesor del TAE como predictor de 2 o más FRC fue de 3,17mm (J=0,267), con una sensibilidad de 55,6% y una especificidad de 71,1% (fig. 1A). El riesgo relativo indirecto u odds ratio de un individuo, de tener 2 o más factores de riesgo si presenta un valor del espesor de TAE elevado, tomando como referencia el punto de corte obtenido en el análisis COR de 3,17mm, es 3,1 veces mayor que aquel con un valor menor (IC 95%: 1,174-8,022; p=0,020).
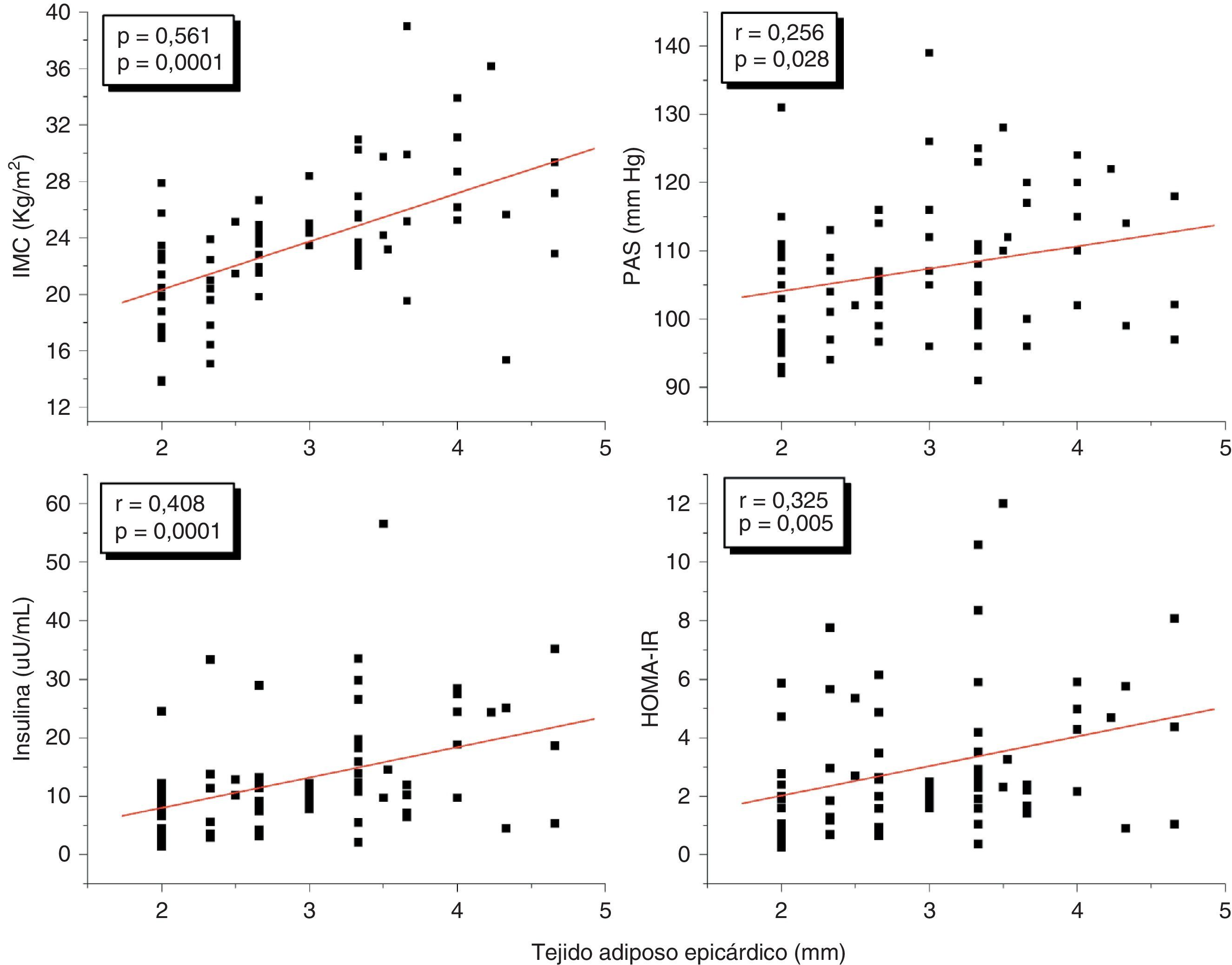
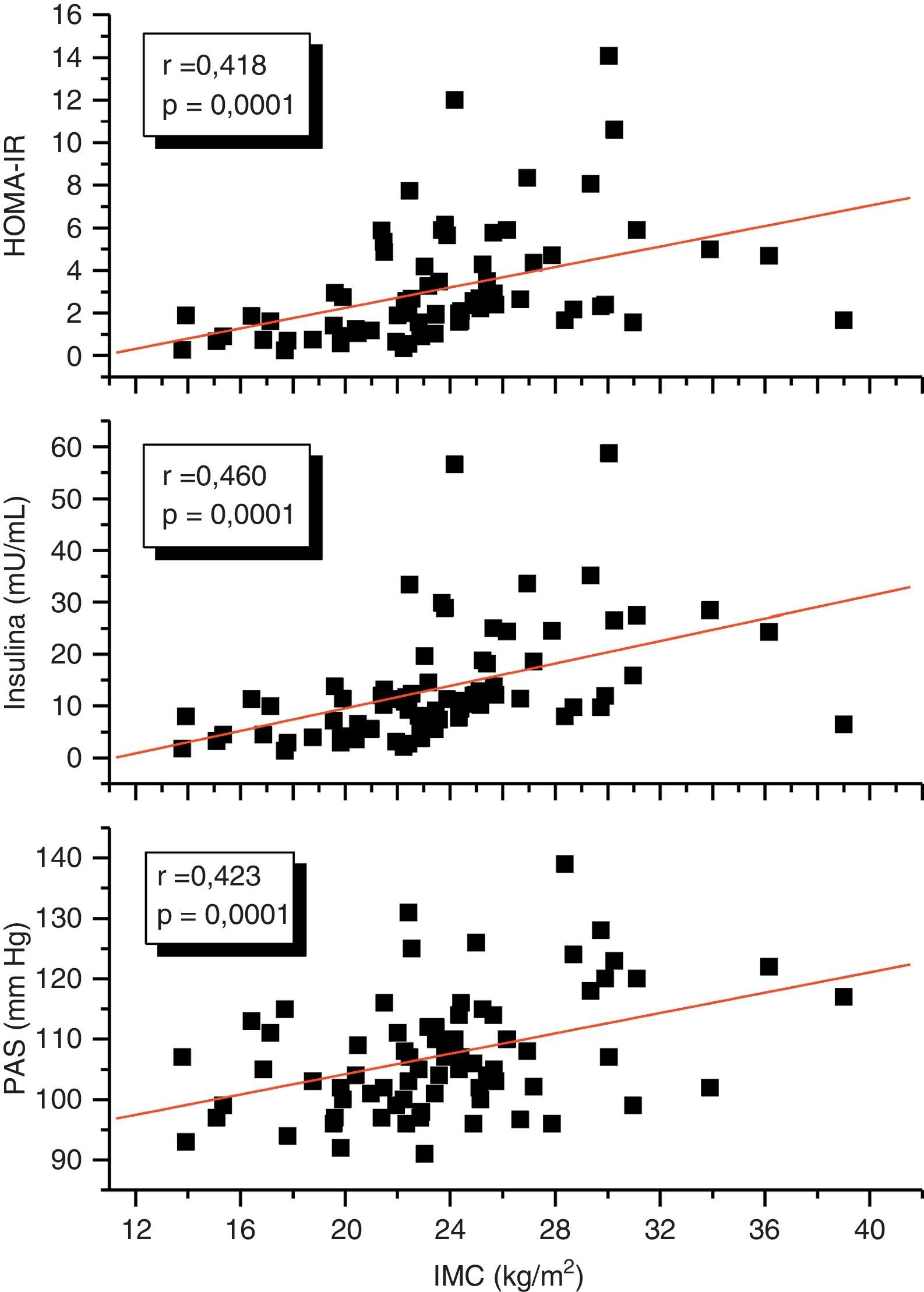
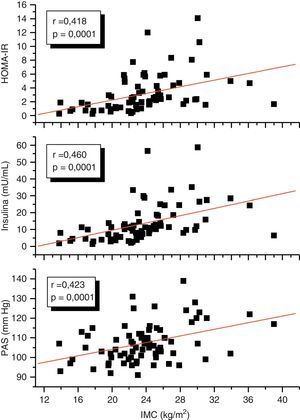
En el análisis de correlación se encontró que la variable TAE medida en milímetros mostró una correlación positiva estadísticamente muy significativa con el IMC (r=0,561; p=0,0001), la PAS (r=0,256; p=0,028), los niveles plasmáticos de insulina (r=0,408; p=0,0001) y el HOMA-IR (r=0,325; p=0,005) (fig. 2). De igual forma, el TAE se correlacionó positivamente con la CA (r=0,549; p=0,0001). No hubo correlación del TAE con las variables lipídicas. Por otro lado, el IMC mostró una correlación positiva estadísticamente muy significativa con la PAS (r=0,423; p=0,0001), la insulina (r=0,460; p=0,0001) y el HOMA-IR (r=0,418; p=0,0001) (fig. 3). Se realizaron correlaciones parciales ajustadas o controladas para el IMC, y se observó que las correlaciones significativas del TAE con la circunferencia de cintura, la presión arterial sistólica, la insulina y el HOMA-IR perdieron su significación.
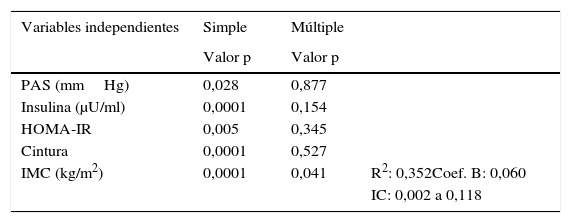
En el análisis de regresión lineal simple, con el espesor del TAE como variable dependiente, se encontró que fueron significativas la PAS, la insulina, el HOMA-IR, la CA y el IMC; sin embargo, en el análisis de regresión lineal múltiple se observó que las variables PAS, insulina, HOMA-IR y CA perdieron su significación estadística, mientras que el IMC mantuvo su significación (p=0,041), quedando esta como la variable que más influye sobre el espesor del TAE, con un R cuadrado de 0,352, lo que significa que explica el 35% del valor del TAE (tabla 4).
Análisis de regresión lineal simple y múltiple de las variables relacionadas con el espesor del tejido adiposo epicárdico como variable dependiente
| Variables independientes | Simple | Múltiple | |
|---|---|---|---|
| Valor p | Valor p | ||
| PAS (mmHg) | 0,028 | 0,877 | |
| Insulina (μU/ml) | 0,0001 | 0,154 | |
| HOMA-IR | 0,005 | 0,345 | |
| Cintura | 0,0001 | 0,527 | |
| IMC (kg/m2) | 0,0001 | 0,041 | R2: 0,352Coef. B: 0,060 |
| IC: 0,002 a 0,118 |
Se realizó un análisis de regresión logística con la presencia o no de 2 o más FRC como variable dependiente, y el espesor del TAE y el IMC como variables independientes, con el objeto de determinar cuál de ellas tiene más peso sobre la presentación de FRC; se observó que en el análisis univariante, tanto el TAE como el IMC fueron significativos, sin embargo en el multivariante, el TAE pierde su significación, quedando establecido que el IMC tiene mayor influencia, con un R2 de 0,175 y un riesgo relativo indirecto u odds ratio de 1,20 (IC 95%: 1,028-1,406) (tabla 5).
Análisis de regresión logística con la presencia o no de 2 o más FRC como variable dependiente y el espesor del tejido adiposo epicárdico y el índice de masa corporal como variables independientes
| Variables | Univariante | Multivariante | |
|---|---|---|---|
| Valor p | Valor p | ||
| Tejido adiposo epicárdico (mm)Índice de masa corporal (kg/m2) | 0,0490,007 | 0,7790,021 | R2: 0,175Odds ratio: 1,20IC: 1,028-1,406 |
Los principales hallazgos de este estudio son: 1) existe un mayor espesor de TAE en los niños y adolescentes con 2 o más FRC en comparación con el grupo de menos de 2 FRC; 2) el punto de corte de espesor de TAE que permite predecir la presencia de 2 o más FRC es 3,17mm; 3) existe una correlación positiva entre el espesor de la grasa epicárdica y otras variables antropométricas (IMC, CA), clínicas (PAS) y bioquímicas (insulina y HOMA-IR), las cuales se pierden cuando la correlación se ajusta para el IMC; 4) el IMC fue la variable que más influyó sobre el espesor del TAE y la presentación de 2 o más FRC.
En Venezuela no existen estudios previos que evalúen el espesor del TAE en niños y adolescentes, pero en Latinoamérica Cabrera-Rego et al.22 demostraron un mayor espesor de TAE (2,76±1,2 vs. 1,36±0,7mm, p=0,001) en niños y adolescentes obesos comparado con un grupo control. Estos resultados son concordantes con lo observado en nuestro estudio, donde se evidenció que el grupo con 2 o más FRC presentó mayores valores de TAE en relación con los participantes con menos de 2 FRC (3,13 vs 2,76mm), y los niños y adolescentes obesos mostraron valores significativamente más altos que aquellos sin obesidad (3,43 vs 2,61mm).
Hasta donde tenemos conocimiento, no existen estudios previos donde se hayan propuesto puntos de corte de espesor de TAE para predecir presencia de FRC en población pediátrica hispana. En población Europea Abaci et al.23 demostraron que un espesor de TAE mayor de 4,1mm tiene una sensibilidad del 90% y una especificidad del 61% para predecir la existencia de resistencia a la insulina en niños con obesidad. Recientemente, Cena et al.13 describieron en una población de 102 adolescentes masculinos de Italia que el punto de corte óptimo de espesor de TAE que predice obesidad visceral en esta población es de 3,2mm. Este valor resulta similar al punto de corte de TAE encontrado en nuestro estudio como predictor de la presencia de 2 o más FRC (3,17mm). Estas pequeñas diferencias han sido descritas previamente en población adulta, y pueden obedecer a diferencias étnicas en la distribución de la grasa corporal9.
Nuestros resultados coinciden con lo señalado en otros estudios, que muestran que el TAE medido por ecocardiografía se relaciona desde la infancia con componentes antropométricos, clínicos y bioquímicos del SM11,12,24. La resistencia a la insulina es considerada el núcleo del SM. En tal sentido, se ha descrito en modelos animales que la tasa de liberación de ácidos grasos por el adipocito epicárdico es del doble respecto a la grasa perirrenal, sugiriendo una alta actividad lipolítica, la cual probablemente se deba al reducido efecto antilipolítico de la insulina en este tejido, y al aumento en la expresión de receptores β-adrenérgicos, especialmente receptores β-3, cuya estimulación activa la lipólisis e incrementa la liberación de ácidos grasos libres capaces de promover aumento de la presión arterial por diferentes vías como estimulación adrenérgica, incremento en el estrés oxidativo, disfunción endotelial o crecimiento celular vascular25,26. Estas observaciones explican la correlación entre el TAE y la PAS y sugieren que la grasa epicárdica es un tejido con elevada resistencia insulínica, lo cual es apoyado por el hecho de que, al igual que en estudios previos, se observó una correlación significativa entre el espesor del TAE, la concentración plasmática de insulina basal y el HOMA-IR. Además, Manco et al.27 demostraron en niños obesos prepúberes y púberes que el TAE en etapa temprana es un marcador importante de aumento en la resistencia a la insulina.
Al realizar el análisis de regresión lineal múltiple se encontró que el IMC fue la variable que más influyó sobre el espesor del TAE. Este resultado confirma que la obesidad es un factor predisponente para el aumento de la grasa epicárdica5,28. Al respecto, resultan novedosas las investigaciones que han propuesto al TAE como blanco terapéutico de diferentes intervenciones en pacientes obesos13,29. Se destaca que la CA se considera universalmente como el marcador clínico más accesible de grasa visceral, sin embargo, en este estudio, el IMC tuvo mayor influencia sobre el espesor del TAE. Incluso, se evidenció que el IMC fue la variable que más influyó sobre la presentación de FRC. Estos hallazgos coinciden con los publicados por Schusterova et al.24 en niños y adolescentes con sobrepeso y obesidad, quienes demostraron que los coeficientes de correlación del TAE con diversos FRC son similares o mejores que los de la CA, pero no son superiores a los observados con el IMC, lo cual sugiere que el espesor del TAE medido por ecocardiografía no es un indicador más fuerte de riesgo cardiometabólico en la infancia que el IMC.
En conclusión, en este grupo de niños y adolescentes se encontró que la relación del TAE con los FRC es dependiente del IMC, y se estableció que el IMC fue la variable independiente que más influyó sobre el espesor del TAE.
FinanciaciónEste trabajo fue desarrollado en parte gracias a la financiación recibida por el Consejo de Desarrollo Científico, Humanístico, Tecnológico y del Arte de la Universidad de Los Andes (CDCHTA-ULA) bajo el proyecto M-1013-11-07-AA y ADG M-10, así como del Fondo Nacional de Ciencia, Tecnología e Innovación (FONACIT) del Ministerio del Poder Popular para Ciencia, Tecnología e Innovación con el proyecto N.o 2012000970.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.