La enfermedad nodular tiroidea es un proceso frecuente en nuestra práctica clínica y la punción-aspiración con aguja fina (PAAF) es la técnica diagnóstica de elección. Su mayor limitación es la prevalencia de muestras no diagnósticas. Desde la implantación en 2007 de los criterios de Bethesda (documento de consenso sobre los criterios morfológicos y la terminología diagnóstica en la interpretación de las extensiones citológicas de tiroides) se demostró en nuestro servicio una mayor prevalencia de PAAF no diagnósticas. Decidimos añadir a la técnica habitual la recogida y el centrifugado del material remanente en las agujas de punción mediante lavado en una solución ThinPrep® y evaluar el aumento de la rentabilidad diagnóstica de la PAAF tras este cambio.
Pacientes y métodosMuestreo sistemático de 168 pacientes a los que se realizó una PAAF en el Servicio de Endocrinología y Nutrición del Hospital Xeral-Cíes de Vigo desde enero de 2010 hasta noviembre de 2011, que se clasificaron en 2 grupos: 75 pacientes en los que no se recogió el material remanente en la aguja de punción (grupo sin lavado) y 93 pacientes en los que sí se recogió dicho material (grupo con lavado). Todas las punciones fueron realizadas por el mismo endocrinólogo. Los datos se presentan como porcentaje del total (± error estándar) en el caso de variables ordinales o como media (± desviación estándar) en el caso de las cuantitativas. El análisis estadístico de las comparaciones entre porcentajes se hizo usando el test de ji al cuadrado y el de las comparaciones entre variables cuantitativas con la t de Student. Se consideraron significativas las diferencias con una probabilidad de error inferior a 0,05.
ResultadosNo encontramos diferencias significativas en la edad de los pacientes, el sexo, la concentración plasmática de TSH o el tamaño de los nódulos al comparar ambos grupos. El porcentaje de PAAF no diagnósticas en el grupo de pacientes sin lavado fue de 44% (± 0,06) y en el grupo con lavado de 17,2% (± 0,04). La diferencia entre ambos porcentajes fue significativa con p<0,01.
DiscusiónLa recogida y posterior procesado del remanente de la aguja con la que se realiza una PAAF redujo de forma muy significativa la prevalencia de punciones no diagnósticas en nuestros pacientes. Recomendamos que se recoja de esta forma el material remanente en la aguja en todas las PAAF de tiroides.
Nodular thyroid disease is a common condition in our clinical practice, and fine needle aspiration biopsy (FNAB) is the diagnostic procedure of choice. Its main limitation is the number of non-diagnostic samples. Since the Bethesda criteria were implemented in 2007 (a consensus document on the morphologic criteria and diagnostic terminology for interpretation of thyroid cytological samples), a higher prevalence of non-diagnostic FNAB was shown. In addition to the standard technique, we decided to collect and centrifuge the material remaining in puncture needles by washing them in a ThinPrep® solution, and to assess the increase in the diagnostic yield of FNAB after this change.
Patients and methodsSystematic sampling of 168 patients who underwent FNAB at the Nutrition and Endocrinology Department of the Xeral-Cies Hospital (Vigo, Spain) from January 2010 to November 2011. Patients were classified into 2 groups: 75 patients in whom the residual material in the needle was not collected (non-washing group) and 93 patients in whom the material was collected (washing-group). All FNABs were performed by the same endocrinologist. Data are shown as percentage (± standard error) for ordinal variables or as mean (± standard deviation) for quantitative variables. A Chi-square test was used for statistical analysis of comparisons between percentages, and a Student's t test for comparisons between quantitative variables. A value of p<0.05 was considered statistically significant.
ResultsNo significant differences were found between the groups in age, sex, plasma TSH levels or nodule size. The rate of non-diagnostic FNABs was 44% (± 0.06) in the non-washing group and 17.2% (± 0.04%) in the washing group, with a significant difference (p < 0.01).
DiscussionCollection and subsequent processing of the residual material in the needle after FNAB significantly decreased the prevalence of non-diagnostic punctures in our patients. Collection of the residual material in the needle in this way is strongly recommended.
La enfermedad nodular tiroidea tiene una prevalencia entre el 4 y el 7% de la población general en la edad adulta1,2. La técnica de elección para hacer su diagnóstico citológico es la punción-aspiración con aguja fina (PAAF). Se realiza entre 3 y 6 punciones del nódulo con aspiración suave realizadas con una aguja de 22-25 G, y se extiende el material resultante sobre los portaobjetos3 de vidrio. Permite seleccionar a los pacientes candidatos a tiroidectomía y planificar el procedimiento quirúrgico4.
Los criterios Bethesda, implantados en 2007, son un documento de consenso sobre los criterios morfológicos y la terminología diagnóstica en la interpretación de las extensiones citológicas de tiroides5. Exigen la presencia en la extensión de al menos 6 grupos de células foliculares con 10 o más células cada uno, y clasifican la muestra en una de 6 categorías: benigna, atipia de significado indeterminado, neoplasia folicular, sospechosa de malignidad, maligna y no diagnóstica. Precisamente la prevalencia de muestras no diagnósticas es la mayor limitación de la PAAF. Prevalencia que es del 15 al 20%3,6–8 en las series analizadas antes de la implantación de los criterios de Bethesda.
La PAAF de tiroides se realiza en nuestro servicio desde enero de 2009, coincidiendo con la llegada al hospital de un endocrinólogo con experiencia previa en su realización. Doce meses más tarde, un análisis de los resultados demostró una alta prevalencia de PAAF no diagnósticas. Se decidió entonces, de acuerdo con el servicio de anatomía patológica, completar la técnica recogiendo el material remanente en las agujas de punción mediante lavado en una solución ThinPrep®. Este estudio evalúa el aumento de la rentabilidad diagnóstica de la PAAF tras este cambio.
Pacientes y métodosSe realizó un muestreo sistemático de todos los pacientes sometidos a una PAAF en el Servicio de Endocrinología y Nutrición del Hospital Xeral-Cíes de Vigo desde enero de 2010 hasta noviembre de 2011. La muestra resultante de 168 pacientes se dividió en 2 grupos: 75 pacientes en los que no se recogió el material remanente en la aguja de punción (grupo sin lavado) y 93 pacientes en los que sí se recogió dicho material (grupo con lavado).
Todas las punciones fueron realizadas por el mismo endocrinólogo con experiencia en la técnica. El procedimiento se realizó colocando al paciente en decúbito supino y con el cuello extendido se aplicó solución de povidona yodada (Betadine®) en la piel suprayacente al nódulo, que se puncionó con una aguja de 22 G acoplada a una jeringa de 20ml sujeta por un tirador Cameco®, aspirando suavemente una vez que la punta alcanza el lugar deseado hasta observar material líquido en el capuchón de la aguja. El material se extendió en 2 portaobjetos, aplicándose a uno de ellos fijador hidrosoluble (Cytofix®) aerosol a una distancia de 20cm. Este proceso se repitió entre 3 y 6 veces, según la cantidad de material obtenido.
En los pacientes pertenecientes al grupo con lavado, además del proceso descrito, se enjuagó el remanente de las agujas en 20ml de solución ThinPrep® (Cytyc Corporation)9–12.
En el servicio de anatomía patológica las extensiones no fijadas se dejaron secar al aire y se tiñeron con el método Romanowsky (DIFF-QUICK®). Las fijadas se tiñeron con la técnica de Papanicolaou13,14, y el líquido del lavado de la aguja se preparó mediante un proceso que incluye la homogeneización, dispersión, filtrado y transferencia de las células a un portaobjetos; seguido de tinción de dichas células con la técnica de Papanicolaou. Cada una de las muestras fue informada como perteneciente a una de las 6 categorías de la clasificación Bethesda, lo que nos permitió separar a los pacientes con una citología no diagnóstica del resto (aquellos pertenecientes a cualquiera de las otras 5 categorías).
Los datos se presentan como porcentaje del total (± error estándar) en el caso de variables ordinales o como media (± desviación estándar) en el caso de las cuantitativas. El análisis estadístico de las comparaciones entre porcentajes se hizo usando el test de χ2 y el de las comparaciones entre variables cuantitativas con la t de Student. Se consideraron significativas las diferencias con una probabilidad de error inferior a 0,05.
ResultadosLa tabla 1 muestra las características de los pacientes estudiados. No encontramos diferencias significativas en la edad de los pacientes, el porcentaje de varones o mujeres, la concentración plasmática de TSH o el tamaño de los nódulos al comparar el grupo sin lavado con el grupo con lavado de la aguja.
Características basales de los 2 grupos de pacientes sometidos a una punción-aspiración con aguja fina
| Grupo sin lavado | Grupo con lavado | p | |
| Edad | 48,32±12,24 | 48,80±16,92 | NS |
| Sexo (M/V) | 63/11 | 78/15 | NS |
| Concentración basal TSH (μU/ml) | 2,14±1,11 | 1,40±1,42 | NS |
| Tamaño del nódulo (cm) | 2,08±2,22 | 2,04±1,51 | NS |
NS: no significativo.
Las cifras representan valores absolutos en el caso del sexo. Media±desviación estándar en el resto de las variables.
El porcentaje de citologías no diagnósticas en el grupo de pacientes sin lavado fue de 44% (± 0,06) y en el grupo con lavado de 17,2% (± 0,04). La diferencia entre ambos porcentajes fue significativa con p<0,01.
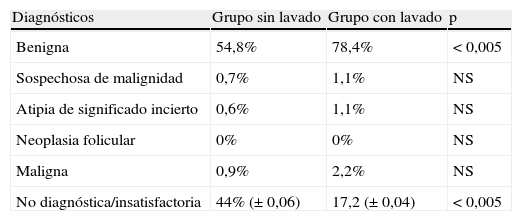
Respecto a la distribución de los resultados citológicos de las PAAF diagnósticas, en el grupo de pacientes sin lavado, el 54,8% de las citologías restantes fueron clasificadas como benignas; el 0,7% sospechosas de malignidad, el 0,6% atipias de significado incierto y el 0,9% fueron malignas. En el grupo de pacientes con lavado, el 78,4% fueron clasificadas como citologías benignas, el 1,1% fueron sospechosas de malignidad, el 1,1% atipias de significado incierto y el 2,2% fueron malignas. Solo fueron significativas las diferencias entre las citologías benignas de ambos grupos (tabla 2).
Diferencias en la distribución de los resultados citológicos de la punción-aspiración con aguja fina en el grupo sin y con lavado de la aguja
| Diagnósticos | Grupo sin lavado | Grupo con lavado | p |
| Benigna | 54,8% | 78,4% | < 0,005 |
| Sospechosa de malignidad | 0,7% | 1,1% | NS |
| Atipia de significado incierto | 0,6% | 1,1% | NS |
| Neoplasia folicular | 0% | 0% | NS |
| Maligna | 0,9% | 2,2% | NS |
| No diagnóstica/insatisfactoria | 44% (± 0,06) | 17,2 (± 0,04) | < 0,005 |
NS: no significativa.
Se expresan como porcentaje del total. Los datos de las muestras no diagnósticas se presentan en ambos grupos como porcentaje±error estándar.
Nuestra muestra parece homogénea. No encontramos diferencias en la edad, el sexo, la concentración plasmática de TSH o el tamaño de los nódulos al comparar los 2 grupos en los que se dividió (tabla 1). Los criterios diagnósticos y los patólogos que los aplicaron no cambiaron a lo largo del estudio, y todas las PAAF fueron realizadas por la misma persona durante este tiempo. Sin embargo, la forma en la que se asignó cada paciente a su grupo no fue aleatoria: todas las PAAF realizadas antes de una fecha se incluyeron en uno de los grupos (sin lavado), y las posteriores a esa fecha al otro (con lavado). Un sesgo que puede haber condicionado los resultados. Sugerimos la publicación de estudios futuros con un reparto aleatorio de la muestra.
La prevalencia de PAAF no diagnósticas en el grupo de pacientes sin lavado fue notablemente mayor que las publicadas en la literatura médica previa a 2007. De hecho, fue este dato el que motivó el cambio descrito en la técnica. Es probable que la prevalencia de PAAF no diagnósticas haya aumentado desde la implantación de los criterios Bethesda en los servicios de anatomía patológica, porque las categorías diagnósticas son mucho más precisas y están mejor establecidas que anteriormente, cuando se empleaba una terminología en muchas ocasiones abstracta para el material insuficiente.
Hemos valorado la posibilidad de que las diferencias encontradas fuesen en realidad la consecuencia de la maduración de una técnica que es nueva en nuestro servicio. No nos parece probable, puesto que la persona que la ha implantado la realiza de la misma forma desde hace más de una década, y los patólogos de nuestro centro analizan muestras de citología de tiroides desde mucho antes que el servicio de endocrinología empezase a enviarles las suyas. No es imposible que la diferencia obtenida fuese debida a un diferente tipo de casuística. Sería interesante la realización de un estudio que comparase los diagnósticos obtenidos con la extensión sobre los portaobjetos con aquellos realizados con el lavado del remanente de la aguja.
Habitualmente, en la literatura médica se describe la técnica estándar de la PAAF de manera similar, sin añadir el citocentrifugado del material remanente del lavado de la aguja en una solución ThinPrep®, técnica que resulta muy útil para la valoración de los núcleos celulares y una alternativa para la detección de mayor número de grupos celulares, aumentando así la posibilidad de realizar un diagnóstico y clasificar la muestra en una de las categorías recomendadas por los criterios Bethesda.
La recogida y posterior procesado del remanente de la aguja con la que se realiza una PAAF redujo de forma muy significativa la prevalencia de punciones no diagnósticas en nuestros pacientes. Y dicha frecuencia es ahora similar a la publicada en punciones previas a la implantación de los criterios Bethesda. Además, la técnica descrita elimina la contaminación con sangre de la muestra (algo frecuente en las punciones de tiroides) y permite la realización de técnicas inmunohistoquímicas. Recomendamos que se recoja de esta forma el material remanente en la aguja en todas las PAAF de tiroides.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.